ভ্রূণ এবং শিশুদের মধ্যে ডায়াবেটিক ফোটোপ্যাথি
ডায়াবেটিক ফেটোপ্যাথি এমন একটি প্যাথলজি যা গর্ভবতী মায়ের ডায়াবেটিসের উপস্থিতির কারণে ভ্রূণে ঘটে। রোগটি প্রতিবন্ধী রেনাল এবং ভাস্কুলার ফাংশন দ্বারা চিহ্নিত করা হয়। অগ্ন্যাশয়ের ক্ষয়ক্ষতিও প্রায়শই লক্ষ্য করা যায়। মহিলার অবস্থার উপর সতর্কতা অবলম্বন এবং প্রয়োজনীয় ওষুধের সময়মত ব্যবহার এ জাতীয় সমস্যা এড়াতে সহায়তা করে।
রোগের সারাংশ
গর্ভবতী মায়ের ডায়াবেটিস মেলিটাস থাকে তবে ভ্রূণ ডায়াবেটিক ফেটোপ্যাথি বিকাশ লাভ করে যা চিনির পরিমাণে ক্রমাগত বৃদ্ধি পায় by এই অসঙ্গতি জন্য, শিশুর অভ্যন্তরীণ অঙ্গগুলির কর্মহীনতা বৈশিষ্ট্যযুক্ত। প্রায়শই রক্তনালীগুলি, কিডনি, অগ্ন্যাশয়গুলি ভোগে। যদি গর্ভাবস্থায় ডায়াবেটিক এম্ব্রুওফেটোপ্যাথি ধরা পড়ে তবে এটি সিজারিয়ান বিভাগের জন্য একটি ইঙ্গিত।

একটি অনুকূল ফলাফল বিভিন্ন কারণ দ্বারা প্রভাবিত:
- ডায়াবেটিসের ধরণ
- প্যাথলজির জটিলতার উপস্থিতি,
- চিকিত্সা কৌশল
- গর্ভাবস্থার বৈশিষ্ট্য
- মঞ্চে ডায়াবেটিসের ক্ষতিপূরণ।
প্যাথলজির উপস্থিতির প্রধান কারণ হ'ল গর্ভবতী মায়ের মধ্যে ডায়াবেটিস বা একটি পূর্বসূচী রাষ্ট্রের উপস্থিতি। প্রিডিবিটিসের উপস্থিতিতে ইনসুলিন নিঃসরণ হ্রাস হওয়া বা এই পদার্থের সংশ্লেষণের স্বয়ংক্রিয়তা লঙ্ঘন লক্ষ্য করা যায়।
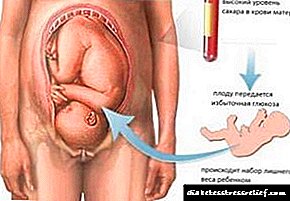 ফেটোপ্যাথি নীচে প্রদর্শিত হয়: অতিরিক্ত পরিমাণে চিনি প্ল্যাসেন্টাল বাধা দিয়ে ভ্রূণে প্রবেশ করে। এই ক্ষেত্রে, সন্তানের অগ্ন্যাশয় ইনসুলিনের একটি বর্ধিত পরিমাণের উত্পাদন করে। এই হরমোনের প্রভাবে, অতিরিক্ত পরিমাণে চিনি ফ্যাটতে রূপান্তরিত হয়।
ফেটোপ্যাথি নীচে প্রদর্শিত হয়: অতিরিক্ত পরিমাণে চিনি প্ল্যাসেন্টাল বাধা দিয়ে ভ্রূণে প্রবেশ করে। এই ক্ষেত্রে, সন্তানের অগ্ন্যাশয় ইনসুলিনের একটি বর্ধিত পরিমাণের উত্পাদন করে। এই হরমোনের প্রভাবে, অতিরিক্ত পরিমাণে চিনি ফ্যাটতে রূপান্তরিত হয়।
এটি ভ্রূণের বৃদ্ধিকে ত্বকে বাড়িয়ে তোলে। ফলস্বরূপ, অতিরিক্ত মেদ জমা হয়।
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের সময় কখনও কখনও ভ্রূণের ফোটোপ্যাথি বিকাশ ঘটে। এই পরিস্থিতিতে, অগ্ন্যাশয় ভ্রূণের প্রয়োজনীয়তা বিবেচনা করে ইনসুলিনের বর্ধিত পরিমাণ তৈরি করতে সক্ষম হয় না। ফলস্বরূপ, একজন মহিলার চিনির মাত্রা বৃদ্ধি পেয়েছে। প্রায়শই, এই বিচ্যুতিটি পরবর্তী পর্যায়ে ঘটে।
ক্লিনিকাল ছবি
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির বৈশিষ্ট্যযুক্ত প্রকাশ রয়েছে। এই লঙ্ঘনের সাথে সন্তানের উপস্থিতি পরিবর্তন হয়। এই জাতীয় রোগ নির্ণয়কারী শিশুদের জন্য, নিম্নলিখিত লক্ষণগুলি বৈশিষ্ট্যযুক্ত:

- বড় ওজন - 4-6 কেজি,
- লাল-নীল ত্বকের রঙ,
- দেহে পেটেকিয়াল ফুসকুড়িগুলির গঠন - এগুলি ত্বকের নিচে রক্তক্ষরণ হয়,
- ব্রড কাঁধ
- নরম টিস্যু এবং এপিথেলিয়াম ফোলা,
- মুখ ফোলা,
- ছোট হাত এবং পা
- বড় পেট - ত্বকের অধীনে ফ্যাটি টিস্যুগুলির উল্লেখযোগ্য বিকাশের কারণে।
এই রোগ নির্ণয়ের সাথে, কোনও শিশুর শ্বাসযন্ত্রের ব্যর্থতা হতে পারে। এটি ফুসফুসে একটি নির্দিষ্ট উপাদান তৈরির ঘাটতির কারণে - একটি সার্ফ্যাক্ট্যান্ট। তিনিই প্রথম শ্বাসের সময় ফুসফুসের প্রসারণে অবদান রাখেন।
আর একটি স্বতন্ত্র লক্ষণ হ'ল জন্ডিস। এটির সাথে হলুদ রঙের ত্বকের স্বর এবং চোখের স্ক্লেরার উপস্থিতি রয়েছে। এই লঙ্ঘনটি শারীরবৃত্তীয় অবস্থার সাথে বিভ্রান্ত হওয়া উচিত নয়, যা প্রায়শই নবজাতকদের মধ্যে ঘটে।
জন্মের পরে, শিশুর স্নায়বিক অস্বাভাবিকতা হতে পারে। তারা নিম্নলিখিত শর্তগুলির আকারে উপস্থিত হয়:
- পেশী স্বর হ্রাস
- প্রতিবন্ধী চোষা প্রতিবিম্ব,
- ক্রমহ্রাসমান ক্রিয়াকলাপ, যা বর্ধিত উত্তেজনার দ্বারা প্রতিস্থাপিত হয় - এই শিশুদের অতিরিক্ত উদ্বেগ, ঘুমের ব্যাঘাত, কাঁপানো অঙ্গগুলির দ্বারা চিহ্নিত করা হয়।

ডায়াগনস্টিক গবেষণা
প্যাথলজি সনাক্ত করতে শিশুর জন্মের আগে ডায়াগনস্টিকগুলি করা উচিত। শুরুতে, ডাক্তার গর্ভবতী মহিলার ইতিহাস অধ্যয়ন করে। ডায়াবেটিস মেলিটাসের উপস্থিতি বা কোনও মহিলার মধ্যে প্রিডিবিটিসের অবস্থার দ্বারা আপনি ভ্রূণপ্যাথির ঝুঁকি সন্দেহ করতে পারেন।
একটি আল্ট্রাসাউন্ড স্ক্যান, যা 10-14 সপ্তাহ সময় নেয়, এর উচ্চ ডায়াগনস্টিক মানও রয়েছে। ভ্রোপ্যাথির সম্ভাবনা সন্দেহ করার জন্য, এই জাতীয় লক্ষণগুলিতে মনোযোগ দেওয়া উচিত:
- বড় ফলের আকার,
- বর্ধিত যকৃত এবং প্লীহা,
- সন্তানের দেহের ভুল অনুপাত,
- অ্যামনিয়োটিক তরলটির স্বাভাবিক পরিমাণকে ছাড়িয়ে যাওয়া।
জন্মের পরে, আপনি প্রয়োজনীয় ডায়াগনস্টিকগুলিও পরিচালনা করতে পারেন। এটি করার জন্য, ডাক্তারকে অবশ্যই নবজাত শিশুর একটি পরীক্ষা করতে হবে। ফ্যালোপ্যাথির সাথে একটি বড় ওজন, একটি বড় পেট, শরীরের অনুপাতের লঙ্ঘন রয়েছে।
এই জাতীয় পদ্ধতি নির্ধারণ করতে ভুলবেন না:
- পালস অক্সিমেট্রি
- thermometry,
- হার্ট রেট নিয়ন্ত্রণ,
- রক্তে গ্লুকোজ নিরীক্ষণ
- echocardiography,
- সন্তানের বুকের এক্স-রে।






কোনও শিশুর জন্য ক্লিনিকাল রক্ত পরীক্ষার পারফরম্যান্সের খুব কম গুরুত্ব নেই:
- ফ্যালোপ্যাথির সাথে পলিসিথেমিয়া থাকে। এই অবস্থার লাল রক্তকণিকার পরিমাণ বেড়ে যাওয়ার দ্বারা চিহ্নিত করা হয়।
- হিমোগ্লোবিন সামগ্রী বৃদ্ধি পেয়েছে। এই পদার্থটি একটি আয়রনযুক্ত প্রোটিন উপাদান যা শ্বাসযন্ত্রের ক্রিয়াকলাপের জন্য দায়ী।
- জৈব রাসায়নিক রক্ত পরীক্ষায় গ্লুকোজ হ্রাস।
এছাড়াও, শিশু বিশেষজ্ঞ এবং পেডিয়াট্রিক এন্ডোক্রিনোলজিস্টের সাথে পরামর্শের প্রয়োজন হতে পারে। রোগ নির্ণয়ের ব্যাপক হওয়া উচিত।
প্রসবকালীন যত্ন
গর্ভাবস্থার পুরো সময়কালে, গ্লুকোজ সামগ্রী নিয়ন্ত্রণ করা প্রয়োজন। সমানভাবে গুরুত্বপূর্ণ চাপের ধ্রুবক পরিমাপ। প্রয়োজনে ডাক্তার অতিরিক্ত ইনসুলিনের পরামর্শ দিতে পারেন।
 খাদ্য নিয়ন্ত্রণের দিকে মনোযোগ দিতে ভুলবেন না। ডায়েটে অবশ্যই মা এবং ভ্রূণের প্রয়োজনীয় ভিটামিন থাকতে হবে। যদি পণ্যগুলিতে পর্যাপ্ত পরিমাণে পুষ্টি না থাকে তবে আপনার ডাক্তার অতিরিক্ত ওষুধ লিখে দিতে পারেন।
খাদ্য নিয়ন্ত্রণের দিকে মনোযোগ দিতে ভুলবেন না। ডায়েটে অবশ্যই মা এবং ভ্রূণের প্রয়োজনীয় ভিটামিন থাকতে হবে। যদি পণ্যগুলিতে পর্যাপ্ত পরিমাণে পুষ্টি না থাকে তবে আপনার ডাক্তার অতিরিক্ত ওষুধ লিখে দিতে পারেন।
চিকিত্সা পর্যবেক্ষণ এবং আল্ট্রাসাউন্ডের ফলাফলের ভিত্তিতে, জন্মের সর্বোত্তম তারিখটি নির্বাচিত হয়। গর্ভাবস্থার জটিলতার অভাবে, 37 সপ্তাহ আদর্শ। মা বা সন্তানের কাছ থেকে গুরুতর হুমকি থাকলে, সময়সীমা স্থানান্তরিত হতে পারে।
প্রসবের পর্যায়ে গ্লিসেমিয়া অবশ্যই নিয়ন্ত্রিত হওয়া উচিত। গ্লুকোজের অভাবের সাথে সংকোচনের দুর্বল হওয়ার ঝুঁকি রয়েছে, যেহেতু জরায়ুর পুরো হ্রাস করার জন্য এই পদার্থের প্রয়োজন।
শক্তির অভাব শ্রমের সাথে অসুবিধা সৃষ্টি করে। এটি সন্তানের জন্মের সময় বা পরে সচেতনতা হারাতে ভরা। বিশেষত কঠিন পরিস্থিতিতে একজন মহিলা এমনকি কোমায়ও পড়তে পারেন।
হাইপোগ্লাইসেমিয়ার লক্ষণগুলির উপস্থিতিতে, দ্রুত শর্করাগুলির সাহায্যে এই অবস্থাটি নির্মূল করা উচিত। এই উদ্দেশ্যে, 100 মিলি জলে 1 বড় চামচ চিনি দ্রবীভূত করে একটি মিষ্টি পানীয় গ্রহণ করা যথেষ্ট। এছাড়াও, চিকিত্সা শিরা শিরা 5% গ্লুকোজ সমাধান প্রবর্তনের সুপারিশ করতে পারেন। সাধারণত 500 মিলি তহবিল প্রয়োজন।

যখন খিঁচুনি সিনড্রোম দেখা দেয়, 100-200 মিলিগ্রাম হাইড্রোকোরটিসোন ব্যবহার নির্দেশিত হয়। এটি 0.1% অ্যাড্রেনালিন ব্যবহার করার প্রয়োজনও হতে পারে। তবে এর পরিমাণ 1 মিলির বেশি হওয়া উচিত নয়।
প্রসবোত্তর চিকিত্সা
জন্মের আধা ঘন্টা পরে, সন্তানের 5% গ্লুকোজ দ্রবণের প্রবর্তন দেখানো হয়। এটি ধন্যবাদ, হাইপোগ্লাইসেমিয়া এবং বিপজ্জনক জটিলতাগুলির সংঘটন প্রতিরোধ করা সম্ভব।
 প্রসবের মহিলাকে অবশ্যই ইনসুলিন দিতে হবে। তবে এর পরিমাণ ২-৩ গুণ হ্রাস পেয়েছে। এটি চিনির ফোঁটা হিসাবে হাইপোগ্লাইসেমিয়া প্রতিরোধে সহায়তা করে। জন্মের পরে 10 তম দিনে গ্লিসেমিয়া সেই সূচকগুলিতে ফিরে আসে যা গর্ভাবস্থার আগে মহিলাদের মধ্যে দেখা গিয়েছিল।
প্রসবের মহিলাকে অবশ্যই ইনসুলিন দিতে হবে। তবে এর পরিমাণ ২-৩ গুণ হ্রাস পেয়েছে। এটি চিনির ফোঁটা হিসাবে হাইপোগ্লাইসেমিয়া প্রতিরোধে সহায়তা করে। জন্মের পরে 10 তম দিনে গ্লিসেমিয়া সেই সূচকগুলিতে ফিরে আসে যা গর্ভাবস্থার আগে মহিলাদের মধ্যে দেখা গিয়েছিল।
সন্তানের জন্মের প্রথম দিনেই, ডাক্তারদের উচিত এই জাতীয় অনুষ্ঠানগুলি পরিচালনা করা:
- প্রয়োজনীয় তাপমাত্রা রিডিং বজায় রাখুন।
- শিশুর শরীরে গ্লুকোজ স্তর পর্যবেক্ষণ করুন। সূচকটি 2 মিমি / লি-তে হ্রাস হওয়ার সাথে সাথে এই পদার্থটি অন্তঃসত্ত্বাভাবে পরিচালনা করতে হবে।
- শ্বাসযন্ত্রের ক্রিয়াকলাপ পুনরুদ্ধার করুন। এর জন্য বিশেষ ওষুধ বা ভেন্টিলেটর ব্যবহার করা যেতে পারে।
- কার্ডিওভাসকুলার জটিলতাগুলি সংশোধন করুন।
- ইলেক্ট্রোলাইটের স্বাভাবিক ভারসাম্য পুনরুদ্ধার করুন। এই উদ্দেশ্যে, ক্যালসিয়াম এবং ম্যাগনেসিয়ামের সূচনা নির্দেশিত হয়।
- জন্ডিস দেখা দিলে ফটোথেরাপি সেশন পরিচালনা করুন। এই জন্য, বাচ্চাকে আল্ট্রাভায়োলেট রেডিয়েশন সহ একটি ডিভাইসের নীচে স্থাপন করা হয়। চোখ অবশ্যই একটি বিশেষ কাপড় দিয়ে সুরক্ষিত থাকে। প্রক্রিয়াটি অগত্যা একটি বিশেষজ্ঞের তত্ত্বাবধানে পরিচালিত হয়।
পরিণতি
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথি বিপজ্জনক জটিলতাগুলিকে উত্সাহিত করতে পারে:
- নবজাতক ডায়াবেটিসে প্যাথলজি রূপান্তর করা।
- শ্বাসকষ্টের সংক্রমণ সিনড্রোম। এই অবস্থাটি এই শিশুদের মৃত্যুর সর্বাধিক সাধারণ কারণ যারা এই রোগ নির্ণয়ের মাধ্যমে জন্মগ্রহণ করেছিলেন।
- নবজাতকের হাইপোক্সিয়া। এই ব্যাধিটি ভ্রূণ এবং নবজাতক শিশুর টিস্যু এবং রক্তে অপর্যাপ্ত পরিমাণ অক্সিজেন দ্বারা চিহ্নিত করা হয়।
- হাইপোগ্লাইসিমিয়া। এই শব্দটি দ্বারা শরীরে চিনির পরিমাণ কমে যাওয়া বোঝা যায়। এই লঙ্ঘন হ'ল ইনসুলিনের ক্রমাগত উত্পাদনের পটভূমির বিরুদ্ধে সন্তানের শরীরে মাতৃ গ্লুকোজ হঠাৎ বন্ধ হওয়ার পরিণতি হতে পারে। এই ধরনের লঙ্ঘন একটি বিশাল বিপদ এবং মৃত্যুর দিকে নিয়ে যেতে পারে।
- একটি শিশুর মধ্যে খনিজ বিপাকের ব্যাঘাত। এর ফলে ম্যাগনেসিয়াম এবং ক্যালসিয়ামের অভাব দেখা দেয় যা স্নায়ুতন্ত্রের কার্যকারিতাটিকে নেতিবাচকভাবে প্রভাবিত করে। পরবর্তীকালে, এই জাতীয় শিশুরা প্রায়শই মানসিক এবং বৌদ্ধিক বিকাশে পিছিয়ে থাকে।
- তীব্র হার্টের ব্যর্থতা।
- স্থূলতা।
- শিশুর প্রবণতা টাইপ 2 ডায়াবেটিস হওয়ার প্রবণতা।
প্রতিরোধমূলক ব্যবস্থা
একমাত্র প্রত্যাশিত মায়ের দিক থেকে এই অসঙ্গতি প্রতিরোধ করা সম্ভব হবে। প্রতিরোধমূলক ব্যবস্থাগুলির মধ্যে নিম্নলিখিতগুলি অন্তর্ভুক্ত রয়েছে:
- দ্রুত সনাক্তকরণ এবং ডায়াবেটিস এবং প্রাক-ডায়াবেটিসের চিকিত্সা। এটি অবশ্যই গর্ভাবস্থার আগে এবং গর্ভধারণের পরে করা উচিত।
- প্রাথমিকভাবে ভ্রোপ্যাথির সনাক্তকরণ। এটি করার জন্য, আপনাকে নিয়মিতভাবে আল্ট্রাসাউন্ড পরীক্ষা করাতে হবে, ডাক্তার দ্বারা নির্ধারিত সময়সীমা মেনে চলা।
- রক্তে চিনির বিশদ নিয়ন্ত্রণ এবং সংশোধন। কোনও মহিলাকে ডায়াবেটিস হওয়ার প্রথম দিন থেকেই এটি করা উচিত।
- প্রতিষ্ঠিত তফসিল অনুযায়ী স্ত্রীরোগ বিশেষজ্ঞের সিস্টেমেটিক ভিজিট।
- প্রত্যাশিত মায়ের সময়মতো নিবন্ধন। এটি অবশ্যই 12 সপ্তাহের আগে করা উচিত।
ডায়াবেটিক ফেনোপ্যাথির কারণ এবং ফলাফল

ডায়াবেটিক ফেটোপ্যাথি একটি জটিল রোগ এবং ক্ষতিকারক যা একটি নবজাতকের মধ্যে ঘটে থাকে যে কারণে তার মা ডায়াবেটিস বা গর্ভকালীন ডায়াবেটিসে ভোগেন।
বিচ্যুতিগুলি চেহারা, বিপাকীয় প্রক্রিয়া এবং এন্ডোক্রাইন সিস্টেমের কাজের সাথে সম্পর্কিত।
গর্ভবতী হওয়ার সিদ্ধান্ত নেয় ডায়াবেটিস মহিলারা এন্ডোক্রিনোলজিস্ট দ্বারা নিয়মিত পর্যবেক্ষণ করা উচিত এবং ভ্রূণের অস্বাভাবিকতাগুলির ঝুঁকি কমাতে তাদের রক্তে শর্করার মাত্রা পর্যবেক্ষণ করা উচিত।
সংঘটন কারণ
গর্ভাবস্থায়, কোনও মহিলার হরমোনীয় পটভূমি পরিবর্তন হয়। প্রোজেস্টেরন এবং ইস্ট্রোজেনের উচ্চ স্তরগুলি গ্লুকোজ উত্পাদনকে প্রভাবিত করে। উন্নত রক্তে শর্করার কারণে ইনসুলিন নিঃসৃত হয়। শরীরের এটির জন্য নাটকীয়ভাবে হ্রাস প্রয়োজন।
বিদ্যমান হরমোনের সামগ্রী বাড়ানোর পাশাপাশি, নতুন উপস্থিত হয়। সুতরাং, উদাহরণস্বরূপ, প্লাসেন্টাল ল্যাকটোজেন গর্ভধারণের প্রায় এক মাস পরে উত্পাদন করা শুরু করে। সময়ের সাথে সাথে এটি আরও বেশি হয়ে যায়। ফলস্বরূপ, মায়ের ফ্যাট উত্পাদন বাড়ে। এই প্রক্রিয়াটি গ্লুকোজ এবং অ্যামিনো অ্যাসিডের প্রয়োজনীয়তা হ্রাস করতে সহায়তা করে এবং অতিরিক্ত ট্রেস উপাদানগুলি ভ্রূণে প্রবেশ করে।
অতিরিক্ত গ্লুকোজ শিশুকে খাওয়ায়। ইনসুলিন যা চিনির মাত্রা কমিয়ে আনতে পারে তা প্ল্যাসেন্টা অতিক্রম করে না। অতএব, একটি ছোট জীব নিজেই এই হরমোন উত্পাদন করতে বাধ্য হয়।
গ্লুকোজ এবং অ্যামিনো অ্যাসিডের অস্থির স্তরের কারণে মায়ের নতুন শক্তি উত্সের প্রয়োজন হয়। ক্ষতির ক্ষতিসাধনের জন্য, ফ্যাটি অ্যাসিড, কেটোনস এবং ট্রাইগ্লিসারাইডগুলির উত্পাদন সক্রিয় করা হয়।
প্রথম ত্রৈমাসিকের মহিলার রক্তে শর্করার বর্ধন স্টান্টিংকে প্ররোচিত করে এবং কখনও কখনও ভ্রূণের মৃত্যুর কারণ হয়। দ্বিতীয় ত্রৈমাসিকের মধ্যে, ভ্রূণ নিজেই হাইপারগ্লাইসেমিয়ার সাথে লড়াই করতে পারে, এটি ইনসুলিন নিঃসরণ দ্বারা এটির প্রতিক্রিয়া জানায়।
হরমোন প্লাসেন্টার ভিতরে জমা হয়, যখন প্রোটিন এবং ফ্যাটগুলির উত্পাদন বাড়ানো হয়। ফলস্বরূপ, ভ্রূণটি দ্রুত বৃদ্ধি পেতে শুরু করে, এটি অ্যাড্রিনাল হাইপারফংশন বিকাশ করে।
এবং অভ্যন্তরীণ অঙ্গগুলি স্বাভাবিকের চেয়ে বেশি ওজন এবং আকারের সমন্বয়ে গঠিত।
গ্লুকোজ এবং ইনসুলিনের অতিরিক্ত পরিমাণে টিস্যুগুলির অক্সিজেনের চাহিদাও বাড়ায়। হাইপোক্সিয়া শুরু হয়। সম্ভবতঃ, এটি অনাগত সন্তানের সংবহনতন্ত্রের সৌম্য টিউমার গঠনের উপর প্রভাব ফেলে এবং মস্তিষ্ক এবং হৃদয়ের প্যাথলজিস হতে পারে।
ডায়াবেটিক ফেটোপ্যাথির কারণে অ্যাড্রিনাল হাইফারফংশন হয়
কেবল ডায়াবেটিস রোগীরাই এই জাতীয় ঘটনা দ্বারা আক্রান্ত হন। অতিরিক্ত ওজন হওয়া এবং 25 বছরেরও বেশি বয়সী জটিলতার ঝুঁকি বাড়ায়। মায়ের বিপাকজনিত ব্যাধিগুলির কারণে ভ্রূণ ডায়াবেটিক ভ্রোপ্যাথি ঘটে। ফলস্বরূপ, অন্তঃসত্ত্বা বৃদ্ধির প্রতিবন্ধকতা সহ শিশুরা প্রায়শই জন্মগ্রহণ করে।
ডায়াবেটিক ফেটোপ্যাথির লক্ষণ
প্রথম লক্ষণগুলি ইতিমধ্যে আল্ট্রাসাউন্ডে দৃশ্যমান। ভ্রূণের আকার নির্দিষ্ট সময়সীমা পূরণ করে না meet তার বর্ধিত প্লীহা এবং যকৃতের এবং সাবকুটানিয়াস ফ্যাটগুলির একটি পুরু স্তরের কারণে তার দেহ অস্বাভাবিকভাবে বড়। অ্যামনিয়োটিক তরলটির পরিমাণ আদর্শের চেয়ে বেশি।
জন্মের পরে, বাহ্যিক অস্বাভাবিকতা অবিলম্বে লক্ষণীয় notice শিশুটি বড়, এর ওজন 4 কেজির বেশি। তার একটি বড় পেট, প্রশস্ত কাঁধ, একটি ছোট ঘাড়।
দীর্ঘ দেহের পটভূমির বিপরীতে মাথাটি ছোট বলে মনে হচ্ছে এবং হাত এবং পা ছোট। শিশুর নীল-লাল ত্বক রয়েছে যার সাথে অসংখ্য পাঙ্কেট হাইপোডার্মিক হেমোরহেজেস রয়েছে।
দেহ সাদা-ধূসর বর্ণের স্যাঁতসেঁতে ভর দিয়ে আচ্ছাদিত, প্রচুর লোমশতার বৈশিষ্ট্যযুক্ত। মুখ এবং নরম টিস্যু ফুলে গেছে।
সময়ের সাথে সাথে চোখের ত্বক এবং স্ক্লেরা শিশুর মধ্যে হলুদ হয়ে যায়। এটি লিভার ডিজঅর্ডারের কারণে বিলিরুবিন নির্গত হয় না এই কারণে হয়। শারীরবৃত্তীয় জন্ডিসের বিপরীতে, যা অনেক শিশুর মধ্যে দেখা যায় এবং কিছু দিন পরে এটি নিজস্বভাবে চলে যায়, ডায়াবেটিক ভ্রোপ্যাথি সহ নবজাতকদের মধ্যে, এই অবস্থার চিকিত্সার প্রয়োজন।
নিউরোলজিকাল ডিসঅর্ডারগুলি অপর্যাপ্ত পেশী স্বন এবং স্তন্যপান রিফ্লেক্স হ্রাস নিয়ে গঠিত। শিশুর ক্রিয়াকলাপের অভাবটি উদ্বেগ এবং অঙ্গগুলির কাঁপানো দ্বারা তীব্রভাবে প্রতিস্থাপিত হয়। শিশুর ঘুমের ব্যাঘাত ঘটে। জীবনের প্রথম ঘন্টাগুলিতে শ্বাসকষ্ট বা শ্বাস প্রশ্বাসের গ্রেপ্তার দেখা দেয়। পরীক্ষাগার পরীক্ষায় গ্লুকোজ, ক্যালসিয়াম এবং ম্যাগনেসিয়ামের ঘাটতি এবং ইনসুলিনের আধিক্য দেখা যায়।
মাতৃ পরীক্ষা
ইতিহাসের ডেটা মূল্যায়নের সাথে শুরু হয়। তারা গর্ভাবস্থার আগে এবং সময়কালে কার্বোহাইড্রেট বিপাকের লঙ্ঘন নির্দেশ করে। আল্ট্রাসাউন্ড গুরুত্বপূর্ণ। গবেষণায় গর্ভের ভ্রূণের বিকাশের প্রক্রিয়াটি কল্পনা করতে, গুরুত্বপূর্ণ অঙ্গগুলির গঠনের মূল্যায়ন করতে, কোনও ত্রুটি আছে কিনা তা খুঁজে বের করতে সহায়তা করে। আল্ট্রাসাউন্ড প্রথম এবং দ্বিতীয় ত্রৈমাসিকের একবার এবং তৃতীয় প্রতি সপ্তাহে ব্যবহৃত হয়।
চলাচল, হার্টের হার এবং শ্বাস-প্রশ্বাসের নিয়ন্ত্রণ ব্যবহার করে শিশুর বায়োফিজিকাল অবস্থা মূল্যায়ন করা হয়। ডায়াবেটিক ভ্রূণপ্যাথিতে আক্রান্ত একটি ভ্রূণ বেশিরভাগ সক্রিয় থাকে। ঘুম 50 মিনিটের বেশি স্থায়ী হয় না। জাগ্রত হওয়ার সময়, কম হৃদস্পন্দন লক্ষ্য করা যায়।
ডপ্লেমেট্রি ব্যবহার করে রক্তসংবহন সিস্টেম এবং কেন্দ্রীয় স্নায়ুতন্ত্রের স্থিতি পরীক্ষা করে। হৃদস্পন্দন নিরীক্ষণের জন্য কার্ডিওগ্রাফি প্রয়োজন। গর্ভাবস্থার তৃতীয় মাস থেকে শুরু করে প্রতি 2 সপ্তাহে রক্ত এবং প্রস্রাব পরীক্ষা করা হয়। তারা ইনসুলিন, গ্লুকোজ, প্রোটিন এবং হরমোন মূল্যায়নে সহায়তা করে।
শিশু পরীক্ষা
শিশুর জন্মের পরে, এর উপস্থিতিটি মূল্যায়ন করা হয়: ত্বকের অবস্থা, শরীরের অনুপাত, জন্মগত ব্যতিক্রমগুলি। নাড়ি, তাপমাত্রা, হার্ট রেট পরীক্ষা করে দেখুন। শ্বাসকষ্টের তীব্রতাও মূল্যায়ন করা হয়।
ইনস্ট্রুমেন্টাল স্টাডিজ থেকে, পেটের গহ্বর, কিডনি এবং মস্তিষ্কের আল্ট্রাসাউন্ড ব্যবহার করা হয়। ফুসফুসগুলি এক্স-রে দ্বারা মূল্যায়ন করা হয়। একটি ইসিজি এবং ইসিওও জন্মের প্রথম তিন দিনের মধ্যে সঞ্চালিত হয়।
ডায়াবেটিক ফিউটোপ্যাথি নির্ণয়ের অন্যতম পদ্ধতি আল্ট্রাসাউন্ড।
শিশুর রক্তে শর্করার মাত্রা পর্যবেক্ষণ করা দরকার।এর জন্য, জন্মের পরে প্রথম ঘন্টা এবং তার পরে প্রতি 2-3 ঘন্টা এবং খাওয়ানোর আগে রক্ত বিশ্লেষণের জন্য নেওয়া হয়। দ্বিতীয় দিন থেকে, গ্লুকোজ সামগ্রী খাওয়ানোর আগে দিনে একবার পরীক্ষা করা হয়।
ক্যালসিয়াম এবং ম্যাগনেসিয়ামের স্তর নির্ণয়ের জন্য, একটি জৈব রাসায়নিক রক্ত পরীক্ষা করা হয় এবং লাল রক্তকণিকা এবং হিমোগ্লোবিন পরীক্ষা করা হয়, এটি একটি ক্লিনিকাল। ব্যাকটিরিওলজিকাল পরীক্ষাও জরুরি। সম্ভবত পেডিয়াট্রিশিয়ান এবং পেডিয়াট্রিক এন্ডোক্রিনোলজিস্টের সাথে পরামর্শ করুন।
শিশুর জন্ম এবং প্রসবোত্তর ম্যানিপুলেশন ভ্রোপ্যাথি সনাক্তকরণে
পর্যবেক্ষণের ফলাফলের ভিত্তিতে জন্মের তারিখটি নির্বাচন করা হয়। সাধারণ গর্ভাবস্থায়, সর্বোত্তম বিকল্পটি হ'ল 37 সপ্তাহ। জটিলতার কারণে খেজুর স্থানান্তরিত হতে পারে।
প্রসবের সময়, চিনির মাত্রা পর্যবেক্ষণ করা বাধ্যতামূলক। গ্লুকোজের অভাবের সাথে জরায়ুর নিকৃষ্ট সংকোচনের কারণে সংকোচনের দুর্বল হওয়ার ঝুঁকি থাকে। শক্তিরও অভাব রয়েছে, যার কারণে শ্রমজীবী মহিলা চেতনা হারাতে পারেন এমনকি কোমায়ও পড়তে পারেন।
জটিলতা এড়াতে, গর্ভবতী মাকে দ্রুত কার্বোহাইড্রেট গ্রহণ করা প্রয়োজন। সাধারণত তারা তাকে এক টেবিল চামচ চিনির সাথে আধা গ্লাস পানি পান করতে দেয়। কিছু ক্ষেত্রে, 500 মিলি ভলিউম সহ 5% গ্লুকোজ দ্রবণের অন্তঃসত্ত্বা প্রশাসনের প্রয়োজন হয়।
ডায়াবেটিক ফেটোপ্যাথিতে, কখনও কখনও গ্লুকোজ অন্তর্বর্তীভাবে পরিচালিত হয়।
খিঁচুনি সহ, 100-200 মিলি হাইড্রোকার্টিসন পরিচালিত হয়। কখনও কখনও অ্যাড্রেনালিন ব্যবহার করা প্রয়োজন। 0.1% দ্রবণের 1 মিলির বেশি ব্যবহার করবেন না।
জন্মের আধা ঘন্টা পরে, জটিলতার ঝুঁকি হ্রাস করার জন্য শিশুর 5% গ্লুকোজ দ্রষ্টব্য প্রবর্তনের প্রয়োজন। চিনির মাত্রা কম থাকায় একজন মহিলাকে স্বাভাবিকের চেয়ে কম ইনসুলিন দিয়ে ইনজেকশন দেওয়া হয়। গ্লুকোজ তার স্বাভাবিক পর্যায়ে ফিরে আসে কেবলমাত্র দেড় সপ্তাহ পরে।
চিকিত্সা পদ্ধতি
হাইপোথার্মিয়া প্রতিরোধের জন্য, বাচ্চাকে একটি উত্তপ্ত বিছানায় স্থাপন করা হয়। শ্বাসযন্ত্রের ব্যর্থতার ক্ষেত্রে, যান্ত্রিক বায়ুচলাচল প্রয়োজনীয়। এক্সোজেনাস সার্ফ্যাক্ট্যান্ট অতিরিক্তভাবে অকাল শিশুদের শ্বাসনালীতে ইনজেকশনের ব্যবস্থা করা হয় যাতে ফুসফুস সংকুচিত হতে পারে। অক্সিজেন অনাহার মোকাবিলায়, শোষকগুলিও ব্যবহৃত হয়।
চিকিত্সা ক্লিনিকাল সুপারিশগুলির মধ্যে প্রতি 2 ঘন্টা, এমনকি রাতে এমনকি প্রথম দুই দিনে শিশুকে খাওয়ানো অন্তর্ভুক্ত। সাধারণ গ্লুকোজ স্তর বজায় রাখতে এটি প্রয়োজনীয়।
চুষার প্রতিবিম্বের অভাবে খাদ্য একটি প্রোবের মাধ্যমে প্রবর্তিত হয়। রক্তে শর্করার বাধ্যতামূলক পর্যবেক্ষণ এবং সময় মতো গ্লুকোজ পরিচালনা করা
আপনি যদি পছন্দসই প্রভাব অর্জন করতে না পারেন তবে গ্লুকাগন বা প্রিডনিসোন ব্যবহার করুন।
ডায়াবেটিক ফেটোপ্যাথি সহ, বাচ্চাকে একটি উত্তপ্ত বিছানায় স্থাপন করা হয়
ইলেক্ট্রোলাইট রচনাটি পুনরুদ্ধার করতে, ক্যালসিয়াম এবং ম্যাগনেসিয়ামযুক্ত ড্রপারগুলি স্থাপন করা হয় বা সমাধানগুলি ইনজেকশনের জেট হয়। ক্যালসিয়াম প্রস্তুতি প্রবর্তনের সাথে সাথে ব্র্যাডিকার্ডিয়া এবং অ্যারিথমিয়ার ঝুঁকির কারণে ইসির সাহায্যে হৃদয়ের কাজ নিয়ন্ত্রণ করা বাধ্যতামূলক।
যদি সংক্রমণ সনাক্ত হয় তবে অ্যান্টিব্যাকটেরিয়াল চিকিত্সা করা দরকার। ইমিউনোগ্লোবুলিন এবং ইন্টারফেরনও ব্যবহৃত হয়। জন্ডিস থেকে অতিবেগুনী বিকিরণে সহায়তা করে।
ডায়াবেটিক ভ্রোপ্যাথির বিপদ কী?
প্রায়শই, ডায়াবেটিক ফোটোপ্যাথির বিকাশের সাথে গর্ভাবস্থা ভ্রূণের মৃত্যুর মধ্যেই শেষ হয়। নবজাতকগুলিও প্রায়শই গ্লুকোজ বা পালমোনারি অপ্রতুলতার অভাবে মারা যায়। সন্তানের বিশাল আকারের কারণে, জন্মের আঘাতের ঝুঁকি অনেক বেশি। একজন মহিলার অসংখ্য অশ্রু রয়েছে এবং একটি শিশু ভঙ্গুর, প্যারাসিস এবং কেন্দ্রীয় স্নায়ুতন্ত্রের ক্ষতির সম্মুখীন হয়।
ডায়াবেটিস মায়েদের জন্ম নেওয়া শিশুরা প্রায়শই স্থূল হয়। এছাড়াও, 1-6% ক্ষেত্রে ভ্রূণ চিকিত্সা নবজাতক ডায়াবেটিস এবং টাইপ 2 ডায়াবেটিসে যায়। ক্যালসিয়াম এবং ম্যাগনেসিয়ামের অভাবে, পাশাপাশি অক্সিজেন অনাহার কারণে বিলম্বিত মানসিক এবং বৌদ্ধিক বিকাশের ঝুঁকি বেড়ে যায়। জিনিটুরিয়ানারি সিস্টেম, মস্তিষ্ক এবং হার্টের অঙ্গগুলির জন্মগত অনিয়মের ঘটনাগুলি ঘন ঘন হয়।
পেশীবহুল ব্যবস্থারও ক্ষতি হয়। শিশুদের মাঝে মাঝে ফাটল ওপরের ঠোঁট এবং নরম তালু, অনুন্নত ভার্চেট্রিয়া এবং ফিমার্স সহ জন্মগ্রহণ করে। পাচনতন্ত্রের অনুপযুক্ত অবস্থান, মলদ্বার এবং মলদ্বারের অভাব ঘন ঘন ক্ষেত্রে রয়েছে।
এই সমস্ত বিচ্যুতি চ্ছিক। সময়মতো প্যাথলজি সনাক্তকরণ এবং পর্যাপ্ত চিকিত্সার সাথে, একটি স্বাস্থ্যকর বাচ্চা হওয়ার সম্ভাবনা বেশি।
নিবারণ
ভ্রূণ ডায়াবেটিক ফিউটোপ্যাথি এড়াতে এবং সম্ভাব্য জটিলতার ঝুঁকি হ্রাস করার জন্য, সময় মতো মায়ের ডায়াবেটিস এবং সীমান্তের অবস্থা নির্ণয় করা প্রয়োজন। পরবর্তীকালে, রক্তে চিনির স্তর সাবধানতার সাথে পর্যবেক্ষণ করা জরুরী এবং প্রয়োজনে এটি সামঞ্জস্য করুন।
স্ত্রীরোগ বিশেষজ্ঞের নিয়মিত পরিদর্শন এবং সময়মতো একটি আল্ট্রাসাউন্ড স্ক্যান সময় মতো বিচ্যুতিগুলি নির্ণয় করতে এবং প্রয়োজনীয় চিকিত্সা চালিয়ে যেতে সহায়তা করে। বিশেষায়িত প্রতিষ্ঠানে ডায়াবেটিসে আক্রান্ত শ্রমের ক্ষেত্রে গর্ভবতী মহিলা এবং মহিলাদের নিরীক্ষণ করার পরামর্শ দেওয়া হচ্ছে।
প্রতিরোধের পদ্ধতিগুলির মধ্যে গর্ভবতী মহিলাদের চিনি স্তরের ক্রমাগত পর্যবেক্ষণ অন্তর্ভুক্ত রয়েছে।
জন্মগ্রহণকারী শিশুদের জেলা শিশু বিশেষজ্ঞের পৃষ্ঠপোষকতা প্রয়োজন। জীবনের 1 মাস থেকে, পেডিয়াট্রিক নিউরোলজিস্টের পর্যবেক্ষণের পরামর্শ দেওয়া হয়। এবং এন্ডোক্রিনোলজিস্টের দর্শন নিয়মিত হওয়া উচিত।
অতীতে, কোনও মহিলার ডায়াবেটিস ছিল গর্ভাবস্থার একেবারে contraindication। প্রায়শই, গর্ভবতী মা এবং ভ্রূণ মারা যায়। যদি শিশুটি এখনও প্রথম দিনগুলিতে জন্মগ্রহণ করতে এবং মরতে না পারে তবে তার পূর্ণ জীবনের কোন সম্ভাবনা ছিল না। এখন ডায়াবেটিস ফেটোপ্যাথি কোনও বাক্য নয়। সময়মতো রোগ নির্ণয় এবং সঠিক চিকিত্সা করার ফলে, সম্ভবত শিশুটি সুস্থ থাকবে।
ভ্রূণ ডায়াবেটিক ফেনোপ্যাথি কিভাবে চিকিত্সা করা হয়?

অসম্পূর্ণ আকারে ডায়াবেটিস নির্ধারিত মহিলারা সন্তানের জন্মের সময়কাল সহ্য করা বেশ কঠিন। প্রায়শই ভ্রূণের বিকাশের প্রক্রিয়াতে, পরবর্তীটির বিভিন্ন ধরণের জটিলতাও রয়েছে, যার মধ্যে অনেকগুলি গুরুতর বিপদ বহন করে। সময় মতো বিচ্যুতি সনাক্তকরণ আপনাকে একটি সম্পূর্ণ চিকিত্সার ব্যবস্থা করার অনুমতি দেয় এবং বিপজ্জনক অসুস্থতাগুলির ঝুঁকি উল্লেখযোগ্যভাবে হ্রাস করে।
ডায়াবেটিক ভ্রূণপ্যাথির সরাসরি ভ্রূণে কী লক্ষণ রয়েছে, এটি কীভাবে চিকিত্সা করা হয় এবং আরও কয়েকটি গুরুত্বপূর্ণ বিষয় এই নিবন্ধে বর্ণিত হয়েছে।
ডায়াবেটিক ফেটোপ্যাথি - কারণগুলি
বিবেচনাধীন অসুস্থতা একটি অনাগত সন্তানের মধ্যে ডায়াবেটিস বা গর্ভকালীন ডায়াবেটিসের পটভূমির বিরুদ্ধে জন্মায়, যা থেকে তার মা ভুগছেন suff সাধারণত, তার রক্তে গ্লুকোজের স্তরটি ক্রমাগত গ্রহণযোগ্য স্তরের উপরে রাখা হয়।
এই রোগটি কার্যকরী পরিবর্তনগুলি দ্বারা চিহ্নিত করা হয় যা ভ্রূণ ব্যাধিগুলিকে উত্সাহিত করে:
যখন মায়ের অসুস্থতা ক্ষতিপূরণযোগ্য অবস্থায় থাকে, অর্থাৎ চিনির স্তরটি স্বাভাবিক পরিসরের মধ্যে স্থির রাখা হয়, আপনার ডায়াবেটিক ভ্রোপ্যাথিতে ভয় পাওয়া উচিত নয়। হাইপারগ্লাইসেমিয়া সহ, ভ্রূণের বিকাশ সঠিকভাবে ঘটে না। এই ক্ষেত্রে, ডাক্তারদের হস্তক্ষেপ করতে এবং অপারেটিভভাবে ডেলিভারি ত্বরান্বিত করতে হয়েছে এই কারণে সাধারণত শিশু অকাল থেকেই জন্মগ্রহণ করে।
ডায়াবেটিক ভ্রোপ্যাথিতে, প্লাসেন্টায় পরিবর্তন প্রাথমিকভাবে ঘটে। দ্বিতীয়টি আরও সাধারণভাবে কাজ করতে সক্ষম নয়। ফলস্বরূপ, ভ্রূণের ভরগুলিতে তীব্র বৃদ্ধি ঘটে - এটি অনুন্নয়নের লক্ষণগুলির স্থির লক্ষণগুলির সাথে আরও বড় হয়।
মায়ের রক্তে অতিরিক্ত চিনির কারণে, সন্তানের অগ্ন্যাশয় সক্রিয় হয় - এটি অত্যধিক পরিমাণে ইনসুলিন উত্পাদন শুরু করে। এই কারণে, গ্লুকোজ নিবিড়ভাবে শোষিত হয়, ফলস্বরূপ এর অতিরিক্ত ফ্যাটি ডিপোজিটে রূপান্তরিত হয়।
ডায়াবেটিক ভ্রোপ্যাথির প্রধান লক্ষণগুলি নিম্নরূপ:
- ভ্রূণের অসম্পূর্ণতা (পেটের দিকটি মাথার চেয়ে বড়, মুখ ফোলা, কাঁধগুলি প্রশস্ত, অঙ্গগুলি খুব ছোট),
- malformations
- ম্যাক্রোসোমিয়া (বড় শিশু - 4 কেজির বেশি),
- অতিরিক্ত শরীরের চর্বি উপস্থিতি,
- উন্নয়নমূলক বিলম্ব,
- শ্বাসকষ্ট
- ক্রিয়াকলাপ হ্রাস
- কার্ডিওমেগালি (লিভার এবং কিডনিগুলিও বড় হয়, তবে অঙ্গগুলি অনুন্নত হয়)।
নিদানবিদ্যা
মূলত, রোগ নির্ণয়টি আল্ট্রাসাউন্ড দ্বারা তৈরি করা হয়। এই পদ্ধতিটিই আপনাকে শিশুর অন্তঃসত্ত্বা বিকাশের প্রক্রিয়াটি ব্যক্তিগতভাবে পর্যবেক্ষণ করতে দেয়। প্রক্রিয়াটির নিয়মিত উত্তরণ সময়মত অসঙ্গতি সনাক্তকরণ নিশ্চিত করে।
ঝুঁকিতে আক্রান্ত মহিলাদের অ্যান্টিয়েটাল ক্লিনিকে প্রথম উপস্থিতিতে একটি আল্ট্রাসাউন্ড পরীক্ষা করাতে হবে।
তারপরে আবার 24 তম সপ্তাহ এবং 26 তম মধ্যে একটি আল্ট্রাসাউন্ড স্ক্যান করা হয়।
তৃতীয় ত্রৈমাসিকের মধ্যে যাচাই কমপক্ষে 2 বার করা হয়। অধিকন্তু, যখন ইনসুলিন নির্ভর ডায়াবেটিসে ভুগছে মহিলাদের ক্ষেত্রে, তখন 30 তম বা 32 তম সপ্তাহে এবং তারপরে প্রতি 7 দিনে আল্ট্রাসাউন্ড নির্ধারিত হয়। কেবল এইরকম কঠোর নিয়ন্ত্রণের মাধ্যমেই শিশু এবং তার মায়ের ঝুঁকি হ্রাস করা সর্বনিম্ন করা সম্ভব।
এই নিবন্ধে বিবেচিত অসুস্থতার উপস্থিতিতে আল্ট্রাসাউন্ড পরীক্ষা দেখাবে:
- সন্তানের অপ্রয়োজনীয়তা
- macrosomia,
- ফ্যাট লেয়ার ফোলা এবং বিল্ড আপ আপ (বডি কনট্যুর দ্বিগুণ হবে),
- খুলি অঞ্চলে প্রতিধ্বনি-নেতিবাচক অঞ্চলগুলি,
- polyhydramnios,
- মুকুট উপর টিস্যুগুলির বেধ 3 মিমি (2 এর আদর্শ সহ) এর বেশি।
ডায়াবেটিক ফেটোপ্যাথির কারণগুলি
শর্তটি ভ্রূণ প্রতিচ্ছবি অপর্যাপ্ততা, হরমোনযুক্ত প্লেসেন্টাল কর্মহীনতা এবং মাতৃ হাইপারগ্লাইসেমিয়ার উপর ভিত্তি করে। সুতরাং, উচ্চ চিনি অনিবার্যভাবে ভ্রূণের ইনসুলিন সংশ্লেষণের বৃদ্ধি ঘটায়, যা জন্মের প্রথম 72 ঘন্টা পরে গুরুতর হাইপোগ্লাইসেমিয়ায় ভরা থাকে।
এটি বিশ্বাস করা হয় যে পূর্ণ-মেয়াদী শিশুদের হাইপোগ্লাইসেমিয়া গ্লুকোজ দিয়ে শুরু হয় 1.7 মিমোলের (অকাল শিশুদের মধ্যে 1.4 এর নীচে) থেকে, তবে অনুশীলনে ২.৩ এর নিচে চিনি ইতিমধ্যে নবজাতকের হাইপোগ্লাইসেমিয়ার লক্ষণগুলির কারণ হতে পারে এবং উপযুক্ত থেরাপির প্রয়োজন হয়। ক্লিনিকাল প্রকাশগুলি খুব আলাদা হতে পারে।
কাঁপুনি, খিঁচুনি, চিৎকার, অলসতা, অলসতা। সাধারণত, চিনি জীবনের প্রথম সপ্তাহের শেষে স্বাভাবিক হয়।
সক্রিয় ইনসুলিনের ক্রিয়াকলাপে ভ্রূণকে সরবরাহ করা অতিরিক্ত গ্লুকোজও অতিরিক্ত ফ্যাট গঠন করে, যা দেহের একটি বড় ওজনের বাচ্চাদের জন্মের দিকে পরিচালিত করে।
নবজাতকের মধ্যে এই রোগের অন্যান্য লক্ষণগুলি
নবজাতকের ফটোতে ডায়াবেটিক ভ্রোপ্যাথি 1 নবজাতকের ফটোতে ডায়াবেটিক ফ্যালোপ্যাথি 2
আধুনিক চিকিত্সা জ্ঞানের একটি বিশাল সঞ্চয় রয়েছে সত্ত্বেও, এবং চিকিত্সকরা অনেক বেশি অভিজ্ঞ হয়ে উঠেছিলেন এবং প্রায়শই সব ধরণের জটিলতা এবং অসঙ্গতিগুলির মুখোমুখি হন, এমনকি গর্ভবতী মহিলাদের মধ্যে টাইপ 1 ডায়াবেটিস সংশোধন করার সময়ও, প্রায় 30% শিশু ডায়াবেটিক ভ্রোপ্যাথি নিয়ে জন্মগ্রহণ করে।
পরিসংখ্যানগুলি আমাদের জানায় যে টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলায় পেরিনিটাল পিরিয়ডে (গর্ভাবস্থার 22 তম সপ্তাহ থেকে জন্মের পরে 7 তম দিন পর্যন্ত) ভ্রূণের মৃত্যুর হার স্বাভাবিকের চেয়ে 5 গুণ বেশি এবং জীবনের 28 তম দিনের আগে শিশুদের মৃত্যুর হার (নবজাতক) 15 বারের বেশি
- অতিরিক্ত ওজন (4 কেজির বেশি),
- ত্বকের একটি নীল-লালচে বর্ণ রয়েছে,
- চর্মরোগটি পাতলা চিকিত্সা হেমোরজেজ আকারে,
- নরম টিস্যু এবং ত্বকের ফোলাভাব,
- মুখ ফোলা
- বড় পেট, যা অত্যধিকভাবে বিকশিত সাবকুটেনিয়াস ফ্যাটি টিস্যুর সাথে সম্পর্কিত,
- সংক্ষিপ্ত, ট্রাঙ্ক, অঙ্গ,
- শ্বাসকষ্ট
- রক্ত পরীক্ষায় লোহিত রক্তকণিকার (লাল রক্তকণিকা) কন্টেন্ট বৃদ্ধি করে,
- উচ্চতর হিমোগ্লোবিন স্তর,
- গ্লুকোজ হ্রাস
- জন্ডিস (ত্বক এবং চোখের প্রোটিন)।
নবজাতকের জীবনের প্রথম ঘন্টাগুলিতে স্নায়বিক রোগ যেমন:
- পেশী স্বন হ্রাস
- চোষা প্রতিবিম্বের অত্যাচার,
- হ্রাস কার্যকলাপ তীব্রভাবে হাইপার-এক্সিটিবিলিটি দ্বারা প্রতিস্থাপিত হয় (সীমানা কাঁপানো, অনিদ্রা, উদ্বেগ)।
- মাত্রা এবং ওজন - আদর্শের উপরে,
- দেহের অনুপাতগুলিতে আপত্তিজনক অশান্তি,
- polyhydramnios,
- মাথা অঞ্চলে ফোলাভাব,
- বর্ধিত অঙ্গ (যকৃত, কিডনি),
- স্নায়বিক, কার্ডিওভাসকুলার, জেনিটোউনারি সিস্টেমগুলির কাজে বিচ্যুতি।
একটি নবজাতকের ডায়াবেটিক ভ্রোপ্যাথি দ্বারা চিহ্নিত করা হয়:
- ভারী ওজন (4-6 কেজি),
- ভাস্কুলার রক্তক্ষরণের মতো ত্বকের ফুসকুড়ি,
- একটি লালচে সায়ানোটিক শেড বা কুঁচকানো,
- নরম টিস্যু ফোলা
- শরীরের অনুপযুক্ত অনুপাত (প্রশস্ত কাঁধ, ছোট হাত এবং পা, বড় পেট)।
স্বাস্থ্যকর এবং ডায়াবেটিক ফেনোপ্যাথি নবজাতকের বাচ্চা
শিশুটি ক্র্যাম্পস, অ্যাসফাইসিয়া (অক্সিজেন অনাহার) বিভিন্ন ডিগ্রি, টাকিকার্ডিয়া আক্রমণের শিকার হয়। সে অস্থির হয়ে ঘুমায়, খারাপভাবে তার বুক চুষে, ক্রমাগত চিৎকার করে।
- ক্যালসিয়াম এবং ম্যাগনেসিয়াম প্রস্তুতি,
- শ্বাস প্রশ্বাসের analeptics
- ভিটামিন,
- হরমোন
- কার্ডিয়াক গ্লাইকোসাইডস।
নবজাতকের ফোটোপ্যাথি নিম্নরূপে প্রকাশিত হয়:
- শ্বাসকষ্ট, যা ফুসফুসে (সার্ফ্যাক্ট্যান্ট) নির্দিষ্ট পদার্থের সংশ্লেষণের অভাব দ্বারা ব্যাখ্যা করা হয়, যা তাদের প্রথম শ্বাসের সাহায্যে সোজা করতে সহায়তা করে,
- শ্বাসকষ্ট এবং এমনকি শ্বাসযন্ত্রের গ্রেপ্তারের জন্মের পরপরই সম্ভবত
- জন্ডিস, যকৃতের একটি রোগগত পরিবর্তনের লক্ষণ হিসাবে বিবেচিত, যার জন্য প্রয়োজনীয় চিকিত্সা প্রয়োজন,
- স্নায়বিক অসুস্থতা: পেশী স্বন হ্রাস, চুষছে রিফ্লেক্স প্রতিরোধ, হাইপার-এক্সিটিবিলিটি সঙ্গে ক্রিয়াকলাপ হ্রাস কার্যকলাপ।
প্রাথমিক রোগ নির্ণয়
ডায়াবেটিসে আক্রান্ত একজন গর্ভবতী মহিলার শিশুর জন্মের আগে থেকেই ডায়াবেটিক ফ্যালোপ্যাথি ধরা পড়ে। এর পূর্বশর্ত হ'ল মায়ের চিকিত্সা ইতিহাস (গর্ভাবস্থায় ডায়াবেটিস মেলিটাস বা প্রিডিব্যাটিক অবস্থার রেকর্ডের উপস্থিতি)।
ভ্রূণের অস্বাভাবিকতা সনাক্ত করতে ডাক্তার নিম্নলিখিত পদ্ধতিগুলি লিখেছেন:
- আল্ট্রাসাউন্ড
- ভ্রূণের বায়োফিজিকাল অবস্থা সম্পর্কে অধ্যয়ন,
- ডপলার,
- ctg,
- ভ্রূণুবর্তক সিস্টেমের জৈব-রাসায়নিক চিহ্নগুলির মূল্যায়ন
প্রসবোত্তর চিকিত্সা
ডাক্তাররা যেমন একজন মহিলা এবং তার অনাগত সন্তানের পরীক্ষা গ্রহণ করেন এবং "ডায়াবেটিক ভ্রোপ্যাথি" নির্ণয়ের আত্মবিশ্বাসের সাথে তথ্য তুলনা করেন, তত্ক্ষণাত্ চিকিত্সা শুরু করা উচিত, যা শিশুর উপর এই রোগের ক্ষতিকারক প্রভাবগুলির ঝুঁকি হ্রাস করতে সহায়তা করবে।
গর্ভাবস্থার পুরো সময়কালে, চিনি এবং রক্তচাপ পর্যবেক্ষণ করা হয়। একজন চিকিত্সকের পরামর্শ অনুসারে অতিরিক্ত ইনসুলিন থেরাপির পরামর্শ দেওয়া যেতে পারে।
এই সময়ের মধ্যে পুষ্টির ভারসাম্যপূর্ণ হওয়া উচিত এবং মা এবং শিশুর জন্য প্রয়োজনীয় সমস্ত ভিটামিন থাকতে হবে, তবে এটি পর্যাপ্ত পরিমাণে না হলে ভিটামিনাইজেশনের একটি অতিরিক্ত কোর্স নির্ধারণ করা যেতে পারে। ডায়েটটি কঠোরভাবে মেনে চলা, চর্বিযুক্ত খাবারগুলির অত্যধিক পরিমাণে এড়ানো, প্রতিদিনের ডায়েটটি 3000 কিলোক্যালরিতে সীমাবদ্ধ করা প্রয়োজন।
জন্মের নির্ধারিত তারিখের অল্প অল্প আগেই হজমযোগ্য কার্বোহাইড্রেট সহ ডায়েট সমৃদ্ধ করা মূল্যবান ..
পর্যবেক্ষণ এবং আল্ট্রাসাউন্ডের ভিত্তিতে, চিকিত্সকরা প্রসবের অনুকূল সময়কাল নির্ধারণ করে। যদি গর্ভাবস্থা জটিলতা ছাড়াই এগিয়ে যায়, তবে প্রসবের জন্য সবচেয়ে অনুকূল সময় গর্ভাবস্থার 37 সপ্তাহ হিসাবে বিবেচিত হয়। যদি গর্ভবতী মা বা ভ্রূণের কোনও স্পষ্ট হুমকি থাকে তবে তারিখগুলি স্থানান্তরিত হতে পারে।
ফেটোপ্যাথির চিকিত্সার মূল ব্যবস্থাগুলি লক্ষণগুলি দূর করার এবং শরীরের স্বাভাবিক ক্রিয়াকলাপগুলির দ্রুত পুনরুদ্ধার লক্ষ্য।
- প্রয়োজনে যান্ত্রিক বায়ুচলাচল বা সুফ্যাক্ট্যান্ট দ্বারা শ্বাস পুনরুদ্ধার করুন। প্যাথলজি সহ শিশুদের মধ্যে, অন্য নবজাতকের তুলনায় ফুসফুসগুলি আরও খারাপভাবে খোলে।
- হাইপোগ্লাইসেমিয়া থেরাপি এবং গ্লুকোজের অন্তঃসত্ত্বা প্রশাসনের মাধ্যমে প্রতিরোধ, এবং ড্রাগের অকার্যকরতা সহ, হরমোনযুক্ত ওষুধের প্রবর্তন।
- 1.5-2 ঘন্টা পরে খাওয়ানো
- নিউরোলজিকাল স্ট্যাটাস লঙ্ঘন করে ক্যালসিয়াম / ম্যাগনেসিয়াম বা অন্যান্য ড্রাগ সহ থেরাপি
- নবজাতকের জন্ডিসের চিকিত্সা।
প্রকার 1 ডায়াবেটিসযুক্ত গর্ভবতী মায়েদের অবশ্যই কার্বোহাইড্রেট বিপাকের জন্য সর্বোচ্চ ক্ষতিপূরণ অর্জনের জন্য গর্ভধারণের পরিকল্পনা করা উচিত plan বর্তমানে, ডায়াবেটিস মোটেও সফল গর্ভাবস্থা এবং প্রসবকালীন ঘটনাটিকে হ্রাস করে না, তবে বিশেষজ্ঞের সাথে একটি বিশেষ দৃষ্টিভঙ্গি এবং ঘনিষ্ঠ যোগাযোগ প্রয়োজন।
ডায়াবেটিক ফেটোপ্যাথিতে ভিটামিন গ্রহণ, একটি বিশেষ ডায়েট এবং অন্যান্য ডাক্তারের পরামর্শ মেনে চলা জড়িত। খাদ্য সহজে হজমযোগ্য কার্বোহাইড্রেটে সমৃদ্ধ হওয়া উচিত এবং চর্বি হ্রাস করার পরামর্শ দেওয়া হয়।
চিকিত্সার সময় গ্লাইসেমিয়া পর্যবেক্ষণ করা প্রয়োজন ডাক্তারদের।রক্তে শর্করার একটি শক্তিশালী হ্রাস সঙ্গে, সংকোচনের সময় একজন মহিলার পর্যাপ্ত শক্তি থাকবে না, যেহেতু গ্লুকোজ প্রচুর পরিমাণে জরায়ুর সংকোচনে ব্যয় করা হয়। সন্তানের জন্মের সময় বা তত্ক্ষণাত্, ঝুঁকি থাকে যে রোগী হাইপোগ্লাইসেমিক কোমায় পড়ে যাবে।
নবজাতকের ডায়াবেটিক ফ্যালোপ্যাথি

ডায়াবেটিস মেলিটাস (ডিএম) গর্ভবতী মহিলাদের গড়ে 0.3-0.5% এ সনাক্ত করা হয়। এবং 3-10% গর্ভবতী মহিলাদের মধ্যে, জৈব রাসায়নিক পদার্থগুলি সাধারণত নন-ইনসুলিন-নির্ভর ডায়াবেটিস মেলিটাসের (টাইপ II ডায়াবেটিস) সনাক্ত করা হয় - গর্ভকালীন ডায়াবেটিস (এই মহিলার 40-60% ক্ষেত্রে ডায়াবেটিস 10-20 বছরের মধ্যে বিকাশ ঘটে)।
ইনসুলিন নির্ভর ডায়াবেটিস (টাইপ প্রথম ডায়াবেটিস) গর্ভাবস্থায়, একটি নিয়ম হিসাবে, এটি জটিলতার সাথে এগিয়ে যায় - হাইপারগ্লাইসেমিয়া এবং কেটোসিডোসিস সময়কাল হাইপোগ্লাইসেমিয়া দ্বারা প্রতিস্থাপিত হয়। এছাড়াও, ডায়াবেটিসে আক্রান্ত 1 / 3-1 / 2 মহিলার মধ্যে, গর্ভাবস্থা গেসটোসিস এবং অন্যান্য জটিলতার সাথে ঘটে।
ডায়াবেটিসের ভাস্কুলার জটিলতায় গর্ভবতী মহিলাদের মধ্যে, একটি নিয়ম হিসাবে, জরায়ু-প্লেসেন্টাল অপর্যাপ্ততা বিকাশ হয় এবং সেই অনুযায়ী ভ্রূণ দীর্ঘস্থায়ী হাইপোক্সিয়ার অবস্থার মধ্যে বিকাশ করে। এমনকি গর্ভবতী মহিলার মধ্যে টাইপ 1 ডায়াবেটিসের সর্বোত্তম (জ্ঞান এবং ক্ষমতার বর্তমান স্তরে) সংশোধন করার পরেও প্রায় এক তৃতীয়াংশ শিশু একটি উপসর্গ জটিল নামে জন্মগ্রহণ করে "ডায়াবেটিক ফেটোপ্যাথি" (ডিএফ)।
এটি বিশ্বাস করা হয় যে গর্ভবতী মহিলার মধ্যে টাইপ 1 ডায়াবেটিসযুক্ত শিশুদের মধ্যে পেরিনিটাল মৃত্যুর হার 5 গুণ বেশি, নবজাতক - 15 গুণ বেশি এবং জন্মগত ত্রুটিগুলির ফ্রিকোয়েন্সি জনসংখ্যার তুলনায় 4 গুণ বেশি higher
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী বাচ্চাদের প্রধান সমস্যা হ'ল ম্যাক্রোসোমিয়া এবং জন্মের ট্রমা, অকালকালীন শ্বাসকষ্ট, হায়ালাইন ঝিল্লি রোগ এবং ক্ষণস্থায়ী টাকাইপেনিয়া সিনড্রোম, কার্ডিওমেগালি এবং কার্ডিওপ্যাথি, পলিসিথেমিয়া, অবিচ্ছিন্ন হাইপোগ্লাইসেমিয়া, হাইপোক্লিমিয়া, হাইপারবিলিরুবিনেমিয়া এবং জন্মগত ম্যালিগন্যান্ট অন্ত্র, রেনাল শিরা থ্রোম্বোসিস।
এই পরিবর্তনগুলির প্যাথোজেনসিস মাতৃ হাইপারগ্লাইসেমিয়া, প্লাসেন্টাল পরিবর্তনগুলির প্রতিক্রিয়া হিসাবে ভ্রূণের হাইপারিনসুলিনেমিয়ার সাথে যুক্ত।
ডায়াবেটিক এম্ব্রোপ্যাথি ডিএফ-এর একটি উপাদান যা শর্তাধীনভাবে ডায়াবেটিসে আক্রান্ত মায়েদের বাচ্চাদের বর্ণনা করার জন্য বরাদ্দ করা হয় যাদের একাধিক (2% শিশু) বা বিচ্ছিন্ন (6-8%) জন্মগত ত্রুটি রয়েছে।
টাইপ আই ডায়াবেটিসে আক্রান্ত মায়েরা থেকে নবজাতকের ক্ষেত্রে জন্মগত হতাশার নিম্নোক্ত ঝুঁকি থাকে: কডাল ডাইজেসনেসিস সিনড্রোম (স্যাক্রাম এবং টেলবোনের অনুপস্থিতি বা হাইপোপ্লাজিয়া, এবং কখনও কখনও কটিদেশীয় কশেরুকা, ফিমারের অনুন্নত) - 200-600 বার, মস্তিষ্কের বিকৃতি - 40 —400, অঙ্গগুলির বিপরীত অবস্থান 84, মূত্রনালীর দ্বিগুণ হওয়া 23, কিডনির অ্যাপ্লাসিয়া 6, হার্টের ত্রুটি 4, এবং অ্যানেসেফালি 3 বার হয়। ঘরোয়া সাহিত্যে, ডিএফ আক্রান্ত বাচ্চারা ঠোঁট এবং তালু, মাইক্রোফথ্যালমিয়া এবং অন্ত্রের অ্যাট্রেসিয়াসহ ত্রুটিগুলিও বর্ণনা করে।
একটি নিয়ম হিসাবে, ডিএফ আক্রান্ত শিশুরা দীর্ঘস্থায়ী অন্তঃসত্ত্বা হাইপোক্সিয়ায় ভোগেন এবং মধ্যপন্থী বা তীব্র হয়, তারা শ্বাসকষ্টে জন্মেছিলেন বা তারা জন্মের সময় শ্বাসকষ্টের চাপ পড়েছিলেন experienced
সাধারণত জন্মের সময় তাদের দেহের একটি বৃহত ভর থাকে যা গর্ভকালীন বয়সের সাথে সামঞ্জস্য করে না (প্যার্যাট্রফিকের তুলনায় অনেক কম, ডিএফের হাইপোট্রোফিক রূপটি পাওয়া যায়), এমনকি যদি তারা গর্ভধারণের 35-36 সপ্তাহের মধ্যেও জন্মগ্রহণ করে তবে তাদের ওজন একইরকম হতে পারে পূর্ণ-মেয়াদী শিশুরা
চেহারাতে, ডিএফওয়ালা বাচ্চারা কুশিংয়ের সিনড্রোমের রোগীদের সাথে সাদৃশ্যপূর্ণ (প্রকৃতপক্ষে, প্রসবের আগে তাদের হাইপারকোর্টিকিজম ছিল): একটি দীর্ঘ স্থূল ট্রাঙ্কের সাথে অঙ্গগুলি সংক্ষিপ্ত এবং পাতলা দেখা যায় এবং একটি প্রশস্ত বুকের পটভূমির বিপরীতে মাথা ছোট, মুখ পুরো চালে ছড়িয়ে চাঁদ আকারের হয় , একটি উজ্জ্বল লাল বা লাল রঙের চামড়া, পেরিফেরিয়াল (হাত ও পা) এবং পেরিওরিয়াল সায়ানোসিস, মাথার প্রচুর চুল এবং পাশাপাশি কাঁধে একটি গা dark় ফ্লাফ, অরিকেলস, কখনও কখনও পিছনে থাকে, প্রায়শই সেখানে ফোলাভাব দেখা দেয় Ine, খুব কমই চেহারা হয়।
ইতিমধ্যে জীবনের প্রথম মিনিট এবং ঘন্টাগুলিতে, তাদের স্নায়ুজনিত ব্যাধি রয়েছে: নবজাতকের প্রতিবিম্বের জন্য পেশী স্বন এবং শারীরবৃত্তীয় হতাশা হ্রাস, একটি চুষছে এমন প্রতিচ্ছবি, যা কেন্দ্রীয় স্নায়ুতন্ত্রের রূপকোষের পরিপক্কতায় বিলম্বকে প্রতিফলিত করে।
কিছু সময়ের পরে, সিএনএস ডিপ্রেশন সিন্ড্রোম একটি হাইপার-এক্সিটিবিলিটি সিন্ড্রোমের দ্বারা প্রতিস্থাপিত হয় (উদ্বেগ, প্রান্তরের কাঁপুনি, রিফ্লেক্সেসের পুনরুজ্জীবন, ঘুমের ব্যাঘাত, পুনর্গঠন, ফোলাভাব)। টেচিপিনিয়া, শ্বাসকষ্ট হওয়া এবং প্রায়শই অ্যাপনিয়ার আক্রমণগুলি ডিএফ আক্রান্ত বাচ্চাদের জীবনের প্রথম ঘন্টা এবং দিনের বিশেষ বৈশিষ্ট্য।
কার্ডিওম্যাগালি হ'ল একটি বৈশিষ্ট্যযুক্ত ডিএফ সিনড্রোম, যা এই শিশুদের অরগনেগালি বৈশিষ্ট্যের প্রতিফলন ঘটায় কারণ লিভার এবং অ্যাড্রিনাল গ্রন্থিগুলিও বড় হয়, তবে কার্যকরীভাবে এই অঙ্গগুলি প্রায়শই অপরিণত থাকে। সুতরাং, ডিএফ আক্রান্ত 5-10% বাচ্চার মধ্যে হার্টের ব্যর্থতা বিকাশ ঘটে।
এটি জন্মগত হৃদরোগের পরিণতিও হতে পারে।
হাইপোগ্লাইসেমিয়া হ'ল প্রাথমিক জন্মের সময়কালে ডিএফের সর্বাধিক সাধারণ প্রকাশ এবং জটিলতা, এই শিশুদের হাইপারিনসুলিনিজম বৈশিষ্ট্য প্রতিফলিত করে। ভ্রূণের হাইপারিনসুলিনিজম, সেইসাথে গ্লুকোজ, অ্যামিনো অ্যাসিডের প্লাসেন্টার মাধ্যমে মায়ের ডায়াবেটিসের সাথে অত্যধিক গ্রহণ গ্রহণ ম্যাক্রোসোমিয়া এবং বাচ্চার অতিরিক্ত দেহের ওজন উভয়ের সাথেই যুক্ত।
নবজাতকের হাইপোগ্লাইসেমিয়ার প্রাথমিক পর্যায়ের লক্ষণগুলির লক্ষণগুলি হ'ল চোখের লক্ষণগুলি (চোখের বলের ভাসমান বৃত্তাকার গতিবিধি, নাইস্ট্যাগমাস, চোখের পেশির স্বর হ্রাস), পলক, ঘাম, টেচিপিনিয়া, টাকাইকার্ডিয়া, কাঁপুনি, কাঁপানো, পৃথক পৃথক পেশী গোষ্ঠী সঙ্কুচিত হওয়া, পুনর্বাসন, দুর্বল ক্ষুধা, দ্রুত অলসতা, উদাসীনতা, দুর্বল আন্দোলন বা শিথিলতা, পেশির হাইপোটেনশন, শ্বাসকষ্টের আক্রমণ, অনিয়মিত শ্বাস-প্রশ্বাস, দুর্বল কান্নাকাটি, হাইপোথার্মিয়ার প্রবণতা সহ শরীরের তাপমাত্রার অস্থিরতা, খিঁচুনি tern ডিএফ আক্রান্ত শিশুদের প্রাথমিক শরীরের ওজন এবং এটির ধীরে ধীরে পুনরুদ্ধার, ভণ্ডামি, রেনাল ভাস্কুলার থ্রোম্বোসিস এবং অর্জিত সংক্রামক রোগগুলির উপস্থিতিগুলির একটি বড় ক্ষতি দ্বারা চিহ্নিত করা হয়।
জন্মের আধ ঘন্টা পরে শিশুর রক্তের গ্লুকোজ স্তর নির্ধারণ করা হয় এবং 5% গ্লুকোজ দ্রবণ পান করা হয়। তারপরে, প্রতি 2 ঘন্টা পরে বাচ্চাকে হয় প্রকাশিত মায়ের (বা দাতা) দুধ খাওয়ানো হয়, বা স্তনে প্রয়োগ করা হয়। যদি রক্তের গ্লুকোজ স্তরটি ২.২ মিমি / লিটারের নীচে থাকে (হাইপোগ্লাইসেমিয়া বিকাশ হয়েছে), তবে গ্লুকোজ অন্তর্বর্তীভাবে পরিচালনা করা শুরু করা হয়।
পূর্বাভাস অনুকূল। তবে এটি অবশ্যই মনে রাখতে হবে যে ডিএফ আক্রান্ত শিশুদের পেরিনাল মৃত্যুর হার আঞ্চলিক গড় গড়ের চেয়ে প্রায় 2 গুণ বেশি।
বইয়ের উপাদানগুলি: এনপি শাবলভ। নিউওনাটোলজি।, মস্কো, এমইডিপ্রেস-ইনফর্মিট, 2004
নবজাতকদের মধ্যে ডায়াবেটিক ভ্রোপ্যাথি: কারণ, লক্ষণ এবং ফলাফল

ডায়াবেটিক ফেটোপ্যাথিতে এমন প্যাথলগুলি অন্তর্ভুক্ত থাকে যা মায়ের স্থির বা পর্যায়ক্রমিক হাইপারগ্লাইসেমিয়ার কারণে ভ্রূণের মধ্যে ঘটে। যখন ডায়াবেটিস থেরাপি অপর্যাপ্ত, অনিয়মিত বা এমনকি অনুপস্থিত থাকে তবে বাচ্চার মধ্যে বিকাশের ব্যাধিগুলি ইতিমধ্যে 1 ম ত্রৈমাসিক থেকে শুরু হয়।
গর্ভাবস্থার ফলাফল ডায়াবেটিসের সময়কালের উপর নির্ভর করে না।
এর ক্ষতিপূরণের ডিগ্রি, চিকিত্সার সময়োপযোগী সংশোধন, সন্তানের জন্মের সময় হরমোন এবং বিপাকীয় পরিবর্তনগুলি বিবেচনায় নেওয়া, গর্ভধারণের সময় ডায়াবেটিসের জটিলতা এবং সহজাত রোগগুলির উপস্থিতি অত্যন্ত গুরুত্বপূর্ণ।
স্বাগতম! আমার নাম গালিনা আর আমার আর ডায়াবেটিস নেই! চিনিটিকে স্বাভাবিক অবস্থায় ফিরিয়ে আনতে এবং অকেজো ওষুধে আসক্ত হতে না পেরে আমাকে মাত্র 3 সপ্তাহ লেগেছিল
>>
একজন দক্ষ ডাক্তার দ্বারা বিকাশ করা গর্ভাবস্থার জন্য সঠিক চিকিত্সার কৌশলগুলি আপনাকে একটি স্থিতিশীল সাধারণ রক্তের গ্লুকোজ - রক্তে শর্করার আদর্শ অর্জন করতে দেয়। এক্ষেত্রে কোনও শিশুর ডায়াবেটিক ভ্রোপ্যাথি সম্পূর্ণ অনুপস্থিত বা স্বল্প পরিমাণে পরিলক্ষিত হয়।
যদি কোনও গুরুতর অন্তঃসত্ত্বা ত্রুটি না থাকে তবে জন্মের পরপরই সময়োচিত থেরাপি অপ্রতুল ফুসফুসের বিকাশ সংশোধন করতে পারে, হাইপোগ্লাইসেমিয়া দূর করতে পারে।
সাধারণত, ডায়াবেটিক ভ্রোপ্যাথির একটি হালকা ডিগ্রি সহ শিশুদের রোগগুলি নবজাতকের পিরিয়ড (জীবনের প্রথম মাস) শেষে শেষ হয়।
যদি হাইপারগ্লাইসেমিয়া প্রায়শই গর্ভাবস্থায় ঘটে, কেটোসিডোসিসের সাথে স্বল্প বিকল্প চিকিত্সা করা হয়, তবে নবজাতকের অভিজ্ঞতা হতে পারে:
- ওজন বৃদ্ধি
- শ্বাসকষ্ট
- বর্ধিত অভ্যন্তরীণ অঙ্গ
- ভাস্কুলার সমস্যা
- চর্বি বিপাক ব্যাধি,
- কশেরুকা, টেলবোন, উরুর হাড়, কিডনি, এর অনুপস্থিতি বা অনুন্নত
- হার্ট এবং মূত্রনালীর ত্রুটি
- স্নায়ুতন্ত্রের গঠনের লঙ্ঘন, সেরিব্রাল গোলার্ধগুলি।
গর্ভকালীন সময়ে অসম্পূর্ণ ডায়াবেটিস মেলিটাসযুক্ত মহিলাদের মধ্যে, গুরুতর জেস্টোসিস পর্যবেক্ষণ করা হয়, জটিলতার তীব্র অগ্রগতি হয়, বিশেষত নেফ্রোপ্যাথি এবং রেটিনোপ্যাথি, কিডনি এবং জন্মের খালের ঘন ঘন সংক্রমণ, হাইপারটেনসিভ সংকট এবং স্ট্রোকের সম্ভাবনা খুব বেশি থাকে।
প্রায়শই হাইপারগ্লাইসেমিয়া দেখা দেয়, গর্ভপাত হওয়ার ঝুঁকি বেশি - প্রাথমিক পর্যায়ে গড়ের তুলনায় 4 গুণ বেশি। প্রায়শই, অকাল প্রসব শুরু হয়, মৃত শিশু হওয়ার ঝুঁকি 10% বেশি থাকে।
মূল কারণ
যদি মায়ের রক্তে চিনির অতিরিক্ত পরিমাণ থাকে তবে এটি ভ্রূণেও লক্ষ্য করা যায়, যেহেতু গ্লুকোজ প্লাসেন্টায় প্রবেশ করতে পারে। তিনি অবিচ্ছিন্নভাবে তার বিদ্যুতের প্রয়োজনের চেয়ে অতিরিক্ত পরিমাণে শিশুকে প্রবেশ করে। একসাথে সুগার, অ্যামিনো অ্যাসিড এবং কেটোন দেহ প্রবেশ করে।
অগ্ন্যাশয় হরমোন (ইনসুলিন এবং গ্লুকাগন) ভ্রূণের রক্তে স্থানান্তরিত হয় না। এগুলি কেবল গর্ভাবস্থার 9-12 সপ্তাহ থেকে শিশুর দেহে উত্পাদিত হতে শুরু করে।
সুতরাং, প্রথম 3 মাস অঙ্গপ্রত্যঙ্গ এবং তাদের বৃদ্ধি কঠিন পরিস্থিতিতে ঘটে: গ্লুকোজ শর্করা টিস্যু প্রোটিন, মুক্ত র্যাডিক্যালগুলি তাদের গঠনকে ব্যহত করে, কেটোনেস গঠনকারী জীবকে বিষ দেয়। এই সময়েই হৃদয়, হাড় এবং মস্তিষ্কের ত্রুটিগুলি গঠিত হয়েছিল।
যখন ভ্রূণ তার নিজস্ব ইনসুলিন উত্পাদন শুরু করে, তখন এর অগ্ন্যাশয় হাইপারট্রোফাইয়েড হয়ে যায়, অতিরিক্ত ইনসুলিনের কারণে স্থূলত্বের বিকাশ ঘটে এবং লেসিথিন সংশ্লেষণ প্রতিবন্ধক হয়।
| ডায়াবেটিসে ফেটোপ্যাথির কারণ | নবজাতকের উপর নেতিবাচক প্রভাব |
| হাইপারগ্লাইসেমিয়া | গ্লুকোজ অণুগুলি প্রোটিনের সাথে বাঁধতে সক্ষম হয়, যা তাদের কাজগুলি লঙ্ঘন করে। জাহাজগুলিতে উচ্চ রক্তে শর্করার তাদের স্বাভাবিক বৃদ্ধি রোধ করে এবং পুনরুদ্ধার প্রক্রিয়াটিকে বাধা দেয়। |
| অতিরিক্ত ফ্রি র্যাডিকেল | ভ্রূণের অঙ্গ ও ব্যবস্থা রাখার সময় বিশেষত বিপজ্জনক - প্রচুর পরিমাণে মুক্ত র্যাডিক্যাল টিস্যুর স্বাভাবিক কাঠামো পরিবর্তন করতে পারে। |
| হাইপারিনসুলিনেমিয়া গ্লুকোজ গ্রহণের পরিমাণ বাড়ার সাথে মিশ্রিত করে | নবজাতকের শরীরের ওজন বৃদ্ধি, অতিরিক্ত হরমোনের কারণে বৃদ্ধি বৃদ্ধি, ক্রিয়ামূলক অপরিচ্ছন্নতা সত্ত্বেও অঙ্গগুলির পরিমাণে বৃদ্ধি। |
| লিপিড সংশ্লেষণে পরিবর্তন | নবজাতক সঙ্কটের সিন্ড্রোম - ফুসফুসের অ্যালভিওলি সংযুক্তির কারণে শ্বাস প্রশ্বাসের ব্যর্থতা। এটি সার্ফ্যাক্ট্যান্টের অভাবের কারণে ঘটে - এটি এমন একটি পদার্থ যা ফুসফুসকে ভিতরে থেকে রেখায়। |
| ketoacidosis | টিস্যু, লিভার এবং কিডনি হাইপারট্রফিতে বিষাক্ত প্রভাব। |
| ড্রাগ ওভারডোজ কারণে হাইপোগ্লাইসেমিয়া | ভ্রূণের পুষ্টি সরবরাহের অপ্রতুলতা। |
| মাতৃ অ্যাঞ্জিওপ্যাথি | ভ্রূণের হাইপোক্সিয়া, রক্তের সংমিশ্রণে পরিবর্তন - লাল রক্তকোষের সংখ্যা বৃদ্ধি। প্ল্যাসেন্টাল অপ্রতুলতার কারণে বিলম্বিত বিকাশ। |
লক্ষণ ও ভ্রূণচিকিত্সার লক্ষণ
নবজাতকের মধ্যে ডায়াবেটিক ভ্রোপ্যাথি চাক্ষুষভাবে পরিষ্কারভাবে দেখা যায়, এই জাতীয় শিশুরা স্বাস্থ্যকর বাচ্চাদের থেকে উল্লেখযোগ্যভাবে পৃথক। এগুলি আরও বড়: 4.5-5 কেজি বা তারও বেশি, উন্নত সাবকুটেনিয়াস ফ্যাটযুক্ত একটি বৃহত পেট, প্রায়শ ফোলা, চাঁদযুক্ত আকৃতির মুখ, সংক্ষিপ্ত গলায় with
প্লাসেন্টা হাইপারট্রোফাইডও হয়। সন্তানের কাঁধগুলি মাথার চেয়ে অনেক প্রশস্ত, শরীরের তুলনায় অঙ্গগুলি ছোট বলে মনে হয়। ত্বক লাল হয়, একটি নীল বর্ণের সাথে, একটি ফুসকুড়ির সাথে সাদৃশ্যযুক্ত ছোট ছোট রক্তক্ষরণ প্রায়ই দেখা যায়।
নবজাতকের সাধারণত চুলের অত্যধিক বৃদ্ধি থাকে, এটি প্রচুর পরিমাণে গ্রীসের সাথে লেপযুক্ত।
নিম্নলিখিত লক্ষণগুলি জন্মের পরেও দেখা দিতে পারে:
- ফুসফুস সোজা করতে পারে না এই কারণে শ্বাসযন্ত্রের ব্যাধিগুলি। পরবর্তী সময়ে, শ্বাসযন্ত্রের গ্রেফতার, শ্বাসকষ্ট, ঘন ঘন জোরে শ্বাস ছাড়াই সম্ভব।
- লিভার ডিজিজের লক্ষণ হিসাবে নবজাতকের জন্ডিস। শারীরবৃত্তীয় জন্ডিসের বিপরীতে, এটি নিজে থেকে পাস করে না তবে চিকিত্সা প্রয়োজন।
- গুরুতর ক্ষেত্রে, পায়ে অনুন্নত হওয়া, পোঁদ এবং পায়ের স্থানচ্যুতি, নিম্নের উগ্রগুলির ফিউশন, যৌনাঙ্গে অস্বাভাবিক গঠন, মস্তিষ্কের অনুন্নত কারণে মাথার আয়তনের হ্রাস লক্ষ্য করা যায়।
চিনি গ্রহণ এবং অতিরিক্ত ইনসুলিনের হঠাৎ বন্ধ হওয়ার কারণে নবজাতক হাইপোগ্লাইসেমিয়া বিকাশ করে। শিশুটি ফ্যাকাশে হয়ে যায়, তার পেশীর স্বর হ্রাস পায়, তারপরে ক্র্যাম্প শুরু হয়, তাপমাত্রা এবং চাপের ড্রপ, কার্ডিয়াক অ্যারেস্ট সম্ভব is
খুব গুরুত্বপূর্ণ: ক্রমাগত ফার্মাসি মাফিয়াদের খাওয়ানো বন্ধ করুন। ব্লাড সুগার যখন মাত্র 147 রুবেলকে স্বাভাবিক করা যায় তখন এন্ডোক্রিনোলজিস্টরা আমাদের বড়িগুলিতে অবিরাম অর্থ ব্যয় করে ... >>
প্রয়োজনীয় ডায়াগনস্টিক্স
মাতৃ হাইপারগ্লাইসেমিয়া এবং ডায়াবেটিস মেলিটাসের উপস্থিতির তথ্যের ভিত্তিতে গর্ভাবস্থায় ডায়াবেটিক ভ্রোপ্যাথির নির্ণয় করা হয়। ভ্রূণের রোগগত পরিবর্তনগুলি আল্ট্রাসাউন্ড দ্বারা নিশ্চিত করা হয় by
1 ম ত্রৈমাসিকের মধ্যে একটি আল্ট্রাসাউন্ড প্রকাশিত ম্যাক্রোসোমিয়া (সন্তানের উচ্চতা এবং ওজন বৃদ্ধি), প্রতিবন্ধী শরীরের অনুপাত, লিভারের বৃহত আকার, অতিরিক্ত অ্যামনিয়োটিক তরল।
2 য় ত্রৈমাসিকের মধ্যে, আল্ট্রাসাউন্ডের সাহায্যে স্নায়ুতন্ত্র, হাড়ের টিস্যু, হজম এবং মূত্র অঙ্গ, হৃদয় এবং রক্তনালীগুলির ত্রুটিগুলি সনাক্ত করা সম্ভব।
গর্ভাবস্থার 30 সপ্তাহ পরে, আল্ট্রাসাউন্ড শিশুর মধ্যে edematous টিস্যু এবং অতিরিক্ত ফ্যাট দেখতে পারে।
ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাকেও বেশ কয়েকটি অতিরিক্ত অধ্যয়ন নির্ধারিত করা হয়:
- ভ্রূণের বায়োফিজিকাল প্রোফাইল হ'ল সন্তানের ক্রিয়াকলাপ, তার শ্বাস প্রশ্বাসের গতিবিধি এবং হার্টের হারের স্থিরতা। ভ্রোপ্যাথির সাথে, শিশুটি আরও সক্রিয়, ঘুমের ব্যবধানগুলি স্বাভাবিকের চেয়ে কম, 50 মিনিটের বেশি নয়। হৃদস্পন্দন ঘন এবং দীর্ঘায়িত ধীর গতি হতে পারে।
- হৃৎপিণ্ডের ক্রিয়া, ভ্রূণের জাহাজগুলির অবস্থা, নাড়ির রক্ত প্রবাহের পর্যাপ্ততা মূল্যায়ন করার জন্য 30 সপ্তাহে ডপপ্লেরোমেট্রি নির্ধারিত হয়।
- দীর্ঘ সময় ধরে হৃদস্পন্দনের উপস্থিতি এবং ফ্রিকোয়েন্সি মূল্যায়ন করতে হাইপোক্সিয়া সনাক্ত করতে ভ্রূণের সিটিজি।
- গর্ভবতী মহিলার হরমোন প্রোফাইল নির্ধারণের জন্য প্রতি 2 সপ্তাহে দ্বিতীয় ত্রৈমাসিক থেকে রক্ত পরীক্ষা শুরু হয়
একটি নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির রোগ নির্ণয় শিশুর উপস্থিতি এবং রক্ত পরীক্ষা থেকে প্রাপ্ত ডেটাগুলির ভিত্তিতে করা হয়: লাল রক্তকণিকার একটি বর্ধিত সংখ্যা এবং ভলিউম, হিমোগ্লোবিনের একটি বর্ধিত স্তর, চিনির মধ্যে একটি ড্রপ ২.২ মিমোল / এল এবং জন্মের ২- 2 ঘন্টা পরে কম থাকে।
ডায়াবেটিক ভ্রূণপ্যাথি কীভাবে চিকিত্সা করবেন
ডায়াবেটিসে আক্রান্ত মহিলার মধ্যে ফ্রিওপ্যাথি সহ একটি সন্তানের জন্মের জন্য বিশেষ চিকিত্সার যত্ন নেওয়া প্রয়োজন। এটি প্রসবের সময় শুরু হয়।
বড় ভ্রূণ এবং প্রিক্র্ল্যাম্পিয়ার উচ্চ ঝুঁকির কারণে, একটি নিয়মিত জন্ম সাধারণত 37 সপ্তাহে নির্ধারিত হয়।
প্রাথমিক সময়সীমা কেবল তখনই সম্ভব যেখানে ডায়াবেটিক ভ্রোপ্যাথির সাথে অকাল শিশুর বেঁচে থাকার হার খুব কম হওয়ায় পরবর্তী গর্ভাবস্থা মায়ের জীবনকে হুমকিস্বরূপ করে।
প্রসবের সময় মাতৃ হাইপোগ্লাইসেমিয়ার উচ্চ সম্ভাবনার কারণে রক্তের গ্লুকোজ স্তরগুলি নিয়মিত পর্যবেক্ষণ করা হয়। নিম্ন চিনি সময়মত একটি গ্লুকোজ দ্রবণের অন্তঃসত্ত্বা সংশোধন করে।
একটি শিশুর জন্মের পরে প্রথমবারের মধ্যে, ভ্রোপ্যাথির সাথে চিকিত্সা সম্ভাব্য ব্যাধিগুলির সংশোধন নিয়ে গঠিত:
- সাধারণ গ্লুকোজ স্তর বজায় রাখা। প্রায় 2 ঘন্টা অন্তর খাওয়ানোর পরামর্শ দেওয়া হয়, বিশেষত স্তন্যের দুধের সাথে। যদি হাইপোগ্লাইসেমিয়া দূর করতে এটি পর্যাপ্ত না হয় তবে একটি 10% গ্লুকোজ দ্রবণ ছোট অংশে অন্তর্বর্তীভাবে পরিচালিত হয়। তার লক্ষ্য রক্তের পরিমাণ প্রায় 3 মিমি / এল। একটি বৃহত বৃদ্ধি প্রয়োজন হয় না, যেহেতু হাইপারট্রফিডযুক্ত অগ্ন্যাশয় অতিরিক্ত ইনসুলিন উত্পাদন বন্ধ করে দেয় এটি প্রয়োজনীয়।
- শ্বাস সমর্থন শ্বাসকে সমর্থন করার জন্য, অক্সিজেন থেরাপির বিভিন্ন পদ্ধতি ব্যবহার করা হয়, সার্ফ্যাক্ট্যান্ট প্রস্তুতি পরিচালনা করা সম্ভব।
- তাপমাত্রা ট্র্যাকিং। ডায়াবেটিক ভ্রূণপ্যাথি সহ কোনও শিশুর শরীরের তাপমাত্রা 36.5 -37.5 ডিগ্রি ধ্রুবক স্তরে বজায় থাকে।
- বৈদ্যুতিন ব্যালেন্স সংশোধন। ম্যাগনেসিয়ামের অভাব 25% ম্যাগনেসিয়াম সালফেটের সমাধান দ্বারা ক্যালসিয়ামের অভাব দ্বারা ক্ষতিপূরণ হয় - ক্যালসিয়াম গ্লুকোনেটের 10% দ্রবণ।
- অতিবেগুনী আলো। জন্ডিস থেরাপি অতিবেগুনী বিকিরণের সেশনগুলিতে থাকে।
এর পরিণতি কী?
ডায়াবেটিক ভ্রোপ্যাথি সহ নবজাতকদের মধ্যে যারা জন্মগত ত্রুটিগুলি এড়াতে সক্ষম হন, রোগের লক্ষণগুলি ধীরে ধীরে হ্রাস পেতে থাকে। 2-3 মাসের মধ্যে, এই জাতীয় শিশুকে স্বাস্থ্যকর থেকে আলাদা করা কঠিন। তাঁর আরও ডায়াবেটিস মেলিটাস হওয়ার সম্ভাবনা নেই এবং এটি মূলত জেনেটিক কারণগুলির কারণে, এবং শৈশবে ভ্রোপ্যাথির উপস্থিতি নয়।
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের প্রায়শই স্থূলত্ব এবং প্রতিবন্ধী লিপিড বিপাকের প্রবণতা থাকে। 8 বছর বয়সে, তাদের দেহের ওজন সাধারণত গড়ের চেয়ে বেশি হয়, তাদের ট্রাইগ্লিসারাইড এবং কোলেস্টেরলের রক্তের মাত্রা আরও উন্নত হয়।
মস্তিষ্কের কর্মহীনতা 30% বাচ্চাদের মধ্যে দেখা যায়, হৃৎপিণ্ড এবং রক্তনালীগুলির পরিবর্তন - অর্ধেক, স্নায়ুতন্ত্রের জখম - 25%।
সাধারণত, এই পরিবর্তনগুলি সর্বনিম্ন, তবে গর্ভাবস্থায় ডায়াবেটিস মেলিটাসের ক্ষুদ্র ক্ষতিপূরণ সহ, গুরুতর ত্রুটিগুলি পাওয়া যায় যার জন্য বারবার অস্ত্রোপচারের হস্তক্ষেপ এবং নিয়মিত থেরাপির প্রয়োজন হয়।
সংক্ষিপ্ত বিবরণ
কাজাখস্তান প্রজাতন্ত্রের স্বাস্থ্য মন্ত্রকের মেডিকেল পরিষেবার মানের জন্য যৌথ কমিশন কর্তৃক অনুমোদিত 15 সেপ্টেম্বর, 2017 প্রোটোকল নং 27
ডায়াবেটিক ফেটোপ্যাথি একটি নবজাতক রোগ যা নবজাতকের মধ্যে বিকশিত হয় যার মায়েরা ডায়াবেটিস মেলিটাস বা গর্ভকালীন ডায়াবেটিসে ভোগেন এবং এটি পলিসিস্টেমিক ক্ষত, বিপাকীয় এবং অন্তঃস্রাবের কর্মহীনতা দ্বারা চিহ্নিত।
| ICD-10- এ | |
| কোড | নাম |
| R70.0 | মাতৃ নবজাতক সিন্ড্রোম |
| R70.1 | ডায়াবেটিস আক্রান্ত একজন মা থেকে নবজাতকের সিনড্রোম |
প্রোটোকল বিকাশ / পুনর্বিবেচনার তারিখ: 2017।
প্রোটোকলে ব্যবহৃত সংক্ষিপ্তসার:
| HT | – | হেমাটোক্রিট |
| mg | – | ম্যাগ্নেজিঅ্যাম্ |
| ডিজি | – | গর্ভকালীন ডায়াবেটিস |
| ডিএফ | – | ডায়াবেটিক ভ্রোপ্যাথি |
| IUGR | – | অন্তঃসত্ত্বা বৃদ্ধি মন্দা |
| সিবিএস | – | অ্যাসিড বেস অবস্থা |
| আইসিডি | – | রোগের আন্তর্জাতিক শ্রেণিবিন্যাস |
| OPN | – | নবজাতক প্যাথলজি বিভাগ |
| NICU | – | নিবিড় যত্ন ইউনিট |
| IRDS | – | নবজাতকের শ্বাসকষ্ট |
| ক্যাচ | – | ক্যালসিয়াম |
| এসডি | – | ডায়াবেটিস মেলিটাস |
| ইউজিসি | – | রক্তে গ্লুকোজ |
| আল্ট্রাসাউন্ড স্ক্যান | – | আল্ট্রাসাউন্ড পরীক্ষা |
| সিএনএস | – | কেন্দ্রীয় স্নায়ুতন্ত্র |
| ইসিজি | – | হৃদ্যন্ত্রের চিত্রাঙ্কলেখ |
| প্রতিধ্বনি কেজি | – | হৃদয়ের আল্ট্রাসাউন্ড পরীক্ষা |
প্রোটোকল ব্যবহারকারী: নিউওনোলজিস্ট, শিশু বিশেষজ্ঞ, প্রসেসট্রিশিয়ান-স্ত্রীরোগ বিশেষজ্ঞ রোগীর বিভাগ: নবজাতক।
প্রমাণের স্তর:
| একজন | উচ্চমানের মেটা-বিশ্লেষণ, নিয়ন্ত্রিত ত্রুটি হওয়ার খুব কম সম্ভাবনা (++) সহ আরসিটি বা বৃহত আকারের আরসিটিগুলির পর্যায়ক্রমিক পর্যালোচনা, যার ফলাফলগুলি সংশ্লিষ্ট জনগোষ্ঠীতে ছড়িয়ে যেতে পারে। |
| দ্য | কোহোর্ট বা কেস-কন্ট্রোল স্টাডিজের একটি উচ্চ-মানের (++) নিয়মিত পর্যালোচনা বা পদ্ধতিগত ত্রুটি হওয়ার একটি কম (+) ঝুঁকির সাথে নিয়মিত ত্রুটি বা আরসিটির খুব কম ঝুঁকির সাথে একটি উচ্চ-মানের (++) কোহোর্ট বা কেস-নিয়ন্ত্রণ স্টাডি, ফলাফলগুলি সম্পর্কিত জনসংখ্যার মধ্যে ছড়িয়ে যেতে পারে । |
| সি | একটি গোষ্ঠী, বা কেস-নিয়ন্ত্রণ অধ্যয়ন, বা নিয়মিতভাবে ত্রুটি (+) এর কম ঝুঁকি নিয়ে র্যান্ডমাইজেশন ছাড়াই নিয়ন্ত্রিত অধ্যয়ন, যার ফলাফলগুলি সম্পর্কিত জনসংখ্যা বা আরসিটিগুলিতে প্রথাগত ত্রুটির (++ বা +) খুব কম বা নিম্ন ঝুঁকির সাথে প্রসারিত হতে পারে, ফলাফলগুলি নয় সরাসরি সম্পর্কিত জনগণে বিতরণ করা যেতে পারে। |
| ডি | কয়েকটি সিরিজের মামলা বা একটি অনিয়ন্ত্রিত অধ্যয়ন বা বিশেষজ্ঞের মতামতের বিবরণ। |
| GPP | সেরা ক্লিনিকাল অনুশীলন। |
শ্রেণীবিন্যাস
শ্রেণিবিন্যাস: বিকশিত হয়নি।
দুটি লক্ষণ জটিল চিহ্নিত করা হয়: • ডায়াবেটিক ভ্রূণ-প্যাথোপ্যাথি - একটি ক্লিনিকাল-ল্যাবরেটরি লক্ষণ জটিল যা ডায়াবেটিস বা গর্ভকালীন ডায়াবেটিসে ভোগা মায়েদের নবজাতকদের মধ্যে বিকাশ করে এবং এর বৈশিষ্ট্যযুক্ত উপস্থিতি ছাড়াও, ত্রুটিগুলি,
• ডায়াবেটিক ফেটোপ্যাথি - একটি ক্লিনিকাল এবং ল্যাবরেটরি লক্ষণ জটিল যা ডায়াবেটিস বা গর্ভকালীন ডায়াবেটিসে ভোগা মায়েদের নবজাতকদের মধ্যে বিকশিত হয় এবং ত্রুটিযুক্ত নয়।