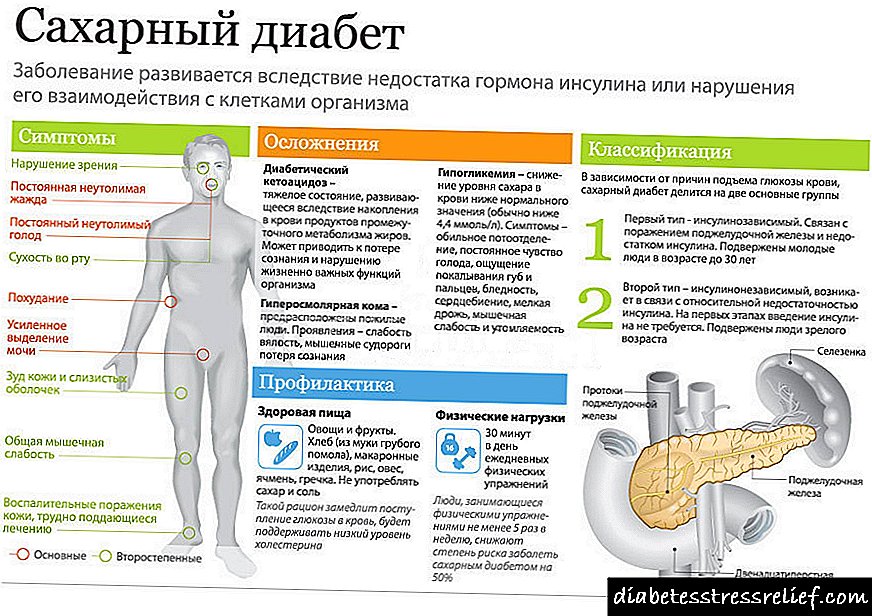
ডায়াবেটিসে পলিডিপসিয়া হওয়ার কারণগুলি
ডায়াবেটিস মেলিটাস (ডাব্লুএইচও দ্বারা সংজ্ঞায়িত) ক্রনিক হাইপারগ্লাইসেমিয়ার একটি অবস্থা যা অনেকগুলি জিনগত এক্সওজেনাস কারণগুলির ক্রিয়া ফল হিসাবে বিকাশ লাভ করতে পারে, প্রায়শই একে অপরের পরিপূরক হয়। হাইপারগ্লাইসেমিয়া হয় ইনসুলিনের অভাব, বা এর ক্রিয়াকলাপের প্রতিরোধকারী কারণগুলির একটি অতিরিক্ত কারণে হতে পারে।
নিদান
ইনসুলিন অগ্ন্যাশয়ের আইলেট যন্ত্রের β-কোষ দ্বারা সংশ্লেষিত হয়। ইনসুলিনের পূর্বসূরীরা হ'ল প্রিপ্রেইনসুলিন এবং প্রিনসুলিন। পরেরটি থেকে, যখন সি-পেপটাইড ক্লিভ করা হয় তখন ইনসুলিন তৈরি হয় যা রক্তে লুকিয়ে থাকে। ইনসুলিন হ'ল একটি প্রোটিন হরমোন যার শারীরবৃত্তীয় প্রভাব সেল রিসেপ্টরগুলির সাথে যোগাযোগ করার সময় ঘটে occurs
ইনসুলিন জিন ক্রোমোজোম 11 এর সংক্ষিপ্ত বাহুতে স্থানীয়করণ করা হয়, এবং ইনসুলিন রিসেপ্টর জিনটি ক্রোমোজোম 19-এ অবস্থিত। নিঃসরণ, সংশ্লেষণ বা রিসেপ্টরগুলিতে ইনসুলিনের বাঁধাই লঙ্ঘন ডায়াবেটিস মেলিটাসের বিকাশের দিকে পরিচালিত করে। সাধারণত, এই ব্যাধিগুলি জেনেটিক পয়েন্ট পরিবর্তনের সাথে জড়িত। জেনেটিক মিউটেশনগুলির সাথে, একটি নিয়ম হিসাবে, হাইপারিনসুলিনিজম ঘটে।
টাইপ 2 ডায়াবেটিসে, একটি কার্বোহাইড্রেট বিপাক ব্যাধি কারণ রিসেপ্টরগুলিতে ইনসুলিনের বাঁধাই হ্রাস এবং রিসেপ্টরের সংখ্যা হ্রাস। টাইপ 1 ডায়াবেটিসে, ইনসুলিনের ঘাটতির কারণ হ'ল প্রগতিশীল ইনসুলিনের কারণে সংশ্লেষণ এবং ইনসুলিনের স্রাব হ্রাস। ইনসুলিনের ভিত্তি হ'ল cells-কোষগুলির ধ্বংস, যা ভাইরাল সংক্রমণ বা অটোইমিউন ক্ষতি দ্বারা হয়।
ডায়াবেটিসের জেনেটিক্স এবং ইমিউনোলজি
টাইপ 1 ডায়াবেটিসের উত্তরাধিকার হ'ল অটোসোমাল রিসেসিভ। টাইপ 1 ডায়াবেটিসে আক্রান্ত বেশিরভাগ রোগীদের মধ্যে, দ্বিতীয় শ্রেণির এইচএলএ-ডিকিউ এবং এইচএলএ-ডিআর-এর প্রধান হিস্টোকম্প্যাটিবিলিটি কমপ্লেক্সের অ্যান্টিজেনগুলির হ্যাপ্লোটাইপগুলির বিভিন্ন সংমিশ্রণগুলি সনাক্ত করা যায়। টাইপ 2 ডায়াবেটিসের উত্তরাধিকার হ'ল অটোসোমাল প্রভাবশালী। যখন রোগের শুরুতে টাইপ 1 ডায়াবেটিস নির্ণয় করা হয়, যখন এটি এখনও প্রাক-প্রকৃতির পর্যায়ে থাকে তখন β-কোষে এবং ইনসুলিনের অটোয়ানটিবডিগুলি সনাক্ত করা যায়। অ্যান্টিবডিগুলির উপস্থিতি ডায়াবেটিসের প্রকাশের অনেক আগেই লক্ষ করা যায়।
প্রকার 1 ডায়াবেটিসের জন্য চিহ্নিতকারী
জেনেটিক: এইচএলএ ডিআর 3, ডিআর 4 এবং ডিকিউ
ইমিউনোলজিকাল: গ্লুটামেট ডেকারবক্সিলাস (জিএডি), ইনসুলিন (আইএএ) এবং আলফা-সেল অ্যান্টিজেন (আইসিএ) এর অটোয়ানটিবডিগুলি, প্লাজমা অ্যান্টিবডিগুলির পরিপূরক
প্যাথোজিনেসিসের
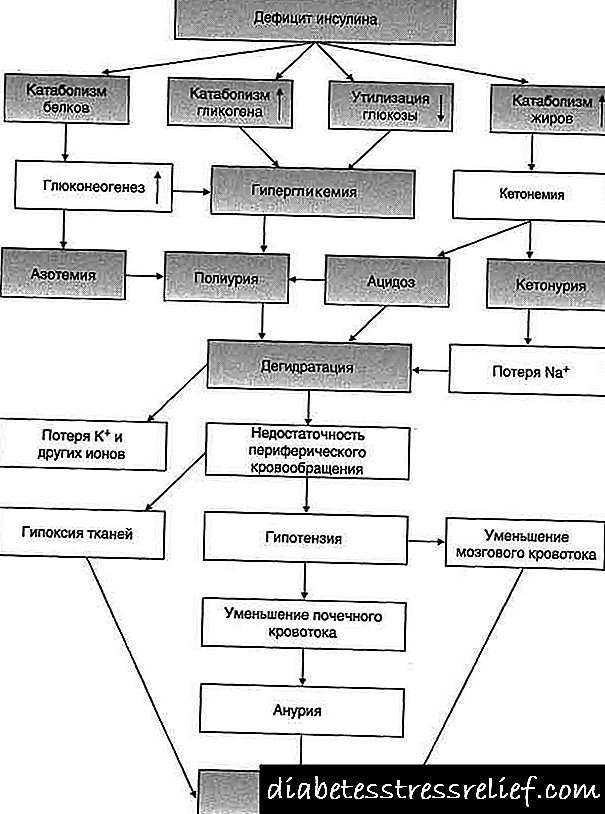
ডায়াবেটিস মেলিটাসের প্যাথোজেনেসিস বেশ জটিল তবে এটি ইনসুলিন নিঃসরণের নিরঙ্কুশ বা আপেক্ষিক অপ্রতুলতার উপর ভিত্তি করে তৈরি। আপেক্ষিক অপ্রতুলতা কাউন্টারিনুলার হরমোনগুলির বৃদ্ধি বর্ধমান সামগ্রী, অ-হরমোনজনিত ইনসুলিন বিরোধী বা ইনসুলিন রিসেপ্টরগুলির প্রতিবন্ধী সংবেদনশীলতার কারণে ঘটে is ইনসুলিন একটি অ্যানাবোলিক হরমোন, যথা সাধারণ পরিস্থিতিতে গ্লাইকোজেন আকারে গ্লুকোজ জমাতে ভূমিকা রাখে, প্রোটিন সংশ্লেষণের হার বাড়ায়, গ্লাইকোজেনেসিসকে উদ্দীপিত করে, এটিপি অণুর আকারে শক্তি জমে থাকে to অতএব, সহজেই ধারণা করা যায় যে ইনসুলিন অ্যাকশনের অভাবে প্রোটিন ক্যাটাবোলিজম প্রক্রিয়াগুলি বৃদ্ধি পায়, গ্লাইকোজেন স্টোরগুলি হ্রাস পায়, লাইপোলাইসিস উদ্দীপিত হয়, এটিপি সংরক্ষণাগার হ্রাস পায়, অর্থাৎ। একটি শক্তি সংকট আছে।
গ্লাইকোজোজেনোলাইসিস এবং নিউওগ্লুকোজেনেসিসের কারণে রক্তে গ্লুকোজ বৃদ্ধি রক্তরস গ্লুকোজ বৃদ্ধি পায় এবং এটি জল বিপাক এবং ওস্মোটিক ডিউরিসিস লঙ্ঘনের দিকে পরিচালিত করে।
লিভারে গ্লাইকোজেনের অভাবের সাথে বর্ধিত লাইপোলাইসিসটি কেটোন দেহগুলির বর্ধমান গঠনের সাথে হয়, যা কেটোসিস কেটোসিডোসিসের বিকাশের সাথে আসে। সুতরাং, শরীরের অ্যাসিড-বেস অবস্থা বিঘ্নিত হয়। শক্তির ঘাটতি টিস্যুগুলিতে পটাসিয়ামের ক্রমবর্ধমান ঘাটতি বাড়ে।
ডায়াবেটিস সব ধরণের বিপাক রোগের সাথে থাকে।
ডায়াবেটিস মেলিটাসের শ্রেণিবিন্যাস (WHO, 1999)
টাইপ 1 ডায়াবেটিস মেলিটাস (cell- সেল ধ্বংস, সাধারণত নিখুঁত ইনসুলিন ঘাটতি হতে পারে)
টাইপ 2 ডায়াবেটিস মেলিটাস (ইনসুলিন প্রতিরোধের সাথে বা ছাড়াই প্রাসঙ্গিক ইনসুলিনের ঘাটতিতে প্রসেসেন্ট ইনসুলিন প্রতিরোধের থেকে প্রাইভ্রেসনেন্ট সিকোরিটি ত্রুটি পর্যন্ত)
অন্যান্য নির্দিষ্ট ধরণের ডায়াবেটিস
Cell-সেল ফাংশনের জিনগত ত্রুটি
ইনসুলিনের ক্রিয়ায় জিনগত ত্রুটি
এক্সোক্রাইন অগ্ন্যাশয়ের রোগসমূহ
ড্রাগ বা রাসায়নিক ডায়াবেটিস
অনাক্রম্যতা-মধ্যস্থতা ডায়াবেটিসের অস্বাভাবিক ফর্ম
অন্যান্য জিনগত সিন্ড্রোমগুলি কখনও কখনও ডায়াবেটিসের সাথে যুক্ত
গর্ভকালীন ডায়াবেটিস
নিদানবিদ্যা
সুস্পষ্ট বা ম্যানিফেস্ট ডায়াবেটিস মেলিটাসের একটি পরিষ্কারভাবে সংজ্ঞায়িত ক্লিনিক রয়েছে: পলিডিপসিয়া, পলিউরিয়া, ওজন হ্রাস। একটি রক্ত পরীক্ষার সময়, গ্লুকোজের বৃদ্ধি এটি প্রস্রাবে - গ্লুকোসুরিয়া এবং এসিটুরিয়াতে লক্ষ্য করা যায়। যদি ক্রনিক হাইপারগ্লাইসেমিয়ার কোনও লক্ষণ না থাকে তবে রক্তে শর্করার পরীক্ষায় গ্লুকোজ বৃদ্ধি ঘটনাক্রমে ধরা পড়ে, এই ক্ষেত্রে, ডায়াবেটিস নির্ধারণের জন্য বা বাদ দিতে গ্লুকোজ সহনশীলতা পরীক্ষা করা হয়।
ওরাল গ্লুকোজ সহনশীলতা পরীক্ষা:
পরীক্ষার আগে, তিন দিনের মধ্যে শিশুর মধ্যে কার্বোহাইড্রেটের সীমাবদ্ধতা ছাড়াই একটি সাধারণ খাদ্য নির্ধারণ করা প্রয়োজন। সকালে খালি পেটে পরীক্ষা করা হয়। গ্লুকোজ আদর্শ ওজনের 1.75 গ্রাম / কেজি হারে নির্ধারিত হয়, তবে 75 গ্রামের বেশি নয় গ্লুকোজ এক গ্লাস জলে দ্রবীভূত হয় এবং একবার দেওয়া হয়। গ্লুকোজ গ্রহণের 120 মিনিট পরে খালি পেটে একটি চিনি পরীক্ষা করা হয়।
ডায়াবেটিস এবং কার্বোহাইড্রেট বিপাকের অন্যান্য রোগগুলির জন্য ডায়াগনস্টিক মানদণ্ড (WHO, 1999)
গ্লুকোজের ঘনত্ব, মিমি / লি (মিলিগ্রাম /%)
▪ এবং জি / টি এর 2 ঘন্টা পরে খ / ডাব্লু
T বা ঘন্টা / ঘন্টা জিটিটি এর 2 ঘন্টা পরে
Meal বা খাবারের 2 ঘন্টা পরে (পোস্টগ্রেন্ডিয়াল গ্লিসেমিয়া)
Eating বা খাওয়ার সময় নির্বিশেষে দিনের যে কোনও সময় গ্লিসেমিয়ার একটি এলোমেলো সংকল্প
প্রতিবন্ধী গ্লুকোজ সহনশীলতা
▪ এবং বি / ডাব্লু জিটিটি এর 2 ঘন্টা পরে
প্রতিবন্ধী রোজা গ্লিসেমিয়া
পার্থক্য নির্ণয়
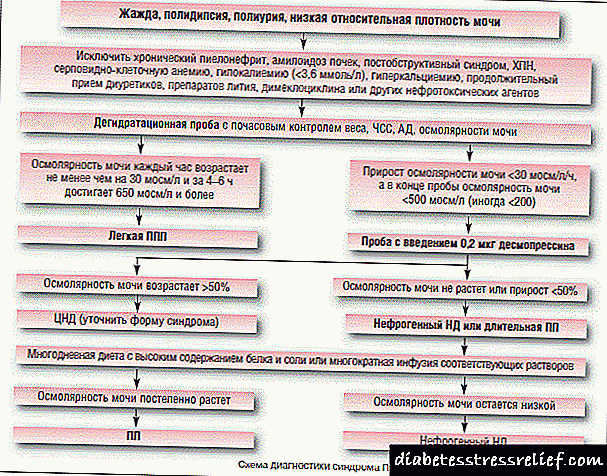
ওভার্ট ডায়াবেটিসের নিম্নলিখিত ক্লিনিকাল লক্ষণ অনুসারে একটি ডিফারেনশিয়াল ডায়াগনোসিস তৈরি করা হয়: পলিডিপসিয়া এবং পলিউরিয়া। ডায়াবেটিস ইনসিপিডাস - ডায়াবেটিস ইনসিপিডাসের পাশাপাশি দীর্ঘস্থায়ী রেনাল ব্যর্থতার প্রাথমিক পর্যায়ে পলিডিপসিয়া এবং পলিউরিয়া দ্বারা চিহ্নিত বৈশিষ্ট্যযুক্ত অনুরূপ লক্ষণগুলি লক্ষণীয়।
মূত্রত্যাগের সিন্ড্রোম এক ডিগ্রি বা অন্য একটির গ্লুকোসোরিয়া দ্বারা চিহ্নিত করা হয়, সমস্ত প্রক্সিমাল টিউবোপ্যাথির বৈশিষ্ট্য: ডি টনি-ডেব্রে-ফ্যানকোনি সিনড্রোম, রেনাল ডায়াবেটিস।
অ্যাসেটোনুরিয়া সমস্ত অবস্থার সাথে শরীরের দীর্ঘকালীন অনাহার দ্বারা চিহ্নিত হয় এবং গুরুতর লিভারের ক্ষতির সাথেও ঘটে।
দীর্ঘমেয়াদী ওজন হ্রাস হ'ল ছড়িয়ে পড়া বিষাক্ত গোঁড়া, ভণ্ডামি হিসাবে এই জাতীয় এন্ডোক্রিনোপ্যাথিগুলির বৈশিষ্ট্য।
দ্রুত ডায়াবেটিস জটিলতা বিকাশ
ডায়াবেটিক কেটোসিডোসিস (DKA II-III)
ডায়াবেটিসের সবচেয়ে মারাত্মক এবং দ্রুত বিকাশমান জটিলতা হ'ল ডায়াবেটিক কেটোসিডোসিস। এই অবস্থাটি নিখুঁত এবং আপেক্ষিক ইনসুলিনের ঘাটতির সংমিশ্রণ দ্বারা চিহ্নিত করা হয়, পরবর্তীকালে হরমোনজনিত এবং অ-হরমোনজনিত ইনসুলিন বিরোধীদের শরীরে বৃদ্ধি পাওয়ার ফলে পরে ঘটে।
কেটোএসিডোসিস দ্বারা চিহ্নিত করা হয়:
উচ্চ হাইপারগ্লাইসেমিয়া এবং ওস্মোটিক ডিউরিসিস সহ
রক্তের বাফারিং বৈশিষ্ট্যে তীব্র হ্রাস
বাইকার্বনেটস নির্মূল, তীব্র বিপাকীয় অ্যাসিডোসিসের দিকে অ্যাসিড-বেস রাজ্যে পরিবর্তনগুলি প্ররোচিত করে
অনিয়ন্ত্রিত ইনসুলিনের ঘাটতি সহ গুরুতর বিপাকীয় ব্যাধিগুলির বৃদ্ধি হাইপোভোলেমিয়া বাড়ে, টিস্যুতে পটাসিয়াম মজুদগুলির একটি স্পষ্ট ক্ষয় হয় এবং কেন্দ্রীয় স্নায়ুতন্ত্রের মধ্যে β-হাইড্রোক্সিবিউট্রিক অ্যাসিডের সঞ্চার ঘটে। ফলস্বরূপ, ক্লিনিকাল লক্ষণগুলি গুরুতর হেমোডাইনামিক ডিসঅর্ডার, প্রেরেনাল তীব্র রেনাল ব্যর্থতা, কোমা পর্যন্ত প্রতিবন্ধী চেতনা এবং হেমোস্টেসিস ডিসঅর্ডার দ্বারা চিহ্নিত করা হবে।
বিরল ক্ষেত্রে, শিশুদের মধ্যে রয়েছে:
সোডিয়াম ধরে রাখা
শিশুদের মধ্যে ল্যাকটেটেসিডেমিক কোমা হ'ল বিরল কোমা, সাধারণত এর বিকাশে রক্তে ল্যাকটেট জমা হওয়ার সাথে মারাত্মক টিস্যু হাইপোক্সিয়া থাকে।
ডায়াবেটিক কেটোসিডোসিস চিকিত্সা
ইনসুলিন ঘাটতি সংশোধন
থেরাপি চালানোর আগে, রোগীকে হিটার দিয়ে আবৃত করা হয়, একটি নাসোগাসট্রিক টিউব, মূত্রাশয়ের মধ্যে একটি ক্যাথেটার পেটে রাখা হয়।
তরলটি বয়স অনুসারে গণনা করা হয়:
ডিহাইড্রেশন ডিগ্রির উপর নির্ভর করে জীবনের প্রথম 3 বছরের বাচ্চাদের মধ্যে - 150-200 মিলি / কেজি ওজন / দিন
বড় বাচ্চাদের মধ্যে - 3-4 লি / এম 2 / দিন
1-10 দৈনিক ডোজ প্রবর্তনের প্রথম 30 মিনিটে। প্রথম 6 ঘন্টা, দৈনিক ডোজ 1/3, পরের 6 ঘন্টা - প্রতিদিন ডোজ 1/4, এবং তারপর সমানভাবে।
ইনফাসোম্যাট দিয়ে তরল ইনজেকশন করার জন্য এটি আদর্শ, যদি এটি না থাকে তবে সাবধানে প্রতি মিনিটে ড্রপের সংখ্যা গণনা করুন। একটি 0.9% সোডিয়াম ক্লোরাইড দ্রবণ একটি প্রারম্ভিক দ্রবণ হিসাবে ব্যবহৃত হয়। স্যালাইন 2 ঘন্টার বেশি দেওয়া উচিত। তারপরে 1: 1 এর অনুপাতের মধ্যে রিঙ্গারের দ্রবণের সাথে 10% গ্লুকোজ দ্রবণে স্যুইচ করা প্রয়োজন। অন্তঃসত্ত্বাভাবে প্রবর্তিত সমস্ত তরল 37 ডিগ্রি সেলসিয়াস তাপমাত্রায় উত্তপ্ত হয় is যদি শিশুটি খুব অবসন্ন হয় তবে আমরা 5 মিলি / কেজি ওজনের হারে ক্রিস্টালয়েডগুলির পরিচালনা শুরু করার আগে একটি 10% অ্যালবামিন দ্রবণ ব্যবহার করি, তবে 100 মিলির বেশি নয়, কারণ কোলয়েডগুলি রক্ত প্রবাহে তরল ধরে রাখে retain
ইনসুলিন থেরাপি
স্বল্প-অভিনয়ের ইনসুলিন ব্যবহার করা হয়। 10% অ্যালবামিন দ্রবণে লাইনামেটের মাধ্যমে ইনসুলিন পরিচালনা করা ভাল, যদি কোনও লাইনোমেট না থাকে তবে ইনসুলিন জেটটি প্রতি ঘন্টা ইনজেকশন দেওয়া হয়। ইনসুলিনের প্রাথমিক ডোজ 0.2 ইউ / কেজি হয়, তারপরে এক ঘন্টা 0.1 ইউ / কেজি / ঘন্টা পরে। রক্তে শর্করার পরিমাণ কমে যাওয়ার সাথে সাথে 14-16 মিমি / লি, ইনসুলিনের ডোজ কমে 0.05 ইউ / কেজি / ঘন্টা হয়। রক্তের শর্করার পরিমাণ 11 মিমি / এল-তে হ্রাস হওয়ার সাথে সাথে আমরা প্রতি 6 ঘন্টা অন্তর ইনসুলিনের সাবকুটেনিয়াস প্রশাসনে চলে যাই। কোমা থেকে নিষ্কাশনের সময় ইনসুলিনের প্রয়োজন 1-2 ইউনিট / কেজি / দিন।
সতর্কবাণী! রক্তের গ্লুকোজ হ্রাসের হার 5 মিমি / ঘন্টার বেশি হওয়া উচিত নয়! অন্যথায়, সেরিব্রাল শোথের বিকাশ সম্ভব।
অ্যাসিডোসিস সংশোধন
অ্যাসিডোসিস সংশোধন করার জন্য, 4 মিলি / কেজি একটি উষ্ণ, তাজা প্রস্তুত 4% সোডা দ্রবণ ব্যবহার করা হয়। যদি বিই নির্ধারণ করা যায়, তবে বাইকার্বোনেটের ডোজটি প্রতি কেজি শিশুটির ওজন ০.০-বিই এক্স is
এসিডোসিস সংশোধন থেরাপির 3-4 ঘন্টা আগে করা হয় না, কারণ রিহাইড্রেশন ব্যাকগ্রাউন্ডের বিরুদ্ধে ইনসুলিন থেরাপি করানো ভালভাবে কেটোসিডোসিসকে সংযুক্ত করে।
সোডা প্রবর্তনের কারণ হ'ল:
ত্বকের মার্বেলিং
গোলমাল গভীর শ্বাস
ডায়াবেটিক অ্যাসিডোসিসের চিকিত্সায়, হেপ্যারিনের ছোট ডোজগুলি 4 টি ইনজেকশনে 100 ইউনিট / কেজি / দিন নির্ধারিত হয়। যদি কোনও শিশু কোনও তাপমাত্রা নিয়ে আসে তবে একটি বিস্তৃত বর্ণালী অ্যান্টিবায়োটিকগুলি অবিলম্বে নির্ধারিত হয়। যদি শিশুটি কেটোসিডোসিসের প্রাথমিক লক্ষণগুলি (ডিকেএআই) নিয়ে আসে তবে ড। বিপাকীয় অ্যাসিডোসিস সত্ত্বেও ডিসপ্যাপ্টিক অভিযোগ (বমি বমি ভাব, বমি বমিভাব), ব্যথা, গভীর শ্বাসকষ্ট দ্বারা চিহ্নিত, তবে সচেতনতা প্রয়োজনীয়:
2% সোডা দ্রবণ দিয়ে পেট ধুয়ে ফেলুন।
150-200 মিলি পরিমাণে 2% সোডার একটি উষ্ণ দ্রবণযুক্ত একটি চিকিত্সা এবং তারপরে একটি মেডিকেল এনিমা রাখুন।
ইনফিউশন থেরাপি চালাতে, যার মধ্যে অ্যালবামিন দ্রবণ, শারীরবৃত্তীয় সমাধান অন্তর্ভুক্ত থাকে, যদি গ্লুকোজ স্তরটি 14-16 মিমি / লিটারের বেশি না হয়, তবে 1: 1 অনুপাতের 10% গ্লুকোজ এবং রিঞ্জার দ্রবণ ব্যবহার করা হয়। এই ক্ষেত্রে ইনফিউশন থেরাপি সাধারণত প্রতিদিনের প্রয়োজনীয়তার উপর ভিত্তি করে 2-3 ঘন্টা গণনা করা হয়, কারণ পরবর্তীকালে, আপনি ওরাল রিহাইড্রেশনটিতে স্যুইচ করতে পারেন।
ইনসুলিন থেরাপি 0.1 ইউ / কেজি / ঘন্টা হারে বাহিত হয়, যখন গ্লুকোজ স্তর 14-16 মিমি / এল হয়, ডোজ 0.05 ইউ / কেজি / ঘন্টা হয় এবং 11 মিমি / এল এর গ্লুকোজ স্তরে আমরা তলদেশীয় প্রশাসনে চলে যাই।
কেটোসিডোসিস বন্ধ করার পরে একটি শিশুকে পরিচালনা করার কৌশলগুলি
3 দিনের জন্য - চর্বিবিহীন 5 নম্বরের ডায়েট, তারপরে 9 টেবিল।
ক্ষারীয় দ্রবণগুলি (খনিজ জল, 2% সোডা এর দ্রবণ) সহ প্রচুর পরিমাণে জল পান করুন, কমলা-লাল বর্ণযুক্ত রসগুলি, কারণ এগুলিতে প্রচুর পরিমাণে পটাসিয়াম থাকে।
মুখের দ্বারা, 4% পটাসিয়াম ক্লোরাইড দ্রবণ, 1 dess.-1 টেবিল। 7-10 দিনের জন্য দিনে 4 বার চামচ করুন, কারণ হাইপোকালিস্টিয়া সংশোধন বেশ দীর্ঘ সময়।
ইনসুলিন নিম্নলিখিত মোডে 5 টি ইনজেকশনে নির্ধারিত হয়: সকাল 6 টায় এবং তারপরে নাস্তা, মধ্যাহ্নভোজন, রাতের খাবার এবং রাতের আগে। প্রথম ডোজটি 1-2 ইউনিট, শেষ ডোজ 2-6 ইউনিট, দিনের প্রথমার্ধে - প্রতিদিনের ডোজ এর 2/3। প্রতিদিনের ডোজটি কেটোসিডোসিস থেকে নির্মূল করার জন্য ডোজ সমান, সাধারণত 1 ইউ / কেজি শরীরের ওজন। এই জাতীয় ইনসুলিন থেরাপি 2-3 দিনের জন্য বাহিত হয়, এবং তারপরে শিশুটিকে বেসিক বলস থেরাপিতে স্থানান্তরিত করা হয়।
নোট। কেটোসিডোসিসযুক্ত শিশু যদি তাপমাত্রায় বৃদ্ধি পায় তবে ব্রড-স্পেকট্রাম অ্যান্টিবায়োটিকগুলি নির্ধারিত হয়। উন্নত হাইপোভোলেমিয়া এবং বিপাকীয় অ্যাসিডোসিস দ্বারা সৃষ্ট হেমোস্টেসিস ডিজঅর্ডারের সাথে সংযোগে, হেপ্যারিনকে দৈনিক মাত্রা 100 ইউ / কেজি দৈহিক ওজনের ক্যালগুলেশন সিন্ড্রোম প্রতিরোধের জন্য নির্ধারিত হয়। ডোজটি 4 টি ইনজেকশনের বেশি বিতরণ করা হয়, ড্রাগটি একটি কোগলোগ্রামের নিয়ন্ত্রণে পরিচালিত হয়।
ডায়াবেটিস চিকিত্সা
খাদ্য
মোট ক্যালোরি বাচ্চার বয়স এবং সেই সাথে অতিরিক্ত বা ওজনের অভাব দ্বারা নির্ধারিত হয়। সূত্র অনুসারে গণনাটি করা হয়: 1000 কিলোক্যালরি + 100 • n (এন এক বছরের চেয়ে পুরনো বছরের সংখ্যা)। অতিরিক্ত পরিমাণে, ক্যালোরি 10 - 15% হ্রাস পায় এবং অভাবের সাথে এটি 10 - 15% হ্রাস পায়। এক বছর অবধি বাচ্চার দৈনিক ক্যালোরি সামগ্রীটি বয়স এবং খাওয়ানোর ধরণের দ্বারা নির্ধারিত হয় এবং একটি সুস্থ শিশুর ডায়েটের সাথে সম্পূর্ণ সুসংগত। এটি অবশ্যই উল্লেখ করা উচিত যে ডায়েটে 50-60% কার্বোহাইড্রেট, 15-20% প্রোটিন এবং 30-35% ফ্যাট থাকে।
কার্বোহাইড্রেটগুলি রুটি ইউনিটে গণনা করা হয় - 1 XE = 10 - 12 গ্রাম কার্বোহাইড্রেট। খাবারে, পর্যাপ্ত পরিমাণে খাদ্যতালিকাগত ফাইবার থাকা উচিত এবং শর্করা কম গ্লাইসেমিক সূচকযুক্ত হওয়া উচিত। এটি মনে রাখতে হবে যে 1 জিআর এর শক্তি মূল্য। প্রোটিন এবং 1 গ্রাম কার্বোহাইড্রেট = 4 কিলোক্যালরি, এবং 1 গ্রাম ফ্যাট = 9 কেসিএল। সহজে হজমযোগ্য কার্বোহাইড্রেট পুষ্টির বাইরে থাকে। অ্যাস্পার্টাম কেবল অ্যাস্পার্টাম ব্যবহার করা যায়, প্রতিদিন 3 টি ট্যাবলেট নয়। চর্বিগুলি 50% প্রাণী ফিউজিবাল ফ্যাট এবং 50% উদ্ভিজ্জ দ্বারা প্রতিনিধিত্ব করা উচিত। খাবারের সংখ্যা শিশুর বয়স এবং বৈশিষ্ট্যের উপর নির্ভর করে। EP.Kasatkina বড় বাচ্চাদের জন্য 2 পুষ্টির বিকল্প সরবরাহ করে:
1 বছরের কম বয়সী ছোট বাচ্চারা, পুষ্টির গণনা এবং পরিপূরক খাবার সহ খাবারের সংখ্যা, খাওয়ানোর ধরণের মাধ্যমে (কৃত্রিম, মিশ্র, প্রাকৃতিক) বাহিত হয়। এটি লক্ষ করা উচিত যে স্তন্যপান করানোর 1.5 বছর অবধি রাখা আদর্শ। আমাদের তথ্য অনুসারে, এই ধরণের খাওয়ানোর জন্য পিতামাতারা অত্যন্ত উত্সাহিত।
ইনসুলিনের প্রকার
ইনসুলিনের আল্ট্রাশোর্ট অ্যানালগগুলি - নোভোরিপিড, হুমলাগ (নোভা-নর্ডিস্ক, এলি-লিলির সংস্থাগুলি)।
সংক্ষিপ্ত - অ্যাক্ট্রাপিড, হিউমুলিন আর।
মধ্যবর্তী ক্রিয়া - প্রোটাফান, হিউমুলিন এন (নোভা-নর্ডিস্ক, এলি-লিলি সংস্থাগুলি)।
বর্তমানে ডায়াবেটোলজিস্টের অনুশীলনের মধ্যে নন-পিক এক্সটেন্ডেড-অ্যাক্টিং-ইনসুলিন রয়েছে - ডিটেমির (ফার্ম নোভা-নর্ডিস্ক), ল্যান্টাস (ফার্ম এভেন্টিস)।
এই ওষুধগুলি আল্ট্রাশোর্ট ইনসুলিনের বোলাস প্রশাসনের সাথে মিশ্রিত বেসল ইনসুলিন হিসাবে ব্যবহৃত হয়।
ইনসুলিন থেরাপির সর্বশেষ অগ্রগতি হ'ল ইনসুলিন পাম্প (পাম্প) প্রবর্তন, যা কেবলমাত্র অতি-সংক্ষিপ্ত ইনসুলিন ব্যবহার করে এই পাম্পগুলিতে গ্লিসেমিয়ার দৈনিক সংশোধন করে।
স্বল্প-অভিনব অনুনাসিক ইনসুলিন বিদেশে চিকিত্সকদের অনুশীলনে প্রবর্তিত হয়েছে; শিশুদের মধ্যে এটির ব্যবহারের কোনও তথ্য নেই।
ইনসুলিন থেরাপি
ইনটেনসিফাইড ট্রিটমেন্ট রেজিমিনগুলি বর্তমানে ব্যবহৃত হচ্ছে, যা ভিজ্যুয়াল টেস্ট স্ট্রিপ বা গ্লুকোমিটার এবং ইনসুলিনের ডোজ সমন্বয় ব্যবহার করে গ্লিসেমিয়ার একসাথে পর্যবেক্ষণ জড়িত। বর্তমানে, জেনেটিক্যালি ইঞ্জিনিয়ারড ইনসুলিনগুলি শিশুদের মধ্যে ব্যবহৃত হয়, যা আল্ট্রাশোর্ট (2 ঘন্টা), সংক্ষিপ্ত (6-8 ঘন্টা) এবং মধ্যবর্তী (16 ঘন্টা) হয়। ইনসুলিন নির্ধারণের সময়সূচী এন্ডোক্রিনোলজিস্ট এই সন্তানের বৈশিষ্ট্যগুলি বিবেচনায় নিয়ে বেছে নিয়েছেন, বোলাস মোডটি ব্যবহার করা হয়, অর্থাৎ।দিনের বেলায়, একই সাথে বেসাল ইনসুলিন (মধ্যবর্তী ক্রিয়া) প্রবর্তনের সাথে সাথে, ছোট খাবারের আগে ইনসুলিন প্রধান খাবারের আগে পরিচালিত হয়। ইন্টারমিডিয়েট-অ্যাক্টিং ইনসুলিন দিনে 1 থেকে 4 বার, সংক্ষিপ্ত-অভিনয়ের ইনসুলিন পরিচালিত হতে পারে - 4 থেকে 6 বার পর্যন্ত, সমস্ত কিছু বিশেষজ্ঞ দ্বারা নির্ধারিত হয়।
আল্ট্রাশোর্ট ইনসুলিনের সুবিধা
এগুলি খাওয়ার আগেই পরিচালিত হয়, সংক্ষিপ্ত-অভিনয়ের ইনসুলিনগুলি নির্ধারণ করার সময় 30 থেকে 40 মিনিট অপেক্ষা করার দরকার নেই, যখন তারা নির্ধারিত হয়, হাইপোগ্লাইসেমিয়ার ঝুঁকি হ্রাস পায়, খাওয়ার সময় শিশু স্বাধীনতা অর্জন করে। আমরা সম্প্রতি উচ্চ অনুপ্রেরণা এবং ভাল গ্লাইসেমিক নিয়ন্ত্রণ এবং স্ব-নিয়ন্ত্রণ সহ কিশোরদের জন্য অতি-শর্ট ইনসুলিন ব্যবহার করেছি। ইনসুলিনের প্রতিদিনের ডোজটি স্বতন্ত্রভাবে নির্ধারিত হয়, সাধারণত অসুস্থতার প্রথম বছরে এটি ০.৫ ইউ / কেজি শরীরের ওজন হয়, 5 বছর পরে - 1 ইউ / কেজি শরীরের ওজন। ছোট বাচ্চাদের ক্ষেত্রে ডোজগুলি গণ্য করা হয় গ্লাইসেমিয়া গ্রহণ করে এবং শরীরের ওজন বৃদ্ধি পায়, যার জন্য আরও ঘন ঘন ডোজ সমন্বয় প্রয়োজন, তবে তবুও তাদের শরীরের ওজন 0.25 - 0.5 ইউ / কেজি অতিক্রম করা উচিত নয়। কৈশোরে, ইনসুলিন ছাড়পত্র বৃদ্ধির কারণে ইনসুলিনের প্রয়োজনীয়তা 1 থেকে 2 ইউ / কেজি শরীরের ওজন হতে পারে।
ক্রনিক ইনসুলিন ওভারডোজ সিন্ড্রোম
ইনসুলিনের অপ্রতুল ডোজগুলির ক্ষেত্রে, সোমোগি প্রভাবের বিকাশ সম্ভব। এই প্রভাব ইনসুলিনের অত্যধিক মাত্রার ক্ষেত্রে লক্ষ্য করা যায়, যখন নিশাচর হাইপোগ্লাইসেমিয়ার প্রতিক্রিয়া হিসাবে, কনট্রিনসুলার হরমোনগুলির মুক্তি (গ্লুকোগন, কর্টিসল, অ্যাড্রেনালাইন, গ্রোথ হরমোন) দেখা দেয়, যা রোজার রক্তে শর্করার বৃদ্ধির দিকে পরিচালিত করে।
ক্লিনিকাল প্রকাশ:
সকালে জ্বালা
সকালের হাইপোগ্লাইসেমিয়ার বিস্তৃত অংশে, এর কারণটি হতে পারে সকালে আপেক্ষিক ইনসুলিন প্রতিরোধের (ভোর সকাল 5 টা থেকে 9 টা অবধি), তথাকথিত ডাউন ঘটনা, ভোরের ঘটনা। এটি বিপরীত-হরমোন হরমোন - বৃদ্ধি হরমোনের নিশাচর নিঃসরণের কারণে ঘটে।
নির্ণয়ের জন্য, সকাল 3 টায় চিনি নির্ধারণ করা জরুরী। যদি সকাল তিনটায় চিনি স্বাভাবিক থাকে, এবং সকালে হাইপারগ্লাইসেমিয়া একটি ডাউন প্রপঞ্চ। এই ক্ষেত্রে, মধ্যবর্তী ইনসুলিনের ইনজেকশনটি ২৩ ঘন্টা স্থগিত করা ভাল।
টাইপ 2 ডায়াবেটিস এবং মোডে ডায়াবেটিসের চিকিত্সা
নির্ণয়ের বিষয়টি নিশ্চিত করতে, বাচ্চাদের কার্বোহাইড্রেট লোডের আগে এবং পরে আইআরআই বা সি-পেপটাইডের একটি গবেষণা চালানো হয়, পরবর্তীগুলি আরও তথ্যবহুল। গ্লাইকেটেড হিমোগ্লোবিনের স্তর পরীক্ষা করা হয়। বর্তমানে, মোডিওয়াই-ডায়াবেটিসের চিকিত্সা তার ধরণের উপর নির্ভর করে, যেমন। বিগুয়ানাইড (মেটফর্মিন) এবং ইনসুলিন উভয়ই ব্যবহার করা যায়।
খেলাধুলা এবং অনুশীলন
নিয়মিত এবং পর্যাপ্ত শারীরিক কার্যকলাপ ইনসুলিন সংবেদনশীলতা বাড়ায় এবং এর প্রয়োজনীয়তা হ্রাস করে। সাধারণত, লোকেরা খাওয়ার পরে এক ঘন্টা আগে খেলাধুলায় যায় for ব্যায়ামের আগে এবং পরে রক্তে চিনির পরীক্ষা করা আদর্শ, যা আপনাকে ইনসুলিনের ডোজ সামঞ্জস্য করতে দেয়। নিম্ন ও উচ্চ গ্লাইসেমিয়া উভয় ক্ষেত্রেই শিশুদের খেলাধুলায় অংশ নেওয়া গ্রহণযোগ্য নয়। প্রথম ক্ষেত্রে, সন্তানের ক্লাসের আগে 1-2 XE খাওয়া উচিত, এবং দ্বিতীয় ক্ষেত্রে, কার্বোহাইড্রেট বিপাকের ক্ষতিপূরণ প্রয়োজন এবং তারপরে খেলাধুলায় ভর্তি হওয়া উচিত। বোঝার সময়কাল গড় 30-40 মিনিট হওয়া উচিত। যদি খেলাটি রাতের খাবারের শেষে শেষ হয় তবে নিশাচর হাইপোগ্লাইসেমিয়া প্রতিরোধের জন্য আপনাকে মধ্যবর্তী ইনসুলিনের সন্ধ্যা ডোজটি 2 ইউনিট কমিয়ে আনতে হবে।
প্রশিক্ষণ
প্রশিক্ষণের উদ্দেশ্যটি পিতামাতা এবং শিশুদের এই রোগ সম্পর্কে পুরোপুরি অবহিত করা। শিশু এবং পিতামাতাদের যথাযথভাবে আত্ম-নিয়ন্ত্রণ পরিচালনা করার জন্য প্রক্রিয়াতে প্রবর্তন করা হয়েছিল এবং প্রয়োজনে রাজ্যে সম্ভাব্য পরিবর্তনের জন্য সঠিকভাবে প্রতিক্রিয়া জানানো হয়। প্রশিক্ষণটি একজন ডাক্তার, ডায়াবেটিস স্কুল-এর নার্স-শিক্ষক দ্বারা পরিচালিত হয়। প্রশিক্ষণের সময়, একটি গুরুত্বপূর্ণ জায়গাটি ঘটে যাওয়া সমস্যাটির জন্য শিশু এবং পিতামাতার মনস্তাত্ত্বিক প্রস্তুতির দ্বারা দখল করা হয়, যা মনোবিদের সাথে একত্রে চালিত হয়।
থেরাপি এবং নিয়ন্ত্রণের উদ্দেশ্য
সঠিক ডায়াবেটিস থেরাপির লক্ষ্য রোগের পচন রোধ করা, ধীরে ধীরে জটিলতাগুলি (ভাস্কুলার) বিকাশ রোধ করা।
মূল লক্ষ্য: শিশুকে সঠিক শারীরিক ও মানসিক বিকাশ, তার সফল সামাজিক প্রবণতা সরবরাহ করা।
এই লক্ষ্য অর্জনের জন্য, কার্বোহাইড্রেট বিপাকের সম্পূর্ণ ক্ষতিপূরণ, অর্থাত্। নরমোগ্লাইসেমিয়া এবং অ্যাগ্লুকোসুরিয়া, সাধারণ গ্লাইকোসিল্যাটেড হিমোগ্লোবিন সামগ্রী। এটিতে নিয়ন্ত্রণ এবং স্ব-নিয়ন্ত্রণ সহায়তা, যা পরামর্শ দেয়: সাপ্তাহিক পুষ্টির গণনা, নিয়মিত শারীরিক পরিশ্রমের সময় নিয়ন্ত্রণ।
আদর্শ হ'ল গ্লাইকোসাইলেটেড হিমোগ্লোবিনের প্রতি 2-3 মাসে একবার পড়াশোনা করা। চিকিত্সার প্রক্রিয়াতে, ওজন এবং উচ্চতার গতিশীলতার একটি অধ্যয়ন বাধ্যতামূলক।
যদি ডায়াবেটিস 5 বছরেরও বেশি স্থায়ী হয় তবে রক্তচাপের যত্ন সহকারে পর্যবেক্ষণ, অ্যালবুমিনিউরিয়ার জন্য ইউরিনালাইসিস, রেটিনোপ্যাথি সনাক্তকরণের জন্য চক্ষু ক্লিনিকের ভাস্কুলার ডায়াগনস্টিক রুমে রোগীদের বার্ষিক পরামর্শ নেওয়া প্রয়োজন। বছরে দু'বার বাচ্চাটির একটি ডেন্টিস্ট এবং ইএনটি ডাক্তার দ্বারা পরীক্ষা করা উচিত।
টাইপ 1 ডায়াবেটিসে কার্বোহাইড্রেট বিপাক ক্ষতিপূরণ দেওয়ার জন্য মানদণ্ড
কৈশিক রক্তে গ্লুকোজের স্ব-পর্যবেক্ষণ, মিমোল / লি (মিলিগ্রাম%)
শোবার আগে গ্লাইসেমিয়া
হাইপোগ্লাইসিমিয়া
হাইপোগ্লাইসেমিয়া বিকাশ ঘটে যদি ইনসুলিনের ডোজ খাবারের সাথে পরিচালিত কার্বোহাইড্রেটের পরিমাণ উল্লেখযোগ্যভাবে ছাড়িয়ে যায়। হাইপোগ্লাইসেমিয়ার অপর কারণ হ'ল কেটোসিডোসিস এবং / অথবা অপর্যাপ্ত পরিমাণ প্যারেন্টেরাল গ্লুকোজ থেকে রোগীকে অপসারণ করার সময় অযৌক্তিক ইনসুলিন থেরাপি।
হাইপোগ্লাইসেমিয়া নিম্নলিখিত লক্ষণগুলির সাথে থাকে:
শ্রুতি ও দৃষ্টি প্রতিবন্ধকতা
এই সমস্ত লক্ষণগুলি রক্তের গ্লুকোজ হ্রাসের প্রতিক্রিয়ায় নিউরোহাইপোগ্লাইসেমিয়া এবং সহানুভূতিশীল-অ্যাড্রিনাল প্রতিক্রিয়া। অধিকন্তু, বড় বাচ্চাদের ক্ষুধার বোধ হয় এবং ছোট, বিপরীতে, খেতে অস্বীকার করে।
যদি সহায়তা সরবরাহ না করা হয় তবে হাইপোগ্লাইসেমিক কোমা বিকশিত হতে পারে, যেমন। কেন্দ্রীয় স্নায়ুতন্ত্রের প্রতিবন্ধী কার্বোহাইড্রেট বিপাক দ্বারা সৃষ্ট চেতনা হ্রাস। একটি গভীরতর কোমায়, সেরিব্রাল এডিমা বিকাশ ঘটে, যা চিকিত্সকভাবে একটি খিঁচুনি সিনড্রোমের আকারে নিজেকে প্রকাশ করে।
হালকা হাইপোগ্লাইসেমিয়া সহ, আপনাকে গুরুতর হাইপোগ্লাইসেমিয়া, চিনি, মিষ্টি, জাম, জাম সহ রুটি বা ফল খাওয়া দরকার। চেতনা হ্রাসের সাথে, 20 থেকে 40% গ্লুকোজ দ্রবণটি 20.0 থেকে 40.0 পরিমাণে একটি শিরাতে ইনজেকশনের হয়। যদি কোনও প্রভাব না থাকে তবে ডোজটি পুনরাবৃত্তি করা যেতে পারে। যদি হাইপোগ্লাইসেমিয়া বাড়ীতে বা স্কুলে বিকাশ ঘটে এবং সচেতনতার ক্ষতির বিষয়টি লক্ষ্য করা যায় তবে ডাক্তার আসার আগে / পেশিতে 1 মিলিগ্রাম গ্লুকাগন পরিচালনা করা প্রয়োজন (গ্লুকাগেন, নোভো-নর্ডিস্ক সংস্থা)।
বিশেষ পরিস্থিতিতে ডাক্তার কৌশল
আন্তঃকালীন রোগ
রোগের সময় ইনসুলিনের প্রয়োজনীয়তা বৃদ্ধি পায় তবে ক্ষুধা বদলে যেতে পারে, প্রায়শই হ্রাস পায়। অতএব, আন্তঃকালীন রোগের সময়, রক্তের গ্লুকোজ পাশাপাশি গ্লুকোজ এবং মূত্রের অ্যাসিটোন যত্ন সহকারে পর্যবেক্ষণ করা প্রয়োজন। হাইপারগ্লাইসেমিয়ার ক্ষেত্রে, সংক্ষিপ্ত ইনসুলিনের কারণে ইনসুলিনের ডোজ বাড়ানো যেতে পারে। এই ক্ষেত্রে, ডোজটি আস্তে আস্তে পরিবর্তিত হয়: যদি শিশু 20 পাইস / দিন পর্যন্ত পায় তবে 2 টি পাইস যুক্ত করুন; যদি তিনি 20 টিরও বেশি পাইস / দিন পান, 4 ইউনিট। তবে সাধারণভাবে, অসুস্থতার সময় দৈনিক ডোজ বৃদ্ধি প্রাথমিক মাত্রার 20% এর বেশি হওয়া উচিত নয়।
যদি রোগের সময় ক্ষুধা হ্রাস পায়, তবে প্রাথমিক ডোজটির উপর নির্ভর করে ডোজটি 2 বা 4 টি পিআইসিইএস দ্বারা হ্রাস করা হয়, বা হ্রাসের দিকের পরিবর্তন রক্ত গ্লুকোজ এবং সম্ভাব্য হাইপোগ্লাইসেমিয়ার উপর নির্ভর করে।
ডায়াবেটিস মেলিটাসকে আরও খারাপ করার জন্য চিকিৎসকের কৌশল: পলিডিপিয়া, পলিউরিয়ার লক্ষণগুলির উপস্থিতি।
এই ক্ষেত্রে, দৈনিক ডোজ 10-10% দ্বারা সংক্ষিপ্ততার কারণে ইনসুলিনের দৈনিক ডোজ বৃদ্ধি করা প্রয়োজন, প্রধান খাবারের আগে প্রয়োজনীয় সংখ্যক ইউনিট যুক্ত করে। কার্বোহাইড্রেট বিপাকের জন্য ক্ষতিপূরণ দেওয়ার জন্য একই জাতীয় ডোজটি 2-3 দিনের জন্য চালানো উচিত should এই সময়ে, বিভ্রান্তির কারণ অনুসন্ধান করা প্রয়োজন যাতে এটি চালিয়ে যাওয়ার অনুমতি না দেওয়া হয়।
সার্জারি ইনসুলিন থেরাপি
স্থানীয় অ্যানেশেসিয়াতে ছোট অপারেশনগুলি সম্পাদিত হয়। সাধারণ ডায়েট এবং ইনসুলিন থেরাপির স্বাভাবিক নিয়ম। সকালে অপারেশন চালিয়ে যাওয়ার পরামর্শ দেওয়া হয়।
সাধারণ অবেদন অনুসারে সংক্ষিপ্ত ক্রিয়াকলাপ। অস্ত্রোপচারের দিনে, রোগীর দ্বারা প্রাপ্ত স্বল্প-অভিনয়ের ইনসুলিনের দৈনিক ডোজের 50% অবচলিতভাবে ইনজেকশনের ব্যবস্থা করা হয়। একই সময়ে, 5% গ্লুকোজ অন্তঃসত্ত্বা ড্রিপ শুরু হয়, সাধারণত দৈহিক দৈনিক তরল প্রয়োজনীয়তার সাথে মিলিত পরিমাণে - 60 মিলি / কেজি / দিন। 2 মিলি / কেজি / দিন হারে পটাসিয়াম ক্লোরাইডের 7.5% দ্রবণ গ্লুকোজ যুক্ত করা হয়। রক্ত চিনি অপারেশন চলাকালীন, তার পরে এবং তারপরে সারা দিন প্রতি 2 ঘন্টা পরে পরীক্ষা করা হয়। শল্য চিকিত্সার পরে, ইনসুলিন প্রতি 6 ঘন্টা অন্তর 0.25 ইউ / কেজি শরীরের ওজন হারে সাবস্কুটিন দ্বারা পরিচালিত হয়।
যত তাড়াতাড়ি এটি খাওয়ানো যায়, আধান বন্ধ করুন এবং ইনসুলিন থেরাপির স্বাভাবিক পদ্ধতিতে স্যুইচ করুন। আধান থেরাপি সাধারণত 12, কমপক্ষে 24 ঘন্টা বাহিত হয়।
স্বাস্থ্যগত কারণে অ্যানাস্থেসিয়া বা জরুরী শল্য চিকিত্সার অধীনে দীর্ঘমেয়াদী অস্ত্রোপচার।
ইনফিউশন থেরাপি প্রতিদিনের তরল প্রয়োজনীয়তার ভিত্তিতে বাহিত হওয়া উচিত: ১-২ মিলি / কেজি ওজন / দিন পটাসিয়াম ক্লোরাইডের 7.5% দ্রবণ যোগ করে 5% গ্লুকোজ।
গ্লাইসেমিয়ার উপর নির্ভর করে ইনসুলিন গ্লুকোজ দিয়ে অন্তর্বহীভাবে পরিচালিত হয়। যদি রক্তে শর্করার পরিমাণ 8.3 মিমি / লি হয়, তবে ইনসুলিন 4 গ্ল্রড্রি গ্লুকোজ প্রতি 1 আইইউ হারে পরিচালিত হয়, 8.3 থেকে 11.1 মিমি / লি - 1 আইইউ - 3 গ্রিড্রাই গ্লুকোজ, 11.1 মিমোলের বেশি / এল - 1 ইডি - 2 গ্রাম শুকনো গ্লুকোজ।
অপারেশনের পরে, গ্লুকোজ খাওয়া-দাওয়া না করা অবধি আন্তঃনীতিতে চালিত করা অব্যাহত থাকে এবং প্রতি 6 ঘন্টা / কাটানিয়াসে ইনসুলিন 0.25 ইউ / কেজি শরীরের ওজনের হারে পরিচালিত হয়।
বাচ্চাদের ডায়াবেটিস কোর্সের বৈশিষ্ট্যগুলি
বিপুল সংখ্যাগরিষ্ঠ শিশুদের মধ্যে, রোগ নির্ধারণের এবং সঠিক থেরাপির মুহুর্তের 2-4 সপ্তাহ পরে, রোগটি পুনরায় চাপ দেয় এবং এমনকি ক্ষমাও সম্ভব হয়, যখন ইনসুলিনের প্রয়োজন খুব দ্রুত হ্রাস পায়। এই পর্বটি কয়েক সপ্তাহ বা মাস স্থায়ী হয়। তারপরে, ইনসুলিনের প্রয়োজনীয়তা আবার বেড়ে যায় এবং রোগের সূত্রপাত থেকে ৩-৫ বছরের মধ্যে পৌঁছায় 0.8-1 ইউ / কেজি শরীরের ওজন। যৌবনের সময়কালে, কনট্রিনসুলার হরমোনগুলির পরিমাণ বৃদ্ধি পায়, একটি যৌবনের বৃদ্ধি বৃদ্ধি পায় এবং দেহের ওজন বৃদ্ধি পায়। এই সময়কালে ডায়াবেটিস কোর্সটি ল্যাবিলিটি দ্বারা চিহ্নিত করা হয় এবং খুব সতর্কতা অবলম্বন প্রয়োজন। যৌবনের পরে ডায়াবেটিস আবার স্থিতিশীল হয়ে উঠছে। বয়ঃসন্ধিতে ইনসুলিনের ডোজ 1 থেকে 2 ইউনিট / কেজি ওজন / দিন বাড়ানো যেতে পারে। এটি মনে রাখতে হবে যে ডায়াবেটিস সাধারণত পলিএন্ডোক্রিনোপ্যাথিগুলির আত্মপ্রকাশ। পরবর্তীকালে, শিশুরা অন্যান্য অন্তঃস্রাবের গ্রন্থিগুলির প্রাথমিকভাবে থাইরয়েড গ্রন্থির অটোইমিউন রোগগুলি বিকাশ করতে পারে।
ডায়াবেটিসের দুর্বল ক্ষতিপূরণ সমস্ত ধরণের বিপাক এবং বিশেষত প্রোটিনের লঙ্ঘনের দিকে পরিচালিত করে, যার ফলস্বরূপ অ-নির্দিষ্ট সুরক্ষা এবং প্রতিরোধ ক্ষমতা হ্রাস হয়। ফলস্বরূপ, পাইওডার্মা এবং ছত্রাকের সংক্রমণ আকারে ত্বক এবং মিউকাস মেমব্রেনের সংক্রামক ক্ষতগুলি বিকাশের ফ্রিকোয়েন্সি, নিরাময় প্রক্রিয়াটি কঠিন।
ডায়াবেটিসের ধীর-বিকাশ জটিলতা
এগুলি শিশুদের ভাস্কুলার জটিলতার উপর ভিত্তি করে - মাইক্রোঞ্জিওপ্যাথি, যার বিকাশ শিশুর জিনগত বৈশিষ্ট্য এবং কার্বোহাইড্রেট বিপাকের ক্ষতিপূরণের উপর নির্ভর করে। সাধারণত মাইক্রোইজিওপ্যাথিগুলি রোগের শুরু থেকে 5 বছর পরে বিকাশ লাভ করে।
ডায়াবেটিক নেফ্রোপ্যাথি
সময়ের সাথে সাথে, টাইপ 1 ডায়াবেটিস রোগীদের প্রায় 1/3 রোগীদের দীর্ঘস্থায়ী রেনাল ব্যর্থতা বিকাশ ঘটে, যা ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিসের উপর ভিত্তি করে। ভাল ডায়াবেটিস ক্ষতিপূরণ সহ, দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূচনা বিলম্ব হতে পারে। ডায়াবেটিক নেফ্রোপ্যাথির প্রাক্কলিনিক নির্ণয় একটি মাইক্রোব্ল্যামিনুরিয়া পরীক্ষা ব্যবহার করে করা হয়। মাইক্রোয়্যালবামিনুরিয়া সনাক্তকরণের জন্য স্ব-নিয়ন্ত্রণ, গ্লাইসেমিয়া নিয়ন্ত্রণ, রক্তচাপের নিয়মিত পর্যবেক্ষণ শক্ত করা প্রয়োজন। এসিই ইনহিবিটরস (মনোপ্রিল, ডিরোটন, এনালাপ্রিল, রেনিটেক) বা অ্যাঞ্জিওটেনসিন II রিসেপ্টর ইনহিবিটরস (বাজার) ইতিমধ্যে এই পর্যায়ে থেরাপিউটিক ড্রাগ হিসাবে ব্যবহৃত হয়। ডায়াবেটিক নেফ্রোপ্যাথির প্রকৃত পর্যায়টি প্রতিষ্ঠিত হওয়ার মুহুর্ত থেকে, শিশুকে পর্যবেক্ষণ করা আরও পুঙ্খানুপুঙ্খভাবে পরিণত হয়।
ডায়াবেটিক রেটিনোপ্যাথি
ডায়াবেটিক রেটিনোপ্যাথি অন্ধত্ব বিকাশের সাথে রেটিনার ক্ষতি দ্বারা চিহ্নিত করা হয়। ডায়াবেটিক রেটিনোপ্যাথি সনাক্তকরণের জন্য, ডায়াবেটিসের শুরুর 5 বছর পরে চোখের রোগীর ডায়াগনোসিস ডায়াগনোসিস রুমে ফান্ডাসে পরিবর্তনের একটি সম্পূর্ণ রোগ নির্ণয় এবং পরবর্তী সময়ে ফোকোক্যাগুলেশন ব্যবহার করে ডায়াবেটিস রেটিনোপ্যাথি ব্যবহার করে চক্ষু বিশেষজ্ঞের দ্বারা চক্ষু বিশেষজ্ঞের দ্বারা বছরে 1-2 বার পর্যবেক্ষণ করা যায়।
polyneuropathy
ডায়াবেটিসের এই জটিলতাটি প্রাথমিক পর্যায়ে গঠিত হয়। পার্থক্য:
পেরিফেরাল পলিনিউরোপ্যাথি, যা নিজেকে মাত্রাতিরিক্ত এবং গভীর সংবেদনশীলতার ব্যাধিতে প্রকাশ করে। এর নির্ণয়ের জন্য, ইলেক্ট্রোমায়োগ্রাফিক স্টাডিগুলি বর্তমানে ব্যাপকভাবে ব্যবহৃত হয়। তাদের চিকিত্সায়, α-lipoic অ্যাসিডের প্রস্তুতি (এস্পা-লিপোন, থায়োকটাসিড, বার্লিশন) এবং ফ্যাট-দ্রবণীয় ভিটামিন বি 1 এবং বি 6 (মিলগামা) ব্যবহার করা হয়।
স্বায়ত্তশাসিত, যার মধ্যে তারা পৃথক করে: ডায়াবেটিক হার্ট, ডায়াবেটিক গ্যাস্ট্রোপ্যাথি, ডায়াবেটিক এন্টারোপ্যাথি, ডায়াবেটিক নিউরোজেনিক মূত্রাশয়। তাদের রোগ নির্ণয় ক্লিনিকাল এবং যন্ত্র উপাত্তের উপর ভিত্তি করে। কার্ডিওট্রফস, প্রকিনেটিক্স, ফিজিওথেরাপি চিকিত্সায় ব্যবহৃত হয়।
ডায়াবেটিক এনসেফেলোপ্যাথি
দুর্বল ক্ষতিপূরণ সহ ডায়াবেটিসের একটি লেবল কোর্সের ক্ষেত্রে, সংবেদনশীল এবং আচরণগত ক্ষেত্র - এনসেফেলোপ্যাথিতে পরিবর্তনগুলি বিকাশ করা সম্ভব।
উন্নয়নের ক্ষেত্রে মধ্যবর্তী জটিলতার মধ্যে রয়েছে:
ইনসুলিনের ইনজেকশন সাইটে লিপোডিস্ট্রোফি।
কার্বোহাইড্রেট এবং ফ্যাট বিপাকের দুর্বল ক্ষতিপূরণের কারণে ফ্যাটি লিভার হেপাটোসিস।
ডায়াবেটিক চিরোপাথি - হাতের ছোট জোড়গুলির বিপাকীয় আর্থ্রোপ্যাথি।
লাইপয়েড নেক্রোবায়োসিস হ'ল এক প্রকার ভাস্কুলাইটিস, প্যানিকুলাইটিস।
বর্তমানে, আমরা ব্যবহারিকভাবে মোড়াক এবং নোবেকুর সিনড্রোমের মুখোমুখি হই না, এটি স্টান্ট বৃদ্ধি এবং যৌন বিকাশের দ্বারা চিহ্নিত।
পলিডিপ্সিয়া - এটি কী?
যদিও "পলিডিপসিয়া" শব্দটির লাতিন শিকড় একইরূপে "অফস্রিং" (পোটো এম - পানির সংযোগ, আমেরিকান পোটোম্যাক এবং হিপ্পো) হিসাবে রয়েছে, তবুও তাদের মধ্যে পার্থক্যটি বিশাল ous
সাইকিয়াট্রিক ম্যানিয়া অর্থ "অবসেসিভ ড্রাইভ", যখন পলিডিপসিয়া (আক্ষরিক: প্রচুর পরিমাণে পান করা) পানির আসল প্রয়োজন।
প্রাথমিক পলিডিপসিয়া সংঘটনটি পিটুইটারি-হাইপোথ্যালামিক অঞ্চলের প্যাথলজির উপস্থিতির কারণে বা মানসিক ব্যাধিগুলির কারণে তৃষ্ণার কেন্দ্রের (বা পানীয় কেন্দ্র) এর ক্রিয়াকলাপের সাথে সরাসরি বা ত্রুটিযুক্ত কারণগুলির জন্য দায়ী করা হয় - দ্বিতীয়টির উপস্থিতির জন্য, রক্ত সঞ্চালিত রক্তের গঠনে একটি বিচ্যুতি প্রয়োজন, যা এই কেন্দ্রের প্রতিক্রিয়া সৃষ্টি করে।
মানসিক পরিকল্পনার কারণগুলি - সিজোফ্রেনিয়া এবং অন্যান্য বিষয়গুলির পাশাপাশি প্রাথমিক পলিডিপসিয়া (আইডিওপ্যাথিক) এর এমন একটি রূপ রয়েছে, যা বিজ্ঞান এখনও দিতে পারে না তার ব্যাখ্যা।
মনোচিকিত্সার ধারণার অস্তিত্ব: সাইকোজেনিক পলডিপসিয়া বিশাল পরিমাণে জল পান করার প্রয়োজনের (বা প্রায়শই, কম পরিমাণে পান করা) এক অনির্বচনীয় যুক্তিযুক্ত বিশ্বাসের সাথে জড়িত।
রোগীরা নিজের শরীর থেকে "ধুয়ে" বিষ এবং "লুণ্ঠন" করার ইচ্ছা বা তাদের উদ্ভাবনী উপহার প্রয়োগের মাধ্যমে তাদের দৃষ্টান্তকে দৃstan় করে তোলে, যার ফলস্বরূপ "জীবন্ত জল" যা সমস্ত অসুস্থতা নিরাময় করে এবং জীবনকালকে দীর্ঘায়িত করে।
সাইকোজেনিক ইটিওলজির পলিডিপসিয়া হ'ল রক্ত ইলেক্ট্রোলাইটস (সোডিয়াম) কে প্রাণঘাতী অবস্থার সাথে মিশ্রিত করার সম্ভাবনার মধ্যে রয়েছে, খিঁচুনির সূত্রপাত এবং পরবর্তী কোমায় ভরাট।
ডাঃ মালিশেভা থেকে ভিডিও:
শারীরবৃত্তীয় এবং প্যাথলজিকাল কারণগুলি
তৃষ্ণারোধের উত্সাহের কারণগুলি ঘামের কারণে লবণের পাশাপাশি রক্তের তরলকে প্রাকৃতিক (শারীরবৃত্তীয়) হ্রাস হিসাবে কাজ করে:
- উত্তাপ থেকে
- উল্লেখযোগ্য পেশীবহুল কাজের পারফরম্যান্সের ধরণ,
- স্নায়ুতন্ত্রের পৃথক বৈশিষ্ট্য (লজ্জা, অপরাধবোধ, ক্রোধের কারণে ঘাম) এবং অন্যান্য কারণে।
এই মুহূর্তে রক্তে তরল (জল) পর্যাপ্ত পরিমাণের অস্তিত্ব থাকা সত্ত্বেও প্যাথলজিকাল সম্পত্তি সম্পর্কিত কারণগুলি হুমকী সূচকগুলিতে রক্তের উপাদানগুলির ঘনত্বের বৃদ্ধি।
সুতরাং, কখনও কখনও রক্তে গ্লুকোজের ঘনত্ব বাড়াতে সঞ্চালিত তরলটির পরিমাণ কমানোর প্রয়োজন হয় না - এটি অন্যান্য কারণেও বৃদ্ধি পায়।
উদাহরণস্বরূপ, ডায়াবেটিস মেলিটাসে পলিডিপসিয়া, পাশাপাশি এটির যুগপত হাইপারগ্লাইসেমিয়া হরমোন ভারসাম্যহীনতা দ্বারা ব্যাখ্যা করা হয় - ইনসুলিনের ঘাটতি, রোগের আরও একটি অনিবার্য লক্ষণটির জন্য একটি অদম্য তৃষ্ণার সাথে উত্থানের দিকে পরিচালিত করে - পলিউরিয়া (বৃহত পরিমাণে দ্রুত প্রস্রাবের আউটপুট, রোগীকে সম্পূর্ণ অবসন্নতায় নিয়ে আসে - ডায়াবেটিস শব্দের অর্থ ডায়াবেটিস।
প্যাথলজিকাল অদম্য তৃষ্ণার আরেকটি কারণ হরমোন ভারসাম্যহীনতা দ্বারা সৃষ্ট আরেকটি রোগের উপস্থিতি - ডায়াবেটিসও, তবে ডায়াবেটিস ইনসিপিডাস।
লক্ষণ এবং সম্পর্কিত সূচক
যেহেতু এই ব্যাধিটিতে জলের ব্যবহার শরীরের জন্য একটি নিয়মিত জলবায়ু এবং গড় শক্তি খরচ (2 লি / দিনের বেশি) শরীরের গড় গড় শারীরবৃত্তীয় আদর্শকে ছাড়িয়ে যায়, হেমোডিলিউশন (জলের সাথে রক্তের হ্রাস) তার ইলেক্ট্রোলাইট রচনায় ভারসাম্যহীনতার দিকে পরিচালিত করে - ফলস্বরূপ, সমস্ত দেহব্যবস্থার ক্রিয়ায় ব্যাধি দেখা দেয়:
হালকা ক্ষেত্রে পেশীবহুল সিস্টেমের কর্মহীনতা শুরু হয় একক, অসংরক্ষিত পেশী সংকোচনের সাথে; মারাত্মক রূপে (গুরুতর রক্ত পাতলা হওয়া), মৃগীরোগের মতো খিঁচুনির মতো খিঁচুনি দেখা দেয়।
"পেশীবহুল" ধারণাটির সাধারণ ধারণায় কেবল কঙ্কাল নয়, মসৃণ পেশীও অন্তর্ভুক্ত রয়েছে, কাজটির অস্থিতিশীলতা রয়েছে:
- হার্ট (অ্যারিথমিয়াস বিকাশের সাথে, হার্ট সংকোচনের অপর্যাপ্ত শক্তি),
- ফাঁকা অঙ্গ।
রক্তনালীগুলির ছন্দ পরিবর্তন হয় (শুরুতে হাইপারটোনসিটির বিস্তার এবং ব্যাধিটির পর্বের শেষে এটি হ্রাসের সাথে) - স্পন্দন এবং রক্তচাপের ডিজিটাল সূচকগুলি প্রাথমিকভাবে বৃদ্ধি পায়, তারপরে পতন হয়।
একই জিনিস পেট, অন্ত্র, অন্তঃস্রাব এবং এক্সোক্রাইন গ্রন্থিগুলির সাথে ঘটে - তাদের নালীগুলি মসৃণ পেশী দ্বারাও গঠিত হয়।
দেহে জল জমে এডিমা সিনড্রোমের দিকে পরিচালিত করে, যা প্রথমে শরীরের অভ্যন্তরে তরল জমে (বিশেষত, অ্যাসাইটেস) প্রকাশ করা হয় এবং তারপরে - বাহ্যিক শোথের উপস্থিতি।
রক্তনালীগুলির অবস্থার উপর মস্তিষ্কে রক্ত সরবরাহের নির্ভরতা প্রদত্ত, এর কর্মহীনতা সমস্ত অঙ্গ এবং সিস্টেমের ক্রিয়াকলাপে একটি ব্যাঘাত ঘটায় এবং এর চরম সঙ্কটের সাথে কোমা দেখা দেয়।
এই ব্যাধিগুলির অস্তিত্বের কারণে, রক্তে গ্লুকোজ মাত্রায় ওঠানামার পটভূমির বিপরীতে, পরিবর্তনগুলি আরও বেশি দ্রুত ঘটে, দীর্ঘস্থায়ী হয় এবং ক্ষতিপূরণ দেওয়ার জন্য শরীর এবং চিকিত্সক কর্মী উভয়ের পক্ষে অনেক বেশি প্রচেষ্টা প্রয়োজন।
নিদানবিদ্যা
ডায়াবেটিসের অস্তিত্ব - চিনি এবং অ-চিনি উভয়ই (বা তাদের উপস্থিতি অনুমান) রোগীর পক্ষে লক্ষণীয় যে লক্ষণগুলি এবং পরীক্ষাগারের ডেটা দ্বারা নির্দেশিত হয়।
প্রথম বিভাগে পটভূমিতে পলিডিপসিয়া অন্তর্ভুক্ত রয়েছে:
- polyuria,
- পলিফ্যাজি (অতৃপ্ত ক্ষুধা),
- ওজন কমানোর অব্যক্ত কারণগুলি,
- সাধারণ বিষাক্ত ঘটনা (অতিরিক্ত ক্লান্তি, অলসতা, উপলব্ধি এবং মানসিক কার্যকলাপের ব্যাঘাত),
- ডিহাইড্রেশন লক্ষণগুলি (শুষ্ক মুখ থেকে ত্বকের ট্রফিক ডিজঅর্ডার: চুলকানি, খোসা, ফুসকুড়ি, আলসার, রক্তক্ষরণ),
- গ্লুকোসুরিয়া (প্রস্রাবের স্বাদের মিষ্টি)।
এই লক্ষণগুলি ক্লিনিকাল টেস্ট দ্বারা নিশ্চিত করা হয়েছে:
- প্রস্রাব এবং রক্তে শর্করার পরীক্ষা (গ্লাইকেটেড হিমোগ্লোবিন সংখ্যা এবং অন্যান্য পদ্ধতি নির্ধারণ সহ),
- গ্লাইসেমিক প্রোফাইলের প্রকৃতি,
- রক্তে হরমোনের মাত্রা নির্ধারণ,
- বিশেষজ্ঞ চিকিত্সকরা (এন্ডোক্রিনোলজিস্ট, নিউরোপ্যাথোলজিস্ট, অপ্টোমেট্রিস্ট) দ্বারা শরীরের সিস্টেমগুলির কার্যাদি অধ্যয়ন
ডায়াবেটিস ইনসিপিডাস (নেফ্রোজেনিক বা পিটুইটারি) এর সাথে জৈবিক তরলগুলির সংশ্লেষে অন্যান্য জৈব-রাসায়নিক অস্বাভাবিকতার ক্ষেত্রে এই ব্যাধিটি পৃথক হবে।
থেরাপি পদ্ধতি
চিকিত্সা পলিডিপসিয়া কারণের উপর নির্ভর করে।
ডায়াবেটিক জেনেসিসের সাথে সাথে ব্যাধিগুলির সংশোধন করা হয়:
- হরমোন পটভূমি
- সিস্টেম এবং অঙ্গ
- টিস্যুতে বিপাকীয় প্রক্রিয়া,
- তার জীবনযাত্রার পরিবর্তন সঙ্গে রোগীর পুষ্টি।
রক্ত এবং প্রস্রাবের প্যারামিটারগুলি অনুযায়ী চিকিত্সা সামঞ্জস্যের পরে চিনি-হ্রাসকারী এজেন্ট বা ইনসুলিন নির্ধারণ করে প্রথম লক্ষ্য অর্জন করা সম্ভব।
দ্বিতীয়টি সম্পাদন করার জন্য চিকিত্সার এজেন্টগুলির বিস্তৃত ব্যবহার প্রয়োজন: মূত্রবর্ধক (লাসিক্স এবং অন্যান্য) এর সংমিশ্রণ পুনঃহরণ পদ্ধতি ব্যবহার করে (ড্রিপ পদ্ধতির মাধ্যমে সমাধানগুলি প্রবর্তন করা যখন আপনি পান তরলটি ডোজ করা সম্ভব নয়)।
জল-লবণের ভারসাম্য পুনরায় পূরণ করা অঙ্গ এবং দেহব্যবস্থার কার্যাদি পুনরুদ্ধারের প্রক্রিয়া শুরু করা হয়, প্রয়োজনে অ্যাকশন ড্রাগগুলি ব্যবহার করা হয়:
- অ্যান্টিস্পাসোমডিক (ম্যাগনেসিয়াম সালফেট, পাপাভারিন),
- অ্যান্টিজেস্টিক অ্যান্টিহিস্টামিনের সাথে মিলিত (ডিফেনহাইড্রামিন সহ অ্যানালগিন),
- অ্যান্টিস্পাস্টিক (রেডডর্ম) সহ শ্যাডেটিভ এবং অন্যথায়।
রিবোক্সিন এবং অন্যান্য এজেন্টগুলির ব্যবহার যা টিস্যু বিপাকের উন্নতি করে, অ্যান্টিহাইপক্সিক প্রভাব তৈরি করে, উভয় অঙ্গ এবং টিস্যুর অবস্থার উন্নতি করতে পারে এবং শরীরের সাধারণ সুরকে বাড়িয়ে তুলতে পারে। প্রয়োজনে ভিটামিন থেরাপি একই উদ্দেশ্যে নির্ধারিত হয়।
ডায়াবেটিস রোগীর তার অবস্থার উন্নতির জন্য দ্রুত ব্যবস্থা গ্রহণে অক্ষমতার সাথে বাড়ি ছেড়ে চলে যাওয়ার সহজাত ভয়ের পরিপ্রেক্ষিতে শারীরিক এবং সামাজিক ক্রিয়াকলাপে ধীরে ধীরে ক্রমবর্ধমান দৈনিক পদ্ধতির পুঙ্খানুপুঙ্খ পর্যালোচনা, তার অসুস্থতা সম্পর্কে নতুন বিশ্বাসে তাকে শিক্ষিত করা প্রয়োজন।
ডায়াবেটিক ডায়েট কম মনোযোগের দাবি রাখে (নির্দিষ্ট খাবারের উপকারিতা বা ক্ষতি সম্পর্কে কিছু প্রতিষ্ঠিত বিশ্বাসকে নষ্ট করার প্রয়োজনে)।
পলিডিপসিয়া কারণগুলির ব্যাখ্যা এবং বিশেষজ্ঞ চিকিত্সকের সুপারিশ অনুসরণ করে রোগীর একটি সময়োপযোগী নির্ণয়ের সাথে এটি অনুকূল হয়; যদি তাদের উপেক্ষা করা হয় তবে অপ্রত্যাশিত পরিণতি সহ কোমা হওয়ার সম্ভাবনা থাকে।
শারীরবৃত্তীয় কারণে
প্রথমত, আমি জড়িত পলিডিপ্সিয়া নোট করতে চাই পরিবেশগত কারণ। শারীরিক ক্রিয়াকলাপ বৃদ্ধি, বাড়ির ভিতরে বা বাইরে উচ্চ তাপমাত্রা, চাপযুক্ত পরিস্থিতিগুলি এই লক্ষণকে উস্কে দিতে পারে তবে এটি কোনও প্যাথলজি নির্দেশ করবে না। এছাড়াও, গর্ভবতী মহিলাদের মধ্যে বর্ধিত তৃষ্ণা লক্ষ্য করা যায়, এটিও বেশ স্বাভাবিক।
শারীরবৃত্তীয় পলিডিপসিয়া হওয়ার আরেকটি কারণ খাদ্য। নোনতা, মিষ্টি বা মশলাদার খাবার তৃষ্ণার পাশাপাশি অ্যালকোহলের কারণ হতে পারে।
আর একটি প্রশ্ন হ'ল তৃষ্ণা কখন আসে? বাহ্যিক কারণগুলির প্রভাব ছাড়াই। সুতরাং, উদাহরণস্বরূপ, তরলটির বর্ধিত প্রয়োজনীয়তা সম্পর্কে কথা বলতে পারেন:
- fervescence,
- রক্ত হ্রাস
- শোথ,
- হাইড্রোথোরাক্স (বুকের গহ্বরে অনুভূতি),
- অ্যাসাইটস (পেটের গহ্বরে প্রদাহ)।
কোনও ব্যক্তির তৃষ্ণা ডায়রিয়া বা বমি বমিভাবের সাথেও দেখা দিতে পারে।
সাইকোজেনিক পলিডিপসিয়া
আরেকটি প্রকরণ হ'ল এর সাথে যুক্ত সাইকোজেনিক পলডিপসিয়া মানসিক ব্যাধি.
এছাড়াও, অবিরাম তৃষ্ণার লক্ষণটি বেশ কয়েকটি রোগের উপস্থিতি নির্দেশ করতে পারে, প্রথমত, যদি রোগী তরলের অনিয়ন্ত্রিত প্রয়োজনের জন্য অভিযোগ করেন তবে ডাক্তার সন্দেহ করবে ডায়াবেটিস বিকাশ। ডায়াবেটিস এবং ডায়াবেটিস ইনসিপিডাস যেহেতু এই ক্ষেত্রে, ডিফারেনশিয়াল ডায়াগনোসেস প্রয়োজনীয়। এই রোগগুলির চিকিত্সা, বিকাশের কারণ হিসাবে, পৃথক, তবে প্রকাশগুলি খুব মিল হতে পারে।