কেটোসিডোসিস এবং ডায়াবেটিসে কেটোসিডোটিক কোমা
কেটোএসিডোটিক (ডায়াবেটিক) কোমা ক্ষয় হওয়ার পর্যায়ে ডায়াবেটিস মেলিটাসের তীব্র জটিলতা, যা শরীরের কেটোন মৃতদেহের অত্যধিক গঠনের ফলে ঘটে, যা শরীরের সিস্টেমে বিশেষত মস্তিষ্কে বিষাক্ত প্রভাব ফেলে এবং ডিহাইড্রেশন, বিপাকীয় অ্যাসিডোসিস এবং রক্তের রক্তের রক্তচাপের হাইপারোস্মোলারিটির বিকাশ দ্বারা চিহ্নিত হয়। ডায়াবেটিস কোমা ডায়াবেটিস রোগীদের 1-6% ক্ষেত্রে রেকর্ড করা হয়।
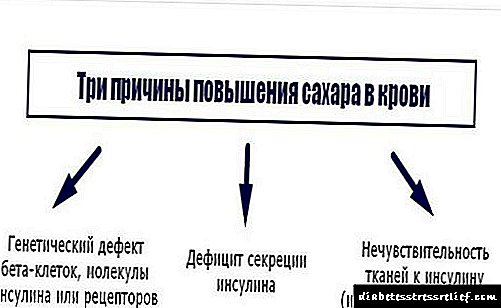
ডায়াবেটিস মেলিটাস দুই ধরণের রয়েছে (টেবিল। 3)
ছক 3. ডায়াবেটিসের প্রকার
সাধারণ বা নিম্ন
ইনসুলিন সংবেদনশীলতা
ইনসুলিন রিসেপ্টরের সংখ্যা
স্বাভাবিক সীমার মধ্যে
চিকিত্সাবিহীন ডায়াবেটিস
চিকিত্সা পদ্ধতির লঙ্ঘন (ইনসুলিন প্রশাসনের অবসান, অযৌক্তিক ডোজ হ্রাস),
অ্যালকোহল বা খাবারের নেশা।
ঝুঁকির কারণগুলি: স্থূলত্ব, অ্যাক্রোম্যাগালি, স্ট্রেস, অগ্ন্যাশয়, সিরোসিস, গ্লুকোকোর্টিকয়েডস, ডায়ুরেটিকস, গর্ভনিরোধক, গর্ভাবস্থা, ভারাক্রান্ত বংশগতি।
রোগ গবেষণা বিদ্যা। কেটোসিডোটিক কোমার প্রধান প্যাথোজেনেটিক ফ্যাক্টর হ'ল ইনসুলিনের ঘাটতি, যা পেরিফেরাল টিস্যু দ্বারা গ্লুকোজ ব্যবহার হ্রাস, বহির্মুখী তরল পদার্থে অ্যাসোম্যাটিক চাপ বৃদ্ধি সহ হাইপারগ্লাইসেমিয়া, কোষ ডিহাইড্রেশন বৃদ্ধি, ডায়োসোসিয়াস বৃদ্ধি দ্বারা কোষ ডিহাইড্রেশন, পেরিফেরিয়াল টিস্যু দ্বারা গ্লুকোজ ব্যবহার হ্রাস, , ডিহাইড্রেশন, অ্যাসিডোসিস।
কোমার ক্লিনিকাল প্রকাশগুলি ধীরে ধীরে বিকাশ লাভ করে - কয়েক ঘন্টা বা একদিনের মধ্যেও বাচ্চাদের মধ্যে কোমা প্রাপ্তবয়স্কদের চেয়ে দ্রুত হয়।
কেটোসিডোটিক কোমার পর্যায়:
প্রথম পর্যায় - কেটোসাইডোসিস ক্ষতিপূরণ,
দ্বিতীয় পর্যায় - পচে যাওয়া কেটোসিডোসিস (প্রাকোমা),
তৃতীয় পর্যায় - কেটোসিডোটিক কোমা।
প্রথম পর্যায়ের বৈশিষ্ট্যযুক্ত লক্ষণ: সাধারণ দুর্বলতা, অবসন্নতা, মাথাব্যথা, ক্ষুধা কমে যাওয়া, তৃষ্ণা, বমিভাব, পলিউরিয়া।
দ্বিতীয় পর্যায়ে উদাসীনতা, তন্দ্রা, শ্বাসকষ্ট (কুসমৌল শ্বাস) বৃদ্ধি, তৃষ্ণা তীব্র হয়, বমি এবং পেটে ব্যথা দেখা দেয়। জিহ্বা শুকনো, আচ্ছাদিত, ত্বকের টিউগারটি হ্রাস করা হয়, পলিউরিয়া প্রকাশিত হয়, নিঃশ্বাসিত বাতাসে - অ্যাসিটনের গন্ধ।
তৃতীয় পর্যায়ের বৈশিষ্ট্যটি চিহ্নিত করা হয়: চেতনার গুরুতর ব্যাধি (মূ or় বা গভীর কোমা), ছাত্ররা সংকীর্ণ হয়, মুখের বৈশিষ্ট্যগুলি তীক্ষ্ণ হয়, চোখের বল, মাংসপেশি, টেন্ডারের প্রতিচ্ছবিগুলি তীব্রভাবে হ্রাস করা হয়, পেরিফেরিয়াল সংবহন ব্যাধিগুলির লক্ষণ (ধমনী হাইপোটেনশন, টাকাইকার্ডিয়া, ঠান্ডা হাতের অংশ)। নির্ধারিত ডিহাইড্রেশন সত্ত্বেও বর্ধিত ডিউরিসিস অব্যাহত থাকে। শ্বাস গভীর, জোরে (কুসমৌল শ্বাস), নিঃশ্বাসিত বাতাসে - অ্যাসিটনের গন্ধ।
কেটোসিডোটিক কোমার ক্লিনিকাল ফর্ম:
পেট, বা সিউডোপেরিটোনিয়াল (ব্যথার সিন্ড্রোম প্রকাশিত হয়, পেরিটোনাল জ্বালা, অন্ত্রের প্যারাসিসের ইতিবাচক লক্ষণ),
কার্ডিওভাসকুলার (হেমোডাইনামিক ঝামেলা প্রকাশ করা হয়),
রেনাল (অলিগ বা অ্যানুরিয়া),
এনসেফালোপ্যাথিক (স্ট্রোকের সাথে সাদৃশ্যযুক্ত)।
কেটোসিডোটিক কোমার বিভেদজনিত রোগ নির্ণয় অবশ্যই এপোলেক্সি, অ্যালকোহল, হাইপারোস্মোলার, ল্যাকটিক অ্যাসিডোটিক, হাইপোগ্লাইসেমিক, হেপাটিক, ইউরেমিক, হাইপোক্লোরমিক কোমা এবং বিভিন্ন বিষক্রিয়া সহ করা উচিত (টেবিল 2 দেখুন)। কেটোসিডোসিসের ঘটনাটি দীর্ঘায়িত রোজা, অ্যালকোহলের নেশা, পেট, অন্ত্র, লিভারের রোগগুলির পরে অবস্থার বৈশিষ্ট্য।
দীর্ঘস্থায়ী অ্যালকোহলযুক্ত ব্যক্তিদের মধ্যে অত্যধিক অ্যালকোহল পান করার পরে অ্যালকোহলযুক্ত কেটোসিডোসিস বিকাশ ঘটে। কেটোনেমিয়া এবং বিপাকীয় অ্যাসিডোসিসের সংমিশ্রণে গ্লিসেমিয়ার একটি সাধারণ বা নিম্ন স্তরের সাথে অ্যালকোহলিক কেটোসিডোসিসের বিকাশ সম্ভবত সবচেয়ে বেশি হয়।
ল্যাকটিক অ্যাসিডোসিসের বিকাশ প্রায় 5 মিমি / এল এর রক্তের ল্যাকটেট স্তর দ্বারা সম্ভব is ল্যাকটিক অ্যাসিডোসিস ডায়াবেটিক কেটোসিডোসিসের সাথে একত্রিত হতে পারে। যদি ল্যাকটিক অ্যাসিডোসিস সন্দেহ হয় তবে রক্তের ল্যাকটেট বিষয়বস্তু নিয়ে গবেষণা করা প্রয়োজন।
স্যালিসিলেট নেশার সাথে, বিপাকীয় অ্যাসিডোসিস বিকাশ ঘটে তবে প্রাথমিক শ্বাসকষ্টের ক্ষারকোষ বিকাশ হতে পারে, যখন গ্লাইসেমিয়ার স্তরটি স্বাভাবিক বা হ্রাস থাকে। রক্তে স্যালিসিকেলেটের মাত্রা নিয়ে গবেষণা করা প্রয়োজন।
মিথেনল বিষের ক্ষেত্রে কেটোনের মাত্রা কিছুটা বাড়ানো হয়। ভিজ্যুয়াল ব্যাঘাত, পেটের ব্যথা বৈশিষ্ট্যযুক্ত। গ্লাইসেমিয়ার স্তরটি স্বাভাবিক বা উন্নত। মিথেনলের মাত্রা নিয়ে গবেষণা করা প্রয়োজন।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার সাথে, মাঝারি অ্যাসিডোসিস সনাক্ত করা হয়, তবে কেটোনের স্তরটি সাধারণ সীমাতে থাকে। রক্ত ক্রিয়েটিনিন বৃদ্ধি বৈশিষ্ট্যযুক্ত।
চিকিৎসা রক্তে গ্লুকোজের মাত্রা নির্ধারণের পরে আইসোটোনিক সোডিয়াম ক্লোরাইড সমাধানের সূচনা দিয়ে শুরু করুন। ইনসুলিনকে তাত্ক্ষণিকভাবে শিরা ইনজেকশন দেওয়া হয় (10 টি পাইস, বা 0.15 পাইকস / কেজি, 2 ঘন্টা পরে - শিরাপথ ড্রিপ বি পাইস / ঘন্টা) ES কার্যকারিতার অভাবে প্রশাসনের হার দ্বিগুণ হয়। গ্লিসেমিয়ায় 13 মিমোল / এল হ্রাস হওয়ার সাথে সাথে ইনসুলিনের সাথে 5-10% গ্লুকোজ দ্রবণটি আন্তঃসংশ্লিষ্টভাবে পরিচালিত হয়। রক্তের গ্লুকোজ মাত্রা 14 মিমি / এল এর কম হ্রাসের সাথে 5% গ্লুকোজ দ্রবণটি আক্রান্ত হয় (প্রথম ঘন্টাের সময় 1000 মিলি, পরের দুই ঘন্টা 500 মিলি / ঘন্টা, চতুর্থ ঘন্টা থেকে 300 মিলি / ঘন্টা)।
হাইপোক্লিমিয়া (3 মিমোল / লি এরও কম) এবং সেভ ডিউরেসিসের সাথে, পটাসিয়াম প্রস্তুতি নির্ধারিত হয়। পিএইচ 7.1 এর চেয়ে কম হলে সোডিয়াম বাইকার্বোনেট দ্রবণ সহ সিবিএস লঙ্ঘনের সংশোধন করা হয়।
ডায়াবেটিক কেটোসিডোসিস
ডায়াবেটিক কেটোসিডোসিস (ডি কেএ) - ডায়াবেটিসে আক্রান্ত রোগীদের, প্রগতিশীল ইনসুলিনের ঘাটতির কারণে বিপাকের তীব্র পচন, গ্লুকোজ স্তরের তীব্র বৃদ্ধি এবং রক্তে কেটোন দেহের ঘনত্ব দ্বারা উদ্ভাসিত, বিপাকীয় অ্যাসিডোসিসের বিকাশ।
এর প্যাথোফিজিওলজিকাল সারাংশটি হ'ল প্রগতিশীল ইনসুলিনের ঘাটতি, যা সমস্ত ধরণের বিপাকের সবচেয়ে মারাত্মক ব্যাধি সৃষ্টি করে, এর সংমিশ্রণটি সাধারণ অবস্থার তীব্রতা নির্ধারণ করে, কার্ডিওভাসকুলার সিস্টেম, কিডনি, লিভার থেকে কার্যকরী এবং কাঠামোগত পরিবর্তনের উপস্থিতি এবং অগ্রগতি নির্ধারণ করে। কেন্দ্রীয় স্নায়ুতন্ত্র (সিএনএস) চেতনা নিপীড়নের সাথে সম্পূর্ণ ক্ষতি - কোমা, যা জীবনের সাথে বেমানান হতে পারে। সুতরাং, টাইপ 1 ডায়াবেটিস মেলিটাসে আক্রান্ত 16% এরও বেশি রোগী কেটোসিডোসিস বা কেটোসাইডোটিক কোমা থেকে অবিকল মারা যায়।
কেটোসিডোসিসের ফলাফল সহ ডায়াবেটিক পচন ধরে অন্তর্নিহিত বিপাকীয় ব্যাধিগুলির তীব্রতা বিভিন্ন মাত্রায় থাকতে পারে এবং এটি প্রাথমিকভাবে রোগীর চিকিত্সা সহায়তা চাওয়ার পর্যায়ে নির্ধারিত হয়।
বিপাকীয় ব্যাধিগুলির প্রথম পর্যায়ে যখন রক্ত এবং মূত্রের গ্লুকোজের মাত্রা উল্লেখযোগ্যভাবে বৃদ্ধি পায় এবং রোগীর হাইপারগ্লাইসেমিয়া এবং গ্লুকোসুরিয়ার ক্লিনিকাল লক্ষণ থাকে, তাকে বিপাকীয় ক্ষয়ের পর্যায়ে হিসাবে সংজ্ঞায়িত করা হয়।
তারপরে, ডায়াবেটিস মেলিটাসের ক্ষয় হওয়ার অগ্রগতির সাথে তথাকথিত কেটোসাইডোটিক চক্র বিকাশ লাভ করে। এই চক্রের প্রথম পর্যায়ে - কেটোসিস (ক্ষতিপূরণ কেটোসিডোসিস), যখন বিপাকীয় ব্যাধিগুলি অগ্রগতির সাথে সাথে রক্তে অ্যাসিটোন দেহের ঘনত্ব বৃদ্ধি পায় এবং এসিটোনুরিয়া প্রদর্শিত হয়। এই পর্যায়ে সাধারণত নেশার কোনও লক্ষণ থাকে না বা সেগুলি ন্যূনতম।
দ্বিতীয় পর্যায়ে - কেটোসিডোসিস (ক্ষয়জনিত অ্যাসিডোসিস), যখন বিপাকীয় ব্যাধিগুলি এত বেশি বৃদ্ধি পায় যে মারাত্মক নেশার লক্ষণগুলি বোধহয় বা বিভ্রান্তির আকারে সচেতনতার হতাশার সাথে উপস্থিত হয় এবং উচ্চারিত পরীক্ষাগার পরিবর্তনের সাথে একটি বৈশিষ্ট্যযুক্ত ক্লিনিকাল চিত্র: প্রস্রাবে অ্যাসিটনের তীব্র ইতিবাচক প্রতিক্রিয়া, রক্তে উচ্চ গ্লুকোজ ইত্যাদি। ।
তৃতীয় পর্যায়ে - প্রিকোমা (মারাত্মক কেটোসিডোসিস), যা পূর্ববর্তী পর্যায়ে চেতনাগুলির আরও সুস্পষ্ট হতাশার দ্বারা (একটি মূ to়), আরও গুরুতর ক্লিনিকাল এবং পরীক্ষাগার ব্যাধি, আরও মারাত্মক নেশা দ্বারা পৃথক হয়।
চতুর্থ পর্যায়ে - আসলে কোমা - কেটোসিডোটিক চক্রটি সম্পূর্ণ করে। এই পর্যায়ে চেতনা হ্রাস এবং জীবনের জন্য হুমকিস্বরূপ বিপাকের সমস্ত ধরণের ব্যাধিগুলির একটি চূড়ান্ত ডিগ্রী দ্বারা চিহ্নিত করা হয়।
অনুশীলনে, প্রায়শই কেটোসাইডোটিক চক্রের স্তরগুলির মধ্যে পার্থক্য করা প্রায়শই কঠিন, এবং তাই সাহিত্যে কখনও কখনও উচ্চ গ্লাইসেমিয়া, কেটোনুরিয়া, অ্যাসিডোসিস সহ তীব্র বিপাকের ব্যাধি প্রকাশ করে, নির্বিশেষে চেতনা ডিগ্রি নির্বিশেষে, এই শব্দটির সাথে মিলিত হয়: ডায়াবেটিক কেটোসিডোসিস।
এটিওলজি এবং প্যাথোজেনেসিস
ডায়াবেটিসে আক্রান্ত রোগীদের কেটোসিডোসিসের বিকাশের সর্বাধিক সাধারণ কারণ হ'ল চিকিত্সা ব্যবস্থার লঙ্ঘন: ইনসুলিন ইনজেকশনগুলি এড়ানো বা অননুমোদিত প্রত্যাহার বিশেষত প্রায়শই, ক্ষুধার অভাব, বমি বমি ভাব, বমিভাব এবং শরীরের তাপমাত্রা বৃদ্ধির কারণে রোগীরা এই ভুলটি করেন।
টাইপ 2 ডায়াবেটিস মেলিটাসের রোগীদের মধ্যে, চিনি-হ্রাসকারী ওষুধগুলির ট্যাবলেটগুলি গ্রহণের ক্ষেত্রে অনেক মাস এবং এমনকি বহু বছরের বিরতিতে প্রায়শই পাওয়া যায়। কেটোসিডোসিসের কারণগুলির মধ্যে ২ য় ঘন ঘন কারণগুলির মধ্যে হ'ল তীব্র প্রদাহজনিত রোগ বা দীর্ঘস্থায়ী ক্রমশ বৃদ্ধি, পাশাপাশি সংক্রামক রোগ। প্রায়শই এই উভয় কারণের সংমিশ্রণ ঘটে।
কেটোসিডোসিসের সাধারণ কারণগুলির মধ্যে একটি হ'ল টাইপ 1 ডায়াবেটিসের প্রকাশের সময় চিকিত্সকের সাথে একটি অকালীন দর্শন। টাইপ 1 ডায়াবেটিসের শুরুতে 20% রোগীর কেটোসিডোসিসের চিত্র থাকে। ডায়াবেটিক পচে যাওয়ার সাধারণ কারণগুলির মধ্যে রয়েছে ডায়েটরি ডিসঅর্ডার, অ্যালকোহল অপব্যবহার, ইনসুলিনের একটি ডোজ প্রশাসনের ক্ষেত্রে ত্রুটি।
নীতিগতভাবে, কোনও রোগ এবং পরিস্থিতি কন্ট্রিনসুলিন হরমোনগুলির ঘনত্বের তীব্র বৃদ্ধি সহ ডায়াবেটিসের ক্ষয় এবং কেটোসিডোসিসের বিকাশ ঘটাতে পারে। এর মধ্যে অপারেশন, জখম, গর্ভাবস্থার দ্বিতীয়ার্ধ, ভাস্কুলার দুর্ঘটনা (মায়োকার্ডিয়াল ইনফার্কশন, স্ট্রোক), ইনসুলিন প্রতিপক্ষের ব্যবহার (গ্লুকোকোর্টিকয়েডস, ডায়ুরেটিকস, সেক্স হরমোন) এবং অন্যান্য কেটোসিডোসিসের বিরল কারণ।
কেটোসিডোসিসের রোগজনিত রোগে (চিত্র 16.1), ইনসুলিনের তীব্র ঘাটতিতে নেতৃস্থানীয় ভূমিকা পালন করা হয়, যা ইনসুলিন-নির্ভর টিস্যু দ্বারা গ্লুকোজ ব্যবহার হ্রাস করে এবং ফলস্বরূপ, হাইপারগ্লাইসেমিয়া। এই টিস্যুগুলির শক্তি "ক্ষুধা" হ'ল সমস্ত কনট্রিনসুলিন হরমোনগুলির রক্তের গ্লুকাগন, কর্টিসল, অ্যাড্রেনালিন, অ্যাড্রিনোকোর্টিকোট্রপিক হরমোন -ACTH, বৃদ্ধি হরমোন -STG), যার প্রভাবে গ্লুকোনোজেনেসিস, গ্লাইকোজেনোলাইসিস, প্রোটোলাইসিস এবং লাইপোলাইসিস উদ্দীপিত হয়। ইনসুলিনের ঘাটতির ফলে গ্লুকোনোজেনেসিস সক্রিয়করণ যকৃতের দ্বারা গ্লুকোজের অত্যধিক উত্পাদন এবং রক্তে এর প্রবাহ বৃদ্ধি করে।

চিত্র 16.1। কেটোসিডোটিক কোমার প্যাথোজেনেসিস
সুতরাং, গ্লুকোনোজেনেসিস এবং প্রতিবন্ধী টিস্যু গ্লুকোজ ব্যবহার দ্রুত হাইপারগ্লাইসেমিয়া বৃদ্ধির সবচেয়ে গুরুত্বপূর্ণ কারণ। একই সময়ে, রক্তে গ্লুকোজ জমা হওয়াতে বেশ কয়েকটি নেতিবাচক পরিণতি হয়। প্রথমত, হাইপারগ্লাইসেমিয়া প্লাজমা অসম্প্র্যাটিটি উল্লেখযোগ্যভাবে বৃদ্ধি করে। এর কারণে, অন্তঃস্থের তরলটি ভাস্কুলার বিছানায় যেতে শুরু করে, যা পরিণামে মারাত্মক সেলুলার ডিহাইড্রেশন এবং কোষে ইলেক্ট্রোলাইট সামগ্রী হ্রাস, প্রাথমিকভাবে পটাসিয়াম আয়নগুলির দিকে পরিচালিত করে।
দ্বিতীয়ত, হাইপারগ্লাইসেমিয়া, গ্লুকোজের জন্য রেনাল ব্যাপ্তিযোগ্যতা প্রান্তিকে ছাড়িয়ে যাওয়ার সাথে সাথে গ্লুকোসুরিয়া সৃষ্টি করে এবং পরেরটি - তথাকথিত ওস্মোটিক ডিউরিসিস হয়, যখন প্রাথমিক প্রস্রাবের উচ্চ রক্তনালীতার কারণে, রেনাল টিউবসগুলি পুনরায় রক্ত থেকে নিঃসৃত হতে থাকে এবং ইলেক্ট্রোলাইটগুলি থেকে নির্গত হয়। এই ব্যাধিগুলি, ঘন্টা এবং দিন ধরে স্থায়ীভাবে শেষ পর্যন্ত বৈদ্যুতিনজনিত ব্যাধিগুলির সাথে মারাত্মক সাধারণ ডিহাইড্রেশন, রক্তের উল্লেখযোগ্য ঘন হওয়ার সাথে হাইপোভোলেমিয়া, তার সান্দ্রতা বৃদ্ধি এবং থ্রোম্বাস গঠনের ক্ষমতা বাড়ায়। ডিহাইড্রেশন এবং হাইপোভোলেমিয়া সেরিব্রাল, রেনাল, পেরিফেরিয়াল রক্ত প্রবাহ হ্রাস এবং এর ফলে সমস্ত টিস্যুর মারাত্মক হাইপোক্সিয়া সৃষ্টি করে।
রেনাল পারফিউশন হ্রাস এবং ফলস্বরূপ, গ্লোমেরুলার পরিস্রাবণ অলিগো- এবং অ্যানুরিয়ার বিকাশের দিকে পরিচালিত করে, রক্তের গ্লুকোজ ঘনত্বের টার্মিনাল দ্রুত বৃদ্ধি ঘটায়। পেরিফেরিয়াল টিস্যুগুলির হাইপোক্সিয়া তাদের মধ্যে অ্যানেরোবিক গ্লাইকোলাইসিস প্রক্রিয়াগুলি সক্রিয়করণ এবং ল্যাকটেটের স্তরে ধীরে ধীরে বৃদ্ধি পেতে অবদান রাখে। ইনসুলিনের ঘাটতি সহ ল্যাকটেট ডিহাইড্রোজেনেসের আপেক্ষিক ঘাটতি এবং হামের চক্রে ল্যাকটেটকে পুরোপুরি ব্যবহার করতে অক্ষমতা টাইপ 1 ডায়াবেটিস মেলিটাসের ক্ষয়জনিত ল্যাকটিক অ্যাসিডোসিসের কারণ।
ইনসুলিনের ঘাটতিজনিত বিপাকীয় ব্যাধিগুলির দ্বিতীয় দিকটি রক্তে কেটোন দেহের অত্যধিক জমার সাথে যুক্ত। কনট্রিনসুলিন হরমোনগুলির প্রভাবের অধীনে এডিপোজ টিস্যুতে লাইপোলাইসিস সক্রিয়করণ ঘনত্বের তীব্র বৃদ্ধি বাড়ে ফ্রি ফ্যাটি অ্যাসিড (এফএফএ) রক্তে এবং লিভারে তাদের বৃদ্ধি গ্রহণ। ইনসুলিনের ঘাটতিজনিত পরিস্থিতিতে শক্তির প্রধান উত্স হিসাবে এফএফএর বর্ধিত জারণ হ'ল তাদের ক্ষয়ের উপ-পণ্যগুলি জমে যাওয়ার কারণ - "কেটোন বডিস" (অ্যাসিটোন, অ্যাসিটোসেটিক এবং বি-হাইড্রোক্সিবিউট্রিক অ্যাসিড)।
রক্তে কেটোন মৃতদেহের ঘনত্বের দ্রুত বৃদ্ধি কেবল তাদের বর্ধিত উত্পাদনের জন্যই নয়, ডিহাইড্রেশনটির পটভূমির বিরুদ্ধে অলিগুরিয়া বিকাশের কারণে তাদের পেরিফেরিয়াল ব্যবহার এবং মূত্রত্যাগের হ্রাস ঘটায়। অ্যাসিটোসেটিক এবং বি-হাইড্রক্সিবিউট্রিক অ্যাসিডগুলি হাইড্রোজেন আয়ন গঠনে পৃথক হয়ে যায়। ডায়াবেটিস মেলিটাস ক্ষয় হওয়ার শর্তে, কেটোন মৃতদেহগুলির উত্পাদন এবং হাইড্রোজেন আয়নগুলির গঠন টিস্যু এবং শরীরের তরলগুলির বফেরিং সক্ষমতা ছাড়িয়ে যায়, যা গুরুতর বিপাকীয় অ্যাসিডোসিসের বিকাশের দিকে পরিচালিত করে, যা অ্যাসিডিক পণ্যগুলি, পেটের সিনড্রোমে শ্বাসকষ্টের কারণে জ্বলন্ত কারণে কুসমুলের বিষাক্ত শ্বসন দ্বারা ক্লিনিকভাবে উদ্ভাসিত হয়।
সুতরাং, 82ol82o- ইলেক্ট্রোলাইট ডিজঅর্ডার এবং কেটোসিডোসিস জটিল একটি হাইপারগ্লাইসেমিয়া হ'ল লিখিত বিপাক সিনড্রোম যা কেটোসিডোটিক কোমার প্যাথোজেনেসিসকে বোঝায়। এই সিন্ড্রোমের ভিত্তিতে অনেকগুলি গৌণ বিপাক, অঙ্গ এবং পদ্ধতিগত ব্যাধি বিকাশ করে যা রোগীর অবস্থার তীব্রতা এবং প্রাগনোসিস নির্ধারণ করে। ডায়াবেটিক কেটোসিডোসিসে বিপাকীয় ব্যাধিগুলির একটি গুরুত্বপূর্ণ উপাদান হিপোক্যালেমিয়া, যা কার্ডিয়াক (টাকাইকার্ডিয়া, মায়োকার্ডিয়াল সংকোচনের হ্রাস, ইসিজির উপর নেতিবাচক টি ওয়েভ) হ্রাস, গ্যাস্ট্রোইনটেস্টাইনাল (পেরিস্টালসিস হ্রাস, মসৃণ পেশীগুলির স্পাস্টিক হ্রাস) এবং অন্যান্য রোগের কারণ হিসাবে চিহ্নিত করে the মস্তিষ্ক
পটাসিয়ামিউরিয়া ছাড়াও কেটোসিডোসিসে অন্তঃকোষীয় হাইপোক্লিমিয়া কে-এটিপেসের ক্রিয়াকলাপ হ্রাস দ্বারা সৃষ্ট হয়, পাশাপাশি অ্যাসিডোসিস হয়, যেখানে পটাসিয়াম আয়নগুলি কোষের অভ্যন্তরে হাইড্রোজেন আয়নগুলির বিনিময় হয়। এই ক্ষেত্রে, রক্তে ঘন হওয়া এবং অলিগুরিয়ায় প্রতিবন্ধী রেনাল মলমূত্রের শর্তে পটাসিয়ামের প্রাথমিক মানগুলি স্বাভাবিক বা এমনকি উন্নত হতে পারে। যাইহোক, ইনসুলিন প্রবর্তনের পটভূমির বিরুদ্ধে থেরাপি শুরু হওয়ার 2-3 ঘন্টা পরে, রিহাইড্রেশন রক্তের রক্তরস মধ্যে পটাসিয়ামের একটি হ্রাসযুক্ত সামগ্রী প্রকাশ করেছিল।
কেন্দ্রীয় স্নায়ুতন্ত্রের তালিকাভুক্ত অসংখ্য গুরুতর বিপাকীয় ব্যাধিগুলির মধ্যে সবচেয়ে সংবেদনশীল। বিপাকের কেটোসিডোসিসে ব্যাঘাত ঘটাতে থাকে যেমন বিপাকীয় ব্যাধিগুলি বৃদ্ধি পায় এবং একাধিক কারণের চরিত্র থাকে। হাইপারসমোলারিটি এবং মস্তিষ্কের কোষগুলির সাথে সম্পর্কিত ডিহাইড্রেশন চেতনা দমন করার ক্ষেত্রে গুরুত্বপূর্ণ। এছাড়াও, গুরুতর সেরিব্রাল হাইপোক্সিয়া, সেরিব্রাল রক্ত প্রবাহ হ্রাস দ্বারা সৃষ্ট, গ্লাইকোসাইলেটেড হিমোগ্লোবিন বৃদ্ধি, লোহিত রক্ত কোষে 2.3 ডিফসফোগ্লিসারেট হ্রাস, পাশাপাশি নেশা, হাইপোক্যালিমিয়া, ছড়িয়ে পড়া আন্তঃভাড়া সংক্রান্ত জমাট এই ক্ষেত্রে গুরুত্বপূর্ণ ভূমিকা পালন করে।
বিপাকীয় অ্যাসিডোসিসটি চেতনা হতাশার প্রক্রিয়াতেও অবদান রাখে, তবে, কেন্দ্রীয় স্নায়ুতন্ত্রের মধ্যে অ্যাসিডোসিস দেখা দিলেই এটি কোমার তাত্ক্ষণিক কারণ।আসল বিষয়টি হ'ল শ্বসন হাইপারভেনটিলেশন, সেরিব্রাল রক্ত প্রবাহ হ্রাস এবং স্নায়ু কোষগুলির বাফারিং বৈশিষ্ট্যের মতো শারীরবৃত্তীয় প্রক্রিয়াগুলি রক্তের রক্তরস পিএইচ-তে উল্লেখযোগ্য পরিমাণে হ্রাস পেয়েও সেরিব্রাল অ্যাসিড-বেস ব্যালেন্সের দীর্ঘ সময়ের স্থায়িত্ব সরবরাহ করতে পারে। সুতরাং, কেন্দ্রীয় স্নায়ুতন্ত্রের মধ্যে অ্যাসিড-বেস ভারসাম্য লঙ্ঘনটি শেষ হয় রক্তের পিএইচ-তে একটি শক্তিশালী হ্রাস সহ, সেরিব্রোস্পিনাল তরল এবং নিউরনের হাইপারভেনটিলেশন এবং বাফারিং বৈশিষ্ট্যগুলির মতো ক্ষতিপূরণকারী ব্যবস্থাগুলি হ্রাস করার পরে।
কেটোসিডোটিক কোমা - এটি তথাকথিত কেটোসাইডোটিক চক্রের চূড়ান্ত পর্যায়ে, এর বিকাশটি কেটোসিস, কেটোসাইডোসিস, প্রকোমা এর আগে ঘটে। বিপাকীয় ব্যাধিগুলির ক্রমবর্ধমানতা, ক্লিনিকাল প্রকাশগুলির তীব্রতা বৃদ্ধি, চেতনা হতাশার ডিগ্রি এবং এইভাবে, রোগীর সাধারণ অবস্থার তীব্রতা দ্বারা পরবর্তী প্রতিটি পর্যায় পূর্ববর্তী থেকে পৃথক হয়।
কেটোএসিডোটিক কোমা ধীরে ধীরে বিকাশ লাভ করে, সাধারণত কয়েক দিনের মধ্যে, তবে, তীব্র সহজাত সংক্রমণের উপস্থিতিতে, এর বিকাশের সময় আরও সংক্ষিপ্ত হতে পারে - 12-24 ঘন্টা।
ডায়াবেটিসের ক্ষয় সূচনার প্রাথমিক লক্ষণগুলি হ'ল শুষ্ক শ্লেষ্মা ঝিল্লি এবং ত্বক, তৃষ্ণা, পলিউরিয়া, দুর্বলতা, ক্ষুধা হ্রাস, ওজন হ্রাস, মাথাব্যথা, তন্দ্রা এবং অবসন্ন বাতাসে অ্যাসিটনের সামান্য গন্ধের মতো ক্লিনিকাল লক্ষণগুলি। কখনও কখনও ডায়াবেটিস রোগীদের তাদের সাধারণ সুস্থতার (এমনকি হাইপারগ্লাইসেমিয়ার সংমিত সংকেত সহ) উচ্চারণ পরিবর্তন নাও হতে পারে, এবং প্রস্রাবে অ্যাসিটনের প্রতি ইতিবাচক প্রতিক্রিয়া (কেটোরিয়া) কেটোসিস প্রতিষ্ঠার ভিত্তি হিসাবে কাজ করতে পারে।
এই জাতীয় রোগীদের জন্য চিকিত্সা যত্নের অভাবে, বিপাকীয় ব্যাধিগুলি অগ্রগতি করবে, উপরে বর্ণিত ক্লিনিকাল লক্ষণগুলি নেশা এবং অ্যাসিডোসিসের লক্ষণ দ্বারা পরিপূরক, যা কেটোসিডোসিসের পর্যায়ে হিসাবে সংজ্ঞায়িত হয়।
এই পর্যায়ে প্রকাশিত সাধারণ ডিহাইড্রেশনের লক্ষণগুলি শুষ্ক শ্লেষ্মা ঝিল্লি, জিহ্বা, ত্বক, পেশী স্বর হ্রাস এবং ত্বকের ঘনত্ব, হাইপোটেনশনের প্রবণতা, টাকাইকার্ডিয়া, অলিগুরিয়া, রক্ত ঘন হওয়ার লক্ষণ (বর্ধিত হেমোটোক্রিট, লিউকোসাইটোসিস, এরিথ্রিমিয়া) দ্বারা প্রকাশিত হয় general কেটোসাইডোসিসের কারণে ক্রমবর্ধমান নেশা, বেশিরভাগ রোগীদের বমি বমি ভাব, বমিভাব দেখা দেয়, পরে প্রতি ঘন্টা আরও ঘন ঘন হয়ে আসে, একটি অদম্য চরিত্র অর্জন করে, সাধারণ ডিহাইড্রেশনকে বাড়িয়ে তোলে। কেটোসাইডোসিসে বমি বমি হ'ল প্রায়শই রক্ত-বাদামী বর্ণ থাকে, যা ডাক্তাররা ভুলভাবে "কফি গ্রাউন্ডস" এর বমি হিসাবে বিবেচিত হন।
কেটোসিডোসিস বৃদ্ধি হওয়ার সাথে সাথে শ্বাস ঘন, গোলমাল এবং গভীর হয়ে যায় (কুসমৌল শ্বাস), যখন নিঃশ্বাসিত বাতাসে অ্যাসিটনের গন্ধ স্বতন্ত্র হয়ে ওঠে। কৈশিকগুলির প্যারেটিক বিস্তারের কারণে এই পর্যায়ে মুখে ডায়াবেটিস ব্লাশের উপস্থিতি বৈশিষ্ট্যযুক্ত। ইতিমধ্যে এই পর্যায়ে বেশিরভাগ রোগীর পেটের ব্যাধি রয়েছে যা "তীব্র পেটের" চিত্রের সাথে সাদৃশ্যপূর্ণ: তীব্রতার তীব্রতার পেটে ব্যথা, প্রায়শই ছড়িয়ে পড়ে, পেটের দেয়ালে পেশী টান হয় (সিউডোপারিটোনাইটিস)।
এই লক্ষণগুলির উত্স পেরিটোনিয়ামের জ্বালা, কেটোন দেহগুলির সাথে "সোলার" প্লেক্সাস, ডিহাইড্রেশন, ইলেক্ট্রোলাইট অস্বাভাবিকতা, অন্ত্রের প্যারাসিস এবং পেরিটোনিয়ামের ছোটখাটো রক্তক্ষরণের সাথে যুক্ত। পেট এবং পেশী প্রতিরক্ষার সাথে ব্যথা বমি বমি ভাব, বমি বমিভাব, রক্তের সাধারণ বিশ্লেষণে পরিবর্তন (লিউকোসাইটোসিস) কেটোসিডোসিস সহ তীব্র সার্জিকাল প্যাথলজি এবং কারণের (রোগীর জীবনের হুমকির সাথে) চিকিত্সা ত্রুটির জন্য নেওয়া যেতে পারে।
কেটোসিডোসিসের পর্যায়ে চেতনাটির নিপীড়ন বোকা, দ্রুত ক্লান্তি, পরিবেশের প্রতি উদাসীনতা, বিভ্রান্তি দ্বারা চিহ্নিত করা হয়।
প্রিকোমা সচেতনতার আরও সুস্পষ্ট হতাশার পূর্ববর্তী স্তর থেকে পৃথক, পাশাপাশি ডিহাইড্রেশন এবং নেশার আরও স্পষ্ট লক্ষণ। ক্রমবর্ধমান বিপাকীয় ব্যাঘাতের প্রভাবের অধীনে বোকা স্টুপুর দ্বারা প্রতিস্থাপিত হয়। ক্লিনিক্যালি, মূor়তা গভীর ঘুম বা সক্রিয়তা দ্বারা উদ্ভাসিত হয়। ক্রমবর্ধমান সিএনএস হতাশার চূড়ান্ত পর্যায়টি একটি কোমা যা পুরোপুরি সচেতনতার অভাব দ্বারা চিহ্নিত। একটি উদ্দেশ্যমূলক পরীক্ষা নিঃশ্বাসের বাতাসে অ্যাসিটনের তীব্র গন্ধযুক্ত গভীর, ঘন ঘন এবং কোলাহলযুক্ত শ্বাস প্রকাশ করে। মুখটি সাধারণত ফ্যাকাশে হয়ে যায়, গালে একটি ব্লাশ (রবিউসিস) রয়েছে। ডিহাইড্রেশনের লক্ষণগুলি প্রকাশ করা হয় (গুরুতর ক্ষেত্রে, ডিহাইড্রেশনের কারণে, রোগীদের শরীরের ওজন 10-12% পর্যন্ত হ্রাস পায়)।
ত্বক এবং দৃশ্যমান শ্লেষ্মা ঝিল্লি শুকনো, জিহ্বা শুকনো, একটি বাদামী লেপ দিয়ে আচ্ছাদিত। টিস্যুগুলির টিউগার এবং চোখের বল এবং মাংসপেশীর স্বরটি দ্রুত হ্রাস পায়। ঘন ঘন, দুর্বল ভরা ডাল, রক্তচাপ হ্রাস, অলিগুরিয়া বা অ্যানুরিয়া। সংবেদনশীলতা এবং প্রতিবিম্ব, কোমার গভীরতার উপর নির্ভর করে হ্রাস বা পড়ে যায়। ছাত্ররা সাধারণত সমানভাবে সংকীর্ণ হয়। লিভার, একটি নিয়ম হিসাবে, ব্যয়বহুল খিলানের প্রান্ত থেকে উল্লেখযোগ্যভাবে প্রসারিত হয়।
নিম্নলিখিত সিস্টেমগুলির কোনও ক্ষতটির ক্লিনিকাল ছবিতে প্রচলিত উপর নির্ভর করে:কার্ডিওভাসকুলার, পাচন অঙ্গ, কিডনি, কেন্দ্রীয় স্নায়ুতন্ত্র - কেটোসিডোটিক কোমা চারটি ক্লিনিকাল ফর্ম আলাদা করা হয়:
1. কার্ডিওভাসকুলার, যখন নেতৃস্থানীয় ক্লিনিকাল প্রকাশটি ধমনী এবং শিরাজনিত চাপের উল্লেখযোগ্য হ্রাস সহ গুরুতর পতন হয়। বিশেষত প্রায়শই কোমা, করোনারি থ্রোম্বোসিস (মায়োকার্ডিয়াল ইনফার্কশনের বিকাশের সাথে), পালমোনারি জাহাজ, নিম্ন স্তরের বাহু এবং অন্যান্য অঙ্গগুলির বিকাশ ঘটে।
২. গ্যাস্ট্রোইনটেস্টাইনাল, যখন বার বার বমি হয়, পূর্বের পেটের দেয়ালের পেশীগুলির টান সহ তীব্র পেটে ব্যথা এবং নিউট্রোফিলিক লিউকোসাইটোসিসের পাশাপাশি তীব্র অস্ত্রোপচারের গ্যাস্ট্রোইনটেস্টাইনাল প্যাথলজিসহ বিভিন্ন ধরণের নকল করে: তীব্র অ্যাপেন্ডিসাইটিস, কোলেসিস্টাইটিস, অন্ত্রের ব্যধি, জাহাজ।
৩. রেনাল, তীব্র রেনাল ব্যর্থতার একটি লক্ষণ জটিল দ্বারা চিহ্নিত। একই সময়ে, হাইপারজোটেমিয়া, প্রস্রাবের সাধারণ বিশ্লেষণের পরিবর্তনগুলি (প্রোটিনুরিয়া, সিলিন্ড্রোরিয়া ইত্যাদি) প্রকাশিত হয়, পাশাপাশি অ্যানুরিয়াও প্রকাশিত হয়।
৪. এনসেফালোপ্যাথিক, সাধারণত বয়স্কদের মধ্যে দেখা যায়, সেরিব্রাল জাহাজের এথেরোস্ক্লেরোসিসে ভুগছেন।
দীর্ঘস্থায়ী সেরিব্রোভাসকুলার অপ্রতুলতা ডিহাইড্রেশন, প্রতিবন্ধী মাইক্রোসার্কুলেশন, অ্যাসিডোসিসের কারণে তীব্র হয়। এটি কেবল সেরিব্রাল লক্ষণ দ্বারাই প্রকাশিত হয় না, তবে ফোকাল মস্তিষ্কের ক্ষতির লক্ষণগুলি দ্বারাও উদ্ভাসিত হয়: হেমিপারেসিস, রিফ্লেক্সেসের অসমমিতি এবং পিরামিডাল লক্ষণগুলির উপস্থিতি। এই পরিস্থিতিতে কোমা ফোকাল সেরিব্রাল লক্ষণগুলির বিকাশ ঘটিয়েছিল বা স্ট্রোকের ফলে কেটোসিডোসিস হয়েছিল কিনা তা নির্বিঘ্নে ব্যাখ্যা করা খুব কঠিন।
নির্ণয় এবং ডিফারেনশিয়াল ডায়াগনোসিস
এছাড়াও, নিঃশ্বাসিত বাতাসে অ্যাসিটোন গন্ধে ডাক্তারকে উপস্থিত বিপাকীয় অ্যাসিডোসিসের কারণ হিসাবে সঠিকভাবে কেটোসিডোসিস রোগীর উপস্থিতির ধারণার দিকে নিয়ে যাওয়া উচিত। বিপাকীয় অ্যাসিডোসিস ল্যাকটিক অ্যাসিডোসিস, ইউরেমিয়া, অ্যালকোহল নেশা, অ্যাসিডের সাথে বিষ, মিথেনল, ইথিলিন গ্লাইকোল, প্যারাডাইহাইড, স্যালিসিলেটসের কারণ হতে পারে তবে এই শর্তগুলির সাথে এ জাতীয় উচ্চারিত ডিহাইড্রেশন এবং দেহের ওজনের উল্লেখযোগ্য ক্ষতি হয় না।
কেটোসিডোসিস বা কেটোসিডোটিক কোমা নির্ণয়ের রোগীকে তাত্ক্ষণিকভাবে এন্ডোক্রিনোলজিকাল, থেরাপিউটিক, পুনর্বাসন বিভাগে স্থানান্তরিত করা উচিত। হাইপারগ্লাইসেমিক কোমা নির্ণয়ের যাচাইকরণ এবং এর পৃথক প্যাথোজেনেটিক ফর্মগুলির ডিফারেনশিয়াল ডায়াগনোসন কেবলমাত্র পরীক্ষাগার গবেষণার ভিত্তিতেই সম্ভব, তারপরে ডেটা এবং ক্লিনিকাল লক্ষণগুলির তুলনামূলক বিশ্লেষণ করা যায়।
কেটোসিডোটিক কোমা নির্ণয়ের মূল গুরুত্বটি হাইপারগ্লাইসেমিয়া (20-35 মিমি / এল বা আরও বেশি), হাইপারকেটোনেমিয়া (3.4 থেকে 100 মিমি / এল বা তার বেশি) এবং এর অপ্রত্যক্ষ নিশ্চিতকরণ - এসিটোনুরিয়া প্রকাশ করা হয়।
কেটোসিডোটিক কোমা নির্ণয়ের মাধ্যমে রক্তের পিএইচ হ্রাস 7.2 এবং নিম্নের (সাধারণ 7.34-7.36), ক্ষারীয় রক্তের রিজার্ভের (ভলিউম দ্বারা 5% পর্যন্ত) তীব্র হ্রাস, স্ট্যান্ডার্ড বাইকার্বনেটের স্তর, প্লাজমা অসম্প্রিয়তার মাঝারি বৃদ্ধি, প্রায়শই বর্ধিত সামগ্রী দ্বারা নিশ্চিত করা হয় রক্ত ইউরিয়া একটি নিয়ম হিসাবে, নিউট্রোফিলিক লিউকোসাইটোসিস, রক্ত জমাট বাঁধার কারণে লোহিত রক্তকণিকার সংখ্যা এবং হিমোগ্লোবিন সনাক্ত করা হয়। হাইপোকলিমিয়া সাধারণত আধান থেরাপি শুরু হওয়ার কয়েক ঘন্টাের মধ্যে রেকর্ড করা হয়।
সারণী 16.1। ডায়াবেটিসে আক্রান্ত রোগীদের মধ্যে কোমায় স্বতন্ত্র নির্ণয়ের

হাইপারগ্লাইসেমিক কোমা এবং হাইপোগ্লাইসেমিক কোমা বিভিন্ন ধরণের ডিফারেনটিভ ডায়াগনস্টিক মানদণ্ডগুলি সারণিতে উপস্থাপন করা হয়। 16.1।
কেটোসিডোটিক কোমার জন্য স্ক্রিনিং অ্যালগরিদম:
- ভর্তি এবং গতিশীলতায় গ্লাইসেমিয়া,
- অ্যাসিড বেস রাষ্ট্র (KHS)
- ল্যাকটেট, কেটোন বডিগুলির সামগ্রী,
- ইলেক্ট্রোলাইটস (কে, না),
- ক্রিয়েটিনিন, ইউরিয়া নাইট্রোজেন,
- রক্ত জমাট বাঁধার সূচক
- গ্লুকোসুরিয়া, কেটোনুরিয়া,
- রক্ত এবং প্রস্রাবের সাধারণ বিশ্লেষণ,
- ইসিজি,
- ফুসফুসের আর-গ্রাফি,
- কার্যকর প্লাজমা অসমোলারিটি = 2 (না + কে (মোল / এল)) + রক্তে গ্লুকোজ (মোল / এল) - স্বাভাবিক মান = 297 + 2 এমওএসএম / এল,
- কেন্দ্রীয় বায়ুচাপ চাপ (সিভিপি)
গতিবেগে নিয়ন্ত্রিত হয়:
- রক্তের গ্লুকোজ - গ্লাইসেমিয়া হিসাবে 13 ঘন্টা মিমোল / লি পৌঁছায় এবং পরে 3 ঘন্টা মধ্যে 1 বার,
- প্লাজমাতে পটাসিয়াম, সোডিয়াম - দিনে 2 বার,
- অ্যাসিড বেসের স্বাভাবিককরণ পর্যন্ত একদিনে হেমাটোক্রিট, গ্যাস বিশ্লেষণ এবং রক্তের পিএইচ,
- প্রথম দুই দিনের জন্য দিনে 2 বার অ্যাসিটনের জন্য মূত্র বিশ্লেষণ, তারপর প্রতিদিন 1 বার,
- রক্ত এবং প্রস্রাবের সাধারণ বিশ্লেষণ 2-3 দিনের মধ্যে 1 বার,
- ইসিজি প্রতিদিন কমপক্ষে 1 বার,
- স্থিতিশীলতার সাথে প্রতি 2 ঘন্টা সিভিপি - প্রতি 3 ঘন্টা
কেটোএসিডোসিস, বিশেষত কেটোসিডোটিক কোমা নিবিড় পরিচর্যা ইউনিটে বা নিবিড় পরিচর্যা ইউনিটে জরুরি হাসপাতালে ভর্তির জন্য একটি ইঙ্গিত। প্রিহোসপাল পর্যায়ে এগুলি সাধারণত কার্ডিয়াক এবং ভাস্কুলার টোন বাড়ানোর লক্ষণীয় এজেন্টগুলির মধ্যে সীমাবদ্ধ থাকে।
হাসপাতালের পর্যায়ে থেরাপিটি 5 টি দিক দিয়ে পরিচালিত হয়:
1. ইনসুলিন থেরাপি।
2. রিহাইড্রেশন
3. বৈদ্যুতিন ব্যাধি সংশোধন।
৪. অ্যাসিডোসিস নির্মূল।
৫. সহজাত রোগের চিকিত্সা।
ইনসুলিন থেরাপি - ইনসুলিনের ঘাটতিজনিত মারাত্মক ক্যাটাবলিক প্রক্রিয়াগুলিকে বাধা দেওয়ার লক্ষ্যে একটি প্যাথোজেনেটিক ধরণের চিকিত্সা। কেটোসিডোসিস এবং কেটোসিডোটিক কোমা থেকে অপসারণ করার সময়, শুধুমাত্র সংক্ষিপ্ত-অভিনয়ের ইনসুলিন ব্যবহার করা হয়। এটি প্রমাণিত হয় যে 4-10 ইউনিটের অবিচ্ছিন্ন আধান। প্রতি ঘন্টা ইনসুলিন (গড়ে 6 টি ইউনিট) আপনাকে রক্তের সিরামের 50-100 ম্যাসিড / এমএল এর সর্বোত্তম স্তর বজায় রাখতে দেয়, যার ফলে প্রতিবন্ধী বিপাক পুনরুদ্ধারের শর্ত তৈরি করে। এই জাতীয় ডোজ ব্যবহার করে ইনসুলিন থেরাপিকে "লো ডোজ" রেজিমেন্ট বলা হয়।
ডায়াবেটিক কেটোসিডোসিস এবং কোমাতে ইনসুলিনকে দীর্ঘমেয়াদী ইনফিউশন হিসাবে অন্তঃসত্ত্বাভাবে পরিচালিত করার পরামর্শ দেওয়া হয়, এবং এই জাতীয় প্রশাসনের সর্বাধিক সর্বোত্তম উপায় 4-8 ইউনিট হারে পারফিউজার (ইনফুসোম্যাট) ব্যবহার করে ইনফিউশন হয়। প্রতি ঘন্টা প্রাথমিক ডোজ 10-14 ইউনিট। শিরা ইনজেকশন। পারফিউসারের সাথে আধানের জন্য একটি মিশ্রণ নিম্নরূপে প্রস্তুত করা হয়: 50 ইউনিট পর্যন্ত। সংক্ষিপ্ত-অ্যাক্টিং ইনসুলিন অ্যালবামিনের 20% দ্রবণের 2 মিলি যুক্ত করে (প্লাস্টিকের উপর ইনসুলিনের সংশ্লেষণ রোধ করতে) এবং সোডিয়াম ক্লোরাইডের 0.9% দ্রবণের মোট পরিমাণকে 50 মিলিতে নিয়ে আসে। পারফিউজারের অভাবে, ইনফিউশন সিস্টেমের গামে প্রতি ঘন্টা একটি সিরিঞ্জ দিয়ে ইনসুলিন ইনজেকশনের অনুমতি দেওয়া হয়। এভাবে চালিত ইনসুলিনের চিনি-হ্রাসকরণ প্রভাবটি 1 ঘন্টা পর্যন্ত স্থায়ী হয়।
আপনি ইনসুলিনের শিরা প্রশাসনের অন্য পদ্ধতি ব্যবহার করতে পারেন: 10 ইউনিট একটি মিশ্রণ। প্রতি 100 মিলি 0.9% সোডিয়াম ক্লোরাইড দ্রবণ (অ্যালবামিন ছাড়াই) প্রতি ঘন্টা 60 মিলি হারে পরিচালিত হয়, তবে এটি বিশ্বাস করা হয় যে এই পদ্ধতির সাহায্যে ইনফিউশন সিস্টেমের টিউবগুলিতে সংশ্লেষের কারণে ইনসুলিনের প্রশাসিত ডোজ নিয়ন্ত্রণ করা কঠিন।
ইনসুলিনের একটি অন্তঃসত্ত্বা ডোজ সংশোধন গ্লাইসেমিয়ার গতিশক্তি অনুসারে বাহিত হয়, এটি প্রতি ঘণ্টার সাথে অধ্যয়ন করা উচিত কারণ এটি 13-14 মিমি / লি-তে হ্রাস পায় এবং তারপরে 3 ঘন্টার মধ্যে 1 বার। যদি গ্লাইসেমিয়া প্রথম 2-3 ঘন্টার মধ্যে হ্রাস না করে তবে ইনসুলিনের পরবর্তী ডোজ দ্বিগুণ হয়। গ্লাইসেমিয়ার মাত্রা প্রতি ঘন্টা 5.5 মিমি / লিটারের চেয়ে দ্রুত হ্রাস করা উচিত নয় (গ্লিসেমিয়ায় হ্রাসের গড় হার প্রতি ঘন্টা 3-5 মিমি / লি) হয়। গ্লাইসেমিয়ায় একটি দ্রুত ড্রপ সেরিব্রাল শোথের বিকাশের হুমকি দেয়। প্রথম দিনে, 13-15 মিমি / এল এর নীচে রক্তের গ্লুকোজ হ্রাস করার পরামর্শ দেওয়া হয় না এই স্তরে পৌঁছানোর পরে, 5-10% গ্লুকোজ দ্রবণের একটি অন্তঃসত্ত্বা সংক্রমণ লিখে দেওয়া, ইনসুলিনের ডোজ অর্ধেক - 3-4 ইউনিট থেকে কমিয়ে আনা দরকার। ইনজেকশনযুক্ত গ্লুকোজ প্রতি 200 গ্রাম (200.0 10% দ্রবণ) এর জন্য "গাম" তে অন্তঃস্থভাবে।
হাইপোগ্লাইসেমিয়া প্রতিরোধ, প্লাজমা অসম্প্র্যাটিটি বজায় রাখতে এবং কেটোজেনসিস প্রতিরোধ করতে গ্লুকোজ সরবরাহ করা হয়। করোনারি আর্টারি ডিজিজের স্বাভাবিককরণের অনুপাতের সাথে (হালকা কেটোরিয়া বেশ কয়েক দিন ধরে অব্যাহত থাকতে পারে) এবং চেতনা পুনরুদ্ধারের ক্ষেত্রে, রোগীকে 4-6 ইউনিটে ইনসুলিনের subcutaneous প্রশাসনে স্থানান্তর করা উচিত। প্রতি 2 ঘন্টা, এবং তারপর 6-8 ইউনিট। প্রতি 4 ঘন্টা চিকিত্সার ২-৩ তম দিনে কেটোসাইডোসিসের অভাবে রোগীকে স্বল্প-অভিনয়ের ইনসুলিনের 5-6-সময় প্রশাসনে এবং পরে সাধারণ সংমিশ্রণ থেরাপিতে স্থানান্তরিত করা যেতে পারে।
ডায়াবেটিক কেটোসিডোসিস এবং কোমা চিকিত্সার ক্ষেত্রে পুনঃহরণ একটি ব্যতিক্রমী ভূমিকা পালন করে, বিপাকীয় ব্যাধিগুলির শৃঙ্খলে ডিহাইড্রেশনের গুরুত্বপূর্ণ ভূমিকা পালন করে। তরলের ঘাটতি এই অবস্থায় শরীরের ওজনের 10-12% এ পৌঁছায়।
হারানো তরলটির ভলিউম 0.9% সোডিয়াম ক্লোরাইড দ্রবণ এবং 5-10% গ্লুকোজ দ্রবণ দিয়ে পূর্ণ হয়। প্লাজমা হাইপারসমোলারিটি ইঙ্গিত করে সিরাম সোডিয়াম কন্টেন্ট (150 মেগা / লি বা আরও বেশি) বৃদ্ধি করার সাথে সাথে 500 মিলি পরিমাণে একটি হাইপোটোনিক 0.45% সোডিয়াম ক্লোরাইড দ্রবণ দিয়ে পুনঃহরণ শুরু করার পরামর্শ দেওয়া হয়। আধান থেরাপির সমাপ্তি কেবল চেতনা সম্পূর্ণ পুনরুদ্ধার, বমি বমি ভাব, বমি বমি ভাব এবং রোগীদের তরল স্ব-প্রশাসনের মাধ্যমে সম্ভব হয়।
সুতরাং, প্রাথমিক রিহাইড্রেশনের জন্য পছন্দের ড্রাগটি 0.9% সোডিয়াম ক্লোরাইড দ্রবণ। রিহাইড্রেশন হারটি: 1 ঘন্টা - 1 লিটারে। 2 য় এবং 3 য় ঘন্টা - 500 মিলি। নিম্নলিখিত ঘন্টাগুলিতে - 300 মিলির বেশি নয় no
কেন্দ্রীয় জলবাহী চাপ (সিভিপি) এর সূচকের উপর নির্ভর করে রিহাইড্রেশন হারটি সামঞ্জস্য করা হয়:
- সিভিপি 4 সেন্টিমিটার কম জল সহ। আর্ট। - প্রতি ঘন্টা 1 লিটার,
- 5 থেকে 12 সেন্টিমিটার জল সিভিপি সহ। আর্ট। - প্রতি ঘন্টা 0.5 লি,
- সিভিপি দিয়ে 12 সেন্টিমিটারেরও বেশি জল। আর্ট। - প্রতি ঘন্টা 250-300 মিলি
সিভিপির নিয়ন্ত্রণের অভাবে, তরল ওভারলোডের ফলে পালমোনারি শোথ হতে পারে। প্রাথমিকভাবে তীব্রভাবে প্রকাশিত ডিহাইড্রেশনে প্রতি 1 ঘন্টার মধ্যে প্রবাহিত তরলটির পরিমাণটি প্রতি ঘন্টা প্রস্রাবের আউটপুটটির ভলিউমের 500-1000 মিলি এর স্তরের বেশি হওয়া উচিত নয়।
রক্তের গ্লুকোজটি 13-14 মিমি / এল তে হ্রাস পাওয়ার সাথে সাথে সোডিয়াম ক্লোরাইডের শারীরবৃত্তীয় সমাধানটি উপরে বর্ণিত প্রশাসনের হারের সাথে 5-10% গ্লুকোজ দ্রবণ দ্বারা প্রতিস্থাপিত হয়। এই পর্যায়ে গ্লুকোজের উদ্দেশ্যটি বিভিন্ন কারণ দ্বারা নির্ধারিত হয়, যার মধ্যে প্রধানটি রক্তের অসম্পূর্ণতা বজায় রাখে। রিহাইড্রেশন চলাকালীন গ্লাইসেমিয়া এবং রক্তের অত্যন্ত উচ্চতর অসমোলার উপাদানগুলির একটি দ্রুত হ্রাস প্রায়শই রক্তরসের রক্তপাতের দ্রুত হ্রাস ঘটায়। একই সময়ে, সেরিব্রোস্পাইনাল ফ্লুইডের অসম্পূর্ণতা প্লাজমার চেয়ে বেশি, কারণ এই তরলগুলির মধ্যে বিনিময় বরং ধীরে ধীরে এগিয়ে যায়। এই ক্ষেত্রে, রক্ত প্রবাহ থেকে তরল সেরিব্রোস্পাইনাল তরল পর্যন্ত ছুটে যায় এবং এটি সেরিব্রাল শোথের বিকাশের কারণ।
এছাড়াও, ইনসুলিনের সাথে গ্লুকোজ প্রশাসনের ফলে লিভারে গ্লাইকোজেন স্টোরগুলি ধীরে ধীরে পুনরুদ্ধার হয় এবং গ্লুকোনোজেনেসিস এবং কেটোজেনসিসের ক্রিয়াকলাপ হ্রাস পায়।
ইলেক্ট্রোলাইট ভারসাম্য পুনরুদ্ধার
ডায়াবেটিসের তীব্র ক্ষয় সবচেয়ে বেশি বৈদ্যুতিন বৈদ্যুতিন বিপাকীয় ব্যাঘাত ঘটায়, তবে এর মধ্যে সবচেয়ে বিপজ্জনক পটাসিয়াম জীবের ঘাটতি, যা কখনও কখনও 25-75 গ্রামে পৌঁছে যায় এমনকি রক্তে পটাসিয়ামের প্রাথমিক মান সহকারে, রক্তের ঘনত্বের হ্রাস এবং কোষে পরিবহণের স্বাভাবিককরণের কারণে এটি হ্রাস পেতে পারে বলে আশা করা যায় ইনসুলিন থেরাপি এবং রিহাইড্রেশন পটভূমি বিরুদ্ধে।এই কারণেই, যদি ডিউরেসিস বজায় থাকে তবে ইনসুলিন থেরাপির প্রথম থেকেই, এমনকি সাধারণ পটাসিয়ামের সাথেও, পটাসিয়াম ক্লোরাইডের একটি অবিচ্ছিন্ন আধান শুরু হয়, 4 থেকে 5 মিমি / লিটার (ট্যাব। 15) এর মধ্যে সীরামায় এর স্তর বজায় রাখার চেষ্টা করে।
রক্তের পিএইচটিকে বিবেচনায় না নিয়ে পটাসিয়াম প্রবর্তনের সহজতর সুপারিশ: সিরাম পটাসিয়ামের মাত্রা সহ:
- 3 মিমি / লি - কম 3 ঘন্টা (শুষ্ক পদার্থ) প্রতি ঘন্টা কেসি 1,
- 3 থেকে 4 মিমি / লি - প্রতি ঘন্টা 2 গ্রাম কেসি 1,
- 4 - 5 মিমি / লি - প্রতি ঘন্টা 1.5 গ্রাম কেএস 1,
- 6 মিমি / লি বা আরও - পটাসিয়ামের প্রবর্তন বন্ধ হয়ে যায়।
কেটোসিডোটিক কোমা থেকে নির্মূলের পরে, পটাসিয়াম প্রস্তুতি 5-7 দিনের জন্য মৌখিকভাবে নির্ধারণ করা উচিত।
টেবিল 15. K + এবং রক্তের পিএইচ এর প্রাথমিক স্তরের উপর নির্ভর করে পটাসিয়ামের প্রশাসনের হার

পোটাসিয়াম বিপাক ব্যাধি ছাড়াও কেটোসাইডোটিক কোমা বিকাশের সময় ফসফরাস এবং ম্যাগনেসিয়ামের বিপাকীয় ব্যাধিগুলিও লক্ষ করা যায়, তবে, এই বৈদ্যুতিনজনিত ব্যাধিগুলির অতিরিক্ত সংশোধনের প্রয়োজনীয়তা বিতর্কিত থেকে যায়।
অ্যাসিড-বেস পুনরুদ্ধার
কেটোসিডোটিক কোমাতে বিপাকীয় ব্যাধিগুলির মধ্যে সবচেয়ে গুরুত্বপূর্ণ লিঙ্ক - ইনসুলিনের ঘাটতিজনিত পরিস্থিতিতে লিভারে কেটোজেনসিস বেড়ে যাওয়ার ফলে বিপাকীয় অ্যাসিডোসিস। এটি লক্ষ করা উচিত যে শরীরের বিভিন্ন টিস্যুতে কেটোসিডোটিক কোমাতে অ্যাসিডোসিসের তীব্রতা এক নয়। সুতরাং, কেন্দ্রীয় স্নায়ুতন্ত্রের বাফার প্রক্রিয়াগুলির অদ্ভুততার কারণে, রক্তে মারাত্মক অ্যাসিডোসিস থাকা সত্ত্বেও সেরিব্রোস্পাইনাল ফ্লুইডের পিএইচ দীর্ঘ সময়ের জন্য স্বাভাবিক থাকে। এর ভিত্তিতে, এখন কেটোসিডোটিক কোমা থেকে নির্মূলের ক্ষেত্রে অ্যাসিডোসিসের সংশোধন করার পদ্ধতির পরিবর্তন করার জন্য এবং বিশেষত এই ওষুধের প্রশাসনের সাথে সম্পর্কিত জটিলতার ঝুঁকির কারণে সোডিয়াম বাইকার্বোনেট ব্যবহারের লক্ষণগুলিকে সীমাবদ্ধ করার জন্য দৃ strongly়ভাবে সুপারিশ করা হয়।
এটি প্রমাণিত হয়েছে যে অ্যাসিডোসিস নির্মূল এবং রক্তের অ্যাসিড-বেস অ্যাসিড পুনরুদ্ধার ইতিমধ্যে ইনসুলিন এবং পুনঃপ্রবাহ পরিচালনার সময় শুরু হয়। তরল ভলিউমের পুনরুদ্ধার শারীরবৃত্তীয় বাফার সিস্টেমগুলিকে ট্রিগার করে, যথা, বাইকার্বোনেটগুলি পুনরায় সংশ্লেষ করার কিডনির ক্ষমতা পুনরুদ্ধার করা হয়। ঘুরেফিরে ইনসুলিনের ব্যবহার কেটোজেনসিসকে বাধা দেয় এবং এর ফলে রক্তে হাইড্রোজেন আয়নগুলির ঘনত্ব হ্রাস পায়।
সোডিয়াম বাইকার্বোনেট প্রবর্তন জটিলতার ঝুঁকির সাথে সম্পর্কিত, যার মধ্যে পেরিফেরাল অ্যালকালোসিসের বিকাশ, বিদ্যমান হাইপোক্যালেমিয়ার ক্রমবর্ধমান, পেরিফেরিয়াল এবং সেন্ট্রাল হাইপোক্সিয়ার বর্ধমানকে হাইলাইট করা প্রয়োজন। এটি পিএইচ-এর দ্রুত পুনরুদ্ধারের সাথে সাথে এরিথ্রোসাইট 2,3-ডিফোসফোগ্লিসারেটের সংশ্লেষণ এবং ক্রিয়াকলাপের ফলে কেটোসিডোসিসের পটভূমির বিপরীতে ঘনত্বটি ইতিমধ্যে হ্রাস পেয়েছে, দমন করা হয়। ২,৩-ডিফোসফোগ্লিসারেট হ্রাস করার ফলাফলটি অক্সিহেমোগ্লোবিনের বিচ্ছেদ এবং হাইপোক্সিয়ার ক্ষয়ক্ষতির লঙ্ঘন।
এছাড়াও, সোডিয়াম বাইকার্বোনেটের অন্তঃসত্ত্বা প্রশাসনের দ্বারা অ্যাসিডোসিস সংশোধন কেন্দ্রীয় স্নায়ুতন্ত্রের "প্যারাডক্সিকাল" অ্যাসিডোসিসের বিকাশ এবং পরে সেরিব্রাল এডিমা হতে পারে। এই প্যারাডক্সিকাল ঘটনাটি এই সত্য দ্বারা ব্যাখ্যা করা হয় যে সোডিয়াম বাইকার্বোনেটের প্রবর্তন কেবল এইচসিও আয়নগুলির প্লাজমা সামগ্রীতে বৃদ্ধি দ্বারা নয় is3, কিন্তু পি সিও বাড়ছে2। সিও2 বাইকার্বোনেটের চেয়ে রক্ত-মস্তিষ্কের বাধা আরও সহজে প্রবেশ করে, যার ফলে এইচ2সিও3 সেরিব্রোস্পাইনাল তরল পদার্থে, হাইড্রোজেন আয়ন গঠনের সাথে পরবর্তীটির বিচ্ছিন্নতা এবং মস্তিষ্কের সেরিব্রোস্পাইনাল এবং বহির্মুখী তরলের পিএইচ হ্রাস, যা কেন্দ্রীয় স্নায়ুতন্ত্রের দমনের অতিরিক্ত কারণ factor
যে কারণে সোডা ব্যবহারের জন্য ইঙ্গিতগুলি বর্তমানে উল্লেখযোগ্যভাবে সংকীর্ণ হয়েছে। রক্ত, পটাসিয়াম এবং সোডিয়াম স্তরের গ্যাস সংমিশ্রণের নিয়ন্ত্রণে এবং কেবলমাত্র 7.0 এর নীচে রক্তের পিএইচ এবং / অথবা স্ট্যান্ডার্ড বাইকার্বোনেট স্তর 5 মিমি / এল এর চেয়ে কম তার অন্তঃস্থ প্রশাসনের অনুমতি রয়েছে। 4% সোডিয়াম বাইকার্বোনেট দ্রবণটি প্রতি ওজনের 1 কেজি প্রতি 2.5 মিলি হারে অন্তঃসত্ত্বা ধীরে ধীরে প্রতি ঘণ্টায় 4 জি-র বেশি হারে ব্যবহৃত হয়। সোডিয়াম বাইকার্বোনেট প্রবর্তনের সাথে সাথে পটাসিয়াম ক্লোরাইডের একটি অতিরিক্ত অন্তঃসত্ত্বা দ্রবণ শুষ্ক পদার্থের 1.5 - 2 গ্রাম হারে ড্রপওয়াইজ পরিচালিত হয়।
যদি রক্তের অ্যাসিড-বেস ঘনত্ব নির্ধারণ করা সম্ভব না হয়, তবে ক্ষারীয় দ্রবণগুলির সমাধান "অন্ধভাবে" সম্ভাব্য সুবিধার চেয়ে বেশি ক্ষতি করতে পারে।
এর আগে রোগীর পক্ষে এনিমা দ্বারা, বা ক্ষারীয় খনিজ জলের একচেটিয়া ব্যবহারের জন্য সোডা পান করার কোনও সমাধান দেওয়ার দরকার নেই, যা আগে বেশ ব্যাপকভাবে অনুশীলন করা হয়েছিল। যদি রোগী পান করতে সক্ষম হন, তবে সাধারণ জল, চাবিহীন চা ইত্যাদি সুপারিশ করা হয়।
ডায়াবেটিক কেটোসিডোসিস এবং কোমা থেকে দূরীকরণের জন্য ননস্পেকিক থেরাপিউটিক ব্যবস্থাগুলির মধ্যে রয়েছে:
1. উদ্দেশ্য অ্যান্টিব্যাকটেরিয়াল ওষুধ (এবি) প্রদাহজনিত রোগগুলির চিকিত্সা বা প্রতিরোধের লক্ষ্য নিয়ে নেফ্রোটক্সিকসত্তির অধিকারী নয়, কর্মের বিস্তৃত বর্ণালী
২. থ্রোম্বোসিস প্রতিরোধের জন্য প্রধানত বুদ্ধিমান হাইপারসোমোলারিটি সহ প্রধানত বুদ্ধিমান রোগীদের ক্ষেত্রে হেপারিনের ছোট মাত্রার (5000 ইউনিট অন্তঃসত্ত্বা 2 বার) ব্যবহার করা - 380 টিরও বেশি ম্যাসমোল / এল।
৩. নিম্ন রক্তচাপ এবং শকের অন্যান্য লক্ষণগুলির সাথে, কার্ডিওটোনিক, অ্যাড্রোনোমিটিক ওষুধ ব্যবহার।
4. অপর্যাপ্ত শ্বাসযন্ত্রের ক্রিয়াকলাপের সাথে অক্সিজেন থেরাপি - পিও2 11 কেপিএ (80 মিমিএইচজি) এর নীচে।
5. সামগ্রীর অবিচ্ছিন্ন আকাঙ্ক্ষার জন্য গ্যাস্ট্রিক টিউবের সচেতনতার অভাবে ইনস্টলেশন Installation
Water. জলের ভারসাম্যটি সঠিকভাবে প্রতি ঘন্টা নির্ধারণের জন্য মূত্রের ক্যাথেটার স্থাপন।
কেটোসিডোসিস থেরাপির জটিলতা
কেটোসিডোসিসের চিকিত্সা থেকে উদ্ভূত জটিলতার মধ্যে সর্বাধিক বিপদ হ'ল সেরিব্রাল এডিমা, যা 90% ক্ষেত্রে মারাত্মকভাবে শেষ হয়। কেটোসিডোটিক কোমা থেকে বের হয়ে যাওয়ার সময় সেরিব্রাল শোথ থেকে মারা যাওয়া রোগীদের মস্তিষ্কের টিস্যু পরীক্ষা করার সময়, সেরিব্রাল এডিমার তথাকথিত সেলুলার বা সাইটোঅক্সিক বৈকল্পিক উপস্থিতি প্রতিষ্ঠিত হয়, যা মস্তিষ্কের সমস্ত সেলুলার উপাদানগুলির স্নায়ু দ্বারা চিহ্নিত হয় (নিউরোনস, গ্লিয়া) বহির্মুখী তরলগুলির সাথে সম্পর্কিত হ্রাস সহ।
কেটোসিডোটিক কোমা থেকে অপসারণের সময় চিকিত্সা পদ্ধতির অনুকূলকরণ এই বিপজ্জনক জটিলতার প্রকোপকে উল্লেখযোগ্যভাবে হ্রাস করেছে, তবে, আদর্শভাবে পরিচালিত থেরাপির ক্ষেত্রে সেরিব্রাল এডিমা প্রায়শই ঘটে। থেরাপি শুরুর আগেই সেরিব্রাল শোথের বিকাশের বিচ্ছিন্ন প্রতিবেদন রয়েছে। এটি বিশ্বাস করা হয় যে সেরিব্রাল এডিমা সর্বিটল গ্লুকোজ এক্সচেঞ্জের পথ সক্রিয় করার কারণে মস্তিষ্কের কোষগুলিতে সরবিটল এবং ফ্রুকটোজের উত্পাদন বৃদ্ধির সাথে যুক্ত রয়েছে, তেমনি সেরিব্রাল হাইপোক্সিয়া, যা কেন্দ্রীয় স্নায়ুতন্ত্রের কোষগুলিতে সোডিয়াম পটাসিয়াম এটিপেসের ক্রিয়াকলাপ হ্রাস করে, তারপরে তাদের মধ্যে সোডিয়াম আয়নগুলি জমে থাকে।
যাইহোক, সেরিব্রাল এডিমার সর্বাধিক সাধারণ কারণটি ইনসুলিন এবং তরলগুলির প্রবর্তনের পটভূমির বিরুদ্ধে প্লাজমা অসমোলেরিটি এবং গ্লাইসেমিয়ার দ্রুত হ্রাস হিসাবে বিবেচিত হয়। সোডিয়াম বাইকার্বোনেট প্রবর্তন এই জটিলতার বিকাশের জন্য অতিরিক্ত সুযোগ তৈরি করে। পেরিফেরিয়াল রক্ত এবং সেরিব্রোস্পাইনাল তরল এর পিএইচ এর মধ্যে ভারসাম্যহীনতা পরবর্তীকালের চাপ বাড়ায় এবং আন্তঃকোষীয় স্থান থেকে মস্তিষ্কের কোষগুলিতে জল পরিবহনকে সহায়তা করে, যার অসমোরিটি বৃদ্ধি পেয়েছে।
সাধারণত, কেটোসিডোটিক কোমা থেরাপি শুরু হওয়ার 4-6 ঘন্টা পরে সেরিব্রাল এডিমা বিকাশ ঘটে। রোগীর সচেতনতা ধরে রাখার সাথে সাথে সেরিব্রাল এডিমা শুরু হওয়ার লক্ষণগুলি হ'ল স্বাস্থ্যের অবনতি, গুরুতর মাথাব্যথা, মাথা ঘোরা, বমি বমি ভাব, বমি বমিভাব, চাক্ষুষ ঝামেলা, চোখের টান, হেমোডাইনামিক পরামিতিগুলির অস্থিরতা এবং ক্রমবর্ধমান জ্বর। একটি নিয়ম হিসাবে, পরীক্ষাগার পরামিতিগুলির ইতিবাচক গতিশীলতার পটভূমির বিরুদ্ধে সুস্থতার উন্নতির একটি সময় পরে তালিকাভুক্ত লক্ষণগুলি উপস্থিত হয়।
অচেতন যারা রোগীদের সেরিব্রাল এডিমা শুরু হয়েছে তা সন্দেহ করা আরও কঠিন। গ্লাইসেমিয়ার উন্নতির সাথে রোগীর মনে ইতিবাচক গতিশীলতার অনুপস্থিতি মস্তিষ্কের শোথের সন্দেহের জন্ম দিতে পারে, ক্লিনিকাল নিশ্চিতকরণের ফলে শিক্ষার্থীদের হালকা, চোখের রোগ এবং অপটিক নার্ভ শোথের প্রতিক্রিয়া হ্রাস বা অনুপস্থিতি হতে পারে। আল্ট্রাসাউন্ড এনসেফ্লোগ্রাফি এবং গণিত টোমোগ্রাফি এই রোগ নির্ণয়ের বিষয়টি নিশ্চিত করে।
সেরিব্রাল শোথের চিকিত্সার জন্য, অ্যাসোম্যাটিক ডিউরিটিকসকে 1-2 গ্রাম / কেজি হারে ম্যানিটোলের দ্রবণের অন্তঃস্থ ড্রিপ আকারে নির্ধারিত হয়। এটি অনুসরণ করে, 80-120 মিলিগ্রাম লাসিক্স এবং 10 মিলি হাইপারটোনিক সোডিয়াম ক্লোরাইড দ্রবণটি অন্তঃসত্ত্বাভাবে ইনজেকশন দেওয়া হয়। গ্লুকোকোর্টিকয়েডগুলির ব্যবহারের প্রশ্নটি ডেক্সামেথাসোনকে তার ন্যূনতম মিনারেলোকোর্টিকয়েড বৈশিষ্ট্যগুলি বিবেচনায় রেখে অগ্রাধিকার দিয়ে পৃথকভাবে সিদ্ধান্ত নেওয়া উচিত। মস্তিস্কের হাইপোথার্মিয়া এবং ফুসফুসের সক্রিয় হাইপারভেনটিলেশন চলমান চিকিত্সা ব্যবস্থায় যুক্ত হয় ফলে ফলক ভ্যাসোকনস্ট্রিকেশনের কারণে ইন্ট্রাক্রানিয়াল চাপ হ্রাস করতে।
কেটোসিডোটিক কোমা এবং এর থেরাপির অন্যান্য জটিলতার মধ্যে, ডিআইসি সিনড্রোম, পালমোনারি এডিমা, তীব্র কার্ডিওভাসকুলার ব্যর্থতা, বিপাকীয় ক্ষারকোষ, গ্যাস্ট্রিক সামগ্রীর আকাঙ্ক্ষার কারণে অ্যাসিফিক্সিয়া লক্ষ করা যায়।
হেমোডায়নামিক্স, হেমোস্টেসিস, ইলেক্ট্রোলাইটস, অসমোলেরিটিস এবং নিউরোলজিকাল লক্ষণগুলির পরিবর্তনগুলির কঠোর পর্যবেক্ষণ আপনাকে প্রাথমিক পর্যায়ে এই জটিলতাগুলিকে সন্দেহ করতে এবং এগুলি দূর করার ব্যবস্থা গ্রহণ করতে দেয়।
কনট্রিনসুলিন হরমোনগুলির ভূমিকা সম্পাদনা করুন
- অ্যাড্রেনালাইন, কর্টিসল এবং গ্রোথ হরমোন (জিএইচ) ইনসুলিন-মধ্যস্থতাযুক্ত পেশী গ্লুকোজ ব্যবহারকে বাধা দেয়।
- অ্যাড্রেনালাইন, গ্লুকাগন এবং কর্টিসল গ্লাইকোজেনোলাইসিস এবং গ্লুকোনোজেনেসিস বাড়ায়।
- অ্যাড্রেনালাইন এবং এসটিএইচ লাইপোলাইসিস বাড়ায়।
- অ্যাড্রেনালাইন এবং এসটিএইচ ইনসুলিনের অবশিষ্ট রজনী বাধা দেয়।
কেটোএসিডোসিস হ'ল ডায়াবেটিস মেলিটাসকে অবিচ্ছিন্নভাবে পচে যাওয়া এবং এর পটভূমির বিপরীতে এর একটি মারাত্মক, নির্ঘাত কোর্সের সাথে বিকাশ ঘটে:
- আন্তঃকালীন রোগের সংযোজন,
- গর্ভাবস্থা,
- আঘাত এবং অস্ত্রোপচার হস্তক্ষেপ,
- ইনসুলিনের ভুল এবং অসময়ে ডোজ সমন্বয়,
- সদ্য নির্ণয় করা ডায়াবেটিস মেলিটাসের অসময়ে নির্ণয়।
ক্লিনিকাল চিত্রটি রোগের মারাত্মক ক্ষয় হওয়ার লক্ষণগুলি দ্বারা চিহ্নিত করা হয়:
- গ্লাইসেমিয়া স্তর 15 ... 16 মিমি / লি এবং উচ্চতর,
- গ্লুকোসুরিয়া 40 ... 50 গ্রাম / এল বা তারও বেশি পৌঁছে যায়
- কেটোনেমিয়া ০.০ ... 0.7 মিমি / লি এবং উচ্চতর,
- কেটোনুরিয়া বিকাশ,
- বেশিরভাগ রোগীরা ক্ষতিপূরণ প্রাপ্ত বিপাকীয় অ্যাসিডোসিসের লক্ষণগুলি দেখান - রক্তের পিএইচ শারীরবৃত্তীয় নিয়মের (7.35 ... 7.45) এর বাইরে যায় না,
- আরও গুরুতর ক্ষেত্রে, সাব কমপেনসেটেড অ্যাসিডোসিস বিকাশ ঘটে, যা পিএইচ হ্রাস হওয়া সত্ত্বেও শারীরবৃত্তীয় ক্ষতিপূরণ প্রক্রিয়া সংরক্ষণের দ্বারা চিহ্নিত করা হয়,
- পচনশীল বিপাকীয় অ্যাসিডোসিসটি কেটোন দেহের ঘনত্বের আরও বৃদ্ধির সাথে বিকাশ লাভ করে, যা রক্তের ক্ষারীয় মজুদ হ্রাস করার দিকে নিয়ে যায় - প্রিকোমার পর্যায়ে শুরু হয়। ডায়াবেটিস মেলিটাস ক্ষয় হওয়ার ক্লিনিকাল লক্ষণগুলি (দুর্বলতা, পলডিপসিয়া, পলিউরিয়া) অলসতা, ঘ্রাণ, ক্ষুধা হ্রাস, বমি বমি ভাব (কখনও কখনও বমি বমিভাব), হালকা পেটে ব্যথা (ডায়াবেটিস মেলিটাস পচে যাওয়া সহ পেটের সিন্ড্রোম), "অ্যাসিটোন" এর গন্ধ নিঃসৃত বাতাসে অনুভূত হয়)।
ডায়াবেটিক কেটোসিডোসিস একটি জরুরি অবস্থা যা রোগীর হাসপাতালে ভর্তি প্রয়োজন। অসময়ে এবং অপ্রতুল থেরাপির সাথে ডায়াবেটিক কেটোসিডোটিক কোমা বিকাশ ঘটে।
কেটোন সংস্থাগুলি অ্যাসিড, এবং তাদের সংমিশ্রণ এবং সংশ্লেষণের হার উল্লেখযোগ্যভাবে পরিবর্তিত হতে পারে, যখন রক্তে কেটো অ্যাসিডের উচ্চ ঘনত্বের কারণে, অ্যাসিড-বেস ভারসাম্য স্থানান্তরিত হয়, বিপাকীয় অ্যাসিডোসিস বিকাশ ঘটে তখন পরিস্থিতি তৈরি হতে পারে। কেটোসিস এবং কেটোসিডোসিস আলাদা করা উচিত, কেটোসিসের সাথে রক্তে ইলেক্ট্রোলাইট পরিবর্তন ঘটে না এবং এটি একটি শারীরবৃত্তীয় অবস্থা। কেটোএসিডোসিস একটি রোগতাত্ত্বিক অবস্থা, ল্যাবরেটরির মানদণ্ডগুলি blood.৩৫ এর নীচে রক্তের পিএইচ হ্রাস এবং ২১ মিমি / এল এর চেয়ে কম স্ট্রিম স্ট্রাম বাইকার্বোনেটের ঘনত্ব are
কেটোসিস সম্পাদনা করুন
চিকিত্সার কৌশলগুলি কেটোসিসের কারণগুলি নির্মূল করতে, চর্বিগুলির ডায়েট সীমাবদ্ধ করে এবং ক্ষারযুক্ত পানীয় (ক্ষারীয় খনিজ জলের, সোডা দ্রবণ) নির্ধারণের জন্য ফোটে। মেথিওনিন, প্রয়োজনীয়, এন্টারোসরবেন্টস, এন্টারোডিসিস গ্রহণের পরামর্শ দেওয়া হয় (5 গ্রাম হারে, সিদ্ধ পানিতে 100 মিলি দ্রবীভূত করা, 1-2 বার পান করা)। যদি উপরের ব্যবস্থাগুলির পরে কেটোসিসটি নির্মূল না হয় তবে স্বল্প-অভিনয়ের ইনসুলিনের একটি অতিরিক্ত ইঞ্জেকশন নির্ধারিত হয় (ডাক্তারের পরামর্শে!)। যদি রোগী প্রতিদিন একটি ইনজেকশনে ইনসুলিন ব্যবহার করেন তবে এটি তীব্র ইনসুলিন থেরাপির পুনঃস্থাপনের পরামর্শ দেওয়া হয়। প্রস্তাবিত কোকারবক্সিলাস (ইন্ট্রামাস্কুলারলি), স্প্লেনিন (ইন্ট্রামাস্কুলারলি) 7 ... 10 দিনের কোর্স। ক্ষারীয় শুদ্ধি এনেমা নির্ধারণের পরামর্শ দেওয়া হয়। যদি কেটোসিসটি বিশেষ অসুবিধার কারণ না ঘটায় তবে হাসপাতালে ভর্তি করা প্রয়োজন হয় না - যদি সম্ভব হয় তবে উপরোক্ত ব্যবস্থাগুলি বিশেষজ্ঞের তত্ত্বাবধানে বাড়িতে করা হয়।
কেটোএসিডোসিস এডিট করুন
মারাত্মক কেটোসিস এবং ডায়াবেটিস মেলিটাসের প্রগতিশীল পচন হওয়ার ঘটনার সাথে রোগীর ইনপাসেন্ট চিকিত্সা প্রয়োজন। উপরোক্ত ব্যবস্থাগুলির পাশাপাশি ইনসুলিন ডোজ গ্লাইসেমিয়ার স্তর অনুসারে সামঞ্জস্য করা হয়, তারা কেবল সংক্ষিপ্ত-অভিনয়ের ইনসুলিনের প্রশাসনে সরে যায় (প্রতিদিন 4 ... 6 ইনজেকশন) subcut વાানে বা ইন্ট্রামাস্কুলারলি। আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ (স্যালাইন) এর অন্তর্বর্তী ড্রিপ আধান ব্যয় করুন, রোগীর বয়স এবং অবস্থা বিবেচনা করে।
ডায়াবেটিক কেটোসিডোসিসের গুরুতর ফর্মযুক্ত রোগীদের, প্রিকোমা-এর পর্যায়গুলি ডায়াবেটিক কোমা নীতি অনুসারে চিকিত্সা করা হয়।
জৈব-রাসায়নিক ব্যাধিগুলির সময়মতো সংশোধন সহ - অনুকূল। অসময়ে এবং অপ্রতুল থেরাপির সাথে কেটোসিডোসিস প্রিকোমা একটি স্বল্প পর্যায়ে ডায়াবেটিস কোমায় যায়।
ডায়াবেটিক কেটোসিডোসিসের কারণগুলি
তীব্র পচন হওয়ার কারণটি নিখুঁত (প্রথম ধরণের ডায়াবেটিস) বা উচ্চারণযুক্ত আপেক্ষিক (দ্বিতীয় ধরণের ডায়াবেটিসে) ইনসুলিনের ঘাটতি।
কেটোএসিডোসিস এমন রোগীদের ক্ষেত্রে টাইপ 1 ডায়াবেটিসের অন্যতম প্রকাশ হতে পারে যারা তাদের রোগ নির্ণয় সম্পর্কে জানেন না এবং থেরাপি গ্রহণ করছেন না।
যদি রোগী ইতিমধ্যে ডায়াবেটিসের চিকিত্সা গ্রহণ করে থাকেন তবে কেটোসিডোসিসের বিকাশের কারণগুলি হ'ল:
- অপর্যাপ্ত থেরাপি। ইনসুলিনের সর্বোত্তম ডোজটি অযাচিতভাবে নির্বাচন করা, চিনি-হ্রাসকারী ওষুধের ট্যাবলেটগুলি থেকে হরমোন ইনজেকশনগুলিতে রোগীর অকাল স্থানান্তরকরণ, ইনসুলিন পাম্প বা কলমের ত্রুটি দেখা দেয়।
- চিকিৎসকের পরামর্শ মেনে চলতে ব্যর্থতা। গ্লাইসেমিয়ার মাত্রার উপর নির্ভর করে যদি রোগী ইনসুলিনের ডোজটি ভুলভাবে সমন্বয় করে তবে ডায়াবেটিক কেটোসিডোসিস হতে পারে। প্যাথলজি মেয়াদোত্তীর্ণ ওষুধের ব্যবহারের সাথে বিকাশ লাভ করে যা তাদের medicষধি গুণাগুণ হারাতে থাকে, স্বতন্ত্র ডোজ হ্রাস, ট্যাবলেটগুলির সাথে ইনজেকশনের অননুমোদিত প্রতিস্থাপন বা চিনি-হ্রাস থেরাপির সম্পূর্ণ বিসর্জন।
- ইনসুলিন প্রয়োজনীয়তা একটি তীব্র বৃদ্ধি। এটি সাধারণত গর্ভাবস্থা, স্ট্রেস (বিশেষত কৈশোরে), আঘাত, সংক্রামক এবং প্রদাহজনিত রোগ, হার্ট অ্যাটাক এবং স্ট্রোক, অন্তঃস্রাবের উত্সের সহজাত প্যাথলজিগুলি (অ্যাক্রোম্যাগালি, কুশিং সিনড্রোম ইত্যাদি), অস্ত্রোপচারের হস্তক্ষেপগুলির সাথে সংস্থান করে। কেটোসিডোসিসের কারণ হতে পারে নির্দিষ্ট কিছু ওষুধের ব্যবহার, যা রক্তে গ্লুকোজের মাত্রা বাড়ায় (উদাহরণস্বরূপ, গ্লুকোকোর্টিকোস্টেরয়েডস)।
এক চতুর্থাংশ ক্ষেত্রে, নির্ভরযোগ্যভাবে কারণটি প্রতিষ্ঠা করা সম্ভব নয়। জটিলতার বিকাশ কোনও প্ররোচক কারণের সাথে যুক্ত করা যায় না।
ডায়াবেটিক কেটোসিডোসিসের প্যাথোজেনেসিসে মূল ভূমিকাটি ইনসুলিনের অভাবে দেওয়া হয়। এটি ছাড়া গ্লুকোজ ব্যবহার করা যায় না, যার ফলস্বরূপ "প্রচুর পরিমাণে ক্ষুধা" নামে একটি পরিস্থিতি রয়েছে। অর্থাৎ শরীরে পর্যাপ্ত পরিমাণে গ্লুকোজ রয়েছে তবে এর ব্যবহার অসম্ভব।
সমান্তরালভাবে, অ্যাড্রেনালিন, কর্টিসল, এসটিএইচ, গ্লুকাগন, এসিটিএইচ হরমোনগুলি রক্ত প্রবাহে প্রকাশিত হয় যা কেবল গ্লুকোনোজেনেসিসকে বাড়ায়, রক্তে কার্বোহাইড্রেটের ঘনত্বকে আরও বাড়িয়ে তোলে।
রেনাল থ্রেশহোল্ড ছাড়িয়ে যাওয়ার সাথে সাথে গ্লুকোজ প্রস্রাবে প্রবেশ করে এবং শরীর থেকে নির্গত হতে শুরু করে এবং এর সাথে তরল এবং ইলেক্ট্রোলাইটের একটি উল্লেখযোগ্য অংশ নির্গত হয়।
রক্ত জমাট বাঁধার কারণে টিস্যু হাইপোক্সিয়ার বিকাশ ঘটে।এটি অ্যানেরোবিক পাথওয়ে ধরে গ্লাইকোলাইসিসের সক্রিয়করণকে উত্সাহিত করে, যা রক্তে ল্যাকটেট সামগ্রী বাড়িয়ে তোলে। এর নিষ্পত্তি হওয়ার অসম্ভবতার কারণে, ল্যাকটিক অ্যাসিডোসিস তৈরি হয়।
কনট্রিনসুলার হরমোনগুলি লাইপোলাইসিসের প্রক্রিয়াটিকে ট্রিগার করে। প্রচুর পরিমাণে ফ্যাটি অ্যাসিডগুলি যকৃতে প্রবেশ করে, একটি বিকল্প শক্তির উত্স হিসাবে কাজ করে। তাদের থেকে কেটোন দেহ গঠিত হয়।
কেটোন মৃতদেহগুলির পৃথকীকরণের সাথে বিপাকীয় অ্যাসিডোসিস বিকাশ ঘটে।
শ্রেণীবিন্যাস
ডায়াবেটিক কেটোসিডোসিসের কোর্সের তীব্রতা তিন ডিগ্রিতে বিভক্ত। মূল্যায়ন মানদণ্ড পরীক্ষাগার সূচক এবং রোগীর উপস্থিতি বা চেতনা অনুপস্থিতি হয়।
- সহজ ডিগ্রি। প্লাজমা গ্লুকোজ 13-15 মিমি / লি, ধমনী রক্ত পিএইচ 7.25 থেকে 7.3 এর মধ্যে রয়েছে। মজাদার বাইকার্বোনেট 15 থেকে 18 মেগা / লি। প্রস্রাব এবং রক্তের সিরাম বিশ্লেষণে কেটোন দেহের উপস্থিতি। অ্যানিয়োনিক পার্থক্য ১০ এর উপরে consciousness চেতনাতে কোনও ঝামেলা নেই।
- মাঝারি ডিগ্রি। 16-19 মিমি / এল এর পরিসীমাতে প্লাজমা গ্লুকোজ ধমনী রক্তের অম্লতার পরিধি range.০ থেকে .2.২৪ পর্যন্ত। মজাদার বাইকার্বোনেট - 10-15 মেক / লি। প্রোটিনে রক্তের দেহ, রক্তের সিরাম ++। চেতনা ব্যাঘাত অনুপস্থিত বা তন্দ্রা লক্ষ করা হয়। 12 এরও বেশি অ্যানিয়োনিক পার্থক্য।
- গুরুতর ডিগ্রি। 20 মিমি / এল এর উপরে প্লাজমা গ্লুকোজ ধমনী রক্তের অম্লতা .0.০ এরও কম। সিরাম 10 মেক / এল এর চেয়ে কম বাইকার্বোনেট। প্রস্রাব এবং রক্তের সিরামের কেটোনের দেহ +++। অ্যানিয়োনিক পার্থক্য 14 ছাড়িয়ে গেছে st স্টুপ্পার বা কোমা আকারে প্রতিবন্ধী চেতনা রয়েছে।
ডায়াবেটিক কেটোসিডোসিসের লক্ষণসমূহ
আকস্মিক বিকাশ দ্বারা ডি কেএ বৈশিষ্ট্যযুক্ত নয়। প্যাথলজির লক্ষণগুলি সাধারণত কয়েক দিনের মধ্যে তৈরি হয়, ব্যতিক্রমী ক্ষেত্রে 24 ঘন্টা পর্যন্ত সময়কালে তাদের বিকাশ সম্ভব হয়। ডায়াবেটিসে কেটোসিডোসিস প্রোটোমা পর্যায়ে চলে যায়, একটি কেটোসিডোটিক কোমা এবং একটি সম্পূর্ণ কেটোসিডোটিক কোমা দিয়ে শুরু হয়।
রোগীর প্রথম অভিযোগগুলি, প্রিকোমা অবস্থার ইঙ্গিত দেয়, অপূরণীয় তৃষ্ণা হয়, ঘন ঘন প্রস্রাব হয়। রোগী ত্বকের শুষ্কতা, তাদের খোসা ছাড়ানো, ত্বকের টানটান হওয়ার অপ্রীতিকর অনুভূতি সম্পর্কে উদ্বিগ্ন।
মিউকাস মেমব্রেনগুলি শুকিয়ে গেলে নাকের জ্বলন এবং চুলকানির অভিযোগ উপস্থিত হয়। যদি কেটোসিডোসিসটি দীর্ঘ সময়ের জন্য গঠন করে তবে গুরুতর ওজন হ্রাস সম্ভব।
দুর্বলতা, অবসন্নতা, কর্মক্ষমতার ক্ষয়ক্ষতি এবং ক্ষুধা হ'ল প্রাককোমা অবস্থায় রোগীদের জন্য বৈশিষ্ট্যযুক্ত অভিযোগ।
কেটোসিডোটিক কোমা শুরু হওয়ার সাথে সাথে বমি বমি ভাব এবং বমি বমিভাব হয়, যা স্বস্তি দেয় না। সম্ভবত পেটে ব্যথার উপস্থিতি (সিউডোপারিটোনাইটিস)। মাথাব্যথা, বিরক্তি, তন্দ্রা, অলসতা রোগগত প্রক্রিয়াতে কেন্দ্রীয় স্নায়ুতন্ত্রের সাথে জড়িত থাকার ইঙ্গিত দেয়।
রোগীর পরীক্ষা আপনাকে মৌখিক গহ্বর এবং একটি নির্দিষ্ট শ্বাসযন্ত্রের ছড়া (কুসমৌল শ্বাস) থেকে অ্যাসিটোন গন্ধের উপস্থিতি স্থাপন করতে দেয়। টাচিকার্ডিয়া এবং ধমনী হাইপোটেনশন উল্লেখ করা হয়।
একটি সম্পূর্ণ কেটোসিডোটিক কোমা হ'ল চেতনা হ্রাস, প্রতিচ্ছবি হ্রাস বা সম্পূর্ণ অনুপস্থিতি এবং উচ্চারণহীনতা সহ হয়।
ডায়াবেটিক কেটোসিডোসিসের ফলে পালমোনারি শোথ দেখা দিতে পারে (মূলত ভুলভাবে নির্বাচিত ইনফিউশন থেরাপির কারণে)। অতিরিক্ত তরল হ্রাস এবং রক্ত স্নিগ্ধতা বৃদ্ধি ফলে বিভিন্ন স্থানীয়করণের সম্ভাব্য ধমনী থ্রোমোসিস।
বিরল ক্ষেত্রে, সেরিব্রাল শোথ বিকাশ ঘটে (প্রধানত শিশুদের মধ্যে দেখা যায়, প্রায়শই মারাত্মকভাবে শেষ হয়)। রক্ত সঞ্চালন রক্তের আয়তন হ্রাসের কারণে শক বিক্রিয়াগুলি গঠিত হয় (মায়োকার্ডিয়াল ইনফার্কশন সহ অ্যাসিডোসিস তাদের বিকাশে অবদান রাখে)।
কোমায় দীর্ঘায়িত থাকার সাথে, প্রায়শই নিউমোনিয়ার আকারে, গৌণ সংক্রমণের যোগটিও অস্বীকার করা যায় না।
নিদানবিদ্যা
ডায়াবেটিসে কেটোসিডোসিস নির্ণয় করা কঠিন হতে পারে। পেরিটোনাইটিস, বমি বমি ভাব এবং বমি বমিভাবের রোগীদের প্রায়শই এন্ডোক্রিনোলজি বিভাগে শেষ হয় না, তবে সার্জিকাল বিভাগে থাকে। রোগীর নন-কোর হাসপাতালে ভর্তি এড়াতে নিম্নলিখিত ডায়াগনস্টিক ব্যবস্থা নেওয়া হয়:
- এন্ডোক্রিনোলজিস্ট বা ডায়াবেটোলজিস্টের সাথে পরামর্শ করা। সংবর্ধনা অনুষ্ঠানে বিশেষজ্ঞ রোগীর সাধারণ অবস্থার মূল্যায়ন করেন, যদি সচেতনতা সংরক্ষণ করা হয়, অভিযোগগুলি পরিষ্কার করে দেন। প্রাথমিক পরীক্ষাটি ত্বকের ডিহাইড্রেশন এবং দৃশ্যমান শ্লেষ্মা ঝিল্লি, নরম টিস্যু টার্গোর হ্রাস এবং পেটের সিনড্রোমের উপস্থিতি সম্পর্কিত তথ্য সরবরাহ করে। পরীক্ষায়, হাইপোটেনশন, প্রতিবন্ধী চেতনার লক্ষণগুলি (তন্দ্রা, অলসতা, মাথাব্যথার অভিযোগ), অ্যাসিটনের গন্ধ, কুসমৌল শ্বাস সনাক্ত করা হয়।
- গবেষণাগার গবেষণা। কেটোসিডোসিসের সাথে, রক্তের প্লাজমাতে গ্লুকোজের ঘনত্ব 13 মিমি / এল এর চেয়ে বেশি is রোগীর প্রস্রাবে কেটোন মৃতদেহ এবং গ্লুকোসুরিয়ার উপস্থিতি নির্ধারণ করা হয় (বিশেষ পরীক্ষার স্ট্রিপগুলি ব্যবহার করে রোগ নির্ণয় করা হয়)। একটি রক্ত পরীক্ষায় অ্যাসিড সূচক (.2.২৫ এর কম), হাইপোনাট্রেমিয়া (১৩৫ মিমোল / এল এর কম) এবং হাইপোক্লিমিয়া (৩.৫ মিমি / এল এর কম), হাইপারকলেস্টেরোলেমিয়া (৫.২ মিমি / এল এরও বেশি), প্লাজমা অস্টোরিটিরিটি বৃদ্ধি (আরও বেশি 300 মশম / কেজি), আয়নিক পার্থক্য বৃদ্ধি করে।
মাইওকার্ডিয়াল ইনফার্কশনকে অস্বীকার করার জন্য একটি ইসিজি গুরুত্বপূর্ণ, যা বৈদ্যুতিনজনিত অস্বাভাবিকতা হতে পারে। শ্বাসযন্ত্রের ট্র্যাক্টের গৌণ সংক্রমণের রায় দেওয়ার জন্য বুকের এক্স-রে প্রয়োজনীয় necessary ডায়াবেটিক কেটোসিডোটিক কোমার ডিফারেনসিয়াল ডায়াগনসটি ল্যাকটিক কোমা, হাইপোগ্লাইসেমিক কোমা, ইউরেমিয়া দিয়ে বাহিত হয়।
হাইপারোস্মোলার কোমা দিয়ে রোগ নির্ণয়ের খুব কমই ক্লিনিকাল গুরুত্ব হয়, যেহেতু রোগীদের চিকিত্সার নীতিগুলি একই রকম। যদি ডায়াবেটিস মেলিটাস রোগীদের মধ্যে সচেতনতা হ্রাসের কারণ সম্পর্কে দ্রুত সিদ্ধান্ত নেওয়া সম্ভব না হয়, তবে গ্লুকোজ হাইপোগ্লাইসেমিয়া বন্ধ করার পরামর্শ দেওয়া হয়, যা অনেক বেশি সাধারণ।
গ্লুকোজ প্রশাসনের পটভূমির বিরুদ্ধে একজন ব্যক্তির অবস্থার দ্রুত উন্নতি বা অবনতি আমাদের চেতনা হ্রাসের কারণটি প্রতিষ্ঠিত করতে দেয়।
ডায়াবেটিক কেটোসিডোসিস চিকিত্সা
একটি নিবিড় পরিচর্যা ইউনিটে - কোটা বিকাশের সাথে কেটোসাইডোটিক অবস্থার চিকিত্সা কেবল হাসপাতালের সেটিংয়েই করা হয়। প্রস্তাবিত বিছানা বিশ্রাম। থেরাপি নিম্নলিখিত উপাদান নিয়ে গঠিত:
- ইনসুলিন থেরাপি। প্রাথমিকভাবে ডায়াবেটিস মেলিটাস সনাক্তকরণের জন্য হরমোনের বাধ্যতামূলক ডোজ সামঞ্জস্য বা অনুকূল ডোজ নির্বাচন selection চিকিত্সার সাথে গ্লাইসেমিয়া এবং কেটোনেমিয়ার স্তরের স্থির পর্যবেক্ষণ করা উচিত।
- আধান থেরাপি। এটি তিনটি প্রধান ক্ষেত্রে বাহিত হয়: রিহাইড্রেশন, ডাব্লুডাব্লুটিপি সংশোধন এবং ইলেক্ট্রোলাইট ব্যাঘাত। সোডিয়াম ক্লোরাইড, পটাসিয়াম প্রস্তুতি, সোডিয়াম বাইকার্বোনেট এর অন্তঃসত্ত্বা প্রশাসন ব্যবহৃত হয়। একটি প্রাথমিক শুরু বাঞ্ছনীয়। ইনজেকশনের সমাধানের পরিমাণটি রোগীর বয়স এবং সাধারণ অবস্থা বিবেচনা করে গণনা করা হয়।
- সহজাত রোগের চিকিত্সা। একযোগে হার্ট অ্যাটাক, স্ট্রোক, সংক্রামক রোগগুলি ডি কেএ-র আক্রান্ত রোগীর অবস্থা বাড়াতে পারে। সংক্রামক জটিলতার চিকিত্সার জন্য, অ্যান্টিবায়োটিক থেরাপিটি সন্দেহযুক্ত ভাস্কুলার দুর্ঘটনার সাথে চিহ্নিত করা হয় - থ্রোম্বোলাইটিক থেরাপি।
- গুরুত্বপূর্ণ লক্ষণ নিরীক্ষণ। কনস্ট্যান্ট ইলেক্ট্রোকার্ডিওগ্রাফি, পালস অক্সিমেট্রি, গ্লুকোজ এবং কেটোন দেহগুলি মূল্যায়ন করা হয়। প্রথমদিকে, প্রতি 30-60 মিনিট পর্যবেক্ষণ করা হয়, এবং পরের দিনটির জন্য প্রতি 2-4 ঘন্টার মধ্যে রোগীর অবস্থার উন্নতি হয়।
আজ, ডায়াবেটিস মেলিটাস রোগীদের মধ্যে ডিজিএ হওয়ার সম্ভাবনা কমাতে উন্নতি চলছে (ইনসুলিনের প্রস্তুতি ট্যাবলেট আকারে তৈরি করা হচ্ছে, দেহে ওষুধ সরবরাহের উপায়গুলি উন্নত করা হচ্ছে, এবং তাদের নিজস্ব হরমোন উত্পাদন পুনরুদ্ধার করার জন্য পদ্ধতিগুলি চাওয়া হচ্ছে)।
পূর্বাভাস এবং প্রতিরোধ
কোনও হাসপাতালে সময়োপযোগী এবং কার্যকর থেরাপির মাধ্যমে কেটোসিডোসিস বন্ধ করা যায়, প্রাগনোসিস অনুকূল হয়। চিকিত্সা যত্নের বিধানের বিলম্বের সাথে, প্যাথলজিটি দ্রুত কোমায় পরিণত হয়। মৃত্যুর হার ৫%, এবং years০ বছর বয়সের রোগীদের মধ্যে - ২০% পর্যন্ত।
কেটোসিডোসিস প্রতিরোধের ভিত্তি হ'ল ডায়াবেটিস আক্রান্ত রোগীদের পড়াশোনা। রোগীদের জটিলতার লক্ষণগুলির সাথে পরিচিত হওয়া উচিত, রক্তের গ্লুকোজের মাত্রা নিয়ন্ত্রণের প্রাথমিক বিষয়গুলিতে প্রশিক্ষিত, এর প্রশাসনের জন্য ইনসুলিন এবং ডিভাইসগুলির যথাযথ ব্যবহারের প্রয়োজনীয়তা সম্পর্কে অবহিত করা উচিত।
একজন ব্যক্তির যতটা সম্ভব তার অসুস্থতা সম্পর্কে সচেতন হওয়া উচিত। স্বাস্থ্যকর জীবনযাপন বজায় রাখা এবং এন্ডোক্রিনোলজিস্ট দ্বারা নির্বাচিত ডায়েট অনুসরণ করার পরামর্শ দেওয়া হয়। যদি ডায়াবেটিক কেটোসিডোসিসের লক্ষণগুলির বৈশিষ্ট্য বিকাশ ঘটে তবে নেতিবাচক পরিণতি এড়াতে একজন ডাক্তারের সাথে পরামর্শ করা প্রয়োজন।
কেটোসিডোসিস এত বিপজ্জনক কেন?
যদি মানুষের রক্তের অম্লতা আরও সামান্য বৃদ্ধি পায় তবে রোগী ধ্রুবক দুর্বলতা অনুভব করতে শুরু করে এবং কোমায় পড়তে পারেন।
ডায়াবেটিক কেটোসিডোসিসের মাধ্যমে ঠিক এটি ঘটতে পারে। এই অবস্থাটি অবিলম্বে চিকিত্সার যত্নের ব্যবস্থা করে, অন্যথায় মৃত্যু ঘটে।
ডায়াবেটিক কেটোসিডোসিস নিম্নলিখিত লক্ষণগুলি দেখায়:
- রক্তে সুগার বেড়ে যায় (১৩.৯ মিমি / লিটারের চেয়ে বেশি হয়ে যায়),
- কেটোন দেহের ঘনত্ব বৃদ্ধি পায় (5 মিমি / লিটারের উপরে),
- একটি বিশেষ পরীক্ষার স্ট্রিপের সাহায্যে, প্রস্রাবে কেটোনগুলির উপস্থিতি প্রতিষ্ঠিত হয়,
- ডায়াবেটিস আক্রান্ত রোগীর শরীরে অ্যাসিডোসিস হয় (অ্যাসিড-বেস ব্যালেন্সের বৃদ্ধির দিকে দিকে পরিবর্তন)।
আমাদের দেশে গত 15 বছরেরও বেশি সময় ধরে কেটোসিডোসিস নির্ণয়ের বার্ষিক ফ্রিকোয়েন্সিটি ছিল:
- প্রতি বছর ০২ টি কেস (প্রথম ধরণের ডায়াবেটিস রোগীদের ক্ষেত্রে),
- 0.07 কেস (টাইপ 2 ডায়াবেটিস সহ)
কেটোসিডোসিসের সম্ভাবনা হ্রাস করার জন্য, যে কোনও ধরণের প্রতিটি ডায়াবেটিসকে বেদাহীন ইনসুলিন প্রশাসনের পদ্ধতি, আকু চেক গ্লুকোমিটারের সাথে এর পরিমাপের দক্ষতা অর্জন করতে হবে, এবং হরমোনের প্রয়োজনীয় ডোজ সঠিকভাবে গণনা করতে শিখুন।
যদি এই পয়েন্টগুলি সফলভাবে আয়ত্ত করা যায় তবে টাইপ 2 ডায়াবেটিসের সাথে ডায়াবেটিক কেটোসিডোসিস হওয়ার সম্ভাবনা শূন্য হয়ে যাবে।
রোগের বিকাশের প্রধান কারণগুলি
ডায়াবেটিক কেটোসিডোসিস হ'ল টাইপ 1 এবং টাইপ 2 ডায়াবেটিসযুক্ত রোগীদের মধ্যে যারা রক্তে ইনসুলিনের ঘাটতি অনুভব করেন in এই ধরনের সংকট নিখুঁত হতে পারে (টাইপ 1 ডায়াবেটিসকে বোঝায়) বা আপেক্ষিক (টাইপ 2 ডায়াবেটিসের জন্য সাধারণ)।
এমন অনেকগুলি কারণ রয়েছে যা ডায়াবেটিসে কেটোসিডোসিসের উপস্থিতি এবং বিকাশের ঝুঁকিটিকে উল্লেখযোগ্যভাবে বৃদ্ধি করতে পারে:
- আঘাত
- অস্ত্রোপচারের হস্তক্ষেপ
- ডায়াবেটিসের সাথে যে রোগগুলি হয় (তীব্র প্রদাহজনক প্রক্রিয়া বা সংক্রমণ),
- ইনসুলিন বিরোধী ওষুধের ব্যবহার (সেক্স হরমোন, গ্লুকোকোর্টিকোস্টেরয়েডস, মূত্রবর্ধক),
- ইনসুলিনে টিস্যুগুলির সংবেদনশীলতা হ্রাসকারী (ড্রাগস অ্যান্টিপিসাইকোটিকস) ড্রাগগুলির ব্যবহার,
- গর্ভবতী ডায়াবেটিস
- যারা আগে ডায়াবেটিসে ভোগেননি তাদের মধ্যে প্যানক্রিয়েটেক্টমি (অগ্ন্যাশয়ের উপর অস্ত্রোপচার),
- টাইপ 2 ডায়াবেটিসের সময়কালে ইনসুলিন উত্পাদন হ্রাস।
এটি এমন পরিস্থিতিতে ঘটে যখন রোগটি থেকে মুক্তি পাওয়ার জন্য অপ্রচলিত পদ্ধতিতে রোগী স্যুইচ করে। অন্যান্য সমান গুরুত্বপূর্ণ কারণগুলির মধ্যে রয়েছে:
- কোনও বিশেষ ডিভাইস (গ্লুকোমিটার) ব্যবহার করে রক্তের গ্লুকোজ মাত্রাগুলির অপর্যাপ্ত বা খুব বিরল স্ব-পর্যবেক্ষণ,
- রক্তে চিনির মাত্রার উপর নির্ভর করে ইনসুলিন ডোজ সামঞ্জস্য করার নিয়মগুলি মেনে চলতে অজ্ঞতা বা ব্যর্থতা,
- সংক্রামক রোগের কারণে বা ক্ষতিপূরণ না পাওয়া বিপুল পরিমাণে শর্করা ব্যবহারের কারণে অতিরিক্ত ইনসুলিনের প্রয়োজন ছিল,
- মেয়াদোত্তীর্ণ ইনসুলিনের প্রবর্তন বা নির্ধারিত নিয়মগুলি পর্যবেক্ষণ না করে যা সংরক্ষণ করা হয়েছিল,
- ভুল হরমোন ইনপুট কৌশল,
- ইনসুলিন পাম্পের ত্রুটি
- ত্রুটি বা সিরিঞ্জ কলমের অনুপযুক্ততা
চিকিত্সার পরিসংখ্যান রয়েছে যেগুলি বলে যে এখানে একটি নির্দিষ্ট গ্রুপ রয়েছে যাঁরা বারবার ডায়াবেটিক কেটোসিডোসিস করেছেন। তারা ইচ্ছাকৃতভাবে ইনসুলিন প্রশাসন এড়িয়ে চলে, তাদের জীবন শেষ করার জন্য এইভাবে চেষ্টা করে।
একটি নিয়ম হিসাবে, মোটামুটি অল্প বয়সী মহিলা যারা দীর্ঘকাল ধরে টাইপ 1 ডায়াবেটিসে ভুগছেন তারা এটি করছেন। এটি মারাত্মক মানসিক এবং মানসিক অস্বাভাবিকতার কারণে যা ডায়াবেটিক কেটোসিডোসিসের বৈশিষ্ট্যযুক্ত।
কিছু ক্ষেত্রে ডায়াবেটিক কেটোসিডোসিসের কারণ চিকিত্সা সংক্রান্ত ত্রুটি হতে পারে। এর মধ্যে টাইপ 1 ডায়াবেটিসের অকাল নির্ণয় বা ইনসুলিন থেরাপির শুরুতে উল্লেখযোগ্য ইঙ্গিত সহ দ্বিতীয় ধরণের রোগের সাথে চিকিত্সায় দীর্ঘায়িত বিলম্ব অন্তর্ভুক্ত রয়েছে।
রোগের লক্ষণগুলি
ডায়াবেটিক কেটোসিডোসিস দ্রুত বিকাশ করতে পারে। এটি এক দিন থেকে বেশ কয়েক দিন সময়কাল হতে পারে। প্রাথমিকভাবে, ইনসুলিন হরমোনের ঘাটতির কারণে উচ্চ রক্তে শর্করার লক্ষণগুলি বৃদ্ধি পায়:
- অতিরিক্ত তৃষ্ণা
- অবিরাম প্রস্রাব
- শুষ্ক ত্বক এবং শ্লৈষ্মিক ঝিল্লি,
- অযৌক্তিক ওজন হ্রাস,
- সাধারণ দুর্বলতা
পরবর্তী পর্যায়ে ইতিমধ্যে কেটোসিস এবং অ্যাসিডোসিসের লক্ষণ রয়েছে, উদাহরণস্বরূপ, বমি বমি ভাব, বমি বমি ভাব, মৌখিক গহ্বর থেকে অ্যাসিটনের গন্ধ, পাশাপাশি মানুষের শ্বাসের একটি অস্বাভাবিক ছন্দ (গভীর এবং খুব গোলমাল)।
রোগীর কেন্দ্রীয় স্নায়ুতন্ত্রের বাধা ঘটে, লক্ষণগুলি নিম্নরূপ:
- মাথাব্যথা,
- চটকা,
- তন্দ্রা,
- অতিরিক্ত বিরক্তি
- প্রতিক্রিয়া বাধা।
অতিরিক্ত পরিমাণে কেটোন দেহের কারণে গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের অঙ্গগুলি বিরক্ত হয় এবং তাদের কোষগুলি জল হারাতে শুরু করে। নিবিড় ডায়াবেটিস শরীর থেকে পটাসিয়াম নির্মূল করার দিকে পরিচালিত করে।
এই সমস্ত শৃঙ্খলা প্রতিক্রিয়া এই সত্যটির দিকে পরিচালিত করে যে লক্ষণগুলি গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের সাথে শল্য চিকিত্সার সমস্যার সাথে সমান: পেটের গহ্বরে ব্যথা, পূর্ববর্তী পেটের প্রাচীরের টান, তার ব্যথা এবং অন্ত্রের গতিবেগের হ্রাসও।
চিকিত্সকরা যদি রোগীর রক্তে চিনির পরিমাপ না করেন তবে সার্জিকাল বা সংক্রামক ওয়ার্ডে ভ্রান্ত হাসপাতালে ভর্তি করা যেতে পারে।
কীভাবে ডায়াবেটিসে কেটোসিডোসিস নির্ণয় করা যায়?
হাসপাতালে ভর্তির আগে, রক্তে গ্লুকোজ এবং কেটোন দেহের পাশাপাশি প্রস্রাবের জন্য একটি এক্সপ্রেস টেস্ট করা প্রয়োজন। যদি রোগীর প্রস্রাব মূত্রাশয়ে প্রবেশ করতে না সক্ষম হয় তবে রক্তের সিরাম ব্যবহার করে কেটোসিস সনাক্ত করা যায়। এটি করতে, এটির একটি ফোঁটা প্রস্রাবের জন্য একটি বিশেষ পরীক্ষার স্ট্রিপে রাখুন।
অধিকন্তু, ডায়াবেটিসে কেটোসিডোসিসের ডিগ্রি স্থাপন করা এবং এই রোগের জটিলতার ধরণের সন্ধান করা গুরুত্বপূর্ণ, কারণ এটি কেবল কেটোসিডোসিসই নয়, হাইপারোস্মোলার সিনড্রোমও হতে পারে। এটি করার জন্য, আপনি নির্ণয়ে নিম্নলিখিত টেবিলটি ব্যবহার করতে পারেন:
বেশিরভাগ ক্ষেত্রে ডায়াবেটিক কেটোসাইডোসিসের রোগীকে নিবিড় যত্ন বা নিবিড় পরিচর্যা ইউনিটে হাসপাতালে ভর্তি করা উচিত। হাসপাতালের সেটিংয়ে, এই স্কিম অনুসারে গুরুত্বপূর্ণ সূচকগুলি পর্যবেক্ষণ করা হবে:
- রক্তে শর্করার বিশ্লেষণ (ঘন্টা প্রতি 1 বার মুহুর্ত পর্যন্ত যখন চিনি 13-14 মিমি / লি এবং তারপরে প্রতি 3 ঘন্টা কমিয়ে দেওয়া হয়),
- এতে অ্যাসিটোন উপস্থিতির জন্য প্রস্রাবের বিশ্লেষণ (প্রথম দুই দিনের জন্য দিনে দুবার এবং তারপরে একবার),
- প্রস্রাব এবং রক্তের সাধারণ বিশ্লেষণ (ভর্তির সময় সাথে সাথে এবং তারপরে প্রতি 2-3 দিন পরে),
- রক্তে সোডিয়াম, পটাসিয়াম বিশ্লেষণ (দিনে দুবার),
- ফসফরাস (কেবলমাত্র সেই ক্ষেত্রে যেখানে রোগী দীর্ঘস্থায়ী মদ্যপানে ভোগেন বা অপ্রতুল পুষ্টি ছিল),
- অবশিষ্ট নাইট্রোজেন, ক্রিয়েটিনিন, ইউরিয়া, সিরাম ক্লোরাইড বিশ্লেষণের জন্য রক্তের নমুনা),
- হেমাটোক্রিট এবং রক্তের পিএইচ (স্বাভাবিককরণের আগে পর্যন্ত 1-2 বার),
- প্রতি ঘন্টা তারা ডিউরেসিসের পরিমাণ নিয়ন্ত্রণ করে (যতক্ষণ না ডিহাইড্রেশন দূর হয় বা পর্যাপ্ত প্রস্রাব পুনরুদ্ধার না করা হয়),
- বায়ুবাহী চাপ নিয়ন্ত্রণ,
- চাপ, শরীরের তাপমাত্রা এবং হার্টের হারের নিরবচ্ছিন্ন পর্যবেক্ষণ (বা কমপক্ষে 2 ঘন্টার মধ্যে 1 বার),
- ইসির নিয়মিত পর্যবেক্ষণ,
- যদি কোনও সংক্রমণের সন্দেহ হওয়ার পূর্বশর্ত থাকে তবে শরীরের সহায়ক পরীক্ষার পরামর্শ দেওয়া যেতে পারে।
এমনকি হাসপাতালে ভর্তি হওয়ার আগেও রোগীকে অবশ্যই (কেটোসিডোসিসের আক্রমণে অবিলম্বে) প্রতি ঘন্টা 1 লিটার হারে অন্তঃস্থ নুনের সমাধান (0.9% দ্রবণ) ইনজেকশন করতে হবে।এছাড়াও, স্বল্প-অভিনয়ের ইনসুলিন (20 ইউনিট) এর ইন্ট্রামাস্কুলার প্রশাসন প্রয়োজন।
যদি রোগের পর্যায়টি প্রাথমিক হয় এবং রোগীর চেতনা সম্পূর্ণরূপে সংরক্ষিত থাকে এবং সহবর্তী প্যাথলজিসমূহ নিয়ে জটিলতার কোনও লক্ষণ না থাকে তবে থেরাপি বা এন্ডোক্রিনোলজিতে হাসপাতালে ভর্তি হওয়া সম্ভব।
কেটোসিডোসিসের জন্য ডায়াবেটিস ইনসুলিন থেরাপি
চিকিত্সার একমাত্র পদ্ধতি যা কেটোসিডোসিসের বিকাশে বাধা দিতে সহায়তা করে তা হ'ল ইনসুলিন থেরাপি, আপনাকে ক্রমাগত ইনসুলিন ইনজেকশন করা প্রয়োজন। এই চিকিত্সার লক্ষ্য হ'ল রক্তে ইনসুলিনের মাত্রা 50-100 এমকেইউ / মিলি স্তর পর্যন্ত বৃদ্ধি করা।
এর জন্য প্রতি ঘন্টা 4-10 ইউনিটে সংক্ষিপ্ত ইনসুলিনের প্রবর্তন প্রয়োজন। এই পদ্ধতির একটি নাম রয়েছে - ছোট ডোজগুলির রেজিমেন্ট। তারা বেশ কার্যকরভাবে লিপিডগুলির ভাঙ্গন এবং কেটোন বডিগুলির উত্পাদন দমন করতে পারে। এছাড়াও ইনসুলিন রক্তে চিনির নিঃসরণ কমিয়ে দেবে এবং গ্লাইকোজেন উৎপাদনে ভূমিকা রাখবে।
এই কৌশলটির জন্য ধন্যবাদ, ডায়াবেটিস মেলিটাসে কেটোসিডোসিসের বিকাশের প্রধান লিঙ্কগুলি নির্মূল করা হবে। একই সময়ে, ইনসুলিন থেরাপি জটিলতা শুরুর একটি নূন্যতম সুযোগ দেয় এবং গ্লুকোজ আরও ভালভাবে মোকাবেলা করার ক্ষমতা দেয়।
হাসপাতালের সেটিংয়ে, কেটোসিডোসিস আক্রান্ত রোগী নিরবচ্ছিন্নভাবে অন্তঃসত্ত্বা ইনফিউশন আকারে হরমোন ইনসুলিন পাবেন। একেবারে শুরুতে, একটি স্বল্প-অভিনয় উপাদান প্রবর্তিত হবে (এটি ধীরে ধীরে করা উচিত)। লোডিং ডোজ 0.15 ইউ / কেজি। এর পরে, অবিচ্ছিন্ন খাওয়ানোর মাধ্যমে রোগী ইনসুলিন গ্রহণের জন্য ইনফসোমেটের সাথে যুক্ত হবে। এই জাতীয় আধানের হার প্রতি ঘন্টা 5 থেকে 8 ইউনিট পর্যন্ত হবে।
ইনসুলিন সংশ্লেষের শুরু হওয়ার সম্ভাবনা রয়েছে। এই অবস্থাটি রোধ করতে, আধান দ্রবণে মানব সিরাম অ্যালবামিন যুক্ত করা প্রয়োজন। এটি এর ভিত্তিতে করা উচিত: 50 শতাংশ ইউনিট শর্ট-এ্যাক্টিং ইনসুলিন + 2 মিলি 20 শতাংশ অ্যালবামিন বা রোগীর রক্তের 1 মিলি। মোট ভলিউমটি 0.9% NaCl এর লবণের সমাধানের সাথে 50 মিলি পর্যন্ত স্থির করতে হবে।
ডায়াবেটিসে কেটোসিডোসিস
ডায়াবেটিক কেটোসিডোসিস হ'ল ডায়াবেটিসের একটি বিপজ্জনক জটিলতা, যা ডায়াবেটিক কোমা বা এমনকি মৃত্যুর কারণ হতে পারে। এটি তখন ঘটে যখন দেহ শক্তির উত্স হিসাবে চিনির (গ্লুকোজ) ব্যবহার করতে পারে না, কারণ দেহে পর্যাপ্ত হরমোন ইনসুলিন থাকে না বা থাকে না। গ্লুকোজের পরিবর্তে, দেহ শক্তি পুনরায় পূরণের উত্স হিসাবে ফ্যাট ব্যবহার শুরু করে।
ফ্যাটটি নষ্ট হয়ে গেলে কেটোন নামক একটি বর্জ্য শরীরে জমা হতে শুরু করে এবং এটি বিষাক্ত করে poison প্রচুর পরিমাণে কেটোনগুলি শরীরের জন্য বিষাক্ত।
ডায়াবেটিক কেটোসিডোসিসের জন্য জরুরি চিকিত্সা যত্ন এবং চিকিত্সার অভাবে অপরিবর্তনীয় পরিণতি হতে পারে।
টাইপ 1 ডায়াবেটিস মেলিটাসের রোগীরা সাধারণত এই রোগে আক্রান্ত হন, বিশেষত শিশুরা এবং কিশোর-কিশোরীদের দুর্বল ক্ষতিপূরণ ডায়াবেটিস মেলিটাস রয়েছে। টাইপ 2 ডায়াবেটিসে কেটোসিডোসিস তুলনামূলকভাবে বিরল।
ডায়াবেটিসযুক্ত শিশুরা বিশেষত কেটোসিডোসিসের জন্য সংবেদনশীল।
কেটোসিডোসিসের চিকিত্সা সাধারণত হাসপাতালে, হাসপাতালের সেটিংয়ে ঘটে। তবে আপনি যদি তার সতর্কতা লক্ষণগুলি জানেন তবে আপনি হাসপাতালে ভর্তি এড়াতে পারবেন এবং নিয়মিতভাবে আপনার প্রস্রাব এবং কেটোনের জন্য রক্ত পরীক্ষা করতে পারেন।
যদি সময়মতো কেটোসিডোসিস নিরাময় না হয় তবে কেটোসিডোটিক কোমা দেখা দিতে পারে।
কেটোসিডোসিসের কারণগুলি
ডায়াবেটিক কেটোসিডোসিস গঠনের নিম্নলিখিত কারণগুলি পৃথক করা যায়:
1) প্রথম সনাক্ত করা ইনসুলিন-নির্ভর টাইপ 1 ডায়াবেটিস মেলিটাসের সাথে, রোগীর অগ্ন্যাশয় বিটা কোষগুলি অন্তঃসত্ত্বা ইনসুলিন উত্পাদন বন্ধ করে দেয়, ফলে রক্তে শর্করার পরিমাণ বাড়ায় এবং শরীরে ইনসুলিনের অভাব সৃষ্টি করে কারণেই কেটোসিডোসিস হতে পারে।
2) ইনসুলিন ইনজেকশনগুলি নির্ধারিত হলে, ইনফুল ইনসুলিন থেরাপি (ইনসুলিনের খুব ছোট ডোজ নির্ধারিত হয়) বা চিকিত্সার নিয়ম লঙ্ঘনের কারণে (ইনজেকশনগুলি এড়িয়ে যাওয়ার সময়, মেয়াদ শেষ হওয়া ইনসুলিন ব্যবহার করে) কেটোসিডোসিস হতে পারে।
তবে বেশিরভাগ ক্ষেত্রে ডায়াবেটিক কেটোসিডোসিসের কারণ হ'ল ইনসুলিন নির্ভর ডায়াবেটিস মেলিটাস রোগীদের ইনসুলিনের প্রয়োজনের তীব্র বৃদ্ধি:
- সংক্রামক বা ভাইরাল রোগ (ফ্লু, টনসিলাইটিস, তীব্র শ্বাসযন্ত্রের ভাইরাল সংক্রমণ, সেপসিস, নিউমোনিয়া ইত্যাদি),
- দেহে অন্যান্য অন্তঃস্রাবজনিত ব্যাধি (থাইরোটক্সিকোসিস সিনড্রোম, ইটসেনকো-কুশিং সিনড্রোম, অ্যাক্রোম্যাগালি ইত্যাদি),
- মায়োকার্ডিয়াল ইনফার্কশন, স্ট্রোক,
- গর্ভাবস্থা,
- মানসিক চাপ পরিস্থিতি, বিশেষত কৈশোরে।
শিশু এবং বয়স্কদের মধ্যে কেটোসিডোসিসের লক্ষণ এবং লক্ষণ
ডায়াবেটিক কেটোসিডোসিসের লক্ষণগুলি সাধারণত 24 ঘন্টার মধ্যে বিকাশ লাভ করে।
ডায়াবেটিক কেটোসিডোসিসের প্রাথমিক লক্ষণগুলি (লক্ষণগুলি) নিম্নরূপ:
- তৃষ্ণা বা তীব্র শুকনো মুখ
- ঘন ঘন প্রস্রাব করা
- উচ্চ রক্তে সুগার
- প্রস্রাবে বিপুল সংখ্যক কেটোনের উপস্থিতি।
নিম্নলিখিত লক্ষণগুলি পরে প্রদর্শিত হতে পারে:
- ক্লান্তির অবিরাম অনুভূতি
- শুষ্কতা বা ত্বকের লালচেভাব,
- বমি বমি ভাব, বমি বমি ভাব, বা পেটে ব্যথা (বমি বমিভাব অনেক রোগের কারণে ঘটতে পারে, কেবল কেটোসিডোসিস না হয়ে। যদি বমিভাব 2 ঘণ্টার বেশি স্থায়ী হয় তবে একজন ডাক্তারকে কল করুন),
- শ্রম এবং ঘন ঘন শ্বাস
- ফলের শ্বাস (বা অ্যাসিটনের গন্ধ),
- ঘনত্ব অসুবিধা, বিভ্রান্ত চেতনা।
ডায়াবেটিক কেটোসিডোসিসের ক্লিনিকাল ছবি:
| ব্লাড সুগার | 13.8-16 মিমি / এল এবং উচ্চতর |
| গ্লাইকোসুরিয়া (প্রস্রাবে চিনির উপস্থিতি) | 40-50 গ্রাম / লি এবং তারও বেশি |
| কেটোনেমিয়া (প্রস্রাবে কেটোনগুলির উপস্থিতি) | 0.5-0.7 মিমি / এল বা আরও বেশি |
| কেটোনুরিয়া (অ্যাসেটোনুরিয়া) এর উপস্থিতি হ'ল কেটোন দেহের প্রস্রাবে উচ্চারণ হয়, যথা অ্যাসিটোন। |
কেটোসিডোসিসের জন্য প্রাথমিক চিকিত্সা
রক্তে কেটোনসের মাত্রা বৃদ্ধি ডায়াবেটিস রোগীর পক্ষে অত্যন্ত বিপজ্জনক। আপনার সাথে সাথেই একজন ডাক্তারকে কল করা উচিত:
- আপনার প্রস্রাব পরীক্ষাগুলি উচ্চ স্তরের কেটোনেস দেখায়,
- আপনার প্রস্রাবে কেবল কেটোনেসই থাকে না, তবে রক্তে শর্করার পরিমাণও বেশি,
- আপনার মূত্র পরীক্ষাগুলি উচ্চ স্তরের কেটোনেস দেখায় এবং আপনি অসুস্থ বোধ করতে শুরু করেন - চার ঘন্টার মধ্যে দু'বারের বেশি বমি করেন।
প্রস্রাবে কেটোনেস থাকলে স্ব-medicষধি না খাওয়া, উচ্চ রক্তে শর্করার মাত্রা রাখা হয়, এক্ষেত্রে চিকিত্সা প্রতিষ্ঠানের অংশ হিসাবে চিকিত্সা করা জরুরি।
উচ্চ রক্তের গ্লুকোজের সাথে সংযুক্ত উচ্চ কেটোনেস মানে আপনার ডায়াবেটিস নিয়ন্ত্রণের বাইরে চলে যায় এবং আপনাকে অবিলম্বে ক্ষতিপূরণ দিতে হবে।
কেটোসিস এবং ডায়াবেটিক কেটোসিডোসিসের চিকিত্সা
কেটোসিস হ'ল ডায়াবেটিক কেটোসিডোসিসের একটি হার্বিংগার, তাই এটির চিকিত্সাও প্রয়োজন। ডায়েটে চর্বি সীমিত। এটি প্রচুর পরিমাণে ক্ষারীয় তরল (ক্ষারীয় খনিজ জল বা সোডা সহ জলের দ্রবণ) পান করার পরামর্শ দেওয়া হয়।
ওষুধগুলির মধ্যে, মিথেনিন, এসেনশিয়াল, এন্টারোসবারেন্টস, এন্টারোডিসিস দেখানো হয় (5 গ্রাম 100 মিলি গরম পানিতে দ্রবীভূত হয় এবং 1-2 ডোজে মাতাল হয়)।
কেটোসিডোসিসের চিকিত্সায়, আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ ব্যবহৃত হয়।
যদি কেটোসিস অব্যাহত থাকে, আপনি সংক্ষিপ্ত ইনসুলিনের ডোজ কিছুটা বাড়িয়ে তুলতে পারেন (একজন ডাক্তারের তত্ত্বাবধানে)।
কেটোসিস সহ, কোকারবক্সিলাস এবং স্প্লেনিনের ইন্ট্রামাসকুলার ইনজেকশনটির একটি সাপ্তাহিক কোর্স নির্ধারিত হয়।
ডায়াবেটিক কেটোসিডোসিসে বিকশিত হওয়ার সময় না পেলে সাধারণত কেটসিসটি চিকিৎসকের তত্ত্বাবধানে বাড়িতেই চিকিত্সা করা হয়।
ক্ষয়জনিত ডায়াবেটিস মেলিটাসের স্পষ্ট দৃশ্যমান লক্ষণগুলির সাথে মারাত্মক কেটোসিস সহ রোগীর হাসপাতালে ভর্তি করা প্রয়োজন।
উপরের চিকিত্সা ব্যবস্থার পাশাপাশি, রোগী ইনসুলিনের একটি ডোজ সমন্বয় করে, প্রতিদিন সাধারণ ইনসুলিনের 4-6 ইনজেকশন পরিচালনা করতে শুরু করেন।
ডায়াবেটিক কেটোসিডোসিসে ইনফিউশন থেরাপি (ড্রপারস) নির্ধারণ করতে হবে - রোগীর বয়স এবং অবস্থা বিবেচনায় রেখে আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ (স্যালাইন সলিউশন) ড্রপওয়াইজ পরিচালিত হয়।
সর্বাধিক বিভাগের এন্ডোক্রিনোলজিস্ট লাজারেভা টি.এস.
রোগের কারণগুলি
Ditionতিহ্যগতভাবে, ডায়াবেটিস মেলিটাসে কেটোসিডোসিস গঠনের মূল কারণ হ'ল রোগীর তার অসুস্থতা নিয়ন্ত্রণ করা, ইনজেকশনগুলি এড়িয়ে যাওয়া বা ওষুধের ইচ্ছাকৃত অস্বীকৃতি অবহেলা করা।
এই জাতীয় ক্ষেত্রে অনুমতি দেওয়া উচিত নয়, কারণ এগুলি সত্যই বিপজ্জনক পরিণতি ঘটাতে পারে।
রক্তে গ্লুকোজের মাত্রা নিয়মিত নিরীক্ষণ করা এবং ইনসুলিনের ডোজ সঠিকভাবে নির্ধারণ করা প্রয়োজন (মূল জিনিসটি এটি যথেষ্ট)।
এই রোগ সম্পর্কে ডায়াবেটিস মেলিটাসে কেটোসিডোসিসের মতো, বিশেষত বিভিন্ন ধরণের 1 রোগের রোগীদের প্রতি আপনার মনোযোগী হওয়া উচিত এটি বোঝা যায় যে অতিরিক্ত পরিমাণে শর্করা গ্রহণ করলে তাদের একটি নির্দিষ্ট পরিমাণ ইনসুলিনের ক্ষতিপূরণ দেওয়া উচিত। আপনি যদি সময়মতো ইনসুলিন দিয়ে শরীরকে সমর্থন না করেন তবে এটি চর্বি ব্যয়ে নিজেকে "রিফ্রেশ" করবে। কেটোসিডোসিস সাধারণত কী দিয়ে শুরু হয়?
বিষয়বস্তু ফিরে
ডায়াবেটিসে ডায়াবেটিক কেটোসিডোসিসের লক্ষণ এবং চিকিত্সা
ডায়াবেটিক কেটোসিডোসিস হ'ল ডায়াবেটিসের গুরুতর জটিলতা, যা মানবজীবনের জন্য হুমকিস্বরূপ এবং কেটোনেস (ফ্যাট বিপাকের উপজাতগুলি) তৈরির সাথে বিকাশ লাভ করে।
এই অবস্থায় ডায়াবেটিক কোমা বিকাশ করতে পারে, চিকিত্সাটি বেশ জটিল এবং দীর্ঘ, তাই জরুরি চিকিত্সা যত্ন নেওয়া প্রয়োজন।
ডায়াবেটিসে কেটোসিডোসিসের লক্ষণ ও লক্ষণ
কেটোসিডোসিস সহ নিম্নলিখিত লক্ষণগুলি পরিলক্ষিত হয়:
- মাথাব্যথা,
- তীব্র তৃষ্ণা
- ঘন ঘন প্রস্রাব করা
- পেশী ব্যথা
- ফলমূল শ্বাস
- ক্ষুধা হ্রাস
- বমি,
- পেটে ব্যথা
- দ্রুত শ্বাস
- বিরক্ত,
- চটকা,
- পেশী শক্ত
- ট্যাকিকারডিয়া,
- দুর্বলতার সাধারণ অবস্থা,
- মানসিক বোকা।
ডায়াবেটিক কেটোসিডোসিস হ'ল টাইপ 1 ডায়াবেটিসের প্রথম লক্ষণ যা রক্তে অপর্যাপ্ত ইনসুলিন থাকে। যদিও এটি গুরুতর সংক্রমণের ট্রমা বা সংক্রমণের কারণে টাইপ 2 ডায়াবেটিসেও হতে পারে।
কেটোসিডোসিসের কারণগুলি:
- বিভিন্ন আঘাত
- দেহে প্রদাহজনক প্রক্রিয়া,
- সংক্রামক সংক্রমণ
- অস্ত্রোপচারের হস্তক্ষেপ
- অ্যান্টিপিকাল অ্যান্টিসাইকোটিকস, মূত্রবর্ধক, হরমোন এবং গ্লুকোকোর্টিকয়েডস গ্রহণ,
- গর্ভাবস্থায় রক্তের গ্লুকোজ বৃদ্ধি করে,
- অগ্ন্যাশয়ের স্বাভাবিক ক্রিয়াকলাপ লঙ্ঘন, যাতে ইনসুলিন উত্পাদন বন্ধ হয়ে যায়।
রোগটি সনাক্ত করতে, আপনাকে অবশ্যই এসিটোনর জন্য একটি প্রস্রাব পরীক্ষা এবং চিনির রক্ত পরীক্ষা করতে হবে। প্রাথমিক স্ব-নির্ণয়ের জন্য, বিশেষ পরীক্ষার স্ট্রিপগুলি প্রস্রাবে কেটোন দেহগুলি সনাক্ত করতে সহায়তা করে।
তীব্রতার দিক থেকে, ডায়াবেটিক কেটোসিডোসিস তিন ধরণের হতে পারে: হালকা (বাইকার্বোনেট 16-22 মিমি / লি), মাঝারি (বাইকার্বোনেট 10-16 মিমি / লি) এবং মারাত্মক (10 মিমোল / এল এর চেয়ে কম বাইকার্বনেট)।
ডায়াবেটিক কেটোসিডোসিসের চিকিত্সার বিবরণ
প্রথম পদক্ষেপটি হ'ল ইনসুলিনের মাত্রা বৃদ্ধি করা। এটি করার জন্য, রোগীদের অবস্থার আরও খারাপ হওয়া এবং রোগের লক্ষণগুলির কারণগুলি দূর করুন।
কেটোসাইডোসিসের একটি হালকা ডিগ্রি সহ, তরল ক্ষতির পরিমাণ অবশ্যই ভারী মদ্যপানের মাধ্যমে এবং সাবকুটেনিয়াস ইনজেকশনের মাধ্যমে ইনসুলিনের প্রশাসনের দ্বারা ক্ষতিপূরণ করতে হবে।
মাঝারি তীব্রতার সাথে, ড্রাগের পরিমাণ প্রতি 4-6 ঘন্টা 0.1 ইউ / কেজি হারে বাড়ানো হয়। ইনসুলিন সাবকুটনেভ বা ইন্ট্রামাস্কুলারালি পরিচালনা করা হয়। তদ্ব্যতীত, স্প্লেনিনের সাবকুটেনিয়াস প্রশাসন, অ্যাসকরবিক অ্যাসিড গ্রহণ, এন্টারোসরবেন্টস এবং প্যানাঙ্গিন এবং এসেন্সিয়াসেলের মতো ওষুধগুলি নির্ধারিত হয়। এছাড়াও, সোডা এনেমাগুলি পরিষ্কার করার জন্য তৈরি করা হয়।
রোগের গুরুতর ক্ষেত্রে, ডায়াবেটিক কোমা চিকিত্সার পদ্ধতিগুলি দিয়ে চিকিত্সা করা হয়:
- ইনসুলিন থেরাপি (শিরা)
- কিডনি এবং কার্ডিওভাসকুলার সিস্টেমের স্বাভাবিককরণ,
- হাইপোকলেমিয়া সংশোধন,
- অ্যান্টিব্যাকটেরিয়াল থেরাপি (সংক্রামক জটিলতার নেশার চিকিত্সা),
- রিহাইড্রেশন (একটি আইসোটোনিক সোডিয়াম ক্লোরাইড সমাধান প্রবর্তন করে শরীরে তরল পুনরুদ্ধার)।
ডায়াবেটিক কেটোসিডোসিসের জন্য হাসপাতালে ভর্তি
নিবিড় পরিচর্যা ইউনিট এবং নিবিড় পরিচর্যা ইউনিটে রোগীদের হাসপাতালে ভর্তি করা হয়। সমস্ত গুরুত্বপূর্ণ সূচককে সাবধানে পর্যবেক্ষণ করা প্রয়োজন। নিয়ন্ত্রণটি এইভাবে পরিচালিত হয়:
- সাধারণ পরীক্ষা (রক্ত এবং প্রস্রাব) ভর্তি করার সাথে সাথেই করা হয়, এবং তারপরে প্রতি 2-3 দিন পরে।
- ক্রিয়েটিনিন, ইউরিয়া, সিরাম ক্লোরাইড এবং অবশিষ্ট নাইট্রোজেনের জন্য রক্ত পরীক্ষা করা উচিত তাত্ক্ষণিকভাবে এবং তারপরে প্রতি 60 ঘন্টা পরেই করা উচিত।
- প্রতি ঘন্টা, একটি এক্সপ্রেস রক্ত পরীক্ষা করা হয়। সূচকগুলি 13-14 মিমিলেলে না যাওয়া পর্যন্ত এটি করা হয়, তারপরে বিশ্লেষণ প্রতি 3 ঘন্টা পরে করা হয়।
- অ্যাসিটোন ঘনত্বের জন্য বিশ্লেষণ প্রথম 2 দিনের জন্য প্রতি 12 ঘন্টা পরে প্রতি 24 ঘন্টা পরে বাহিত হয়।
- রক্তে পটাসিয়াম এবং সোডিয়ামের মাত্রা বিশ্লেষণ প্রতি 12 ঘন্টা পরে বাহিত হয়।
- অ্যাসিড-বেস ব্যালেন্সকে স্বাভাবিক করার আগে, প্রতি 12-24 ঘন্টা পিএইচ স্তর নির্ধারণ করা প্রয়োজন।
- ধমনী এবং কেন্দ্রীয় শিরা শিরা চাপ, নাড়ি এবং শরীরের তাপমাত্রা (প্রতি 2 ঘন্টা) এর অবিচ্ছিন্ন পর্যবেক্ষণ প্রয়োজন।
- প্রতিদিন কমপক্ষে 1 বার ইসিজি রিডিং নেওয়া দরকার।
- পানিশূন্যতা নির্মূল না করা এবং রোগী সচেতনতা না পাওয়া পর্যন্ত মূত্রত্যাগ নিয়ন্ত্রণ করা হয়।
- অপুষ্টিজনিত রোগীদের পাশাপাশি দীর্ঘস্থায়ী মদ্যপানে ভুগলে ফসফরাস পরীক্ষা করা উচিত।
ডায়াবেটিক কেটোসিডোসিসের পরিণতি এবং প্রতিরোধ
যদি কেটোন দেহগুলি প্রস্রাবের মধ্যে পাওয়া যায়, তবে তাদের শরীর থেকে নির্গত করার ব্যবস্থা নেওয়া দরকার, পাশাপাশি রোগের অন্যান্য লক্ষণগুলিও দূর করা উচিত। এছাড়াও, আপনার চিনির মাত্রা নিয়ন্ত্রণ করা, সময়মতো খাওয়া, অ্যালকোহল সেবনকে সীমাবদ্ধ করা, শারীরিক পরিশ্রম এবং চাপ এড়ানো প্রয়োজন।
বিশেষত প্রদাহজনক প্রক্রিয়াগুলি (টনসিলাইটিস, তীব্র শ্বাস প্রশ্বাসের সংক্রমণ, ইনফ্লুয়েঞ্জা), সংক্রমণ, স্ট্রোক, মায়োকার্ডিয়াল ইনফারक्शन, বিভিন্ন জখম, অস্ত্রোপচারের হস্তক্ষেপের পাশাপাশি গর্ভাবস্থায় কেটোন দেহের সংখ্যা যত্ন সহকারে নিয়ন্ত্রণ করা প্রয়োজন necessary
যদি আপনি সময়মত ডাক্তারের সাথে পরামর্শ না করেন এবং প্রয়োজনীয় চিকিত্সা না চালান, রোগটি কোমায় হুমকী দেয়, উপরন্তু, মারাত্মক পরিণতিও সম্ভব outcome অল্প বয়সে আধুনিক থেরাপি কেটোসিডোসিসের সাথে জড়িত মৃত্যুর শতাংশ হ্রাস করেছে। বৃদ্ধ বয়সে, ঝুঁকিটি থেকে যায়, তাই কারণ এবং উপসর্গগুলি দূর করার জন্য, সময়মতো চিকিত্সা জরুরিভাবে প্রয়োজন।
বাড়িতে, ইনসুলিনের ঘাটতি সুগারযুক্ত পানীয় (3 চামচ চিনি বা মধুযুক্ত চা, মিষ্টি ফলের রস) ব্যবহারের জন্য ক্ষতিপূরণ দেওয়া যেতে পারে।