নবজাতকের ডায়াবেটিক ফ্যালোপ্যাথি
একজন মা যে নবজাতক গর্ভাবস্থার আগে বা সময়কালে ডায়াবেটিস মেলিটাস সনাক্ত করেছেন তার নবজাতকের নির্দিষ্ট স্বাস্থ্যের পরিণতি হতে পারে। সৌভাগ্যক্রমে, ওষুধের বিকাশের ফলে বর্তমানে মারাত্মক পেরিনেটাল জটিলতা কম দেখা যাচ্ছে না।
ডায়াবেটিক ফেটোপ্যাথি হ'ল নবজাতকদের মরফোলজিকাল পরিবর্তন যাঁর মায়েরা ডায়াবেটিসে ভোগেন। এর মধ্যে রয়েছে কার্যকরী এবং বিপাকীয় ব্যাধি যা জীবনের প্রথম ঘন্টাগুলিতে পালন করা হয়।
ডায়াবেটিক ভ্রোপ্যাথি সম্পর্কে আরও পড়ুন পরে এই বিষয়ে আমি যে নিবন্ধগুলি সংগ্রহ করেছি in
পূর্বাভাস এবং অনুসরণ
এটি বিশ্বাস করা হয় যে ডায়াবেটিক ভ্রূণপ্যাথি সহ শিশুদের নবজাতক জীবিতদের মধ্যে যাদের জন্মগত ত্রুটি নেই, ভ্রোপ্যাথির লক্ষণগুলি পুরোপুরি বিপরীত হয় 2-3 মাসের মধ্যে বিকাশ ঘটে। ভবিষ্যতে ডায়াবেটিস মেলিটাস হওয়ার সম্ভাবনা কম, শিশুদের স্থূলত্বের প্রবণতা রয়েছে। হাইপোগ্লাইসেমিয়ার কারণে স্নায়ুতন্ত্রের জৈব ক্ষতির ঝুঁকি রয়েছে।
ন্যূনতম সেরিব্রাল ডিসফংশানটি পরে 1 / 3-1 / 4 বাচ্চাদের মধ্যে সনাক্ত করা হয়, কার্ডিওভাসকুলার সিস্টেমে কার্যকরী পরিবর্তনগুলি - 1/2 তে। আন্তঃকালীন রোগগুলির ক্ষেত্রে, রক্তে শর্করার এবং প্রস্রাব নির্ধারণ করা এবং বছরে একবার গ্লুকোজ সহনশীলতার জন্য একটি স্ট্যান্ডার্ড পরীক্ষা করা প্রয়োজন।
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির কারণ হ'ল গর্ভবতী মায়ের ডায়াবেটিস
চিকিত্সকরা গড়পড়তা 0.5% গর্ভবতী মহিলাদের মধ্যে ডায়াবেটিস নির্ণয় করেন। প্রতি দশম গর্ভবতী মহিলার মধ্যে ইনসুলিন-নির্ভর ডায়াবেটিস মেলিটাস (টাইপ 2 ডায়াবেটিস মেলিটাস) এর সাধারণত বায়োকেমিকাল শিফটগুলি পাওয়া যায়। এটি তথাকথিত গর্ভকালীন ডায়াবেটিস, যা সময়ের সাথে সাথে এই মহিলাদের অর্ধেকের মধ্যে ডায়াবেটিসে পরিণত হয়।
গর্ভাবস্থায় ইনসুলিন নির্ভর ডায়াবেটিস (টাইপ 1 ডায়াবেটিস মেলিটাস) আক্রান্ত মহিলারা হাইপারগ্লাইসেমিয়া এবং কেটোসিডোসিসের সময়কালে যেতে পারেন, যা হাইপোগ্লাইসেমিয়ার সময়কালে প্রতিস্থাপন করা যেতে পারে।
ইনসুলিনের ঘাটতির ফলে কেটোএসিডোসিস হ'ল একটি কার্বোহাইড্রেট বিপাক ব্যাধি।
আপনি যদি সময়মতো এটি বন্ধ না করেন তবে ডায়াবেটিক কেটোসিডোটিক কোমা বিকাশ ঘটে। অধিকন্তু, ডায়াবেটিসে আক্রান্ত মহিলাদের এক তৃতীয়াংশে গর্ভাবস্থা জটিলতাগুলির সাথে ঘটে, বিশেষত জেস্টোসিসের মতো।
একে দেরীতে টক্সিকোসিসও বলা হয়। এক্ষেত্রে কিডনি, রক্তনালী এবং ভবিষ্যতের মায়ের মস্তিষ্কের কাজ অবনতি হচ্ছে। বৈশিষ্ট্যযুক্ত বৈশিষ্ট্য হ'ল প্রস্রাব পরীক্ষায় প্রোটিন সনাক্তকরণ এবং রক্তচাপ বৃদ্ধি are
একটি নবজাতকের মধ্যে ডায়াবেটিক ভ্রোপ্যাথির লক্ষণ
আধুনিক চিকিত্সা জ্ঞানের একটি বিশাল সঞ্চয় আছে সত্ত্বেও, এবং চিকিত্সকরা অনেক বেশি অভিজ্ঞ হয়ে উঠেছিলেন এবং প্রায়শই সব ধরণের জটিলতা এবং অসঙ্গতিগুলির মুখোমুখি হন, এমনকি গর্ভবতী মহিলাদের মধ্যে টাইপ 1 ডায়াবেটিস সংশোধন করার সময়ও, প্রায় 30% শিশু ডায়াবেটিক ভ্রোপ্যাথি নিয়ে জন্মগ্রহণ করে।
সাবধানতা: গর্ভবতী মহিলার ডায়াবেটিস (বা একটি প্রিডিবিটিক স্টেট) এর ফলস্বরূপ ভ্রূণে ডায়াবেটিক ফেটোপ্যাথি বিকাশ ঘটে। এটি অগ্ন্যাশয়, কিডনি এবং মাইক্রোভাসক্ল্যাচারের জাহাজের পরিবর্তনগুলিতে ব্যাঘাত ঘটায়।
পরিসংখ্যানগুলি আমাদের জানায় যে টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলায় পেরিনিটাল পিরিয়ডে (গর্ভাবস্থার 22 তম সপ্তাহ থেকে জন্মের পরে 7 তম দিন পর্যন্ত) ভ্রূণের মৃত্যুর হার স্বাভাবিকের চেয়ে 5 গুণ বেশি এবং জীবনের 28 তম দিনের আগে শিশুদের মৃত্যুর হার (নবজাতক) 15 বারের বেশি
ডায়াবেটিক ভ্রূণপ্যাথিযুক্ত শিশুরা বেশিরভাগ ক্ষেত্রে দীর্ঘস্থায়ী ইন্টারপিউরাইন হাইপোক্সিয়ায় ভোগেন এবং প্রসবের সময় মারাত্মক বা মাঝারি শ্বাসকষ্ট বা শ্বাস প্রশ্বাসের হতাশা দেখা দেয়। জন্মের সময়, এই জাতীয় শিশুদের ওজন বেশি হয়, এমনকি যদি ভ্রূণ অকাল জন্মগ্রহণ করেও, এর ওজন সাধারণ শিশুর মতো হতে পারে।
উপসর্গ:
- অতিরিক্ত ওজন (4 কেজির বেশি),
- ত্বকের একটি নীল-লালচে বর্ণ রয়েছে,
- চর্মরোগটি পাতলা চিকিত্সা হেমোরজেজ আকারে,
- নরম টিস্যু এবং ত্বকের ফোলাভাব,
- মুখ ফোলা
- বড় পেট, যা অত্যধিকভাবে বিকশিত সাবকুটেনিয়াস ফ্যাটি টিস্যুর সাথে সম্পর্কিত,
- সংক্ষিপ্ত, ট্রাঙ্ক, অঙ্গ,
- শ্বাসকষ্ট
- রক্ত পরীক্ষায় লোহিত রক্তকণিকার (লাল রক্তকণিকা) কন্টেন্ট বৃদ্ধি করে,
- উচ্চতর হিমোগ্লোবিন স্তর,
- গ্লুকোজ হ্রাস
- জন্ডিস (ত্বক এবং চোখের প্রোটিন)।
এটি লক্ষণীয় যে এই প্রকাশটি শারীরবৃত্তীয় জন্ডিসের সাথে বিভ্রান্ত হওয়া উচিত নয়, যা জীবনের 3-4 দিনের মধ্যে নিজেকে প্রকাশ করে এবং স্বাধীনভাবে 7-8 তম দিন পেরিয়ে যায়। ডায়াবেটিক ভ্রোপ্যাথির ক্ষেত্রে, জন্ডিস লিভারের প্যাথলজিকাল পরিবর্তনের লক্ষণ এবং হস্তক্ষেপ এবং চিকিত্সা চিকিত্সা প্রয়োজন।
নবজাতকের জীবনের প্রথম ঘন্টাগুলিতে স্নায়বিক রোগ যেমন:
- পেশী স্বন হ্রাস
- চোষা প্রতিবিম্বের অত্যাচার,
- হ্রাস কার্যকলাপ তীব্রভাবে হাইপার-এক্সিটিবিলিটি দ্বারা প্রতিস্থাপিত হয় (সীমানা কাঁপানো, অনিদ্রা, উদ্বেগ)।
প্রাথমিক রোগ নির্ণয়
ডায়াবেটিসে আক্রান্ত একজন গর্ভবতী মহিলার শিশুর জন্মের আগে থেকেই ডায়াবেটিক ফ্যালোপ্যাথি ধরা পড়ে। এর পূর্বশর্ত হ'ল মায়ের চিকিত্সা ইতিহাস (গর্ভাবস্থায় ডায়াবেটিস মেলিটাস বা প্রিডিব্যাটিক অবস্থার রেকর্ডের উপস্থিতি)।
ডায়াবেটিক ভ্রূণ রোগের ভ্রূণের জন্য কার্যকর ডায়াগনস্টিক পদ্ধতি হ'ল আল্ট্রাসাউন্ড ডায়াগনস্টিক্স, যা গর্ভাবস্থার 10-14 সপ্তাহের মধ্যে সঞ্চালিত হয়। আল্ট্রাসাউন্ড প্রদর্শন করতে পারেন লক্ষণগুলি যা এই রোগের পূর্বসূরী:
- প্রদত্ত গর্ভকালীন বয়সের জন্য ভ্রূণের আকার আদর্শের চেয়ে বড়,
- দেহের অনুপাতগুলি নষ্ট হয়ে গেছে, লিভার এবং প্লীহা হাইপারট্রোফাইড হয়,
- অ্যামনিয়োটিক তরল পরিমাণ বৃদ্ধি।
প্রসবকালীন চিকিত্সা
ডাক্তাররা যেমন একজন মহিলা এবং তার অনাগত সন্তানের পরীক্ষা গ্রহণ করেন এবং "ডায়াবেটিক ভ্রোপ্যাথি" নির্ণয়ের জন্য আত্মবিশ্বাসের সাথে তথ্য তুলনা করেন তত্ক্ষণাত্ চিকিত্সা শুরু করা উচিত, যা শিশুর উপর এই রোগের ক্ষতিকারক প্রভাবগুলির ঝুঁকি হ্রাস করতে সহায়তা করবে।
গর্ভাবস্থার পুরো সময়কালে, চিনি এবং রক্তচাপ পর্যবেক্ষণ করা হয়। একজন চিকিত্সকের পরামর্শ অনুসারে অতিরিক্ত ইনসুলিন থেরাপির পরামর্শ দেওয়া যেতে পারে। এই সময়ের মধ্যে পুষ্টি সুষম হওয়া উচিত এবং মা এবং শিশুর জন্য প্রয়োজনীয় সমস্ত ভিটামিন থাকতে হবে, যদি এটি পর্যাপ্ত পরিমাণে না হয় তবে ভিটামিনাইজেশনের একটি অতিরিক্ত কোর্স নির্ধারণ করা যেতে পারে।
ডায়েটটি কঠোরভাবে মেনে চলা, চর্বিযুক্ত খাবারগুলির অত্যধিক পরিমাণে এড়ানো, প্রতিদিনের ডায়েটটি 3000 কিলোক্যালরিতে সীমাবদ্ধ করা প্রয়োজন। জন্মের নির্ধারিত তারিখের অল্প অল্প আগেই হজমযোগ্য শর্করা যুক্ত ডায়েট সমৃদ্ধ করা ভাল।
পর্যবেক্ষণ এবং আল্ট্রাসাউন্ডের ভিত্তিতে, চিকিত্সকরা প্রসবের অনুকূল সময়কাল নির্ধারণ করে। যদি গর্ভাবস্থা জটিলতা ছাড়াই এগিয়ে যায়, তবে প্রসবের জন্য সবচেয়ে অনুকূল সময় গর্ভাবস্থার 37 সপ্তাহ হিসাবে বিবেচিত হয়। যদি গর্ভবতী মা বা ভ্রূণের কোনও স্পষ্ট হুমকি থাকে তবে তারিখগুলি স্থানান্তরিত হতে পারে।
শ্রমের ক্ষেত্রে মহিলাদের মধ্যে গ্লাইসেমিয়া বাধ্যতামূলক। চিনির অভাব দুর্বল সংকোচনের কারণ হতে পারে, কারণ গ্লুকোজ বিপুল পরিমাণে জরায়ু সংকোচনে ব্যয় করা হয়। শক্তির অভাবের কারণে, সন্তানের জন্মের সময় বা তাদের পরে কোনও মহিলার পক্ষে জন্ম দেওয়া কঠিন হয়ে পড়ে, চেতনা হ্রাস সম্ভব হয় এবং বিশেষত কঠিন ক্ষেত্রে হাইপোগ্লাইসেমিক কোমায় পড়ে যায়।
যদি কোনও মহিলার হাইপোগ্লাইসেমিয়ার লক্ষণ থাকে, তবে তাদের দ্রুত কার্বোহাইড্রেটগুলি দিয়ে বন্ধ করা প্রয়োজন: এটি 100 মিলি প্রতি 1 মিলি 1 চামচ চিনি এবং জলের অনুপাতে মিষ্টি জল পান করার পরামর্শ দেওয়া হয়, যদি অবস্থার উন্নতি না হয়, তবে একটি 5% গ্লুকোজ দ্রবণটি শিরা 500 টির পরিমাণে অন্তর্বর্তীভাবে পরিচালিত হয় (ড্রপার সহ) মিলি। খিঁচুনি সহ, হাইড্রোকার্টিসোনটি 100 থেকে 200 মিলিগ্রামের পরিমাণে, পাশাপাশি 1 মিলির বেশি নয় অ্যাড্রেনালাইন (0.1%) পরিচালিত হয়।
প্রসবোত্তর কারসাজি
জন্মের আধ ঘন্টা পরে বাচ্চাকে 5% গ্লুকোজ দ্রবণ দিয়ে ইনজেকশন দেওয়া হয়, এটি হাইপোগ্লাইসেমিয়ার বিকাশ এবং এর সাথে সম্পর্কিত জটিলতা রোধ করতে সহায়তা করে।
প্রসবের মধ্যে অত্যন্ত মহিলা, প্রসবের পরে তাকে যে পরিমাণ ইনসুলিন দেওয়া হয় তা 2-3 বার হ্রাস পায়। রক্তের গ্লুকোজের মাত্রা হ্রাস পাওয়ার সাথে সাথে এটি হাইপোগ্লাইসেমিয়া প্রতিরোধে সহায়তা করে। জন্মের পরে দশমীর মধ্যে, নরমোগ্লাইসেমিয়া সেই মানগুলিতে ফিরে আসে যা গর্ভাবস্থার আগে কোনও মহিলার বৈশিষ্ট্য ছিল।
ডায়াবেটিক ভ্রূণ রোগ নির্ণয়ের ফলাফল
ডায়াবেটিক ভ্রোপ্যাথির জটিলতা এবং পরিণতি, খুব বৈচিত্র্যময় হতে পারে এবং নবজাতকের শরীরে অপরিবর্তনীয় পরিবর্তন বা মৃত্যু হতে পারে, উদাহরণস্বরূপ:
- ভ্রূণের ডায়াবেটিক ফিউটোপ্যাথি একটি নবজাতকের মধ্যে ডায়াবেটিসে পরিণত হতে পারে, তথাকথিত নবজাতক ডায়াবেটিস মেলিটাস,
- নবজাতকের রক্ত এবং টিস্যুতে সমালোচনামূলকভাবে কম অক্সিজেন সামগ্রী,
- নবজাতকের শ্বাসকষ্টের সিন্ড্রোম,
- নাভিক কেটে দেওয়ার পরে, মায়ের গ্লুকোজ শিশুর রক্তে প্রবাহ বন্ধ করে দেয় (হাইপোগ্লাইসেমিয়া হয়), যখন অগ্ন্যাশয় পূর্বের খণ্ডে গ্লুকোজ প্রক্রিয়াকরণের জন্য ইনসুলিন উত্পাদন করতে থাকে। এই পরিস্থিতি অত্যন্ত বিপজ্জনক এবং নবজাতকের মৃত্যুর কারণ হতে পারে,
- নবজাতকের ক্ষেত্রে, প্রতিবন্ধী খনিজ বিপাকের ঝুঁকি বেড়ে যায়, যা ম্যাগনেসিয়াম এবং ক্যালসিয়ামের অভাবের সাথে সম্পর্কিত, এটি কেন্দ্রীয় স্নায়ুতন্ত্রের কার্যগুলিকে নেতিবাচকভাবে প্রভাবিত করে। পরবর্তীকালে, এই ধরনের শিশুরা মানসিক এবং মানসিক ব্যাধিগুলিতে ভুগতে পারে এবং বিকাশে পিছিয়ে থাকতে পারে,
- তীব্র হার্টের ব্যর্থতার ঝুঁকি,
- 2 ডায়াবেটিস টাইপ করার জন্য শিশুর প্রবণতা হওয়ার ঝুঁকি রয়েছে,
- স্থূলতা।
গর্ভাবস্থায় চিকিত্সকদের সমস্ত ব্যবস্থাপত্র এবং তাদের স্বাস্থ্যের যত্ন সহকারে পর্যবেক্ষণের সাপেক্ষে, চিকিত্সকরা ডায়াবেটিস এবং তার শিশু উভয়ই গর্ভবতী মহিলার পক্ষে অনুকূল প্রাক্কলন দেন।
এটিওলজি এবং প্যাথোজেনেসিস
যাদের মায়েরা ডায়াবেটিসে আক্রান্ত তাদের মধ্যে হাইপোগ্লাইসেমিয়া হ'ল একদিকে, ভ্রূণ বা নবজাতক হাইপারিনসুলিনিজম দ্বারা এবং অন্যদিকে জন্মের পরে বেসাল গ্লুকোজ হোমিওস্টেসিস বজায় রাখার জন্য শিশুর শরীরের অপর্যাপ্ত ক্ষমতা দ্বারা ব্যাখ্যা করা যেতে পারে।
ইনসুলিন প্ল্যাসেন্টা অতিক্রম করে না, তবে গ্লুকোজ মায়ের রক্ত থেকে ভ্রূণের দিকে চলে যায়। ভ্রূণের ইনসুলিন যন্ত্রপাতি গ্লুকোজ উদ্দীপনা থেকে ইনসুলিন নিঃসরণ বাড়িয়ে সাড়া দেয়। মায়ের দেহে হাইপারগ্লাইসেমিয়া ভ্রূণে β-সেল হাইপারপ্লাজিয়া (ল্যাঙ্গারহানস আইলেটস) বিকাশের দিকে পরিচালিত করে এবং হাইপারিনসুলিনেমিয়া পরিবর্তে গ্লুকোজ থেকে গ্লাইকোজেন এবং ফ্যাট গঠন বৃদ্ধি করে। হাইপারিনসুলিনিজম এসটিএইচ এবং ইনসুলিনের মতো গ্রোথ হরমোনের ঘনত্বের বৃদ্ধির দিকে পরিচালিত করে, যা গ্রোথ প্রমোটার।
ক্লিনিকাল ছবি
ডায়াবেটিস মেলিটাস সহ মায়েদের জন্মগ্রহণকারী শিশুরা একটি নিয়ম হিসাবে বড় ওজনযুক্ত (4500-4900 গ্রাম) ফোলা, চাঁদ আকারের মুখ, ছোট ঘাড় এবং হাইপারট্রিকোসিস হয়। এগুলি আলস্য, হাইপোটোনিক, হাইপোরিফ্লেক্সিয়া, হেমোডাইনামিক অস্থিরতা, দেহের ওজন পুনরুদ্ধার, বিলম্বিত কেন্দ্রীয় স্নায়ুতন্ত্রের ক্রিয়া, এসডিআর প্রকাশের প্রবণতা, কার্ডিওপ্যাথি উল্লেখযোগ্য। হাইপারবিলিরুবিনেমিয়া, ছোলা প্রোটিনগুলির সংমিশ্রণে অস্বাভাবিকতাগুলি লক্ষ করা যায়। মস্তিষ্ক এবং থাইমাস গ্রন্থির আকার হ্রাস লক্ষ্য করা যায়।
নিদানবিদ্যা
ডায়াবেটিক ফিউটোপ্যাথি নির্ণয় করার সময়, বিবেচনা করুন:
- চিকিত্সা ইতিহাস
- ক্লিনিকাল প্রকাশ
- রক্তে গ্লুকোজ
- ইনসুলিন নির্ধারণ
- অগ্ন্যাশয়ের আল্ট্রাসাউন্ড ফলাফল।
ডিফারেনশিয়াল রোগ নির্ণয় করা হয়:
- ডায়াবেটিস সহ
- ডায়াবেটিক ভ্রূণ
- গ্লাইকোজেন স্টোরেজ রোগ,
- galactosemia,
- গৌণ হাইপোগ্লাইসেমিয়া,
- অ্যাড্রিনাল অপ্রতুলতা, ইটসেনকো-কুশিং সিনড্রোম,
- হাইপো- এবং হাইপারথাইরয়েডিজম।
ডায়াবেটিক ভ্রোপ্যাথি সহ শিশুদের চিকিত্সার সাথে বিভিন্ন পর্যায়ে জড়িত:
1. একটি আরামদায়ক মোড তৈরি করা (তাপমাত্রা সমর্থন)।
হাইপোগ্লাইসেমিয়া সংশোধন:
- যখন রক্তের সিরামের গ্লুকোজ সামগ্রীগুলি 1.92 মিমি / লিটারের বেশি হয় এবং একটি সন্তোষজনক শর্ত গ্লুকোজ মুখ দ্বারা পরিচালিত হতে পারে,
- হাইপোগ্লাইসেমিয়া (১.65৫ মিমোল / লি এর কম) এর সাথে গ্লুকোজের প্রশাসনকে ড্রিপ দ্বারা বা পেটের মধ্যে একটি নলের মাধ্যমে শরীরের ওজনে প্রতি কেজি 1 কেজি শুকনো পদার্থের দ্বারা চিহ্নিত করা হয়, প্রথমে 20% দ্রবণ আকারে, তারপর 10% সমাধান হিসাবে। গ্লুকোজ স্তরটি ২.২ মিমি / লিটার না পৌঁছানো পর্যন্ত এই ভূমিকা চালু রাখা উচিত,
- চিকিত্সার পটভূমির তুলনায় 1.65 মিমি / এল এর কম গ্লুকোজ স্তর বজায় রাখার সময়, হরমোনগুলি সাধারণ বয়সের সাথে সম্পর্কিত ডোজায় নির্ধারিত হয়,
- সংশোধনমূলক থেরাপি বিপাকীয় প্রক্রিয়াগুলির উন্নতি ও স্বাভাবিককরণের লক্ষ্য।
৩. কেন্দ্রীয় স্নায়ুতন্ত্রের মধ্যে মাইক্রোকিরিকুলেশন এবং ট্রফিক প্রক্রিয়াগুলির সাধারণকরণ।
4. সিন্ড্রোমিক থেরাপি।
ডায়াবেটিক ফেন্টোপ্যাথি সম্পর্কে আরও কিছু
মাতৃত্বকালীন ডায়াবেটিস দীর্ঘদিন ধরেই উচ্চ মাতৃ এবং পেরিনেটাল ভয়াবহতা এবং মৃত্যুর কারণ হয়ে দাঁড়িয়েছে। 1921 সালে ইনসুলিন আবিষ্কারের আগে, টাইপ 1 ডায়াবেটিস মেলিটাসের মহিলারা খুব কমই প্রজনন বয়সে পৌঁছেছিল, কেবল 5% মহিলা গর্ভবতী হয়েছিলেন।
পরামর্শ! প্রায়শই, মহিলার জীবনের জন্য মারাত্মক হুমকির কারণে চিকিত্সকরা এই ক্ষেত্রে গর্ভাবস্থা বন্ধ করার পরামর্শ দেন। বর্তমান পর্যায়ে, রোগ নিয়ন্ত্রণের উন্নতি এবং তদনুসারে, ডায়াবেটিসে আক্রান্ত রোগীদের জীবনমানের উন্নতির সাথে সাথে, মাতৃমৃত্যু উল্লেখযোগ্যভাবে হ্রাস পেয়েছে।
তা সত্ত্বেও, ডায়াবেটিসে আক্রান্ত মায়েদের নবজাতকদের মধ্যে জন্মগত ত্রুটির ঘটনাগুলি 1-2% থেকে 8-15% অবধি থাকে, যখন হতাশার কারণে পেরিনেটাল মৃত্যুর 30-50% ডায়াবেটিস মেলিটাস আক্রান্ত মায়েদের ক্ষেত্রে জন্মগ্রহণ করে।
টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলাদের মধ্যে, নবজাতকের স্থির জন্ম এবং পেরিনেটাল মৃত্যুর হার সাধারণ জনগণের তুলনায় 5 গুণ বেশি। একই সময়ে, টাইপ 1 ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী বাচ্চাদের মধ্যে নবজাতক মৃত্যুর হার 15 গুণ বেশি, এবং শিশু - 3 গুণ বেশি।
টাইপ 1 ডায়াবেটিস মেলিটাস (ডিএম 1) সহ মায়েদের জন্মগ্রহণকারী বাচ্চাদের সিজারিয়ান বিভাগের মাধ্যমে জন্মের সম্ভাবনা 3 গুণ বেশি, জন্মের আঘাতের সম্ভাবনা 2 গুণ বেশি এবং নিবিড় পরিচর্যা হওয়ার 4 গুণ বেশি সম্ভাবনা থাকে। ডায়াবেটিসে আক্রান্ত মায়ের অবস্থা নির্ণয়ের ফলাফলের সাথে পেরিনেটাল ফলাফল হোয়াইট সিস্টেমে উল্লেখযোগ্যভাবে সংযুক্ত হয়।
ডায়াবেটিক ভ্রোপ্যাথি হ'ল ভ্রূণ এবং মায়ের ডায়াবেটিস আক্রান্ত মায়ের কাছ থেকে নবজাতকের এমন একটি অবস্থা যা মায়ের দুর্বল ক্ষতিপূরণ বা প্রচ্ছন্ন ডায়াবেটিসের সাথে গর্ভাবস্থার প্রথম ত্রৈমাসিকের পরে ঘটে যাওয়া ভ্রূণের বিকাশের নির্দিষ্ট অস্বাভাবিকতা দ্বারা চিহ্নিত করা হয়।
গর্ভকালীন অবস্থায়ও ভ্রূণের মূল্যায়ন শুরু হয় (লেসিথিন / স্ফিংমোমেলিন অনুপাতের জন্য অ্যামনিয়োটিক তরল অধ্যয়ন, সংস্কৃতি বিশ্লেষণ, ফোম পরীক্ষা, গ্রাম দাগ)। জন্মের পরে, শিশুটি অ্যাপাগার স্কেলে রেট করা হয়।
ডায়াবেটিসে আক্রান্ত মা থেকে নবজাতকের নির্দিষ্ট ব্যাধি হতে পারে, যথা:
- শ্বাসযন্ত্রের ব্যাধি
- বিশালতা (গর্ভকালীন বয়স এলজিএর জন্য বড়), বা অপুষ্টি (গর্ভকালীন বয়স এসজিএর জন্য ছোট),
- হাইপোগ্লাইসিমিয়া,
- পলিসিথেমিয়া, হাইপারবিলিরুবিনেমিয়া,
- ভণ্ডামি, হাইপোমাগনেসেমিয়া,
- জন্মগত ত্রুটি
টাইপ 1 ডায়াবেটিস মেলিটাসযুক্ত মায়েদের শিশুদের মধ্যে ফুসফুসের টিস্যুগুলির পরিপক্কতায় বিলম্ব হয়, যেহেতু হাইপারিনসুলিনেমিয়া কর্টিসল দ্বারা ফুসফুস পরিপক্কতার উদ্দীপনাকে বাধা দেয়। শ্বাসকষ্টজনিত ব্যাধিগুলি ছাড়াও, 4% বাচ্চার ফুসফুসের অস্বাভাবিকতা রয়েছে, 1% হাইপারট্রফিক কার্ডিওমায়োপ্যাথি, নবজাতকের পলিসিথেমিয়ার ক্ষণস্থায়ী টাকাইপেনিয়া রয়েছে।
পেগেরন হাইপোগ্লাইসেমিয়া দ্বারা গাইগ্যান্টিজম এবং হাইপোগ্লাইসেমিয়া ব্যাখ্যা করা হয়েছে "ভ্রূণের হাইপারিনসুলিনিজম - মাতৃ হাইপারগ্লাইসেমিয়া।" গর্ভধারণের প্রথম ত্রৈমাসিকের ক্ষেত্রে ভ্রূণের ত্রুটিগুলি প্রায়শই মায়ের রক্তের গ্লুকোজ মাত্রা দুর্বল নিয়ন্ত্রণের সাথে জড়িত।
গুরুত্বপূর্ণ! টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলার জন্মগত ভ্রূণের প্যাথলজি প্রতিরোধের জন্য প্রাক-ধারণামূলক গ্লাইসেমিক নিয়ন্ত্রণ এবং গর্ভাবস্থার পরিকল্পনার প্রয়োজন।গর্ভাবস্থার পরবর্তী পর্যায়ে মাতৃ হাইপারগ্লাইসেমিয়া একটি বৃহত শরীরের ওজন, কার্ডিওম্যাগালি এবং ডাইলেকલેક્ટ্রোলাইট ব্যাঘাতের সাথে সন্তানের জন্মের সাথে সম্পর্কিত।
ম্যাক্রোসোমিয়া (এলজিএর দৈত্যবাদ) গর্ভকালীন বয়সের দ্বারা 90 সেন্টিমিটির উপরে সন্তানের বৃদ্ধি এবং শরীরের ওজনের বিচ্যুতি দ্বারা নির্ণয় করা হয়। ম্যাক্রোসোমি 26% বাচ্চাদের মধ্যে 1 টাইপ ডায়াবেটিসযুক্ত মায়েদের মধ্যে দেখা যায় এবং সাধারণ জনগণের 10% বাচ্চার মধ্যে দেখা যায়।
ভ্রূণের এবং নবজাতকের একটি বড় দেহের ওজন প্রস্রাবের জটিলতা যেমন অ্যাসিফিক্সিয়া, ভ্রূণের কাঁধের ডাইস্টোপিয়া, ব্র্যাচিয়াল প্লেক্সাসের ক্ষতি এবং প্রসবের সময় হাড়ের ভাঙনের ক্ষতির পরিমাণ বাড়ে leads এলজিএযুক্ত সমস্ত শিশুদের সম্ভাব্য হাইপোগ্লাইসেমিয়ার জন্য পরীক্ষা করা উচিত। এটি বিশেষত গুরুত্বপূর্ণ যদি গর্ভবতী মহিলা প্রসবের সময় প্রচুর পরিমাণে গ্লুকোজ ইনফিউশন পান।
অন্তঃসত্ত্বা বৃদ্ধির প্রতিবন্ধকতা (আইইউজিআর) নির্ধারিত হয় যদি নবজাতকের বর্ধন এবং / বা শরীরের ওজন তার গর্ভকালীন বয়সের সাথে 10 সেন্টিমিটির নীচে সূচকগুলির সাথে মিলিত হয়, এবং গর্ভকালীন বয়সের চেয়ে 2 সপ্তাহ বা তারও বেশি পরে মরফুফেকনাল পরিপক্কতা থাকে। ডায়াবেটিস মেলিটাস আক্রান্ত মা থেকে 20% শিশু এবং সাধারণ জনগণের 10% শিশুদের মধ্যে আইইউজিআর নির্ণয় করা হয়। এই ঘটনাটি মায়ের গুরুতর রেনোভাসকুলার জটিলতার সাথে যুক্ত।
হাইপোগ্লাইসেমিয়া হ'ল সন্তানের জীবনের প্রথম ঘন্টাগুলিতে সর্বদা উপস্থিত থাকে এবং উদ্দীপনা, পেশী হাইপোটেনশন, দুর্বল, উচ্চস্বরে চেঁচামেচি, সুস্বাদু চোষা এবং বর্ধমান আধ্যাত্মিক প্রস্তুতি দ্বারা চিহ্নিত হয়। বেশিরভাগ ক্ষেত্রে, নবজাতকের হাইপোগ্লাইসেমিয়ায় ক্লিনিকাল লক্ষণ থাকে না। হাইপোগ্লাইসেমিয়ার অধ্যবসায় জীবনের প্রথম সপ্তাহে ঘটে।
মাতৃ রক্তে শর্করার বৃদ্ধির প্রতিক্রিয়া হিসাবে ভ্রূণের অগ্ন্যাশয় cells কোষগুলির হাইপারপ্লাজিয়ার কারণে একটি নবজাতকের হাইপোগ্লাইসেমিক রাষ্ট্রের কারণ হায়পারিনসুলিনিজম। নাভির ব্যান্ডেজ করার পরে, মায়ের কাছ থেকে গ্লুকোজ হঠাৎ বন্ধ হয়ে যায় এবং ইনসুলিনের স্রোত উন্নত থাকে, যা হাইপোগ্লাইসেমিয়া বাড়ে। এলিভেটেড ক্যাটোলমাইনস সহ পেরিনিটাল স্ট্রেস নবজাতকের হাইপোগ্লাইসেমিয়ার বিকাশে একটি অতিরিক্ত ভূমিকা পালন করে।
অকাল শিশুদের এবং "ম্যাক্রোসোমস "গুলিতে হাইপোগ্লাইসেমিয়ার ঝুঁকি 25-40%। XX শতাব্দীর 80-এর দশকের মাঝামাঝি সময়ে, বেশিরভাগ নিউনোটোলজিস্ট এই সিদ্ধান্তে পৌঁছেছিলেন যে নবজাতক হাইপোগ্লাইসেমিয়ার মানদণ্ডকে জন্মের পরে যে কোনও সময় ২.২ মিমি / এল বা তার চেয়ে কম গ্লুকোজ স্তর হিসাবে বিবেচনা করা উচিত। এম.কর্নব্ল্যাট এবং আর শোয়ার্জ এর মানদণ্ডে দিকনির্দেশ হাইপোগ্লাইসেমিয়ার বিলম্বিত চিকিত্সার দিকে পরিচালিত করে।
তদ্ব্যতীত, গত শতাব্দীর 80 এবং 90 এর দশকের শেষের দিকে, গর্ভে 2.6 মিমি / এল এর নীচে গ্লুকোজের মাত্রা সহ নবজাতকের পুনরাবৃত্ত হাইপোগ্লাইসেমিয়ার মস্তিষ্কে সম্ভাব্য ক্ষতিকারক প্রভাবের খবর পাওয়া যায় reports এই বিষয়ে, ডাব্লুএইচও বিশেষজ্ঞ কমিটি (১৯৯ that) প্রস্তাব করেছিল যে রক্তের গ্লুকোজ স্তর ২.6 মিমি / লিটারের নিচে থাকলে নবজাতকের হাইপোগ্লাইসেমিয়া বিবেচনা করা উচিত।
সতর্কতা: রক্তের গ্লুকোজ (ডেক্সট্রোস্টিক্স, কেমস্ট্রাইপস ইত্যাদি) নিরীক্ষণের জন্য বিদেশী স্ক্রিনিং টেস্টগুলি 2.2 মিমি / এল এর চেয়ে কম গ্লুকোজ পর্যায়ে বর্ণ পরিবর্তন করে give অতএব, অনেক নির্দেশিকা এখনও নবজাতকের পুরাতন মাপদণ্ড এবং হাইপোগ্লাইসেমিয়া মেনে চলা গ্লুকোজ স্তরকে 2.2 মিমি / এল এর চেয়ে কম বিবেচনা করে।
এটি অবশ্যই মনে রাখতে হবে যে হাইপারবিলিরুবিনেমিয়ার জন্য স্ক্রিনিং টেস্টগুলি গ্লাইসেমিয়ার কিছুটা নিচু স্তর দেখায় এবং তাই জৈব রাসায়নিক পদ্ধতিতে প্লাজমা বা সিরামের গ্লুকোজ নির্ধারণের মাধ্যমে নিশ্চিতকরণের প্রয়োজন হয়। একই সময়ে, প্লাজমাতে গ্লুকোজের স্তর নির্ধারণ করার সময়, গ্লাইসেমিয়ার মানগুলি পুরো রক্তে নির্ধারিত হওয়ার চেয়ে 14% বেশি থাকে।
নবজাতকের হিল থেকে নেওয়া কৈশিক রক্তে গ্লাইসিমিয়া নির্ধারণ করার সময়, এটি 15 মিনিটের জন্য प्रीহিট করা এবং তত্ক্ষণাত রক্ত দিয়ে কৈশিক বরফের উপরে স্থাপন করা প্রয়োজন। এই শর্তাবলী মেনে চলা ব্যর্থতা প্রতি ঘণ্টায় 1 মিমি / লি গ্লাইসেমিয়া হ্রাস করতে পারে।
পলিসিথেমিয়া, ক্রনিকের কারণে বৃদ্ধি প্রাপ্ত এরিথ্রোপোসিসের ফলস্বরূপ
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথি কী এবং কীভাবে এটি চিকিত্সা করবেন?
এক দশক ধরে, নবজাতক এবং তাদের মায়েদের মধ্যে মৃত্যুর প্রধান কারণ ডায়াবেটিস ছিল, যেহেতু ইনসুলিনের উপর শরীরের নির্ভরতা অনেক বেশি ছিল এবং এটি থেকে কোথাও কোথাও পাওয়া যায়নি। সময়ের সাথে সাথে, চিকিত্সা একটি বিশেষ ওষুধ তৈরি করে, ইনসুলিন, যা গর্ভবতী মহিলাদের শিশুকে বহন করতে এবং সুস্বাস্থ্যের সমস্যা ছাড়াই সুস্থ নবজাতকের জন্ম দিতে সহায়তা করে। গুরুত্বপূর্ণ: বেশ কয়েক দশক আগে, শরীরে ডায়াবেটিস বিকাশ হলে ডাক্তাররা মহিলাদের গর্ভাবস্থা বন্ধ করার পরামর্শ দিয়েছিলেন। যাইহোক, আজ আধুনিক ওষুধের জন্য ধন্যবাদ, একজন মহিলা একটি সন্তান জন্ম দিতে সক্ষম, এবং ভ্রূণের স্বাস্থ্যের জন্য ভীতও হন না। কিন্তু তবুও, সবাই এতটা "ভাগ্যবান" নয়, কারণ শ্রমপ্রাপ্ত ৫০% মহিলা এখনও তাদের শিশুটিকে রক্ষা করতে অক্ষম ছিলেন, যারা ডায়াবেটিসের সংস্পর্শের ফলে, স্বাস্থ্য সমস্যা নিয়ে জন্মগ্রহণ করেছিলেন। ডায়াবেটিক ভ্রোপ্যাথি যা নবজাতকের মধ্যে প্রদর্শিত হয় এটি একটি রোগ, যার ফলস্বরূপ, মায়ের ডায়াবেটিসের কারণে শিশুটি নির্দিষ্ট অস্বাভাবিকতা বিকাশ করে।
| ভিডিও (খেলতে ক্লিক করুন)। |
গুরুত্বপূর্ণ: এই রোগের ফলস্বরূপ, অনেক শিশু হৃৎপিণ্ডের ত্রুটিগুলি নিয়ে জন্মায়, যা তাদের বাঁচতে বাধা দেয় এবং তারা 3 মাস বয়সের আগে মারা যায়। এই কারণেই মহিলার পক্ষে সময় মতো স্ত্রীরোগ বিশেষজ্ঞের সাথে দেখা করা গুরুত্বপূর্ণ, যিনি, পরীক্ষা পরিচালনা করার সময়, কোনও মহিলায় ডায়াবেটিসের বিকাশ সনাক্ত করতে সহায়তা করবে।
এই রোগটি নেতিবাচকভাবে কেবল মায়ের অবস্থাকেই প্রভাবিত করে না, তবে নবজাতকেরও, যেহেতু বেশিরভাগ ক্ষেত্রে তারা সিজারিয়ান বিভাগ ব্যবহার করে জন্মগ্রহণ করে, যা প্রায়শই বাচ্চাদের বিকাশের ক্ষতি করে। এছাড়াও, কোনও মহিলার দেহে ডায়াবেটিস এবং উচ্চ গ্লুকোজ থেকে, তার প্রসবকালীন সময়ে 4 গুণ বেশি আঘাত পেয়েছিল, যা তার স্বাস্থ্যের উপরও নেতিবাচক প্রভাব ফেলে। সুতরাং, গর্ভকালীন সময় আপনার স্বাস্থ্যের যত্ন সহকারে নিরীক্ষণ করা গুরুত্বপূর্ণ, কারণ আপনি কেবল আপনার স্বাস্থ্যের জন্যই নয়, এখনও বিকাশমান এবং ক্রমবর্ধমান ভ্রূণের সুস্বাস্থ্যের জন্যও দায়ী।
ডায়াবেটিক ফেটোপ্যাথি হ'ল ভ্রূণের অবস্থা এবং তারপরে নবজাতক, যা ডায়াবেটিসে আক্রান্ত মায়ের সংক্রমণের ফলে নির্দিষ্ট অস্বাভাবিকতার কারণে ঘটে। গর্ভের শিশুর বিকাশের এই সুস্পষ্ট বিচ্যুতিগুলি প্রথম ত্রৈমাসিকের মধ্যে সক্রিয়ভাবে নিজেকে প্রকাশ করতে শুরু করে, বিশেষত যদি গর্ভাবস্থার আগে মহিলা এই রোগে ধরা পড়েছিল।
শিশুর মধ্যে কী ধরনের বিকাশজনিত ব্যাধি ঘটেছে তা বোঝার জন্য, ডাক্তার একাধিক রক্ত পরীক্ষা (সাধারণ বিশ্লেষণ, ব্যায়ামের সাথে গ্লুকোজের পরীক্ষা ইত্যাদি) নির্ধারণ করেন, যার জন্য প্রাথমিক পর্যায়ে ভ্রূণের বিকাশের ত্রুটিগুলি সনাক্ত করা সম্ভব। এছাড়াও এই সময়ে, স্ত্রীরোগ বিশেষজ্ঞ গর্ভের ভ্রূণের অবস্থা মূল্যায়ন করে এবং লেসিথিনের জন্য অ্যামনিয়োটিক তরল পরীক্ষা করে। একই সময়ে, কোনও মহিলার জন্য একটি সাংস্কৃতিক বিশ্লেষণ এবং ফেনা পরীক্ষা করা গুরুত্বপূর্ণ, যা ডায়াবেটিসের সূত্রপাতের সাথে সম্পর্কিত ভ্রূণের বিকাশে অস্বাভাবিকতার উপস্থিতি প্রকাশ করবে। যদি রোগটি নিশ্চিত হয়ে যায়, তবে প্রসবের পরে নবজাতকের অবস্থাটি অ্যাপাগার স্কেলে মূল্যায়ন করা হয়।
ডায়াবেটিসে আক্রান্ত মায়ের সংক্রমণের সময় নবজাতকের স্বাস্থ্যের অবস্থার পরিবর্তনগুলি লক্ষ্য করা কঠিন নয়। প্রায়শই এটি এ জাতীয় বিচ্যুতি দ্বারা প্রকাশিত হয়:
- হাইপোগ্লাইসেমিয়ার উপস্থিতি,
- শ্বাসযন্ত্রের ব্যাধি
- অপুষ্টি,
- দৈত্যবাদ (একটি শিশু একটি বড় ওজন নিয়ে জন্মগ্রহণ করে, কমপক্ষে 4 কেজি),
- জন্মগত ত্রুটি
- hypocalcemia।
গুরুত্বপূর্ণ: জন্মের পরপরই নবজাতকের অবস্থা ফুসফুসের ভ্রূণ গঠনে বিলম্বের কারণে ঘটে যা এর স্বাস্থ্যের উপর প্রভাব ফেলে - বাচ্চা শক্ত শ্বাস নিতে শুরু করে, শ্বাসকষ্ট হয় এবং শ্বাসকষ্টের অন্যান্য সমস্যা দেখা দেয়।
গর্ভবতী মায়ের যথাযথ চিকিত্সা করার সাথে, ভ্রূণের ডায়াবেটিক ভ্রোপ্যাথি নাও থাকতে পারে যদি, গর্ভকালীন প্রথম 3 মাসের মধ্যে, চিকিত্সকরা দেহে গ্লুকোজের মাত্রা কঠোরভাবে পর্যবেক্ষণ করেন। এই ক্ষেত্রে, স্ত্রীরোগ বিশেষজ্ঞরা বলছেন যে কেবলমাত্র 4% নবজাতক যাদের মায়েরা চিকিত্সার পরামর্শগুলি মেনে চলেন না এবং সঠিক সময়ে ডাক্তারের সাথে দেখা করেননি এ জাতীয় অসঙ্গতি দেখা দেয়। অতএব, নিয়মিত স্ত্রীরোগ বিশেষজ্ঞের সাথে দেখা করা জরুরী যাতে তিনি শিশুর অস্বাভাবিকতাগুলি সনাক্ত করতে পারেন এবং তাদের নির্মূলের জন্য যথাযথ ব্যবস্থা গ্রহণ করতে পারেন - তবেই শিশুটি সুস্থভাবে জন্মগ্রহণ করতে পারে এবং জীবনকে ছাপিয়ে যাওয়ার মতো গুরুতর সমস্যা না ঘটে।
ভ্রূণ এবং নবজাতক উভয় ক্ষেত্রেই রোগের উপস্থিতি নির্ধারণ করা কঠিন নয়। প্রায়শই এটি বেশ কয়েকটি লক্ষণগুলির কারণে ঘটে যা লক্ষ্য করা খুব কঠিন:
- মুখে ফোলা ভাব,
- ভারী ওজন, কখনও কখনও 6 কেজি পৌঁছে,
- নরম ত্বক এবং ফোলা টিস্যু
- একটি ত্বকের ফুসকুড়ি subcutaneous রক্তক্ষরণের সদৃশ,
- ত্বকের সায়ানোসিস,
- ছোট অঙ্গ
এছাড়াও, নবজাতকের ক্ষেত্রে শ্বাসকষ্টের সমস্যাগুলি সনাক্ত করতে পারে যা সার্ফ্যাক্ট্যান্টের অভাবের ফলে উদ্ভূত হয় (ফুসফুসের একটি বিশেষ পদার্থ যা তাদের প্রথমবারের মতো শ্বাসকষ্টের সময় শ্বাসকষ্টের সাথে খুলতে এবং একসাথে আটকে থাকতে দেয় না)।
নবজাতকের জন্ডিস রোগের একটি বৈশিষ্ট্যযুক্ত লক্ষণও।
গুরুত্বপূর্ণ: এই অবস্থার শারীরবৃত্তীয় জন্ডিসের সাথে বিভ্রান্ত হওয়া উচিত নয়, নির্দিষ্ট কারণে বিকাশ করা উচিত। যদিও এই রোগের লক্ষণগুলি একই, তবে জটিল থেরাপির সাহায্যে ডায়াবেটিক ভ্রোপ্যাথিতে জন্ডিসের চিকিত্সা করা প্রয়োজন, যখন এই রোগের কার্যকরী কোর্স ভ্রূণের জন্মের 7-14 দিন পরে অদৃশ্য হয়ে যায়।
নবজাতকের স্নায়ুজনিত ব্যাধিও ভ্রোপ্যাথিতে ঘটে, ফলে মায়ের ডায়াবেটিসে আক্রান্ত হয়। এই ক্ষেত্রে, শিশুর পেশীর স্বর হ্রাস পায়, শিশু স্বাভাবিকভাবে ঘুমাতে পারে না, ক্রমাগত কাঁপতে থাকে এবং তার চোষা প্রতিবিম্বকে প্রতিরোধ করে।
ডায়াবেটিস মেলিটাসের ফলে ভবিষ্যতে একজন মায়ের ইনসুলিনের গঠন হ্রাস হয় - এটি অগ্ন্যাশয়ের হরমোন, যা শরীর থেকে গ্লুকোজ অপসারণের জন্য দায়ী। এর ফলস্বরূপ, রক্তে শর্করার পরিমাণ তীব্রভাবে বেড়ে যায়, যা শিশুর দ্বারা অতিরিক্ত গ্লুকোজ উত্পাদনের দিকে পরিচালিত করে, যা প্ল্যাসেন্টার মাধ্যমে এটি প্রবেশ করে। ফলস্বরূপ, ভ্রূণের অগ্ন্যাশয় একটি উচ্চ পরিমাণে ইনসুলিন উত্পাদন করে, যা চর্বি উপস্থিতির দিকে পরিচালিত করে, যা সন্তানের অতিরিক্ত পরিমাণে জমা হয়। এবং যেমনটি আপনি জানেন, অতিরিক্ত ওজন যে কোনও ব্যক্তির ক্ষতি করে, এটি নবজাতক বা প্রাপ্তবয়স্ক হোক না কেন, তাই এটি শিশুর মধ্যে জমা হওয়া থেকে রোধ করা গুরুত্বপূর্ণ, কারণ তারা ইনসুলিনের উত্পাদন বৃদ্ধির ফলে প্রায়শই মৃত্যুর দিকে পরিচালিত করে।
গর্ভকালীন ডায়াবেটিসে আক্রান্ত মাতেও ভ্রূণের সংক্রমণ দেখা দিতে পারে, যা মহিলা শরীর দ্বারা ইনসুলিনের অপর্যাপ্ত উত্পাদন দ্বারা হয়। এর ফলস্বরূপ, শিশু পর্যাপ্ত পরিমাণে গ্লুকোজ গ্রহণ করে না এবং বিপরীতে, মায়ের গ্লুকোজ অতিরিক্ত থাকে। এই ঘটনাটি গর্ভাবস্থার পরবর্তী পর্যায়ে ঘটে, সুতরাং এটি নবজাতকের স্বাস্থ্যের পক্ষে কম ক্ষতিকারক এবং জন্মের পরপরই চিকিত্সাতে প্রতিক্রিয়া জানাতে সক্ষম।
একজন গর্ভবতী মহিলাকে ভ্রূণের সংক্রমণের নিশ্চয়তা দেওয়ার জন্য কয়েকটি সিরিজ পাস করতে হবে:
- চিকিত্সা ইতিহাস
- অ্যামনিয়োটিক তরল
- বড় ভ্রূণের আকারগুলি যে সময়সীমা পূরণ করে না,
- কোনও সন্তানের অভ্যন্তরীণ অঙ্গগুলির আকার লঙ্ঘন, যা আল্ট্রাসাউন্ডের সময় লক্ষ্য করা যায়।
নবজাতকের জন্ম দেওয়ার পরপরই তাকে একাধিক পরীক্ষা ও বিশ্লেষণও দেওয়া হয়:
- শরীরের ওজন পরিমাপ, অনুপাত এবং পেটের অবস্থা মূল্যায়ন,
- পলিসিথেমিয়া (লোহিত রক্ত কণিকার শতাংশ বেড়েছে),
- হিমোগ্লোবিনের স্তর বিশ্লেষণ, যা ডায়াবেটিক ভ্রোপ্যাথিতে বেশ কয়েকবার বৃদ্ধি পেয়েছে,
- জৈব রাসায়নিক রক্ত পরীক্ষা।
এছাড়াও, নবজাতকের একজন শিশু বিশেষজ্ঞ এবং এন্ডোক্রিনোলজিস্টের সাথে দেখা করা উচিত, যিনি সন্তানের অবস্থার মূল্যায়ন করতে এবং সঠিক চিকিত্সার নির্দেশ দিতে সহায়তা করবেন।
শিশুর চিকিত্সা বিভিন্ন পর্যায়ে করা হয়, যা স্বাস্থ্যের সাধারণ অবস্থার উপর নির্ভর করে:
- প্রতি আধা ঘন্টা পরে, দুধ খাওয়ানোর সাথে সাথে শিশুকে একটি গ্লুকোজ দ্রবণ আনা হয়। হাইপোলিকেমিয়া নির্মূল করার জন্য এটি প্রয়োজনীয়, যা মায়ের দেহ থেকে (আন্তঃদেশীয় বিকাশের সাথে) প্রচুর পরিমাণে সন্তানের রক্তে গ্লুকোজ হ্রাসের ফলস্বরূপ প্রদর্শিত হয়। অন্যথায়, এর পরিচিতির অভাবে, একটি নবজাতক মারা যেতে পারে।
- যান্ত্রিক বায়ুচলাচল, শিশুর দুর্বল বা দুর্বল শ্বাসের ফলে। এটি অবশ্যই বাহিত হবে যতক্ষণ না শিশুর শরীর স্বাধীনভাবে সার্ফ্যাক্ট্যান্ট উত্পাদন শুরু করে, যা ফুসফুসের সম্পূর্ণ খোলার জন্য প্রয়োজনীয়।
- স্নায়বিক অসুস্থতা সহ, শিশুকে ম্যাগনেসিয়াম এবং ক্যালসিয়াম দিয়ে ইনজেকশন দেওয়া হয়।
- নবজাতকের জন্ডিসের চিকিত্সা হিসাবে, প্রতিবন্ধী লিভারের ক্রিয়া দ্বারা প্রকাশিত, ত্বক এবং চোখের প্রোটিনের হলুদ হওয়া, অতিবেগুনী ব্যবহৃত হয়।
প্রতিটি মহিলারই জানা উচিত যে কেবলমাত্র নবজাতকের জটিল চিকিত্সা তাকে এই রোগ থেকে উত্তরণ করতে এবং তার পুনর্বার উপস্থিতিকে বাদ দিতে সহায়তা করবে। অতএব, আপনার শক্তি অর্জন এবং শিশুটি সুস্থ এবং সুস্থভাবে বৃদ্ধি পায় তা নিশ্চিত করার জন্য সর্বাত্মক প্রচেষ্টা করা প্রয়োজন।
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির কারণ হ'ল গর্ভবতী মায়ের ডায়াবেটিস
চিকিত্সকরা গড়পড়তা 0.5% গর্ভবতী মহিলাদের মধ্যে ডায়াবেটিস নির্ণয় করেন। প্রতি দশম গর্ভবতী মহিলার মধ্যে ইনসুলিন-নির্ভর ডায়াবেটিস মেলিটাস (টাইপ 2 ডায়াবেটিস মেলিটাস) এর সাধারণত বায়োকেমিকাল শিফটগুলি পাওয়া যায়। এটি তথাকথিত গর্ভকালীন ডায়াবেটিস, যা সময়ের সাথে সাথে এই মহিলাদের অর্ধেকের মধ্যে ডায়াবেটিসে পরিণত হয়।
গর্ভাবস্থায় ইনসুলিন নির্ভর ডায়াবেটিস (টাইপ 1 ডায়াবেটিস মেলিটাস) আক্রান্ত মহিলারা হাইপারগ্লাইসেমিয়া এবং কেটোসিডোসিসের সময়কালে যেতে পারেন, যা হাইপোগ্লাইসেমিয়ার সময়কালে প্রতিস্থাপন করা যেতে পারে।
ketoacidosis ইনসুলিনের অভাবজনিত কার্বোহাইড্রেট বিপাকের লঙ্ঘন.
আপনি যদি সময়মতো এটি বন্ধ না করেন তবে ডায়াবেটিক কেটোসিডোটিক কোমা বিকাশ ঘটে। অধিকন্তু, ডায়াবেটিসে আক্রান্ত মহিলাদের এক তৃতীয়াংশে গর্ভাবস্থা জটিলতাগুলির সাথে ঘটে, বিশেষত জেস্টোসিসের মতো। একে দেরীতে টক্সিকোসিসও বলা হয়। এক্ষেত্রে কিডনি, রক্তনালী এবং ভবিষ্যতের মায়ের মস্তিষ্কের কাজ অবনতি হচ্ছে। বৈশিষ্ট্যযুক্ত বৈশিষ্ট্য হ'ল প্রস্রাব পরীক্ষায় প্রোটিন সনাক্তকরণ এবং রক্তচাপ বৃদ্ধি are
আধুনিক চিকিত্সা জ্ঞানের একটি বিশাল সঞ্চয় আছে সত্ত্বেও, এবং চিকিত্সকরা অনেক বেশি অভিজ্ঞ হয়ে উঠেছিলেন এবং প্রায়শই সব ধরণের জটিলতা এবং অসঙ্গতিগুলির মুখোমুখি হন, এমনকি গর্ভবতী মহিলাদের মধ্যে টাইপ 1 ডায়াবেটিস সংশোধন করার সময়ও, প্রায় 30% শিশু ডায়াবেটিক ভ্রোপ্যাথি নিয়ে জন্মগ্রহণ করে।
ডায়াবেটিক ফেটোপ্যাথি এমন একটি রোগ যা গর্ভবতী মহিলার ডায়াবেটিসের (বা প্রিডিবিটিক স্টেট) ফলস্বরূপ ভ্রূণের মধ্যে বিকাশ লাভ করে। এটি অগ্ন্যাশয়, কিডনি এবং মাইক্রোভাসক্ল্যাচারের জাহাজের পরিবর্তনগুলিতে ব্যাঘাত ঘটায়।
পরিসংখ্যানগুলি আমাদের জানায় যে টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলায় পেরিনিটাল পিরিয়ডে (গর্ভাবস্থার 22 তম সপ্তাহ থেকে জন্মের পরে 7 তম দিন পর্যন্ত) ভ্রূণের মৃত্যুর হার স্বাভাবিকের চেয়ে 5 গুণ বেশি এবং জীবনের 28 তম দিনের আগে শিশুদের মৃত্যুর হার (নবজাতক) 15 বারের বেশি
ডায়াবেটিক ভ্রূণপ্যাথিযুক্ত শিশুরা বেশিরভাগ ক্ষেত্রে দীর্ঘস্থায়ী ইন্টারপিউরাইন হাইপোক্সিয়ায় ভোগেন এবং প্রসবের সময় মারাত্মক বা মাঝারি শ্বাসকষ্ট বা শ্বাস প্রশ্বাসের হতাশা দেখা দেয়। জন্মের সময়, এই জাতীয় শিশুদের ওজন বেশি হয়, এমনকি যদি ভ্রূণ অকাল জন্মগ্রহণ করেও, এর ওজন সাধারণ শিশুর মতো হতে পারে।
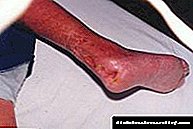
- অতিরিক্ত ওজন (4 কেজির বেশি),
- ত্বকের একটি নীল-লালচে বর্ণ রয়েছে,
- চর্মরোগটি পাতলা চিকিত্সা হেমোরজেজ আকারে,
- নরম টিস্যু এবং ত্বকের ফোলাভাব,
- মুখ ফোলা
- বড় পেট, যা অত্যধিকভাবে বিকশিত সাবকুটেনিয়াস ফ্যাটি টিস্যুর সাথে সম্পর্কিত,
- সংক্ষিপ্ত, ট্রাঙ্ক, অঙ্গ,
- শ্বাসকষ্ট
- রক্ত পরীক্ষায় লোহিত রক্তকণিকার (লাল রক্তকণিকা) কন্টেন্ট বৃদ্ধি করে,
- উচ্চতর হিমোগ্লোবিন স্তর,
- গ্লুকোজ হ্রাস
- জন্ডিস (ত্বক এবং চোখের প্রোটিন)।
এটি লক্ষণীয় যে এই প্রকাশটি শারীরবৃত্তীয় জন্ডিসের সাথে বিভ্রান্ত হওয়া উচিত নয়, যা জীবনের 3-4 দিনের মধ্যে নিজেকে প্রকাশ করে এবং স্বাধীনভাবে 7-8 তম দিন পেরিয়ে যায়। ডায়াবেটিক ভ্রোপ্যাথির ক্ষেত্রে, জন্ডিস লিভারের প্যাথলজিকাল পরিবর্তনের লক্ষণ এবং হস্তক্ষেপ এবং চিকিত্সা চিকিত্সা প্রয়োজন।
নবজাতকের জীবনের প্রথম ঘন্টাগুলিতে স্নায়বিক রোগ যেমন:
- পেশী স্বন হ্রাস
- চোষা প্রতিবিম্বের অত্যাচার,
- হ্রাস কার্যকলাপ তীব্রভাবে হাইপার-এক্সিটিবিলিটি দ্বারা প্রতিস্থাপিত হয় (সীমানা কাঁপানো, অনিদ্রা, উদ্বেগ)।
ডায়াবেটিসে আক্রান্ত একজন গর্ভবতী মহিলার শিশুর জন্মের আগে থেকেই ডায়াবেটিক ফ্যালোপ্যাথি ধরা পড়ে। এর পূর্বশর্ত হ'ল মায়ের চিকিত্সা ইতিহাস (গর্ভাবস্থায় ডায়াবেটিস মেলিটাস বা প্রিডিব্যাটিক অবস্থার রেকর্ডের উপস্থিতি)।
ডায়াবেটিক ভ্রূণ রোগের ভ্রূণের জন্য কার্যকর ডায়াগনস্টিক পদ্ধতি হ'ল আল্ট্রাসাউন্ড ডায়াগনস্টিক্স, যা গর্ভাবস্থার 10-14 সপ্তাহের মধ্যে সঞ্চালিত হয়। আল্ট্রাসাউন্ড লক্ষণগুলি দেখাতে পারে যা এই রোগের পূর্বসূরি:
- প্রদত্ত গর্ভকালীন বয়সের জন্য ভ্রূণের আকার আদর্শের চেয়ে বড়,
- দেহের অনুপাতগুলি নষ্ট হয়ে গেছে, লিভার এবং প্লীহা হাইপারট্রোফাইড হয়,
- অ্যামনিয়োটিক তরল পরিমাণ বৃদ্ধি।
ডাক্তাররা যেমন একজন মহিলা এবং তার অনাগত সন্তানের পরীক্ষা গ্রহণ করেন এবং "ডায়াবেটিক ভ্রোপ্যাথি" নির্ণয়ের জন্য আত্মবিশ্বাসের সাথে তথ্য তুলনা করেন, তত্ক্ষণাত্ চিকিত্সা শুরু করা উচিত, যা শিশুর উপর এই রোগের ক্ষতিকারক প্রভাবগুলির ঝুঁকি হ্রাস করতে সহায়তা করবে।
গর্ভাবস্থার পুরো সময়কালে, চিনি এবং রক্তচাপ পর্যবেক্ষণ করা হয়। একজন চিকিত্সকের পরামর্শ অনুসারে অতিরিক্ত ইনসুলিন থেরাপির পরামর্শ দেওয়া যেতে পারে। এই সময়ের মধ্যে পুষ্টি সুষম হওয়া উচিত এবং মা এবং শিশুর জন্য প্রয়োজনীয় সমস্ত ভিটামিন থাকতে হবে, যদি এটি পর্যাপ্ত পরিমাণে না হয় তবে ভিটামিনাইজেশনের একটি অতিরিক্ত কোর্স নির্ধারণ করা যেতে পারে। ডায়েটটি কঠোরভাবে মেনে চলা, চর্বিযুক্ত খাবারগুলির অত্যধিক পরিমাণে এড়ানো, প্রতিদিনের ডায়েটটি 3000 কিলোক্যালরিতে সীমাবদ্ধ করা প্রয়োজন। জন্মের নির্ধারিত তারিখের অল্প অল্প আগেই হজমযোগ্য শর্করা যুক্ত ডায়েট সমৃদ্ধ করা ভাল।
পর্যবেক্ষণ এবং আল্ট্রাসাউন্ডের ভিত্তিতে, চিকিত্সকরা প্রসবের অনুকূল সময়কাল নির্ধারণ করে। যদি গর্ভাবস্থা জটিলতা ছাড়াই এগিয়ে যায়, তবে প্রসবের জন্য সবচেয়ে অনুকূল সময় গর্ভাবস্থার 37 সপ্তাহ হিসাবে বিবেচিত হয়। যদি গর্ভবতী মা বা ভ্রূণের কোনও স্পষ্ট হুমকি থাকে তবে তারিখগুলি স্থানান্তরিত হতে পারে।
শ্রমের ক্ষেত্রে মহিলাদের মধ্যে গ্লাইসেমিয়া বাধ্যতামূলক। চিনির অভাব দুর্বল সংকোচনের কারণ হতে পারে, কারণ গ্লুকোজ বিপুল পরিমাণে জরায়ু সংকোচনে ব্যয় করা হয়। শক্তির অভাবের কারণে, সন্তানের জন্মের সময় বা তাদের পরে কোনও মহিলার পক্ষে জন্ম দেওয়া কঠিন হয়ে পড়ে, চেতনা হ্রাস সম্ভব হয় এবং বিশেষত কঠিন ক্ষেত্রে হাইপোগ্লাইসেমিক কোমায় পড়ে যায়।
যদি কোনও মহিলার হাইপোগ্লাইসেমিয়ার লক্ষণ থাকে, তবে তাদের দ্রুত কার্বোহাইড্রেটগুলি দিয়ে বন্ধ করা প্রয়োজন: এটি 100 মিলি প্রতি 1 মিলি 1 চামচ চিনি এবং জলের অনুপাতে মিষ্টি জল পান করার পরামর্শ দেওয়া হয়, যদি অবস্থার উন্নতি না হয়, তবে একটি 5% গ্লুকোজ দ্রবণটি শিরা 500 টির পরিমাণে অন্তর্বর্তীভাবে পরিচালিত হয় (ড্রপার সহ) মিলি। খিঁচুনি সহ, হাইড্রোকার্টিসোনটি 100 থেকে 200 মিলিগ্রামের পরিমাণে, পাশাপাশি 1 মিলির বেশি নয় অ্যাড্রেনালাইন (0.1%) পরিচালিত হয়।
জন্মের আধ ঘন্টা পরে বাচ্চাকে 5% গ্লুকোজ দ্রবণ দিয়ে ইনজেকশন দেওয়া হয়, এটি হাইপোগ্লাইসেমিয়ার বিকাশ এবং এর সাথে সম্পর্কিত জটিলতা রোধ করতে সহায়তা করে।
প্রসবের মধ্যে অত্যন্ত মহিলা, প্রসবের পরে তাকে যে পরিমাণ ইনসুলিন দেওয়া হয় তা 2-3 বার হ্রাস পায়। রক্তের গ্লুকোজের মাত্রা হ্রাস পাওয়ার সাথে সাথে এটি হাইপোগ্লাইসেমিয়া প্রতিরোধে সহায়তা করে। জন্মের পরে দশমীর মধ্যে, নরমোগ্লাইসেমিয়া সেই মানগুলিতে ফিরে আসে যা গর্ভাবস্থার আগে কোনও মহিলার বৈশিষ্ট্য ছিল।
ডায়াবেটিক ভ্রূণপ্যাথি থেকে উদ্ভূত জটিলতা এবং ফলাফলগুলি খুব বৈচিত্র্যময় হতে পারে এবং নবজাতকের শরীরে অপরিবর্তনীয় পরিবর্তন বা মৃত্যু হতে পারে, উদাহরণস্বরূপ:
- ভ্রূণের ডায়াবেটিক ফিউটোপ্যাথি একটি নবজাতকের মধ্যে ডায়াবেটিসে পরিণত হতে পারে, তথাকথিত নবজাতক ডায়াবেটিস মেলিটাস,
- নবজাতকের রক্ত এবং টিস্যুতে সমালোচনামূলকভাবে কম অক্সিজেন সামগ্রী,
- নবজাতকের শ্বাসকষ্টের সিন্ড্রোম,
- নাভিক কেটে দেওয়ার পরে, মায়ের গ্লুকোজ শিশুর রক্তে প্রবাহ বন্ধ করে দেয় (হাইপোগ্লাইসেমিয়া হয়), যখন অগ্ন্যাশয় পূর্বের খণ্ডে গ্লুকোজ প্রক্রিয়াকরণের জন্য ইনসুলিন উত্পাদন করতে থাকে। এই পরিস্থিতি অত্যন্ত বিপজ্জনক এবং নবজাতকের মৃত্যুর কারণ হতে পারে,
- নবজাতকের ক্ষেত্রে, প্রতিবন্ধী খনিজ বিপাকের ঝুঁকি বেড়ে যায়, যা ম্যাগনেসিয়াম এবং ক্যালসিয়ামের অভাবের সাথে সম্পর্কিত, এটি কেন্দ্রীয় স্নায়ুতন্ত্রের কার্যগুলিকে নেতিবাচকভাবে প্রভাবিত করে। পরবর্তীকালে, এই ধরনের শিশুরা মানসিক এবং মানসিক ব্যাধিগুলিতে ভুগতে পারে এবং বিকাশে পিছিয়ে থাকতে পারে,
- তীব্র হার্টের ব্যর্থতার ঝুঁকি,
- 2 ডায়াবেটিস টাইপ করার জন্য শিশুর প্রবণতা হওয়ার ঝুঁকি রয়েছে,
- স্থূলতা।
গর্ভাবস্থায় চিকিত্সকদের সমস্ত ব্যবস্থাপত্র এবং তাদের স্বাস্থ্যের যত্ন সহকারে পর্যবেক্ষণের সাপেক্ষে, চিকিত্সকরা ডায়াবেটিস এবং তার শিশু উভয়ই গর্ভবতী মহিলার পক্ষে অনুকূল প্রাক্কলন দেন।
প্রতিবন্ধী গ্লুকোজ বিপাকজনিত মহিলাদের গর্ভাবস্থায় অবিচ্ছিন্ন চিকিত্সা তদারকি করা প্রয়োজন, যেহেতু একটি শিশুর উচ্চ রক্তে শর্করার কারণে একাধিক প্যাথলজগুলি ঘটতে পারে, কখনও কখনও জীবনের সাথে বেমানান হয়। গর্ভস্থ ভ্রূণপ্যাথিতে শিশুর অত্যধিক ওজনের কারণে অঙ্গগুলির জন্মগত জন্মগত অসুস্থতা, গর্ভে শ্বাসকষ্ট এবং তত্ক্ষণাত জন্মের পরে অকাল জন্ম এবং ট্রমা অন্তর্ভুক্ত থাকে।
ভ্রোপ্যাথির কারণ হ'ল টাইপ 1 ডায়াবেটিস, গর্ভকালীন ডায়াবেটিস, বিপাকের প্রাথমিক পরিবর্তন - প্রতিবন্ধী গ্লুকোজ সহনশীলতা এবং এই রোগের পুনর্জীবনের প্রবণতা এবং টাইপ 2 ডায়াবেটিসকে বিবেচনা করে। মাত্র এক শতাব্দী আগে, ডায়াবেটিসে আক্রান্ত মেয়েরা কেবল উর্বর বয়সে বাঁচেনি। এমনকি ইনসুলিন প্রস্তুতির আগমনের পরেও বিশ জন মহিলার মধ্যে একজনই গর্ভবতী হতে পারে এবং সফলভাবে একটি শিশু জন্ম নিতে পারে, উচ্চ ঝুঁকির কারণে, চিকিত্সকরা গর্ভপাতের জন্য জোর দিয়েছিলেন। ডায়াবেটিস মেলিটাস কার্যত মহিলাকে মা হওয়ার সুযোগ থেকে বঞ্চিত করে। এখন, আধুনিক ওষুধের জন্য ধন্যবাদ, রোগের পর্যাপ্ত ক্ষতিপূরণ সহ একটি সুস্থ বাচ্চা হওয়ার সম্ভাবনা প্রায় 97%।
ডায়াবেটিক ফেটোপ্যাথিতে এমন প্যাথলগুলি অন্তর্ভুক্ত থাকে যা মায়ের স্থির বা পর্যায়ক্রমিক হাইপারগ্লাইসেমিয়ার কারণে ভ্রূণের মধ্যে ঘটে। যখন ডায়াবেটিস থেরাপি অপর্যাপ্ত, অনিয়মিত বা এমনকি অনুপস্থিত থাকে তবে বাচ্চার মধ্যে বিকাশের ব্যাধিগুলি ইতিমধ্যে 1 ম ত্রৈমাসিক থেকে শুরু হয়। গর্ভাবস্থার ফলাফল ডায়াবেটিসের সময়কালের উপর নির্ভর করে না। এর ক্ষতিপূরণের ডিগ্রি, চিকিত্সার সময়োপযোগী সংশোধন, সন্তানের জন্মের সময় হরমোন এবং বিপাকীয় পরিবর্তনগুলি বিবেচনায় নেওয়া, গর্ভধারণের সময় ডায়াবেটিসের জটিলতা এবং সহজাত রোগগুলির উপস্থিতি অত্যন্ত গুরুত্বপূর্ণ।
একজন দক্ষ ডাক্তার দ্বারা বিকাশ করা গর্ভাবস্থার জন্য সঠিক চিকিত্সার কৌশলগুলি আপনাকে একটি স্থিতিশীল সাধারণ রক্তের গ্লুকোজ - রক্তে শর্করার আদর্শ অর্জন করতে দেয়। এক্ষেত্রে কোনও শিশুর ডায়াবেটিক ভ্রোপ্যাথি সম্পূর্ণ অনুপস্থিত বা স্বল্প পরিমাণে পরিলক্ষিত হয়। যদি কোনও গুরুতর অন্তঃসত্ত্বা ত্রুটি না থাকে তবে জন্মের পরপরই সময়োচিত থেরাপি অপ্রতুল ফুসফুসের বিকাশ সংশোধন করতে পারে, হাইপোগ্লাইসেমিয়া দূর করতে পারে। সাধারণত, ডায়াবেটিক ভ্রোপ্যাথির একটি হালকা ডিগ্রি সহ শিশুদের রোগগুলি নবজাতকের পিরিয়ড (জীবনের প্রথম মাস) শেষে শেষ হয়।
যদি হাইপারগ্লাইসেমিয়া প্রায়শই গর্ভাবস্থায় ঘটে, কেটোসিডোসিসের সাথে স্বল্প বিকল্প চিকিত্সা করা হয়, তবে নবজাতকের অভিজ্ঞতা হতে পারে:
- ওজন বৃদ্ধি
- শ্বাসকষ্ট
- বর্ধিত অভ্যন্তরীণ অঙ্গ
- ভাস্কুলার সমস্যা
- চর্বি বিপাক ব্যাধি,
- কশেরুকা, টেলবোন, উরুর হাড়, কিডনি, এর অনুপস্থিতি বা অনুন্নত
- হার্ট এবং মূত্রনালীর ত্রুটি
- স্নায়ুতন্ত্রের গঠনের লঙ্ঘন, সেরিব্রাল গোলার্ধগুলি।
অসম্পৃক্ত ডায়াবেটিস মেলিটাসযুক্ত মহিলাদের ক্ষেত্রে, গর্ভকালীন সময়ে, গুরুতর গেসোটোসিস পরিলক্ষিত হয়, জটিলতার তীব্র অগ্রগতি হয়, বিশেষত নেফ্রোপ্যাথি এবং রেটিনোপ্যাথি, কিডনি এবং জন্মের খালের ঘন ঘন সংক্রমণ, হাইপারটেনসিভ সংকট এবং স্ট্রোক অত্যন্ত সম্ভবত হয়।
প্রায়শই হাইপারগ্লাইসেমিয়া দেখা দেয়, গর্ভপাত হওয়ার ঝুঁকি বেশি - প্রাথমিক পর্যায়ে গড়ের তুলনায় 4 গুণ বেশি। প্রায়শই, অকাল প্রসব শুরু হয়, মৃত শিশু হওয়ার ঝুঁকি 10% বেশি থাকে।
যদি মায়ের রক্তে চিনির অতিরিক্ত পরিমাণ থাকে তবে এটি ভ্রূণেও লক্ষ্য করা যায়, যেহেতু গ্লুকোজ প্লাসেন্টায় প্রবেশ করতে পারে। তিনি অবিচ্ছিন্নভাবে তার বিদ্যুতের প্রয়োজনের চেয়ে অতিরিক্ত পরিমাণে শিশুকে প্রবেশ করে। একসাথে সুগার, অ্যামিনো অ্যাসিড এবং কেটোন দেহ প্রবেশ করে। অগ্ন্যাশয় হরমোন (ইনসুলিন এবং গ্লুকাগন) ভ্রূণের রক্তে স্থানান্তরিত হয় না। এগুলি কেবল গর্ভাবস্থার 9-12 সপ্তাহ থেকে শিশুর দেহে উত্পাদিত হতে শুরু করে। সুতরাং, প্রথম 3 মাস অঙ্গপ্রত্যঙ্গ এবং তাদের বৃদ্ধি কঠিন পরিস্থিতিতে ঘটে: গ্লুকোজ শর্করা টিস্যু প্রোটিন, মুক্ত র্যাডিক্যালগুলি তাদের গঠনকে ব্যহত করে, কেটোনেস গঠনকারী জীবকে বিষ দেয়। এই সময়েই হৃদয়, হাড় এবং মস্তিষ্কের ত্রুটিগুলি গঠিত হয়েছিল।
যখন ভ্রূণ তার নিজস্ব ইনসুলিন উত্পাদন শুরু করে, তখন এর অগ্ন্যাশয় হাইপারট্রোফাইয়েড হয়ে যায়, অতিরিক্ত ইনসুলিনের কারণে স্থূলত্বের বিকাশ ঘটে এবং লেসিথিন সংশ্লেষণ প্রতিবন্ধক হয়।
নবজাতকের মধ্যে ডায়াবেটিক ভ্রোপ্যাথি চাক্ষুষভাবে পরিষ্কারভাবে দেখা যায়, এই জাতীয় শিশুরা স্বাস্থ্যকর বাচ্চাদের থেকে উল্লেখযোগ্যভাবে পৃথক। এগুলি আরও বড়: 4.5-5 কেজি বা তারও বেশি, উন্নত সাবকুটেনিয়াস ফ্যাটযুক্ত একটি বৃহত পেট, প্রায়শ ফোলা, চাঁদযুক্ত আকৃতির মুখ, সংক্ষিপ্ত গলায় with প্লাসেন্টা হাইপারট্রোফাইডও হয়। সন্তানের কাঁধগুলি মাথার চেয়ে অনেক প্রশস্ত, শরীরের তুলনায় অঙ্গগুলি ছোট বলে মনে হয়। ত্বক লাল হয়, একটি নীল বর্ণের সাথে, একটি ফুসকুড়ির সাথে সাদৃশ্যযুক্ত ছোট ছোট রক্তক্ষরণ প্রায়ই দেখা যায়। নবজাতকের সাধারণত চুলের অত্যধিক বৃদ্ধি থাকে, এটি প্রচুর পরিমাণে গ্রীসের সাথে লেপযুক্ত।
নিম্নলিখিত লক্ষণগুলি জন্মের পরেও দেখা দিতে পারে:
- ফুসফুস সোজা করতে পারে না এই কারণে শ্বাসযন্ত্রের ব্যাধিগুলি। পরবর্তী সময়ে, শ্বাসযন্ত্রের গ্রেফতার, শ্বাসকষ্ট, ঘন ঘন জোরে শ্বাস ছাড়াই সম্ভব।
- লিভার ডিজিজের লক্ষণ হিসাবে নবজাতকের জন্ডিস। শারীরবৃত্তীয় জন্ডিসের বিপরীতে, এটি নিজে থেকে পাস করে না তবে চিকিত্সা প্রয়োজন।
- গুরুতর ক্ষেত্রে, পায়ের অনুন্নতি, নিতম্ব এবং পায়ের স্থানচ্যুতি, নিম্নের উগ্রগুলির সংমিশ্রণ, যৌনাঙ্গে অস্বাভাবিক কাঠামো, মস্তিষ্কের অনুন্নত কারণে মাথার আয়তনের হ্রাস লক্ষ্য করা যায়।
চিনি গ্রহণ এবং অতিরিক্ত ইনসুলিনের হঠাৎ বন্ধ হওয়ার কারণে নবজাতক হাইপোগ্লাইসেমিয়া বিকাশ করে। শিশুটি ফ্যাকাশে হয়ে যায়, তার পেশীর স্বর হ্রাস পায়, তারপরে ক্র্যাম্প শুরু হয়, তাপমাত্রা এবং চাপ কমে যায়, হার্ট ব্যর্থতা সম্ভব.
মাতৃ হাইপারগ্লাইসেমিয়া এবং ডায়াবেটিস মেলিটাসের উপস্থিতির তথ্যের ভিত্তিতে গর্ভাবস্থায় ডায়াবেটিক ভ্রোপ্যাথির নির্ণয় করা হয়। ভ্রূণের রোগগত পরিবর্তনগুলি আল্ট্রাসাউন্ড দ্বারা নিশ্চিত করা হয় by
1 ম ত্রৈমাসিকের মধ্যে একটি আল্ট্রাসাউন্ড প্রকাশিত ম্যাক্রোসোমিয়া (সন্তানের উচ্চতা এবং ওজন বৃদ্ধি), প্রতিবন্ধী শরীরের অনুপাত, লিভারের বৃহত আকার, অতিরিক্ত অ্যামনিয়োটিক তরল। 2 য় ত্রৈমাসিকের মধ্যে, আল্ট্রাসাউন্ডের সাহায্যে স্নায়ুতন্ত্র, হাড়ের টিস্যু, হজম এবং মূত্র অঙ্গ, হৃদয় এবং রক্তনালীগুলির ত্রুটিগুলি সনাক্ত করা সম্ভব। গর্ভাবস্থার 30 সপ্তাহ পরে, আল্ট্রাসাউন্ড শিশুর মধ্যে edematous টিস্যু এবং অতিরিক্ত ফ্যাট দেখতে পারে।
ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাকেও বেশ কয়েকটি অতিরিক্ত অধ্যয়ন নির্ধারিত করা হয়:
- ভ্রূণের বায়োফিজিক্যাল প্রোফাইল এটি সন্তানের ক্রিয়াকলাপ, তার শ্বাস প্রশ্বাসের গতিবিধি এবং হার্টের হারের স্থিরতা। ভ্রোপ্যাথির সাথে, শিশুটি আরও সক্রিয়, ঘুমের ব্যবধানগুলি স্বাভাবিকের চেয়ে কম, 50 মিনিটের বেশি নয়। হৃদস্পন্দন ঘন এবং দীর্ঘায়িত ধীর গতি হতে পারে।
- doplerometrii হৃৎপিণ্ডের কার্যকারিতা, ভ্রূণের জাহাজগুলির অবস্থা, নাড়ির রক্তের প্রবাহের পর্যাপ্ততা মূল্যায়ন করার জন্য 30 সপ্তাহে নিয়োগ দেওয়া হয়।
- ভ্রূণের সিটিজি দীর্ঘ সময় ধরে উপস্থিতি এবং হৃদস্পন্দনের মূল্যায়ন করতে হাইপোক্সিয়া সনাক্ত করুন।
- রক্ত পরীক্ষা করা গর্ভবতী মহিলার হরমোন প্রোফাইল নির্ধারণ করতে প্রতি 2 সপ্তাহে 2 ত্রৈমাসিকের সাথে শুরু করা।
একটি নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির রোগ নির্ণয় শিশুর উপস্থিতি এবং রক্ত পরীক্ষা থেকে প্রাপ্ত ডেটাগুলির ভিত্তিতে করা হয়: লাল রক্তকণিকার একটি বর্ধিত সংখ্যা এবং ভলিউম, হিমোগ্লোবিনের একটি বর্ধিত স্তর, চিনির মধ্যে একটি ড্রপ ২.২ মিমোল / এল এবং জন্মের ২- 2 ঘন্টা পরে কম থাকে।
ডায়াবেটিসে আক্রান্ত মহিলার মধ্যে ফ্রিওপ্যাথি সহ একটি সন্তানের জন্মের জন্য বিশেষ চিকিত্সার যত্ন নেওয়া প্রয়োজন। এটি প্রসবের সময় শুরু হয়। বড় ভ্রূণ এবং প্রিক্র্ল্যাম্পিয়ার উচ্চ ঝুঁকির কারণে, একটি নিয়মিত জন্ম সাধারণত 37 সপ্তাহে নির্ধারিত হয়। প্রাথমিক সময়সীমা কেবল তখনই সম্ভব যেখানে ডায়াবেটিক ভ্রোপ্যাথির সাথে অকাল শিশুর বেঁচে থাকার হার খুব কম হওয়ায় পরবর্তী গর্ভাবস্থা মায়ের জীবনকে হুমকিস্বরূপ করে।
প্রসবের সময় মাতৃ হাইপোগ্লাইসেমিয়ার উচ্চ সম্ভাবনার কারণে রক্তের গ্লুকোজ স্তরগুলি নিয়মিত পর্যবেক্ষণ করা হয়। নিম্ন চিনি সময়মত একটি গ্লুকোজ দ্রবণের অন্তঃসত্ত্বা সংশোধন করে।
আপনি কি উচ্চ রক্তচাপ দ্বারা কষ্ট পেয়েছেন? আপনি কি জানেন যে উচ্চ রক্তচাপ হার্ট অ্যাটাক এবং স্ট্রোকের দিকে পরিচালিত করে? সঙ্গে আপনার চাপ স্বাভাবিক করুন। পদ্ধতিটি সম্পর্কে এখানে মতামত এবং প্রতিক্রিয়া >> পড়ুন read
একটি শিশুর জন্মের পরে প্রথমবারের মধ্যে, ভ্রোপ্যাথির সাথে চিকিত্সা সম্ভাব্য ব্যাধিগুলির সংশোধন নিয়ে গঠিত:
- সাধারণ গ্লুকোজ স্তর বজায় রাখা। প্রায় 2 ঘন্টা অন্তর খাওয়ানোর পরামর্শ দেওয়া হয়, বিশেষত স্তন্যের দুধের সাথে। যদি হাইপোগ্লাইসেমিয়া দূর করতে এটি পর্যাপ্ত না হয় তবে একটি 10% গ্লুকোজ দ্রবণ ছোট অংশে অন্তর্বর্তীভাবে পরিচালিত হয়। তার লক্ষ্য রক্তের পরিমাণ প্রায় 3 মিমি / এল। একটি বৃহত বৃদ্ধি প্রয়োজন হয় না, যেহেতু হাইপারট্রফিডযুক্ত অগ্ন্যাশয় অতিরিক্ত ইনসুলিন উত্পাদন বন্ধ করে দেয় এটি প্রয়োজনীয়।
- শ্বাস সমর্থন শ্বাসকে সমর্থন করার জন্য, অক্সিজেন থেরাপির বিভিন্ন পদ্ধতি ব্যবহার করা হয়, সার্ফ্যাক্ট্যান্ট প্রস্তুতি পরিচালনা করা সম্ভব।
- তাপমাত্রা ট্র্যাকিং। ডায়াবেটিক ভ্রূণপ্যাথি সহ কোনও শিশুর শরীরের তাপমাত্রা 36.5 -37.5 ডিগ্রি ধ্রুবক স্তরে বজায় থাকে।
- বৈদ্যুতিন ব্যালেন্স সংশোধন। ম্যাগনেসিয়ামের অভাব 25% ম্যাগনেসিয়াম সালফেটের সমাধান দ্বারা ক্যালসিয়ামের অভাব দ্বারা ক্ষতিপূরণ হয় - ক্যালসিয়াম গ্লুকোনেটের 10% দ্রবণ।
- অতিবেগুনী আলো। জন্ডিস থেরাপি অতিবেগুনী বিকিরণের সেশনগুলিতে থাকে।
ডায়াবেটিক ভ্রোপ্যাথি সহ নবজাতকদের মধ্যে যারা জন্মগত ত্রুটিগুলি এড়াতে সক্ষম হন, রোগের লক্ষণগুলি ধীরে ধীরে হ্রাস পেতে থাকে। 2-3 মাসের মধ্যে, এই জাতীয় শিশুকে স্বাস্থ্যকর থেকে আলাদা করা কঠিন। তার আরও ডায়াবেটিস মেলিটাস হওয়ার সম্ভাবনা নেই এবং এটি মূলত কারণে জিনগত কারণশৈশবকালে ভ্রোপ্যাথির উপস্থিতির চেয়ে।
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের প্রায়শই স্থূলত্ব এবং প্রতিবন্ধী লিপিড বিপাকের প্রবণতা থাকে। 8 বছর বয়সে, তাদের দেহের ওজন সাধারণত গড়ের চেয়ে বেশি হয়, তাদের ট্রাইগ্লিসারাইড এবং কোলেস্টেরলের রক্তের মাত্রা আরও উন্নত হয়।
মস্তিষ্কের কর্মহীনতা 30% বাচ্চাদের মধ্যে দেখা যায়, হৃৎপিণ্ড এবং রক্তনালীগুলির পরিবর্তন - অর্ধেক, স্নায়ুতন্ত্রের জখম - 25%।
সাধারণত, এই পরিবর্তনগুলি সর্বনিম্ন, তবে গর্ভাবস্থায় ডায়াবেটিস মেলিটাসের ক্ষুদ্র ক্ষতিপূরণ সহ, গুরুতর ত্রুটিগুলি পাওয়া যায় যার জন্য বারবার অস্ত্রোপচারের হস্তক্ষেপ এবং নিয়মিত থেরাপির প্রয়োজন হয়।
আপনার গর্ভধারণের ছয় মাস আগে ডায়াবেটিসের সাথে গর্ভাবস্থার জন্য প্রস্তুত করতে হবে। এই সময়ে, রোগের স্থিতিশীল ক্ষতিপূরণ স্থাপন করা, সংক্রমণের সমস্ত দীর্ঘস্থায়ী নিরাময়ের জন্য। সন্তানের জন্মদানের জন্য প্রস্তুততার একটি চিহ্নিতকারী হ'ল গ্লাইকেটেড হিমোগ্লোবিনের স্বাভাবিক স্তর। গর্ভধারণের আগে, গর্ভাবস্থায় এবং প্রসবের সময় নরমোগ্লাইসেমিয়া ডায়াবেটিসে আক্রান্ত মায়ের মধ্যে একটি সুস্থ শিশুর জন্মের পূর্বশর্ত।
রক্তে গ্লুকোজ প্রতি 3-4 ঘন্টা পরিমাপ করা হয়, হাইপার- এবং হাইপোগ্লাইসেমিয়া জরুরিভাবে বন্ধ করা হয়। কোনও শিশুর সময়মতো ডায়াবেটিক ভ্রোপ্যাথি সনাক্তকরণের জন্য, প্রাথমিক পর্যায়ে অ্যান্টিয়েটাল ক্লিনিকে নিবন্ধন করা প্রয়োজন, সমস্ত নির্ধারিত অধ্যয়ন করা উচিত।
গর্ভাবস্থায়, একজন মহিলার নিয়মিত শুধুমাত্র স্ত্রীরোগ বিশেষজ্ঞকেই নয়, ওষুধের ডোজটি সামঞ্জস্য করতে একটি এন্ডোক্রিনোলজিস্টও নিয়মিত যান visit
শিখতে ভুলবেন না! চিনির খোঁজ রাখার একমাত্র উপায় কী পিলস এবং ইনসুলিন? সত্য নয়! আপনি এটি ব্যবহার শুরু করে এটি যাচাই করতে পারেন। আরও পড়ুন >>