টাইপ 1 ডায়াবেটিসের মাধ্যমে গর্ভাবস্থা কি সম্ভব?

গর্ভাবস্থা একটি মহিলার জীবনে একটি উত্তেজনাপূর্ণ এবং উদ্বেগজনক অবস্থা, তবে এটির জন্য শরীরের সমস্ত শক্তির একটি গুরুত্বপূর্ণ স্ট্রেন প্রয়োজন। গর্ভাবস্থায়, সমস্ত ধরণের বিপাক সক্রিয় হয় এবং যদি কোনও বিপাকীয় রোগ হয় তবে এর কোর্সটি অনির্দেশ্যভাবে পরিবর্তিত হতে পারে। গর্ভকালীন সময় কার্বোহাইড্রেট বিপাক আমাদের আজকের নিবন্ধের বিষয়। আমরা আপনাকে বলব যে গর্ভাবস্থা কীভাবে টাইপ 1 এবং টাইপ 2 ডায়াবেটিসের পটভূমির বিরুদ্ধে এগিয়ে যায়, এটি কীভাবে মা এবং ভ্রূণকে হুমকি দেয় এবং কীভাবে এটি মোকাবেলা করতে পারে।
রাশিয়ায়, গর্ভবতী মহিলাদের মধ্যে টাইপ 1 এবং টাইপ 2 ডায়াবেটিসের প্রকোপ 0.9-22%। গর্ভবতী মহিলাদের মধ্যে কার্বোহাইড্রেট বিপাকের ব্যাধিগুলির মধ্যে নিম্নলিখিত ফর্মগুলি আলাদা করা হয়:
1. ডায়াবেটিস, যা গর্ভাবস্থার আগে একটি মহিলার মধ্যে ছিল (গর্ভকালীন ডায়াবেটিস):
- টাইপ 1 ডায়াবেটিস
- টাইপ 2 ডায়াবেটিস
- অন্যান্য ধরণের ডায়াবেটিস মেলিটাস: অগ্ন্যাশয় - প্যানক্রিয়াটাইটিস, অগ্ন্যাশয় নেক্রোসিস আক্রান্ত হওয়ার পরে, ওষুধের ফলে অগ্ন্যাশয়ের ক্ষতি হয়, সংক্রমণে ডায়াবেটিস দ্বারা আক্রান্ত হয়: সাইটোমেগালভাইরাস, রুবেলা, ইনফ্লুয়েঞ্জা ভাইরাস, ভাইরাল হেপাটাইটিস বি এবং সি, ওটিস্টোরচিয়াসিস, ইকিনোকোকোসিস, ল্যাপটপোরিওসিস।
২. গর্ভকালীন ডায়াবেটিস মেলিটাস (জিডিএম)। জিডিএম হ'ল কার্বোহাইড্রেট বিপাকের লঙ্ঘন যা এই গর্ভাবস্থায় বিকশিত হয়েছিল, এর তীব্রতা, প্রাগনোসিস এবং চিকিত্সাও পরিবর্তিত হয়।
যখন ডায়াবেটিসের সাথে গর্ভাবস্থা contraindication হয়:
1) ডায়াবেটিস মেলিটাসের প্রগতিশীল জটিলতার উপস্থিতি (ক্রোলিনাইন ক্লিয়ারেন্স হ্রাসের সাথে নেফ্রোপ্যাটি, কিডনিতে ফিল্টারিং ফাংশন লঙ্ঘনের সাথে), এটি মায়ের জীবনের জন্য একটি বিপদ তৈরি করে।
2) ইনসুলিন-প্রতিরোধী এবং ডায়াবেটিস মেলিটাসের লেবেল রূপগুলি (ডায়াবেটিস, যা ইনসুলিন দ্বারা খারাপভাবে সংশোধন করা হয়, প্রায়শই রক্তে শর্করার মাত্রা, মূত্রের অ্যাসিটোন এবং হাইপোগ্লাইসেমিক অবস্থার মধ্যে লাফ থাকে)।
3) উভয় পত্নীতে ডায়াবেটিসের উপস্থিতি।
4) মায়ের ডায়াবেটিস মেলিটাস এবং আরএইচ সংবেদনশীলতার সংমিশ্রণ (রিসাস - নেতিবাচক মা এবং রিসাস - ইতিবাচক ভ্রূণ)।
5) ডায়াবেটিস এবং সক্রিয় পালমোনারি যক্ষ্মার সংমিশ্রণ।
)) ভ্রূণের জন্মকালীন মৃত্যু (বিশেষত পুনরাবৃত্তি) এবং / বা ক্ষতিপূরণযুক্ত ডায়াবেটিসের বিরুদ্ধে বিকাশের ত্রুটিযুক্ত বাচ্চাদের জন্ম। এই ক্ষেত্রে, উভয় পত্নীর জেনেটিক্সের সাথে পরামর্শ করা জরুরি।
গর্ভাবস্থা এবং টাইপ 1 ডায়াবেটিস
টাইপ 1 ডায়াবেটিস হ'ল এন্ডোক্রাইন সিস্টেমের একটি স্ব-প্রতিরোধক রোগ, যা নিখুঁত ইনসুলিনের ঘাটতির কারণে রক্তে শর্করার দ্বারা বৃদ্ধি পায়।
টাইপ 1 ডায়াবেটিসের উত্তরাধিকারী মা অসুস্থ হলে প্রায় 2%, পিতা অসুস্থ হলে প্রায় 7% এবং পিতা-মাতা উভয়ই অসুস্থ হলে প্রায় 30% থাকে।
টাইপ 1 ডায়াবেটিসের লক্ষণগুলি:
গর্ভবতী মহিলাদের মধ্যে টাইপ 1 ডায়াবেটিসের লক্ষণগুলি বাইরের গর্ভাবস্থার মতোই as তবে গর্ভবতী মহিলাদের মধ্যে, কার্বোহাইড্রেট বিপাকের ওঠানামা আরও প্রকট হতে পারে, প্রথম ত্রৈমাসিকে হাইপারগ্লাইসেমিয়া (উচ্চ রক্তে শর্করার) ঝুঁকি বেড়ে যায়, দ্বিতীয়ত, হাইপোগ্লাইসেমিয়া (রক্তের শর্করাকে সাধারণ মানের নীচে কমিয়ে দেওয়া) হয়।
নিদানবিদ্যা
রক্তের গ্লুকোজ স্তর। গর্ভবতী মহিলাদের মধ্যে, আদর্শ 5.1 মিমি / লিটার পর্যন্ত হয়। বিশ্লেষণের প্রস্তুতি এবং বিতরণ অ-গর্ভবতী থেকে পৃথক নয়। শ্বেত রক্তে সকালে রক্তে শর্করার পরিমাণ খালি পেটে পরিমাপ করা হয়। গ্লাইসেমিয়া নিয়ন্ত্রণের জন্য, রক্তকে দিনে কয়েকবার নমুনা দেওয়া হয়, একে গ্লাইসেমিক প্রোফাইল বলা হয়।
2. চিনি এবং অ্যাসিটোন মূত্র। এই সূচকগুলি অ্যান্টিয়েটাল ক্লিনিকে প্রতিটি প্রস্রাবের গণনের পাশাপাশি প্রতিটি উপস্থিতি দ্বারা নির্ধারিত হয়।
৩.গ্লাইকেটেড হিমোগ্লোবিন (Hb1Ac)। আদর্শ 5.6 - 7.0%।
৪. জটিলতার নির্ণয়। ডায়াবেটিসের জটিলতাগুলি হ'ল পলিনিউরোপ্যাটিস (স্নায়ু ক্ষতি) এবং অ্যাঞ্জিওপ্যাথি (ভাস্কুলার ক্ষতি)। অ্যাঞ্জিওপ্যাথিগুলির মধ্যে আমরা মাইক্রোঞ্জিওপ্যাথিগুলিতে আগ্রহী (ছোট জাহাজের ক্ষতি)।
ডায়াবেটিক নেফ্রোপ্যাথি কিডনিগুলির ছোট ছোট জাহাজগুলির একটি ক্ষত যা ধীরে ধীরে তাদের পরিস্রাবণের কার্যকারিতা হ্রাস এবং রেনাল ব্যর্থতার বিকাশের দিকে পরিচালিত করে। গর্ভাবস্থায় কিডনিতে বোঝা বাড়ে, ততক্ষণে সংক্রমণের ঝুঁকিও বেড়ে যায়। এবং সেইজন্য, প্রসবকালীন ক্লিনিকে প্রতিটি চেহারাও প্রস্রাব নিয়ন্ত্রণ করা হয়।
কিডনির অবস্থার অবনতি গর্ভধারণের contraindication হিসাবে কাজ করতে পারে, হেমোডায়ালাইসিসের জন্য একটি ইঙ্গিত দেয় (একটি কৃত্রিম কিডনি যন্ত্রপাতি) এবং অকাল প্রসব (মায়ের জীবনে ঝুঁকি)।
ডায়াবেটিক রেটিনোপ্যাথি রেটিনার ছোট ছোট পাত্রগুলির একটি ক্ষত। ডায়াবেটিসে আক্রান্ত রোগীর গর্ভাবস্থার পরিকল্পনা করা উচিত, অন্তর্ভুক্ত কারণ কখনও কখনও গর্ভাবস্থার আগে লেজার রেটিনা জমে থাকা রেটিনা বিচ্ছিন্নতার ঝুঁকি হ্রাস করার প্রয়োজন হয়। রেটিনোপ্যাথির শেষ পর্যায়গুলি স্বাধীন প্রসবের জন্য contraindication (আপনি চাপ দিতে পারেন না, কারণ রেটিনা বিচ্ছিন্নতার উচ্চ ঝুঁকি রয়েছে), এবং কখনও কখনও সহ্য করার জন্য।
৫. এছাড়াও, ডায়াবেটিস মেলিটাস আক্রান্ত সমস্ত মহিলার একটি সাধারণ পরীক্ষা করা হয়, যা স্বাস্থ্যের অবস্থা শেষ করে।
- সাধারণ রক্ত পরীক্ষা।
- ইউরিনালাইসিস (ইউরিন প্রোটিন)।
- বায়োকেমিক্যাল রক্ত পরীক্ষা (মোট প্রোটিন, অ্যালবামিন, ইউরিয়া, ক্রিয়েটিনিন, প্রত্যক্ষ এবং অপ্রত্যক্ষ বিলিরুবিন, অ্যালানাইন অ্যামিনোট্রান্সফেরাজ, এস্পারেট অ্যামিনোট্রান্সফেরাজ, ক্ষারীয় ফসফেটেস)।
- কোগুলোগ্রাম (রক্তের জমাটবদ্ধতার সূচক)।
- প্রোটিনের জন্য প্রতিদিনের প্রস্রাবের বিশ্লেষণ।
The. ভ্রূণের নির্ণয়:
- আল্ট্রাসাউন্ড + ডপপ্লেরোমেট্রি (ভ্রূণের সঠিক বিকাশ, ওজন, শর্ত মেনে চলা, ত্রুটির উপস্থিতি, জলের পরিমাণ এবং রক্ত প্রবাহের ক্রিয়াকলাপ মূল্যায়ন করতে)
- ভ্রূণের কার্ডিয়াক ক্রিয়াকলাপ, চলন এবং জরায়ুর সংকোচনের মূল্যায়ন করার জন্য কার্ডিওটোকোগ্রাফি (সিটিজি)
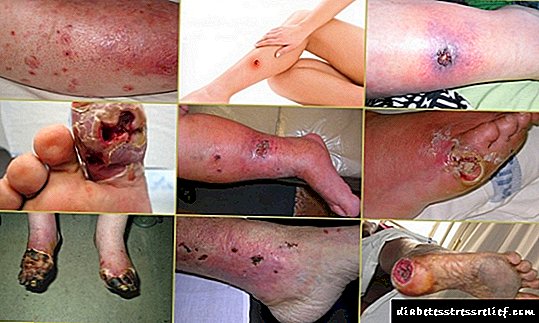
মায়ের জন্য টাইপ 1 ডায়াবেটিসের জটিলতা:
1) ডায়াবেটিস মেলিটাসের একটি অস্থির কোর্স, হাইপোগ্লাইসেমিক রাজ্যে বৃদ্ধি (হাইপোগ্লাইসেমিক কোমা পর্যন্ত রক্তে শর্করার তীব্র হ্রাস), কেটোসিডোসিসের এপিসোডগুলি (রক্ত এবং প্রস্রাবে অ্যাসিটোন বৃদ্ধি, চরম উদ্ভাস কেটোসিডোটিক কোমা)।
2) ডায়াবেটিসের কোর্সের অবনতি এবং ভাস্কুলার জটিলতার অগ্রগতি, হ্যামোডায়ালাইসিসের (কৃত্রিম কিডনি) প্রয়োজনের সাথে দৃষ্টি হারাতে বা কিডনি কার্যক্রমে তীব্র হ্রাস হওয়ার আশঙ্কা পর্যন্ত।
3) গর্ভাবস্থার জটিলতা: প্রিক্ল্যাম্পসিয়া হওয়ার ঝুঁকি, গর্ভাবস্থার অবসানের হুমকি, অকাল থেকে স্রাব জলের বৃদ্ধি, পলিহাইড্রমনিয়স, ভ্রূহ-ত্বকের অপ্রতুলতা, ঘন ঘন মূত্রনালীর সংক্রমণ, বার বার ঘন ঘন ভোভোভ্যাজিনাল ইনফেকশন (ক্যানডিডিসিস এবং অন্যান্য) বৈশিষ্ট্যযুক্ত।
৪) শ্রমের অসঙ্গতি (শ্রমের দুর্বলতা, কাঁধের ডাইস্টোসিয়া, অর্থাত্ জন্মের খালে ভ্রূণের কাঁধ আটকে থাকে, যা মা ও ভ্রূণের জখম করে, প্রসবের সময় ভ্রূণের তীব্র হাইপোক্সিয়া)।
৫) জন্মের আঘাত (টিস্যুগুলি কম স্থিতিস্থাপক হয়, প্রায়শই একটি ছত্রাকের সংক্রমণ দ্বারা আক্রান্ত হয়, একটি বড় ভ্রূণের সাথে মিলিত হয়ে এটি পেরিনিয়াম ফেটে যায়)।
)) সার্জিকাল ডেলিভারির ঝুঁকি বেড়ে যায়। ভ্রূণের বিশাল আকারের কারণে, শ্রম প্রায়শই সিজারিয়ান বিভাগ দ্বারা করা হয়। প্রায়শই ডায়াবেটিসে আক্রান্ত মহিলাগুলি নিয়মিত এবং 39-40 সপ্তাহের তুলনায় এর আগে চালিত হয়। যদি 37 সপ্তাহের মধ্যে শিশুর ইতিমধ্যে 4000 গ্রামেরও বেশি ওজন হয়, তবে গর্ভাবস্থার আরও দীর্ঘায়নের ফলে জটিলতার সংখ্যা বৃদ্ধি হতে পারে। এই জাতীয় রোগীদের ইনসুলিনের ডোজ সামঞ্জস্য করার পরে (এন্ডোক্রিনোলজিস্টের সাথে একসাথে) অবশ্যই পরিকল্পিতভাবে সরবরাহ করা উচিত।
7) প্রসবোত্তর পিউরুলেন্টের ফ্রিকোয়েন্সি - সেপটিক জটিলতা (প্রসবোত্তর এন্ডোমেট্রাইটিস) বৃদ্ধি পায়।
ভ্রূণের জন্য টাইপ 1 ডায়াবেটিস মেলিটাসের জটিলতা:
1) ডায়াবেটিক ফেনোপ্যাথি বা ভ্রূণফেটোপ্যাথি (100% সম্ভাবনা)। ডায়াবেটিক ফেটোপ্যাথি বিভিন্ন রোগের সংমিশ্রণ দ্বারা সৃষ্ট রোগগুলির একটি বৈশিষ্ট্যযুক্ত জটিল (ধ্রুবক হাইপারগ্লাইসেমিয়া, দীর্ঘস্থায়ী ভ্রূণের হাইপোক্সিয়া এবং ডায়াবেটিস মেলিটাসের সহজাত অন্যান্য বিপাকীয় ব্যাধি) দ্বারা সৃষ্ট।

উপরের ছবিতে স্বাভাবিক ওজনযুক্ত ডানদিকে এবং ডায়াবেটিক ভ্রোপ্যাথি সহ দু'জনের বাচ্চা একে অপরের পাশে রয়েছে।
ডায়াবেটিক ফেন্টোপ্যাথির ধারণার মধ্যে ক্লিনিকাল মানদণ্ডের একটি সেট অন্তর্ভুক্ত রয়েছে:
- জন্মের সময় বৃহত ভর এবং দেহের দৈর্ঘ্য (ম্যাক্রোসোমিয়া)।
- ত্বকের অবিচ্ছিন্নতা এবং নীল-বেগুনি রঙ, মূলত জন্মের পরের মুখের (কুশিংয়েড জাতীয় ধরণের মুখ, অনুরূপ প্রাপ্ত বয়স্ক এবং শিশুদের মধ্যে ঘটে থাকে যারা প্রিডনিসোন এবং অন্যান্য গ্লুকোকোর্টিকয়েড হরমোনের সাথে চিকিত্সা পান)। ভ্রূণের সম্ভাব্য অন্তঃসত্ত্বা অপুষ্টি, তবে, এই ক্ষেত্রেও, কুশিংয়েড টাইপ অনুসারে মুখে পরিবর্তন হয়।

- মরফুফেকশনাল অপরিপক্কতা।
- সার্ফ্যাক্ট্যান্টের প্রতিবন্ধী সংশ্লেষণের কারণে শ্বাস প্রশ্বাসজনিত ব্যাধিগুলির সিনড্রোম।
- জন্মগত হার্টের ত্রুটি, 30% পর্যন্ত ক্ষেত্রে কার্ডিওমেগালি।
- অন্যান্য জন্মগত ত্রুটি।
- হেপাটোমেগালি এবং স্প্লেনোমেগালি (লিভার এবং প্লাইয়ের আকারে বৃদ্ধি)।
- নবজাতকের ৮০% ক্ষেত্রে প্রসবোত্তর অভিযোজন লঙ্ঘন: হাইপোগ্লাইসেমিয়া, ভণ্ডাম, এবং হাইপোমাজনেসিয়ার ক্লিনিকাল লক্ষণগুলি (পরীক্ষাগারের তথ্য অনুসারে, পেশী বাধা হতে পারে, গিলে ফেলতে পারে)
ম্যাক্রোসোমিয়া আক্ষরিকভাবে লাতিন ভাষা থেকে "একটি বৃহত দেহ" হিসাবে অনুবাদ করা হয়েছে। মায়ের রক্তে শর্করার অতিরিক্ত সেবনের ফলে, এবং তাই ভ্রূণ শিশুর দ্বারা অতিরিক্ত দেহের ওজন সংগ্রহ করে এবং এটি 4000 গ্রামেরও বেশি ওজনের হয়, শরীরের দৈর্ঘ্য 54 সেন্টিমিটারেরও বেশি is
বড় ফল - 4000 গ্রাম ওজনের একটি ফল। 5000 জিআর অবধি
ফল - একটি দৈত্য - 5000 g এর বেশি ওজনের একটি ফল।
ভ্রূণের ম্যাক্রোসোমিয়া সবসময় ডায়াবেটিস মেলিটাস দ্বারা হয় না, কারণ হতে পারে উভয় পিতামাতার উচ্চ বৃদ্ধি এবং বৃহত্তর সংবিধান, বেকউইথ-উইডিম্যান সিনড্রোম (একটি জন্মগত রোগ যা খুব দ্রুত বর্ধন, অসমীয়াত শরীরের বিকাশ, ক্যান্সারের ঝুঁকি এবং কিছুটা জন্মগত ত্রুটি দ্বারা চিহ্নিত করা হয়), মায়ের মধ্যে স্থূলতা (এমনকি টাইপ 2 ডায়াবেটিসের অভাবেও)।
জন্মগত ত্রুটি।
বেশিরভাগ ক্ষেত্রে, কেন্দ্রীয় স্নায়ুতন্ত্র (মস্তিষ্ক এবং মেরুদণ্ডের কর্ড), হার্ট (হার্টের ত্রুটিগুলি, কার্ডিওমেগালি, অর্থাত্ এর সংকোচনের ক্রিয়াকলাপ হ্রাসের সাথে হার্টের একটি উল্লেখযোগ্য বৃদ্ধি), হাড়ের সিস্টেম, গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্ট (ছোট অবতরণ তন্ত্র সিন্ড্রোম, মলদ্বার অ্যাট্রেসিয়া) এবং জেনিটোরিওনারি ট্র্যাক্ট (অ্যাপ্লাসিয়া) আক্রান্ত হয়। কিডনি, ইউরেটার এবং অন্যদের দ্বিগুণ হওয়া)। ডায়াবেটিস মেলিটাস আক্রান্ত মহিলাদের থেকে শিশুদের মধ্যে, অঙ্গগুলির বিপরীত ("আয়না") ব্যবস্থা করার ঘটনাটি উল্লেখযোগ্যভাবে বেশি সাধারণ।
স্নেহজনিত রিগ্রেশন বা স্নেহশীল ডিস্কিনেসিয়া সিন্ড্রোম রয়েছে (স্যাক্রামের অনুপস্থিতি বা অনুন্নত, টেলবোন, প্রায়শই কটিদেশীয় কশেরুকা, ফিমারের অসম্পূর্ণ বিকাশ)।
গর্ভাবস্থার শুরুর দিকে (4-6 সপ্তাহ) কুসুমের ক্ষতির কারণে ত্রুটিগুলি বিকশিত হয়, যা হাইপারগ্লাইসেমিয়া দ্বারা সৃষ্ট হাইপোক্সিয়ার বিরুদ্ধে বিকাশ করে। যদি কোনও মহিলা রক্তের গ্লুকোজ এবং গ্লাইকেটেড হিমোগ্লোবিনের স্বাভাবিক স্তর সহ একটি প্রস্তুত গর্ভাবস্থার কাছে যান তবে এই ঝুঁকি হ্রাস করা যায়।
বড় ওজন থাকা সত্ত্বেও ডায়াবেটিসে আক্রান্ত শিশুদের প্রাথমিকভাবে ফুসফুস অপরিপক্ক হতে পারে। অতিরিক্ত গ্লাইসেমিয়ায় শরীরে সার্ফ্যাক্ট্যান্টের সংশ্লেষণ ব্যাহত হয়।
সার্ফ্যাক্ট্যান্ট একটি চর্বি জাতীয় উপাদান যা ফুসফুসের ভাসিকুলের অভ্যন্তরে থাকে (যা শিশুটি এখনও সোজা করে না এবং ভেসিকুলের মতো দেখায় না) এবং যেমনটি ছিল সেগুলি লুব্রিকেট করে। সার্ফ্যাক্ট্যান্টকে ধন্যবাদ, পালমোনারি ভেসিকেল (আলভোলি) কমছে না। এটি যখন নবজাতকের ক্ষেত্রে আসে তখন এটি বিশেষভাবে গুরুত্বপূর্ণ। আলভোলির সোজা করা উচিত এবং প্রথম শ্বাস থেকে ইতিমধ্যে আরও পড়ে না। অন্যথায়, শ্বাসযন্ত্রের ব্যর্থতা এবং "নবজাতকের শ্বাসকষ্টের সংকট সিন্ড্রোম" বা "শ্বাস প্রশ্বাসের যন্ত্রণা সিন্ড্রোম" (এসডিআর) নামে একটি শর্ত দ্রুত বিকাশ লাভ করে। এই জরুরি এবং গুরুতর পরিস্থিতি রোধ করতে, এসডিআর প্রায়শই ডেক্সামেথেসোন এর ইনট্রামাসকুলার ইনজেকশন দ্বারা প্রতিরোধ করা হয় এবং সার্ফ্যাক্ট্যান্ট সংশ্লেষণ হরমোন দ্বারা ত্বরান্বিত হয়।
একটি নবজাতকের হাইপোগ্লাইসেমিয়া।
প্রথম-inf২ ঘন্টার মধ্যে পূর্ণ-মেয়াদী শিশুদের মধ্যে ১. / মিমোল / এল এর কম অল্প বয়সী শিশুদের মধ্যে রক্তে শর্করার পরিমাণ হ্রাস, 1.4 মিমি / এল এর চেয়ে কম অল্প বয়সী শিশুর এবং শিশুর মধ্যে প্যালার, ত্বকের আর্দ্রতা, উদ্বেগ, বিরক্ত চিৎকার, শ্বাসনালী আক্রমণ (দীর্ঘায়িত দেরির এপিসোডস) শ্বাস প্রশ্বাস), এবং তারপরে তীক্ষ্ণ অলসতা, চুষার দুর্বল হওয়া, ন্যাস্ট্যাগমাস (চোখের ছন্দোবদ্ধ গতিবিধি যা "নিয়ন্ত্রিত হয় না এবং একদিকে নির্দেশিত হয় না), হাইপোগ্লাইসেমিক কোমায় আলস্য হয়।
Hours২ ঘন্টা পরে, হাইপোগ্লাইসেমিক রাষ্ট্রকে রক্তে শর্করার পরিমাণ ২.২ মিমি / এল এর চেয়ে কম হওয়া হিসাবে বিবেচনা করা হয় এই অবস্থাটি হাসপাতালে নিবিড় চিকিত্সার সাপেক্ষে।
2) ভ্রূণের হাইপোক্সিয়া (ভ্রূণের অবিচ্ছিন্ন অনাহারের অবস্থা, যা বিভিন্ন জটিলতায় জড়িত, আমাদের "ভ্রূণের হাইপোক্সিয়া" নিবন্ধে আরও পড়ুন)। ভ্রূণের হাইপোক্সিয়াও পলিসিথেমিয়া বা রক্ত জমাট বাঁধার সমস্ত রক্তকোষের সংখ্যার বৃদ্ধি ঘটায়। এটি ছোট ছোট জাহাজগুলিতে মাইক্রোথ্রোম্বি গঠনের দিকে পরিচালিত করে এবং নবজাতকের দীর্ঘস্থায়ী জন্ডিসের কারণও হতে পারে।
3) জন্মের আঘাত। একটি ক্লিনিকালি সংকীর্ণ শ্রোণীটি হ'ল ভ্রূণের আকার এবং মায়ের শ্রোণীগুলির আকারের মধ্যে একটি মিল। ডায়াবেটিস মেলিটাসে ভ্রূণের দেহের অদ্ভুততার কারণে, কাঁধের প্যাঁচটি বেশিরভাগ ক্ষেত্রে "মিলিত হয় না", প্রসবের একটি জটিলতা দেখা দেয়, যাকে বলা হয় "কাঁধের ডাইস্টোনিয়া"। ভ্রূণের কাঁধগুলি 1 মিনিটেরও বেশি সময় ধরে জন্মের খালে আটকে যায় এবং আবর্তনটি সম্পূর্ণ করতে পারে না। শ্রমের দ্বিতীয় সময়টি বিলম্বিত হয়, এবং এটি মা এবং ভ্রূণের জন্মের আঘাতের সাথে পূর্ণ।
ভ্রূণের জন্য ডাইস্টোসিয়ার হুমকি:
- কাঁধ এবং / অথবা কলারবোন ভাঙ্গা,
- ব্র্যাচিয়াল নার্ভ প্লেক্সাসের ক্ষতি,
- জরায়ুর অঞ্চলে মেরুদণ্ডের বাহকের জাহাজগুলির ক্ষতি,
- মাথায় আঘাত
- ভ্রূণের শ্বাসকষ্ট (দমবন্ধ),
- অন্তঃসত্ত্বা ভ্রূণের মৃত্যু।
গর্ভাবস্থায় টাইপ 1 ডায়াবেটিসের চিকিত্সা
গর্ভাবস্থায়, আমরা যতটা সম্ভব ওষুধের ব্যবহার সীমাবদ্ধ করার চেষ্টা করি, তবে এটি ইনসুলিনের ক্ষেত্রে প্রযোজ্য নয়। ইনসুলিনের অনুপস্থিতি বা অপর্যাপ্ত ডোজ মা এবং শিশুর উভয়েরই জীবন ও স্বাস্থ্যের জন্য ঝুঁকিপূর্ণ।
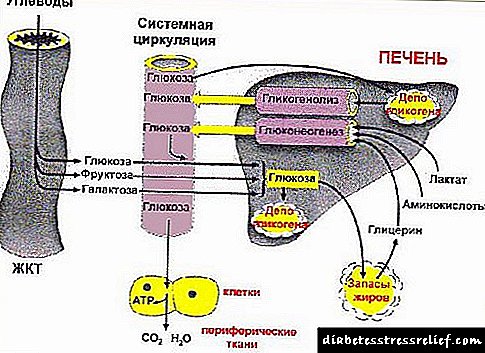
গর্ভাবস্থায়, একই ধরণের ইনসুলিনের প্রস্তুতিগুলি টাইপ 1 ডায়াবেটিসের রোগীদের স্বাভাবিক পরিচালনার মতো ব্যবহার করা হয়। এমনকি আপনার যদি ইতিমধ্যে ইনসুলিন প্রশাসনের জন্য একটি পরিষ্কারভাবে নির্বাচিত পদ্ধতি রয়েছে, তবে গর্ভাবস্থায় এটি সংশোধন করা প্রয়োজন। গর্ভাবস্থায় কার্বোহাইড্রেট বিপাক অস্থিতিশীল, এটি ভ্রূণের পরিবর্তিত প্রয়োজনীয়তার উপর নির্ভর করে, সেইসাথে ভ্রূণের অগ্ন্যাশয় কাজ শুরু করার সময়েও এটি নির্ভর করে।
আমি ত্রৈমাসিক - হাইপোগ্লাইসেমিক অবস্থার প্রবণতা।
- ইনসুলিন প্রয়োজনীয়তা 10 - 20% দ্বারা হ্রাস
- কেটোসিডোসিসের ঝুঁকি বৃদ্ধি (তাড়াতাড়ি টক্সিকোসিস, গর্ভবতী মহিলার বমি বমিভাব)
দ্বিতীয় ত্রৈমাসিক - প্লাসেন্টা (প্রজেস্টেরন, প্লাসেন্টাল ল্যাকটোজেন) দ্বারা হরমোনগুলির সংশ্লেষণ।
- ইনসুলিন প্রতিরোধের বৃদ্ধি
- ইনসুলিনের চাহিদা বৃদ্ধি (2 থেকে 3 বার)
III ত্রৈমাসিক - 36 সপ্তাহের মধ্যে প্লাসেন্টাল কমপ্লেক্সের ক্রিয়াটি ধীরে ধীরে মরে যাচ্ছে
- ইনসুলিনের প্রয়োজনীয়তা হ্রাস
- হাইপোগ্লাইসেমিয়ার ঝুঁকি বৃদ্ধি
প্রসব - উচ্চ মনো - শারীরিক ক্রিয়াকলাপের কারণে হাইপোগ্লাইসেমিয়ার একটি উচ্চ ঝুঁকি।
ওষুধ, ডোজ এবং পদ্ধতি নির্বাচন একটি চিকিত্সক দ্বারা বাহিত করা উচিত - একটি এন্ডোক্রিনোলজিস্ট এবং অন্য কেউ! সর্বোত্তমভাবে নির্বাচিত চিকিত্সার পদ্ধতিতে আপনি একটি স্বাস্থ্যকর বাচ্চা সহ্য করতে এবং আপনার স্বাস্থ্য বজায় রাখতে সক্ষম হন।
পর্যবেক্ষক
প্রাক-গর্ভকালীন ডায়াবেটিসযুক্ত সমস্ত মহিলারা যারা সন্তান ধারণের পরিকল্পনা করেন, তাদের প্রস্তাবিত ধারণার 5 থেকে 6 মাস আগে এন্ডোক্রিনোলজিস্ট দ্বারা পরীক্ষা করা উচিত। ডায়াবেটিসের ক্ষতিপূরণের ডিগ্রি, জটিলতার উপস্থিতি এবং তীব্রতা সম্পর্কে স্পষ্ট করা হচ্ছে, গ্লাইসেমিয়া নিয়ন্ত্রণের উপর প্রশিক্ষণ কোর্স পরিচালনা করা হয় (ডায়াবেটিসের স্কুল)।
এন্ডোক্রিনোলজিস্টের সাথে একত্রে রোগী গর্ভধারণের সম্ভাবনা সম্পর্কে সিদ্ধান্ত নিতে একজন প্রসব বিশেষজ্ঞ-স্ত্রীরোগ বিশেষজ্ঞের সাথে পরামর্শ করে।
ডায়াবেটিস আক্রান্ত একজন গর্ভবতী মহিলাকে এন্ডোক্রিনোলজি বিভাগে একটি নির্দিষ্ট সময়ে হাসপাতালে ভর্তি করা উচিত, যদি অবস্থাটি খারাপ হয়ে যায়।
- 4-6 সপ্তাহে প্রথম হাসপাতালে ভর্তি।এটি করা হয় যদি মহিলার গর্ভাবস্থার আগে পরীক্ষা করা না হয় বা যদি গর্ভাবস্থা স্বতঃস্ফূর্ত এবং অপরিকল্পিত হয় তবে একই সমস্যাগুলি পূর্ববর্তী প্রস্তুতি (ক্ষতিপূরণ, জটিলতা এবং বহন করার সম্ভাবনা) হিসাবে সমাধান করা হয়, বা যদি গর্ভাবস্থার জটিলতা প্রাথমিক পর্যায়ে ঘটে থাকে।
- 12-14 সপ্তাহে দ্বিতীয় হাসপাতালে ভর্তি হওয়া, যখন ইনসুলিনের প্রয়োজনীয়তা হ্রাস পায় এবং হাইপোগ্লাইসেমিয়ার ঝুঁকি বেড়ে যায়।
- গর্ভাবস্থার ২৩-২৪ সপ্তাহে তৃতীয় হাসপাতালে ভর্তি: ইনসুলিন ডোজ সংশোধন, অ্যাঞ্জিওপ্যাথির কোর্স নিয়ন্ত্রণ (মূত্রের প্রোটিন, মাইক্রোলোমিনিউরিয়া, ফান্ডাস পরীক্ষা ইত্যাদি), গর্ভাবস্থার জটিলতাগুলির সনাক্তকরণ এবং চিকিত্সা (অকাল জন্মের হুমকি, পলিহাইড্রমনিয়াস, বারবার মূত্রনালীর সংক্রমণ) ভ্রূণ নিরীক্ষণ (আল্ট্রাসাউন্ড, ডপপ্লোরোমেট্রি)
- সপ্তাহে 30 - 32 এ চতুর্থ হাসপাতালে ভর্তি: ইনসুলিনের ডোজ সমন্বয়, ডায়াবেটিক জটিলতার কোর্স পর্যবেক্ষণ, ভ্রূণের অবস্থা পর্যবেক্ষণ (III আল্ট্রাসাউন্ড স্ক্রিনিং, ডপপ্লেরোমেট্রি, সিটিজি), সাধারণ পরীক্ষা (সাধারণ রক্ত এবং মূত্র পরীক্ষা, জৈব রাসায়নিক রক্ত পরীক্ষা, রক্ত জমাট) ইঙ্গিত অনুসারে, ডেক্সামেথেসোন (অকাল জন্মের হুমকির উপস্থিতিতে) সহ ভ্রূণের শ্বাসকষ্টের সিনড্রোমের প্রফিল্যাক্সিস বাহিত হয়, প্রসবের পদ্ধতির পছন্দ এবং প্রসবের প্রস্তুতি
এক্ষেত্রে গর্ভবতী ডায়েট হ'ল ডায়াবেটিস আক্রান্ত সকল রোগীর ক্ষেত্রে একই। পর্যাপ্ত পরিমাণে প্রোটিন এবং ক্যালোরি গ্রহণের বিষয়টি পর্যবেক্ষণ করা প্রয়োজন।

গর্ভাবস্থাকালীন সময়ে এবং তার সময়ে মায়ের কার্বোহাইড্রেট বিপাককে তত বেশি ক্ষতিপূরণ দেওয়া হয়, এই সমস্ত জটিলতার ঝুঁকি তত কম, বা তাত্পর্যপূর্ণ তাত্পর্যপূর্ণ এবং বিপজ্জনক।
টাইপ 2 ডায়াবেটিসের সাথে গর্ভাবস্থা
টাইপ 2 ডায়াবেটিস এমন একটি রোগ যার মধ্যে শরীরের কোষগুলি ইনসুলিন সংবেদনশীল হয়। অগ্ন্যাশয় এই রোগে ক্ষতিগ্রস্থ হয় না, ইনসুলিন উত্পাদন সম্পূর্ণ স্বাভাবিক হতে পারে তবে শরীরের কিছু কোষ (প্রাথমিকভাবে ফ্যাট কোষ) ইনসুলিন রিসেপ্টরগুলিকে ক্ষতি করে (কোষের দেয়ালের সংবেদনশীল পয়েন্ট)। সুতরাং, ইনসুলিন প্রতিরোধের গঠিত হয়, অর্থাৎ ইনসুলিনের প্রতি কোষগুলির সংবেদনশীলতা।
ইনসুলিন তৈরি হয় তবে এটি কোষগুলির সাথে যোগাযোগ করতে পারে না এবং তাদের গ্লুকোজ শোষণে সহায়তা করতে পারে। হাইপারগ্লাইসেমিয়ার কারণে রক্তনালী এবং স্নায়ুর ক্ষতি হওয়ার প্যাথোফিজিওলজিকাল মেকানিজম টাইপ 1 ডায়াবেটিসের মতোই হবে।
বেশিরভাগ ক্ষেত্রে, টাইপ 2 ডায়াবেটিস অতিরিক্ত ওজন সহ, রোগাক্রান্ত (বেদনাদায়ক) স্থূলত্ব পর্যন্ত হয়। প্রতিবন্ধী কার্বোহাইড্রেট বিপাক ছাড়াও অতিরিক্ত ওজন, কার্ডিওভাসকুলার সিস্টেম এবং জয়েন্টগুলিতে বর্ধিত বোঝা প্ররোচিত করে। এছাড়াও, গর্ভাবস্থায় অতিরিক্ত ওজন বা অতিরিক্ত ওজন বাড়ার সাথে থ্রোম্বফ্লেবিটিস এবং ভেরিকোজ শিরাগুলির ঝুঁকি বৃদ্ধি পায়।
অভিযোগগুলি টাইপ 1 ডায়াবেটিসের লক্ষণগুলির সাথে খুব মিল। তবে টাইপ 1 ডায়াবেটিসের বিপরীতে, ওজন হ্রাস লক্ষ্য করা যায় না, এমনকি বিপরীতে, ঘন ঘন ক্ষুধার আক্রমণের ফলে রোগী প্রয়োজনের তুলনায় অনেক বড় পরিমাণে খাবার খান। এবং ইনসুলিনের মাত্রায় লাফিয়ে যাওয়ার কারণে ক্ষুধার আক্রমণ দেখা দিতে পারে। শরীর সঠিক পরিমাণ উত্পাদন করে, কোষগুলি এটি উপলব্ধি করে না, ইনসুলিনের মাত্রা আরও বেশি বৃদ্ধি পায়। তবুও কিছু কোষ ইনসুলিনের প্রতি সংবেদনশীল থাকে, এর বর্ধিত মাত্রাগুলি তাদের কাছে "পৌঁছাতে" সক্ষম হয়, রক্তে গ্লুকোজ দ্রুত হ্রাস পায় এবং "নেকড়ে" ক্ষুধার অনুভূতি রয়েছে। ক্ষুধার আক্রমণের সময়, একজন মহিলা প্রচুর পরিমাণে খাবার খান, এবং একটি নিয়ম হিসাবে সহজে হজমযোগ্য (রুটি, মিষ্টি এবং অন্যান্য মিষ্টান্ন আকারে সহজ শর্করা, যেহেতু ক্ষুধা আসলেই নিয়ন্ত্রণহীন এবং স্বাস্থ্যকর খাবার রান্না করার কোনও সময় নেই) এবং তারপরে প্রক্রিয়াটি "দুষ্টচক্রের আকারে বন্ধ হয়" "।
টাইপ 2 ডায়াবেটিস মেলিটাস, যেমন ইতিমধ্যে উল্লিখিত রয়েছে, স্থূলত্বের সাথে যায় এবং প্রথমে ইনসুলিন পর্যাপ্ত পরিমাণে উত্পাদিত হয়। কিন্তু তারপরে অগ্ন্যাশয়ের অবিচ্ছিন্ন উদ্দীপনা বিপুল পরিমাণে ইনসুলিন তৈরি করতে বিটা কোষকে হ্রাস করে (বিশেষায়িত অগ্ন্যাশয় কোষগুলি যা ইনসুলিন উত্পাদন করে)। যখন বিটা কোষগুলি হ্রাস পায় তখন গৌণ ইনসুলিনের ঘাটতি দেখা দেয়। এই অবস্থার মধ্যে পার্থক্য চিকিত্সা মধ্যে। দ্বিতীয় ক্ষেত্রে, ইনসুলিন অত্যন্ত গুরুত্বপূর্ণ।
টাইপ 1 ডায়াবেটিসের মতো ডায়াগনস্টিক ব্যবস্থাগুলি একই। রক্তের গ্লুকোজ, গ্লাইকেটেড হিমোগ্লোবিনের স্তর নির্ধারণ, একটি সাধারণ পরীক্ষার পরিকল্পনা (উপরে দেখুন), পাশাপাশি বিশেষজ্ঞ চিকিত্সকের সাথে পরামর্শ (প্রাথমিকভাবে একজন অকুলিস্ট) নির্ধারণ করাও প্রয়োজনীয়।
টাইপ 2 ডায়াবেটিসের ক্ষেত্রে মা এবং ভ্রূণের পরিণতিগুলি টাইপ 1 ডায়াবেটিসের ক্ষেত্রে একই, কারণ এগুলি সব দীর্ঘমেয়াদী উচ্চ রক্তে শর্করার পরিণতি, এবং এই ক্ষেত্রে কোন কারণে এটি এতটা গুরুত্বপূর্ণ নয়।
গর্ভাবস্থায় টাইপ 2 ডায়াবেটিসের চিকিত্সা
তবে টাইপ 2 ডায়াবেটিসের চিকিত্সা টাইপ 1 থেকে পৃথক হতে পারে। গর্ভাবস্থার আগে, রোগী এমন ওষুধ পান যা রক্তে শর্করাকে কম করে এবং ওজনকে প্রভাবিত করে (ওজন হ্রাসে অবদান রাখে) এবং / অথবা একটি বিশেষ ডায়েটে মেনে চলেন।
গর্ভাবস্থার আগে টাইপ 2 ডায়াবেটিসের চিকিত্সার জন্য ব্যবহৃত ওষুধাগুলির তালিকা তৈরি করার কোনও ধারণা নেই, কারণ তাদের সবগুলি গর্ভাবস্থায় contraindication হয়।
যখন গর্ভাবস্থা ঘটে, তখন রোগীকে ইনসুলিনে স্থানান্তরিত করার প্রশ্নে (ডায়াবেটিস এবং স্থূলতার প্রথম দিকে ডায়েটে I - II ডিগ্রি ব্যতীত আর কিছু হয় না) সিদ্ধান্ত নেওয়া হয়। অনুবাদটি শর্করা এবং মহিলাদের সাধারণ অবস্থার ঘনিষ্ঠ তত্ত্বাবধানে একটি এন্ডোক্রিনোলজিস্ট দ্বারা সম্পাদিত হয় is
টাইপ 2 ডায়াবেটিসের ডায়েট টাইপ 1 ডায়াবেটিসের মতো।
জটিলতা প্রতিরোধ
প্রতিরোধে বিশেষজ্ঞরা নিয়মিত পর্যবেক্ষণ (একজন প্রসেসট্রিশিয়ান-গাইনোকোলজিস্ট এবং এন্ডোক্রিনোলজিস্ট দ্বারা রোগীর যৌথ পরিচালনা) এবং একটি বিশেষ ডায়েটের অনুগত হয়ে থাকে।
পর্যবেক্ষক
প্রাক-গর্ভকালীন ডায়াবেটিসযুক্ত সমস্ত মহিলারা যারা সন্তান ধারণের পরিকল্পনা করেন, তাদের প্রস্তাবিত ধারণার 5 থেকে 6 মাস আগে এন্ডোক্রিনোলজিস্ট দ্বারা পরীক্ষা করা উচিত। ডায়াবেটিসের ক্ষতিপূরণের ডিগ্রি, জটিলতার উপস্থিতি এবং তীব্রতা সম্পর্কে স্পষ্ট করা হচ্ছে, গ্লাইসেমিয়া নিয়ন্ত্রণের উপর প্রশিক্ষণ কোর্স পরিচালনা করা হয় (ডায়াবেটিসের স্কুল)।
এন্ডোক্রিনোলজিস্টের সাথে একত্রে রোগী গর্ভধারণের সম্ভাবনা সম্পর্কে সিদ্ধান্ত নিতে একজন প্রসব বিশেষজ্ঞ-স্ত্রীরোগ বিশেষজ্ঞের সাথে পরামর্শ করে।
ডায়াবেটিস আক্রান্ত একজন গর্ভবতী মহিলাকে এন্ডোক্রিনোলজি বিভাগে একটি নির্দিষ্ট সময়ে হাসপাতালে ভর্তি করা উচিত, যদি অবস্থাটি খারাপ হয়ে যায়।
- 4-6 সপ্তাহে প্রথম হাসপাতালে ভর্তি। এটি করা হয় যদি মহিলার গর্ভাবস্থার আগে পরীক্ষা করা না হয় বা যদি গর্ভাবস্থা স্বতঃস্ফূর্ত এবং অপরিকল্পিত হয় তবে একই সমস্যাগুলি পূর্ববর্তী প্রস্তুতি (ক্ষতিপূরণ, জটিলতা এবং বহন করার সম্ভাবনা) হিসাবে সমাধান করা হয়, বা যদি গর্ভাবস্থার জটিলতা প্রাথমিক পর্যায়ে ঘটে থাকে।
- 12-14 সপ্তাহে দ্বিতীয় হাসপাতালে ভর্তি হওয়া, যখন ইনসুলিনের প্রয়োজনীয়তা হ্রাস পায় এবং হাইপোগ্লাইসেমিয়ার ঝুঁকি বেড়ে যায়।
- গর্ভাবস্থার ২৩-২৪ সপ্তাহে তৃতীয় হাসপাতালে ভর্তি: ইনসুলিন ডোজ সংশোধন, অ্যাঞ্জিওপ্যাথির কোর্স নিয়ন্ত্রণ (মূত্রের প্রোটিন, মাইক্রোলোমিনিউরিয়া, ফান্ডাস পরীক্ষা ইত্যাদি), গর্ভাবস্থার জটিলতাগুলির সনাক্তকরণ এবং চিকিত্সা (অকাল জন্মের হুমকি, পলিহাইড্রমনিয়াস, বারবার মূত্রনালীর সংক্রমণ) ভ্রূণ নিরীক্ষণ (আল্ট্রাসাউন্ড, ডপপ্লোরোমেট্রি)
- সপ্তাহে 30 - 32 এ চতুর্থ হাসপাতালে ভর্তি: ইনসুলিনের ডোজ সমন্বয়, ডায়াবেটিক জটিলতার কোর্স পর্যবেক্ষণ, ভ্রূণের অবস্থা পর্যবেক্ষণ (III আল্ট্রাসাউন্ড স্ক্রিনিং, ডপপ্লেরোমেট্রি, সিটিজি), সাধারণ পরীক্ষা (সাধারণ রক্ত এবং মূত্র পরীক্ষা, জৈব রাসায়নিক রক্ত পরীক্ষা, রক্ত জমাট) ইঙ্গিত অনুসারে, ডেক্সামেথেসোন (অকাল জন্মের হুমকির উপস্থিতিতে) সহ ভ্রূণের শ্বাসকষ্টের সিনড্রোমের প্রফিল্যাক্সিস বাহিত হয়, প্রসবের পদ্ধতির পছন্দ এবং প্রসবের প্রস্তুতি
এক্ষেত্রে গর্ভবতী ডায়েট হ'ল ডায়াবেটিস আক্রান্ত সকল রোগীর ক্ষেত্রে একই। পর্যাপ্ত পরিমাণে প্রোটিন এবং ক্যালোরি গ্রহণের বিষয়টি পর্যবেক্ষণ করা প্রয়োজন।

গর্ভাবস্থাকালীন সময়ে এবং তার সময়ে মায়ের কার্বোহাইড্রেট বিপাককে তত বেশি ক্ষতিপূরণ দেওয়া হয়, এই সমস্ত জটিলতার ঝুঁকি তত কম, বা তাত্পর্যপূর্ণ তাত্পর্যপূর্ণ এবং বিপজ্জনক।
টাইপ 2 ডায়াবেটিসের সাথে গর্ভাবস্থা
টাইপ 2 ডায়াবেটিস এমন একটি রোগ যার মধ্যে শরীরের কোষগুলি ইনসুলিন সংবেদনশীল হয়। অগ্ন্যাশয় এই রোগে ক্ষতিগ্রস্থ হয় না, ইনসুলিন উত্পাদন সম্পূর্ণ স্বাভাবিক হতে পারে তবে শরীরের কিছু কোষ (প্রাথমিকভাবে ফ্যাট কোষ) ইনসুলিন রিসেপ্টরগুলিকে ক্ষতি করে (কোষের দেয়ালের সংবেদনশীল পয়েন্ট)। সুতরাং, ইনসুলিন প্রতিরোধের গঠিত হয়, অর্থাৎ ইনসুলিনের প্রতি কোষগুলির সংবেদনশীলতা।
ইনসুলিন তৈরি হয় তবে এটি কোষগুলির সাথে যোগাযোগ করতে পারে না এবং তাদের গ্লুকোজ শোষণে সহায়তা করতে পারে। হাইপারগ্লাইসেমিয়ার কারণে রক্তনালী এবং স্নায়ুর ক্ষতি হওয়ার প্যাথোফিজিওলজিকাল মেকানিজম টাইপ 1 ডায়াবেটিসের মতোই হবে।
বেশিরভাগ ক্ষেত্রে, টাইপ 2 ডায়াবেটিস অতিরিক্ত ওজন সহ, রোগাক্রান্ত (বেদনাদায়ক) স্থূলত্ব পর্যন্ত হয়। প্রতিবন্ধী কার্বোহাইড্রেট বিপাক ছাড়াও অতিরিক্ত ওজন, কার্ডিওভাসকুলার সিস্টেম এবং জয়েন্টগুলিতে বর্ধিত বোঝা প্ররোচিত করে। এছাড়াও, গর্ভাবস্থায় অতিরিক্ত ওজন বা অতিরিক্ত ওজন বাড়ার সাথে থ্রোম্বফ্লেবিটিস এবং ভেরিকোজ শিরাগুলির ঝুঁকি বৃদ্ধি পায়।
অভিযোগগুলি টাইপ 1 ডায়াবেটিসের লক্ষণগুলির সাথে খুব মিল। তবে টাইপ 1 ডায়াবেটিসের বিপরীতে, ওজন হ্রাস লক্ষ্য করা যায় না, এমনকি বিপরীতে, ঘন ঘন ক্ষুধার আক্রমণের ফলে রোগী প্রয়োজনের তুলনায় অনেক বড় পরিমাণে খাবার খান। এবং ইনসুলিনের মাত্রায় লাফিয়ে যাওয়ার কারণে ক্ষুধার আক্রমণ দেখা দিতে পারে। শরীর সঠিক পরিমাণ উত্পাদন করে, কোষগুলি এটি উপলব্ধি করে না, ইনসুলিনের মাত্রা আরও বেশি বৃদ্ধি পায়। তবুও কিছু কোষ ইনসুলিনের প্রতি সংবেদনশীল থাকে, এর বর্ধিত মাত্রাগুলি তাদের কাছে "পৌঁছাতে" সক্ষম হয়, রক্তে গ্লুকোজ দ্রুত হ্রাস পায় এবং "নেকড়ে" ক্ষুধার অনুভূতি রয়েছে। ক্ষুধার আক্রমণের সময়, একজন মহিলা প্রচুর পরিমাণে খাবার খান, এবং একটি নিয়ম হিসাবে সহজে হজমযোগ্য (রুটি, মিষ্টি এবং অন্যান্য মিষ্টান্ন আকারে সহজ শর্করা, যেহেতু ক্ষুধা আসলেই নিয়ন্ত্রণহীন এবং স্বাস্থ্যকর খাবার রান্না করার কোনও সময় নেই) এবং তারপরে প্রক্রিয়াটি "দুষ্টচক্রের আকারে বন্ধ হয়" "।
টাইপ 2 ডায়াবেটিস মেলিটাস, যেমন ইতিমধ্যে উল্লিখিত রয়েছে, স্থূলত্বের সাথে যায় এবং প্রথমে ইনসুলিন পর্যাপ্ত পরিমাণে উত্পাদিত হয়। কিন্তু তারপরে অগ্ন্যাশয়ের অবিচ্ছিন্ন উদ্দীপনা বিপুল পরিমাণে ইনসুলিন তৈরি করতে বিটা কোষকে হ্রাস করে (বিশেষায়িত অগ্ন্যাশয় কোষগুলি যা ইনসুলিন উত্পাদন করে)। যখন বিটা কোষগুলি হ্রাস পায় তখন গৌণ ইনসুলিনের ঘাটতি দেখা দেয়। এই অবস্থার মধ্যে পার্থক্য চিকিত্সা মধ্যে। দ্বিতীয় ক্ষেত্রে, ইনসুলিন অত্যন্ত গুরুত্বপূর্ণ।
টাইপ 1 ডায়াবেটিসের মতো ডায়াগনস্টিক ব্যবস্থাগুলি একই। রক্তের গ্লুকোজ, গ্লাইকেটেড হিমোগ্লোবিনের স্তর নির্ধারণ, একটি সাধারণ পরীক্ষার পরিকল্পনা (উপরে দেখুন), পাশাপাশি বিশেষজ্ঞ চিকিত্সকের সাথে পরামর্শ (প্রাথমিকভাবে একজন অকুলিস্ট) নির্ধারণ করাও প্রয়োজনীয়।
টাইপ 2 ডায়াবেটিসের ক্ষেত্রে মা এবং ভ্রূণের পরিণতিগুলি টাইপ 1 ডায়াবেটিসের ক্ষেত্রে একই, কারণ এগুলি সব দীর্ঘমেয়াদী উচ্চ রক্তে শর্করার পরিণতি, এবং এই ক্ষেত্রে কোন কারণে এটি এতটা গুরুত্বপূর্ণ নয়।
গর্ভাবস্থায় টাইপ 2 ডায়াবেটিসের চিকিত্সা
তবে টাইপ 2 ডায়াবেটিসের চিকিত্সা টাইপ 1 থেকে পৃথক হতে পারে। গর্ভাবস্থার আগে, রোগী এমন ওষুধ পান যা রক্তে শর্করাকে কম করে এবং ওজনকে প্রভাবিত করে (ওজন হ্রাসে অবদান রাখে) এবং / অথবা একটি বিশেষ ডায়েটে মেনে চলেন।
গর্ভাবস্থার আগে টাইপ 2 ডায়াবেটিসের চিকিত্সার জন্য ব্যবহৃত ওষুধাগুলির তালিকা তৈরি করার কোনও ধারণা নেই, কারণ তাদের সবগুলি গর্ভাবস্থায় contraindication হয়।
যখন গর্ভাবস্থা ঘটে, তখন রোগীকে ইনসুলিনে স্থানান্তরিত করার প্রশ্নে (ডায়াবেটিস এবং স্থূলতার প্রথম দিকে ডায়েটে I - II ডিগ্রি ব্যতীত আর কিছু হয় না) সিদ্ধান্ত নেওয়া হয়। অনুবাদটি শর্করা এবং মহিলাদের সাধারণ অবস্থার ঘনিষ্ঠ তত্ত্বাবধানে একটি এন্ডোক্রিনোলজিস্ট দ্বারা সম্পাদিত হয় is
টাইপ 2 ডায়াবেটিসের ডায়েট টাইপ 1 ডায়াবেটিসের মতো।
জটিলতা প্রতিরোধ
রক্তে শর্করার স্ব-নিয়ন্ত্রণ একটি গ্যারান্টি যে আপনি দেহে কী ঘটছে তা সম্পর্কে সর্বদা সচেতন থাকবেন এবং সময়মতো আপনি আপনার ডাক্তারকে অবহিত করতে পারবেন। মিটার কেনার জন্য অর্থ ব্যয় করবেন না। এটি শিশুর স্বাস্থ্য এবং আপনার স্বাস্থ্যের জন্য যুক্তিসঙ্গত দ্বিগুণ বিনিয়োগ। কখনও কখনও গর্ভাবস্থায় টাইপ 2 ডায়াবেটিসের কোর্সটি অনির্দেশ্য হয় এবং যে কোনও সময় ইনসুলিনে অস্থায়ী স্থানান্তরের প্রয়োজন হতে পারে। এই মুহুর্তটি মিস করবেন না। কমপক্ষে সকালে খালি পেটে এবং দিনে একবার খাওয়ার পরে 1 ঘন্টা রক্তে সুগার পরিমাপ করুন।
পাশাপাশি টাইপ 1 ডায়াবেটিস মেলিটাস, চিনিগুলির বিনিময়কে যত বেশি ক্ষতিপূরণ দেওয়া হয়, গর্ভাবস্থার ফলাফল তত বেশি অনুকূল হবে এবং আপনার নিজের স্বাস্থ্য কম ভোগ করবে।
ডায়াবেটিসের অন্যান্য ধরণের পটভূমির বিরুদ্ধে গর্ভাবস্থা (অনেক বেশি বিরল) একই নিয়ম অনুসরণ করে। ইনসুলিনের প্রয়োজনীয়তা ডাক্তার দ্বারা নির্ধারিত হয় - এন্ডোক্রিনোলজিস্ট।
কোনও ধরণের ডায়াবেটিসযুক্ত মহিলার পরবর্তী গর্ভাবস্থার 1.5 বছর পরে আর কোনও প্রস্তাব দেওয়া হয় না।
যে কোনও ধরণের ডায়াবেটিস এমন একটি রোগ যা জীবনযাত্রায় পরিণত হয়। আপনার প্রতিদিনের রুটিনে প্রতিদিন 1 থেকে 5 - ইনসুলিনের 6 টি ইনজেকশন রাখার প্রয়োজনীয়তাটি সহ্য করা খুব কঠিন, বিশেষত যদি এই গর্ভাবস্থায় হঠাৎ করে এই প্রয়োজন দেখা দেয়। তবে আপনার স্বাস্থ্য বজায় রাখতে এবং শিশুর জন্ম দেওয়ার ক্ষমতা রাখার জন্য আপনাকে এটি গ্রহণ করতে হবে। আপনি ডায়েট, ড্রাগ প্রশাসন এবং আত্ম-নিয়ন্ত্রণে যত বেশি শৃঙ্খলাবদ্ধ হন আপনার সাফল্যের সম্ভাবনা তত বেশি। এবং আপনার প্রসূতি বিশেষজ্ঞ-স্ত্রীরোগ বিশেষজ্ঞ এন্ডোক্রিনোলজিস্টের সাথে একসাথে আপনাকে এটিতে সহায়তা করবে। নিজের যত্ন নিন এবং সুস্থ থাকুন!
রোগের বৈশিষ্ট্যগুলি
টাইপ 1 ডায়াবেটিস বা ইনসুলিন-নির্ভর ডায়াবেটিস একটি জটিল অটোইমিউন রোগ, যাতে অগ্ন্যাশয় বিটা কোষগুলি ত্রুটিযুক্ত হয়। এটি প্রতিবন্ধী গ্লুকোজ ব্যবহার এবং ক্রমান্বয়ে উন্নত রক্তে গ্লুকোজ স্তর (হাইপারগ্লাইসেমিয়া) বাড়ে।
হাইপারগ্লাইসেমিয়া জটিলতার বিকাশের দিকে পরিচালিত করে, ভাস্কুলার ক্ষতি ঘটে, কিডনি, রেটিনা, পেরিফেরিয়াল স্নায়ু প্রায়শই ভোগে।
ইনসুলিনের গণিত ডোজগুলির নিয়মিত প্রশাসন আপনাকে গ্লুকোজের মাত্রা সামঞ্জস্য করতে, রক্তে এর সামগ্রীটিকে স্বাভাবিক করতে এবং জটিলতার ঝুঁকি হ্রাস করতে দেয়। তবে রোগী নিয়মিত ওষুধের উপর নির্ভরশীল, গর্ভাবস্থায়ও চিকিত্সা বন্ধ করা উচিত নয়।
গর্ভাবস্থা পরিকল্পনা
যদি গর্ভবতী মাকে ডায়াবেটিস হয় তবে পরিকল্পনাই একটি গুরুত্বপূর্ণ পদক্ষেপ।
যদি ডায়াবেটিসজনিত জটিলতা বা অন্যান্য সহজাত রোগগুলি নির্ণয় করা হয় তবে গর্ভাবস্থার জন্য থেরাপি সামঞ্জস্য করার বিষয়ে চিকিত্সার একটি পরামর্শ এবং পরামর্শ প্রয়োজন
রক্তের গ্লুকোজ স্তর স্থিতিশীল করার জন্য বিশেষভাবে মনোযোগ দিতে হবে।
গ্লুকোজ নির্ভরযোগ্য নিয়ন্ত্রণের ক্ষেত্রে তিন মাস ধরেই ধারণার পরিকল্পনা করা যেতে পারে।
যদি রোগের গতিপথ নিয়ন্ত্রণ করা সম্ভব না হয় তবে ডায়েট, উপলব্ধ শারীরিক ক্রিয়াকলাপ পর্যালোচনা করুন, এন্ডোক্রিনোলজিস্টের সাথে একত্রে ইনসুলিনের ধরণ এবং ইনজেকশনের সময়সূচী নির্বাচন করুন।
সবকিছুই মায়ের অবস্থা নির্ভর করে না।
ভবিষ্যতের পিতাকেও চিকিত্সা পরীক্ষা করতে হবে এবং কয়েক মাসের মধ্যে রক্তে শর্করার স্থিতিশীলতা অর্জন করতে হবে।
আপনার যদি ডায়াবেটিস মেলিটাসের নির্ণয় না হয় তবে তৃষ্ণা, ত্বকের চুলকানি, ঘন ঘন প্রস্রাব হওয়া বা পূর্ববর্তী গর্ভাবস্থায় একটি বড় শিশু জন্মগ্রহণ করার মতো লক্ষণগুলি রয়েছে তবে একটি গ্লুকোজ ব্যবহার পরীক্ষা করুন।
টাইপ 1 ডায়াবেটিসের সাথে গর্ভাবস্থা কীভাবে বাড়ছে?
মায়ের ডায়াবেটিসের জন্য গর্ভাবস্থা পরিচালনার বিভিন্ন বৈশিষ্ট্য রয়েছে। সফল গর্ভাবস্থা এবং ভ্রূণের স্বাস্থ্য নির্ভর করে চিকিত্সকের সমস্ত পরামর্শের সাথে গর্ভবতী মহিলার সম্মতিতে, পরামর্শের জন্য নিয়মিত পরিদর্শন করে।
 এমনকি যদি আপনি দুর্দান্ত বোধ করেন তবে ডায়াবেটিসজনিত জটিলতায় ভুগবেন না এবং রক্তে শর্করার স্বাভাবিক রক্ত বজায় রাখুন, প্রতিদিনের প্রস্রাবের গ্লুকোজ এবং টেস্ট স্ট্রিপ সহ কেটোন পর্যবেক্ষণ করা জরুরি। একটি সারণিতে ফলাফল লিখুন
এমনকি যদি আপনি দুর্দান্ত বোধ করেন তবে ডায়াবেটিসজনিত জটিলতায় ভুগবেন না এবং রক্তে শর্করার স্বাভাবিক রক্ত বজায় রাখুন, প্রতিদিনের প্রস্রাবের গ্লুকোজ এবং টেস্ট স্ট্রিপ সহ কেটোন পর্যবেক্ষণ করা জরুরি। একটি সারণিতে ফলাফল লিখুন
এন্ডোক্রিনোলজিস্টের পরামর্শ নেওয়া উচিত নয়
প্রতি মাসে 1 বারেরও কম প্রয়োজনে ডাক্তার একটি অতিরিক্ত সাধারণ প্রস্রাব পরীক্ষা এবং ক্রিয়েটিনিনের জন্য একটি পরীক্ষা লিখবেন এবং গ্লাইকেটেড হিমোগ্লোবিন এক সাথে জৈব রসায়নের মাধ্যমে নির্ধারিত হবে।
পুষ্টি: ডায়েট কতটা গুরুত্বপূর্ণ?
সফল গর্ভাবস্থার জন্য গুরুত্বপূর্ণ ডায়েট। ডায়াবেটিকের স্বাভাবিক ডায়েট থেকে মৌলিক পার্থক্য থাকে না, তবে মূল জিনিসটি ওজন নিয়ন্ত্রণ। আমরা পুরো গর্ভাবস্থার ফলাফল অনুসরণ করে এর তীব্র ওঠানামা এবং একটি বৃহত মোট পরিমাণকে অনুমতি দিতে পারি না।
দ্বারা পরিচালিত সংখ্যাগুলি হ'ল প্রথম ত্রৈমাসিকের প্রতি 2-3 কেজি, দ্বিতীয় সময়কালে প্রতি সপ্তাহে 250-300 গ্রাম এবং শেষ ত্রৈমাসিকের সময় প্রতি সপ্তাহে 370 থেকে 400 গ্রাম পর্যন্ত - আরও কিছু। যদি আপনি আরও লাভ করেন তবে আপনার খাবারের ক্যালোরি গ্রহণের পর্যালোচনা করা উচিত।
ইনসুলিনের প্রয়োজনীয়তা
কোনও ডায়েটের বিপরীতে গর্ভবতী মহিলাদের ইনসুলিনের প্রয়োজনীয়তা গর্ভধারণের আগের মতো নয়। এটি গর্ভকালীন বয়সের সাথে সামঞ্জস্য রেখে পরিবর্তন হয়। তদুপরি, প্রথম ত্রৈমাসিকের মধ্যে এটি গর্ভাবস্থার আগের চেয়েও কম হতে পারে।
সুতরাং, হাইপোগ্লাইসেমিয়া প্রতিরোধের জন্য আপনাকে রক্তে শর্করার নিয়ন্ত্রণ এবং ইনসুলিনের একটি ডোজ সম্পর্কে খুব সতর্কতা অবলম্বন করা উচিত।
এই অবস্থা মহিলা এবং ভ্রূণের পক্ষে বিপজ্জনক হবে। সুস্বাস্থ্যের উপর একটি নেতিবাচক প্রভাব এবং গ্লুকোজে ক্ষতিপূরণ পোস্টহাইপোগ্লাইসেমিক লাফ।
তবে মনে রাখবেন যে ইনসুলিনের প্রয়োজনীয়তা হ্রাসের সময়কাল স্থায়ী হয় না, তবে এটি দ্বিতীয় ত্রৈমাসিকের দ্বারা প্রতিস্থাপিত হয়, যখন ওষুধের প্রয়োজনের বিপরীতে, উল্লেখযোগ্যভাবে বৃদ্ধি করতে পারে।
রক্তে শর্করার মানগুলি নিয়মিত পর্যবেক্ষণ করুন, আপনি এই মুহুর্তটি মিস করবেন না। এই সময়ের মধ্যে ইনসুলিনের দৈনিক গড় ডোজ 100 ইউনিট পর্যন্ত হতে পারে। ড্রাগের দীর্ঘ এবং "সংক্ষিপ্ত" ফর্মের বিতরণ আপনার ডাক্তারের সাথে আলোচনা করা উচিত।
তৃতীয় ত্রৈমাসিকের মধ্যে আবার ইনসুলিনের ডোজ কিছুটা হ্রাস করা যায়।
রক্তে শর্করার ওঠানামা কোনও মহিলার সংবেদনশীল অবস্থার দ্বারা প্রভাবিত হতে পারে। ভ্রূণের স্বাস্থ্যের জন্য তার অনুভূতিগুলি স্পষ্ট, বিশেষত গর্ভাবস্থার প্রথম মাসগুলিতে।
তবে মনে রাখবেন যে স্ট্রেসের সাথে গ্লুকোজের মাত্রা বৃদ্ধি পায় এবং এটি গর্ভাবস্থার ক্রমকে জটিল করে তুলতে পারে। ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলার জন্য মানসিক স্বাচ্ছন্দ্যের বিশেষ গুরুত্ব রয়েছে। তবে যদি গর্ভবতী মা নিজেই উত্তেজনা সহ্য করতে না পারেন, তবে তাকে হালকা শালীন পরামর্শ দেওয়া যেতে পারে।
হাসপাতালে ভর্তি পরিকল্পনা
 কোনও মহিলার অবস্থা এবং টাইপ 1 ডায়াবেটিসের সাথে গর্ভাবস্থার কোর্স পর্যবেক্ষণ করতে ক্যালেন্ডারে 3 টি পরিকল্পিত হাসপাতালে ভর্তির ব্যবস্থা করা হয়।
কোনও মহিলার অবস্থা এবং টাইপ 1 ডায়াবেটিসের সাথে গর্ভাবস্থার কোর্স পর্যবেক্ষণ করতে ক্যালেন্ডারে 3 টি পরিকল্পিত হাসপাতালে ভর্তির ব্যবস্থা করা হয়।
কোনও মহিলা ভাল করছেন এমন সময়েও এগুলি প্রয়োজনীয় এবং পরীক্ষাগুলি একটি শক্তিশালী গ্লুকোজ নিয়ন্ত্রণ দেখায়।
- প্রথম হাসপাতালে ভর্তি হয় যখন গর্ভাবস্থা শুধুমাত্র নির্ণয় করা হয়।
মায়ের একটি পরীক্ষা দেখিয়ে দেবে যে শরীরে যে হরমোন পরিবর্তন শুরু হয়েছে, তার স্বাস্থ্যের জন্য কোনও হুমকী আছে কিনা, বা গর্ভাবস্থা অব্যাহত থাকতে পারে কিনা তা নিয়ে শরীর কীভাবে প্রতিক্রিয়া জানায়। সাধারণত, বিশেষায়িত ক্লিনিকগুলি "ডায়াবেটিস স্কুল" এর ক্লাসগুলি সংগঠিত করে, যেখানে কোনও মহিলা তার নতুন পরিস্থিতির সাথে সম্পর্কিত সমস্যাগুলি নিয়ে হাসপাতালে ভর্তির সময় অংশ নিতে পারেন।
- দ্বিতীয় পরিকল্পিত হাসপাতালে ভর্তি হবে 22-24 সপ্তাহে।
সাধারণত এই সময়কালে, ইনসুলিনের ডোজ পর্যালোচনা করা প্রয়োজন এবং সম্ভবত ডায়েটে পরিবর্তন করা দরকার। আল্ট্রাসাউন্ডের মাধ্যমে গর্ভপাতের কোনও ইঙ্গিত রয়েছে কিনা তা ইতিমধ্যে নির্ধারণ করা সম্ভব হবে যে শিশুটি সঠিকভাবে বিকাশ করছে কিনা।
- তৃতীয় হাসপাতালটি তৃতীয় ত্রৈমাসিকের মাঝামাঝি সময়ে, 32-34 সপ্তাহের মধ্যে নির্ধারিত হয়।
প্রসবের পদ্ধতি এবং প্রসবের সময় নির্ধারণ করা প্রয়োজন। অনেক চিকিত্সকের ধারণা, ডায়াবেটিস আক্রান্ত এবং তার শিশুর ক্ষেত্রে গর্ভাবস্থাটি সময়সূচির আগে কিছুটা আগে ৩ 36-৩7 সপ্তাহের মধ্যে শেষ হয় তবে এটি তার পক্ষে ভাল। তবে যদি মহিলার অবস্থা উদ্বেগের কারণ না ঘটে তবে 38-40 সপ্তাহে প্রসব সম্ভব।
যদি কোনও মহিলা ডায়াবেটিস মেলিটাসের সাথে জড়িত জটিলতাগুলি নির্ণয় করেন তবে রেটিনার ক্ষত রয়েছে বা কিডনি ফাংশন প্রতিবন্ধক হয়, ভাস্কুলার পরিবর্তন হয়, তারপরে সিজারিয়ান বিভাগটি নির্ধারিত হয়।
যদি মহিলার অবস্থা উদ্বেগের কারণ না ঘটে এবং গর্ভাবস্থা জটিলতা ছাড়াই কেটে যায় তবে জন্ম প্রাকৃতিক উপায়ে সমাধান করা যেতে পারে (নির্দিষ্ট সময়ে শ্রমকে উদ্দীপিত করা সম্ভব))
নির্ধারিত জন্মের দিন, মহিলা সকালে খাবেন না, এবং ইনসুলিন ইনজেকশনও লাগবে না। তবে আরও স্পষ্টভাবে, জন্মের দিনে আচরণটি অবশ্যই এন্ডোক্রিনোলজিস্টের সাথে আগে থেকেই আলোচনা করা উচিত। আসন্ন জন্মের সাথে সম্পর্কিত কোনও মহিলার অশান্তি গ্লুকোজ সূচকগুলিতে তীব্র বৃদ্ধি ঘটায়। সুতরাং, খাওয়ার এবং ইনজেকশন তৈরির ক্ষমতা নির্বিশেষে এই দিনে চিনি নিয়ন্ত্রণ বাধ্যতামূলক।
মা এবং শিশুর পক্ষে সম্ভাব্য ঝুঁকি
ডায়াবেটিস মায়ের দেহে বিপাকীয় ব্যাধিগুলির সাথে সম্পর্কিত এবং অবশ্যই গর্ভাবস্থায় এবং ভ্রূণের বিকাশকে প্রভাবিত করতে পারে না।
- প্রথম ত্রৈমাসিকের সময়, যখন প্লাসেন্টাল বাধা এখনও কাজ করে না, শিশুর সমস্ত অঙ্গপ্রত্যঙ্গ করা হয়।
সুতরাং, এই সময়কালে গ্লুকোজ মানগুলি স্থিতিশীল করা বিশেষত গুরুত্বপূর্ণ। বিকাশজনিত ব্যাধিগুলি ফাটকা তালু, ভার্ভেরিবাল হার্নিয়াস, অঙ্গগুলির অভাব বা তাদের অবস্থানের পরিবর্তনে প্রকাশ করা যেতে পারে।
- ডায়াবেটিসের সাথে জড়িত মহিলার ভাস্কুলার রোগগুলি দ্বিতীয় এবং তৃতীয় ত্রৈমাসিকের মধ্যে ভ্রূণের বিকাশকে প্রভাবিত করতে পারে।
এগুলি ক্রনিক হাইপোক্সিয়া, বিকাশ বিলম্ব বা ভ্রূণের মৃত্যুর কারণ হতে পারে।
- নবজাতকের সময়কালে, সন্তানের মাতৃ রক্তের গঠনের সাথে সম্পর্কিত বিপাকীয় ব্যাধিগুলির ঝুঁকিও থাকতে পারে।
এটি হাইপোগ্লাইসেমিয়া হতে পারে, ক্যালসিয়াম বা ম্যাগনেসিয়া, নবজাতকের জন্ডিসের প্রয়োজন বৃদ্ধি পেতে পারে। প্রসবোত্তর সময়ে নবজাতকের মৃত্যুর হুমকি রয়েছে। একজন সক্ষম নিউওনাটোলজিস্ট অপ্রয়োজনীয় জটিলতা এড়াতে সহায়তা করবে। তাই ডায়াবেটিসে আক্রান্ত মহিলাদের জন্ম বিশেষায়িত হাসপাতালে হওয়া উচিত।
গর্ভাবস্থায় যে পরিবর্তনগুলি ঘটে তা হ'ল যে কোনও মহিলার স্ট্রেস এবং স্ট্রেস। অধিকন্তু, এটি টাইপ 1 ডায়াবেটিস রোগীদের ক্ষেত্রে প্রযোজ্য।
- গর্ভাবস্থার প্রথম মাসগুলিতে টক্সিকোসিস বিশেষত ঘন বমি বমিভাব সহ কেটোসিডোসিস হতে পারে।
- অপর্যাপ্ত রক্তে শর্করার নিয়ন্ত্রণের সাথে ইনসুলিনের প্রয়োজনীয়তার পরিবর্তনগুলি হাইপোগ্লাইসেমিয়া বাড়ে।
- ডায়াবেটিসে আক্রান্ত ঘন ঘন কোলপাইটিস এবং ক্যান্ডিডিয়াসিস গর্ভধারণে হস্তক্ষেপ করতে পারে, অ্যাক্টোপিক গর্ভাবস্থা বা প্ল্যাসেন্টা প্রপিয়া সৃষ্টি করতে পারে।
- ডায়াবেটিস রক্তের রিওলজিকাল বৈশিষ্ট্যগুলিকে প্রভাবিত করে। প্রসব (বা গর্ভপাত) ভারী রক্তপাত দ্বারা জটিল হতে পারে।
- গর্ভাবস্থায় নেফ্রোপ্যাথি এবং নিউরোপ্যাথি হওয়ার ঝুঁকি বাড়ে এবং প্রাকৃতিক প্রসব প্রায়শই রেটিনোপ্যাথির কারণে এবং দৃষ্টি নষ্ট হওয়ার ঝুঁকির সাথে contraindication হয়।
গুরুতর বিপাকীয় রোগ - টাইপ 1 ডায়াবেটিস মেলিটাস - আর গর্ভাবস্থার জন্য contraindication নয়। তবে আপনি যদি একটি স্বাস্থ্যকর শিশুর জন্ম দিতে চান তবে আপনার আগে থেকেই গর্ভধারণের জন্য প্রস্তুত করা উচিত এবং গর্ভাবস্থায় আপনাকে প্রায়শই ডাক্তারের সাথে দেখা করতে হবে।
একটি নবজাতক শিশুরও বিশেষজ্ঞের মনোযোগ বাড়ানো প্রয়োজন। রক্তের গণনাগুলির যথাযথ পর্যবেক্ষণ এবং ইনসুলিন ডোজগুলি সময়মতো সংশোধন করার সাথে, শিশু ডায়াবেটিসে আক্রান্ত হবে না (যদিও এই রোগের একটি বংশগত সমস্যা থাকবে)।
রোগের বিকাশের প্রক্রিয়াগুলি
প্রকার 1 ডায়াবেটিস মেলিটাস (ইনসুলিন-নির্ভর) গর্ভাবস্থার অনেক আগে থেকেই তরুণীদের মধ্যে বিকাশ ঘটে। বেশিরভাগ ক্ষেত্রে, এই প্যাথলজি শৈশবকালে নিজেকে প্রকাশ করে এবং একটি শিশু ধারণার সময় দ্বারা, বহু বছর ধরে একজন মহিলা এন্ডোক্রিনোলজিস্টের সাথে নিবন্ধিত হন। কোনও শিশুর প্রত্যাশার সময়কালে ডায়াবেটিস মেলিটাসের প্রকাশটি ব্যবহারিকভাবে ঘটে না।
ইনসুলিন নির্ভর ডায়াবেটিস একটি অটোইমিউন রোগ। এই প্যাথলজি দিয়ে অগ্ন্যাশয়ের বেশিরভাগ? কোষ ধ্বংস হয়ে যায়। এই বিশেষ কাঠামোগুলি ইনসুলিন উত্পাদনের জন্য দায়ী, একটি গুরুত্বপূর্ণ হরমোন যা কার্বোহাইড্রেটের বিপাকের সাথে জড়িত। রক্তের অভাবের সাথে, গ্লুকোজের মাত্রা উল্লেখযোগ্যভাবে বৃদ্ধি পায়, যা গর্ভবতী মহিলার পুরো শরীরের কাজকে অনিবার্যভাবে প্রভাবিত করে।
অগ্ন্যাশয়ের কোষগুলিতে অটোইমিউন ক্ষতি প্রাথমিকভাবে জিনগত প্রবণতার সাথে জড়িত। শৈশবে সংক্রামিত বিভিন্ন ভাইরাল সংক্রমণের প্রভাবও লক্ষ্য করা গেছে। প্রথম ধরণের ডায়াবেটিস মেলিটাস বিকাশের কারণ তীব্র অগ্ন্যাশয় রোগ হতে পারে। এই সমস্ত কারণগুলি শেষ পর্যন্ত ইনসুলিন উত্পাদনকারী কোষগুলির ক্ষতি করতে এবং দেহে এই হরমোনটির সম্পূর্ণ অনুপস্থিতিতে ডেকে আনে।
অতিরিক্ত রক্তে সুগার অনেকগুলি স্বাস্থ্য সমস্যার দিকে নিয়ে যায়। প্রথমত, ডায়াবেটিস এবং রক্তনালীগুলি এবং স্নায়ুগুলি ভোগে, যা অনিবার্যভাবে তাদের কার্যকারিতা প্রভাবিত করে। হাইপারগ্লাইসেমিয়া কিডনি, হৃৎপিণ্ড এবং স্নায়ুতন্ত্রের প্রতিবন্ধী ক্রিয়ায় অবদান রাখে। একটি জটিল মধ্যে এই সমস্ত উল্লেখযোগ্যভাবে একটি মহিলার জীবন জটিল করে তোলে এবং গর্ভাবস্থায় বিভিন্ন জটিলতার বিকাশের দিকে পরিচালিত করে।
গর্ভাবস্থার কোর্সের বৈশিষ্ট্যগুলি
ইনসুলিন-নির্ভর ডায়াবেটিস থেকে উদ্ভূত গর্ভাবস্থার নিজস্ব বৈশিষ্ট্য রয়েছে। প্রথম ত্রৈমাসিকের মধ্যে হরমোন ইনসুলিনের মধ্যে টিস্যুগুলির সংবেদনশীলতা কিছুটা বাড়ায় যা এটির জন্য প্রয়োজনীয়তা হ্রাস করে। যদি কোনও গর্ভবতী মহিলা একই পরিমাণ ইনসুলিন গ্রহণ করতে থাকে তবে তিনি হাইপোগ্লাইসেমিয়া (রক্তে শর্করার এক ফোঁটা) হওয়ার ঝুঁকি নিয়ে যান। এই অবস্থাটি চেতনা হ্রাস এবং এমনকি কোমা হ্রাসের হুমকি দেয়, যা শিশুদের প্রত্যাশা করে মহিলাদের জন্য এটি অত্যন্ত অনাকাঙ্ক্ষিত।
দ্বিতীয় ত্রৈমাসিকের মধ্যে গর্ভাবস্থায়, প্লাসেন্টা কাজ শুরু করে এবং ইনসুলিনের প্রয়োজনীয়তা আবার বেড়ে যায়। এই সময়কালে, মহিলাকে আবার নেওয়া হরমোনটির একটি ডোজ সমন্বয় প্রয়োজন। অন্যথায়, অতিরিক্ত গ্লুকোজ কেটোসিডোসিসের বিকাশের দিকে নিয়ে যেতে পারে। এই অবস্থার সাথে, রক্তে কেটোন মৃতদেহের সংখ্যা উল্লেখযোগ্যভাবে বৃদ্ধি পায়, যা শেষ পর্যন্ত কোমার বিকাশের দিকে পরিচালিত করতে পারে।
তৃতীয় ত্রৈমাসিকের মধ্যে আবার গর্ভবতী মহিলার ইনসুলিনের জন্য শরীরের প্রয়োজনের সামান্য হ্রাস ঘটে। এছাড়াও এই পর্যায়ে কিডনি প্রায়শই ব্যর্থ হয় যা প্রিটার্ম প্রসবের অবধি গুরুতর জটিলতার বিকাশের দিকে পরিচালিত করে। এই সময়ের মধ্যে হাইপোগ্লাইসেমিয়ার ঝুঁকি (রক্তে শর্করার তীব্র হ্রাস) এবং অজ্ঞান অবস্থার বিকাশ আবার ফিরে আসে।
গর্ভাবস্থার জটিলতা
গর্ভবতী মহিলাদের ডায়াবেটিসের সমস্ত অনাকাঙ্ক্ষিত পরিণতি ছোট এবং বড় জাহাজে রক্তক্ষরণ প্রতিবন্ধীদের সাথে জড়িত। অ্যাঞ্জিওপ্যাথি বিকাশ করে এমন অবস্থার উপস্থিতি দেখা দেয়:
- যে কোনও সময় গর্ভাবস্থার অবসান,
- প্রিক্ল্যাম্পসিয়া (22 সপ্তাহ পরে),
- সন্ন্যাসজাতীয় রোগবিশেষ,
- polyhydramnios,
- প্লেসমেন্টের অপ্রতুলতা,
- প্লেসেন্টাল বিঘ্ন এবং রক্তপাত।
ভ্রূণের জন্য টাইপ 1 ডায়াবেটিসের পরিণতি
মায়ের রোগগুলি তার গর্ভে সন্তানের জন্য অলক্ষিত হয় না। ইনসুলিন নির্ভর ডায়াবেটিস মেলিটাসযুক্ত মহিলারা বেশিরভাগ ক্ষেত্রেই বিকাশ করে দীর্ঘস্থায়ী ভ্রূণের হাইপোক্সিয়া। এই অবস্থাটি প্ল্যাসেন্টার অপর্যাপ্ত কাজের সাথে যুক্ত, যা গর্ভাবস্থায় প্রয়োজনীয় পরিমাণে অক্সিজেন সরবরাহ করতে সক্ষম নয়। অনিবার্যভাবে পুষ্টি এবং ভিটামিনের ঘাটতি ভ্রূণের বিকাশে উল্লেখযোগ্য বিলম্ব বাড়ে।
একটি শিশুর জন্য সবচেয়ে বিপজ্জনক জটিলতা হ'ল ডায়াবেটিক ভ্রোপ্যাথি গঠন। এই প্যাথলজি দিয়ে খুব বড় শিশুরা যথাসময়ে (4 থেকে 6 কেজি পর্যন্ত) জন্মগ্রহণ করে। প্রায়শই, এই জাতীয় প্রসব সিজারিয়ান বিভাগের সাথে শেষ হয়, যেহেতু একটি খুব বড় বাচ্চা কেবল আঘাতের ছাড়াই মায়ের জন্মের খালটি পাস করতে পারে না। এই জাতীয় নবজাতকের বিশেষ যত্ন প্রয়োজন, কারণ তাদের উচ্চ ওজন থাকা সত্ত্বেও, তারা বেশ দুর্বল জন্মগ্রহণ করে।
অনেক বাচ্চায় জন্মের পরপরই রক্তে শর্করার পরিমাণ তীব্রভাবে কমে যায়। এই অবস্থাটি এই কারণে ঘটেছিল যে নাভিলটি ক্ল্যাম্প করার সময় সন্তানের শরীরে মাতৃগ্লুকোজ সরবরাহ বন্ধ হয়ে যায়। একই সময়ে, ইনসুলিন উত্পাদন বেশি থাকে, যা শিশুর রক্তে চিনির উল্লেখযোগ্য হ্রাসকে উস্কে দেয়। হাইপোগ্লাইসেমিয়া কোমার বিকাশ অবধি গুরুতর পরিণতির সাথে হুমকি দেয়।
নবজাতক শিশুর মধ্যে এই রোগ সংক্রমণ হবে কিনা এই প্রশ্নে অনেক মহিলা উদ্বিগ্ন। এটি বিশ্বাস করা হয় যে পিতা-মাতার একজন যদি প্যাথলজিতে ভোগেন তবে শিশুর মধ্যে এই রোগের সংক্রমণ হওয়ার ঝুঁকি 5 থেকে 10% পর্যন্ত হয়। যদি মা এবং বাবার মধ্যে ডায়াবেটিস দেখা দেয় তবে সন্তানের অসুস্থতার সম্ভাবনা প্রায় 20-30%।
প্রকার 1 ডায়াবেটিসযুক্ত মহিলাদের গর্ভাবস্থা পরিচালনা Management
ইনসুলিন-নির্ভর ডায়াবেটিস কোনও সন্তানের জন্ম দেওয়ার জন্য contraindication নয়। চিকিত্সকরা কিডনি, লিভার এবং হার্টের ক্রিয়াকলাপের গুরুতর দুর্বলতাযুক্ত রোগীদেরই জন্ম দেওয়ার পরামর্শ দেন না। অন্যান্য ক্ষেত্রে মহিলারা বিশেষজ্ঞের তত্ত্বাবধানে তুলনামূলকভাবে স্বাস্থ্যকর বাচ্চা সহ্য করতে এবং জন্ম দেওয়ার ব্যবস্থা করেন।
গর্ভাবস্থার সূত্রপাতের সাথে, টাইপ 1 ডায়াবেটিসযুক্ত সমস্ত মহিলাদের যত তাড়াতাড়ি সম্ভব নিবন্ধন করার পরামর্শ দেওয়া হয়। প্রথম টার্নআউটটিতে পেরিফেরিয়াল রক্তে চিনির স্তর অগত্যা নির্ধারিত হয় এবং ডাক্তারের আরও সমস্ত ক্রিয়া ফলাফলের উপর নির্ভর করে।
প্রতিটি গর্ভবতী মা নিম্নলিখিত বিশেষজ্ঞদের তত্ত্বাবধানে রয়েছেন:
- ধাত্রীবিদ্যাবিশারদ-স্ত্রীরোগ বিশেষজ্ঞ,
- এন্ডোক্রিনোলজিস্ট (প্রতি দুই সপ্তাহে একবার টার্নআউট),
- থেরাপিস্ট (একবার ত্রৈমাসিকের টার্নআউট)।
টাইপ 1 ডায়াবেটিস এমন একটি অবস্থা যার জন্য ইনসুলিনের অবিরাম ব্যবহার প্রয়োজন। একটি সন্তানের প্রত্যাশায়, এই হরমোনটির প্রয়োজন নিয়মিত পরিবর্তিত হয়, এবং একজন মহিলাকে সময়ে সময়ে তার ডোজ সংশোধন করা প্রয়োজন। ড্রাগের সর্বোত্তম ডোজ নির্বাচন এন্ডোক্রিনোলজিস্ট দ্বারা বাহিত হয়। প্রতিটি উপস্থিতিতে, তিনি ভবিষ্যতের মায়ের অবস্থার মূল্যায়ন করেন এবং প্রয়োজনে চিকিত্সার পদ্ধতি পরিবর্তন করে changes
ইনসুলিন নির্ভর ডায়াবেটিসযুক্ত সমস্ত মহিলাকে তাদের সাথে একটি বহনযোগ্য রক্ত গ্লুকোজ মিটার বহন করার পরামর্শ দেওয়া হয়। রক্তে শর্করার মাত্রাটির অবিচ্ছিন্ন পর্যবেক্ষণ আপনাকে সময় মতো কোনও বিচ্যুতি লক্ষ্য করতে এবং সেগুলি সংশোধন করার জন্য সময়োপযোগী ব্যবস্থা গ্রহণের অনুমতি দেবে। এই পদ্ধতির মাধ্যমে নিরাপদে একটি শিশুকে বহন করা এবং সময়মতো একটি শিশুকে জন্ম দেওয়া সম্ভব হয়।
আপনার জানা উচিত যে ভ্রূণের বৃদ্ধির সাথে ইনসুলিনের প্রয়োজনীয়তা কয়েকগুণ বেড়ে যায়। আপনার হরমোনের বড় ডোজগুলি ভয় পাওয়া উচিত নয়, কারণ এটি ভ্রূণের স্বাস্থ্য সংরক্ষণের একমাত্র উপায়। শিশুর জন্মের পরে, ইনসুলিনের প্রয়োজনীয়তা আবার হ্রাস পায়, এবং মহিলা তার হরমোনের স্বাভাবিক ডোজগুলিতে ফিরে আসতে সক্ষম হবেন।
টাইপ 1 ডায়াবেটিসের মাধ্যমে গর্ভাবস্থা কি সম্ভব?

মায়ের দীর্ঘস্থায়ী রোগের পটভূমির বিরুদ্ধে গর্ভাবস্থা হ'ল মহিলা নিজেই এবং অনাগত সন্তানের স্বাস্থ্যের জন্য সর্বদা একটি বড় ঝুঁকি।
তবে অনেকগুলি ডায়াগনসিস, এমনকি টাইপ 1 ডায়াবেটিসের মতো মারাত্মক, আর মাতৃত্বের ক্ষেত্রে একেবারে অন্তরায় নয়।
শুধুমাত্র পরিকল্পনার পর্যায়ে সঠিকভাবে আচরণ করা এবং গর্ভাবস্থার পুরো সময়কালে বিশেষজ্ঞের সুপারিশ অনুসরণ করা প্রয়োজন।
টাইপ 1 ডায়াবেটিস সহ গর্ভাবস্থার বৈশিষ্ট্য

গর্ভকালীন সময়কালে, ইনসুলিনের চাহিদাতে ওঠানামা লক্ষ্য করা যায়, কখনও কখনও এই ওঠানামা খুব তাৎপর্যপূর্ণ হয়, গর্ভাবস্থার বিভিন্ন পর্যায়ে ইনসুলিনের প্রয়োজনীয়তা উল্লেখযোগ্যভাবে এবং নাটকীয়ভাবে পরিবর্তিত হয়। গর্ভাবস্থার আগে যদি নরমোগ্লাইসেমিয়া দীর্ঘ সময়ের জন্য অর্জিত হয়, তবে কোনও ক্ষতিপূরণ না থাকলে তার চেয়ে গর্ভাবস্থায় এই ধরনের ওঠানামা মোকাবেলা করা আরও সহজ হবে।
ইনসুলিনের প্রয়োজনীয়তার সমস্ত পরিবর্তনগুলি খুব স্বতন্ত্র, সেগুলি মোটেই নাও হতে পারে। তবে মূলত, প্রয়োজনটি ত্রৈমাসিকের সাথে পরিবর্তিত হয়।
প্রথম ত্রৈমাসিকে সাধারণত প্রয়োজনীয়তা হ্রাস পায়। হ্রাস করা প্রয়োজন হাইপোগ্লাইসেমিয়া হতে পারে এবং ফলস্বরূপ উচ্চ শর্করা - পোস্টগ্র্লাইসেমিক হাইপারগ্লাইসেমিয়া হতে পারে। ইনসুলিনের প্রয়োজনীয়তা প্রায় 25-30 শতাংশ হ্রাস পায়।
(আরও ...)
প্রকার 1 ডায়াবেটিস সহ গর্ভাবস্থায় হাসপাতালে ভর্তি হওয়া
গর্ভাবস্থায়, তিনটি সময়কাল হয় যার জন্য হাসপাতালে ভর্তি করা হয়।
নতুনভাবে সনাক্ত হওয়া গর্ভাবস্থায় তারা প্রথমবার হাসপাতালে ভর্তি হয়েছেন। এই সময়কালে, তারা একটি পরীক্ষা করে এবং গর্ভাবস্থার ধারাবাহিকতা সম্পর্কে সিদ্ধান্ত নেয়।
দ্বিতীয়বার 22-24 সপ্তাহের জন্য তাদের হাসপাতালে ভর্তি করা হয়, যখন ইনসুলিনের প্রয়োজনীয়তা বাড়ছে।
তৃতীয় হাসপাতালে ভর্তি 32-34 সপ্তাহের জন্য প্রস্তাবিত হয়, যখন প্রসবের পদ্ধতির বিষয়টি ইতিমধ্যে সিদ্ধান্ত নেওয়া হয়।
যদি প্রয়োজন হয় তবে স্বাস্থ্যকর বা কম ক্ষতিপূরণের ক্ষেত্রে অতিরিক্ত হাসপাতালে ভর্তি হওয়া সম্ভব।
গর্ভাবস্থায় ডায়েট

গর্ভাবস্থাকালীন, ইনসুলিনের অত্যধিক মাত্রায় ফলস্বরূপ খাওয়ার পরে হাইপোগ্লাইসেমিয়া এবং উচ্চতর চূড়াগুলি এড়াতে আপনার সাবধানে আপনার ডায়েটটি পর্যবেক্ষণ করা উচিত।
গর্ভাবস্থায়, ইনসুলিনের প্রভাব পরিবর্তন হতে পারে - সংক্ষিপ্ত এবং আল্ট্রাশোর্ট ইনসুলিন গর্ভাবস্থার আগের চেয়ে আরও ধীরে ধীরে কাজ শুরু করে। অতএব, খাওয়ার আগে আপনাকে আরও দীর্ঘ বিরতি নিতে হবে। এটি বিশেষত সকালে উচ্চারিত হয়, ইনজেকশন এবং খাবারের মধ্যে বিরতি 1 ঘন্টা পর্যন্ত পৌঁছতে পারে।
দ্রুত কার্বোহাইড্রেট গ্রহণ (হাইপোগ্লাইসেমিয়া ব্যতীত) খাওয়া থেকে বিরত থাকার পরামর্শ দেওয়া হয়: রস, মিষ্টি, কুকিজ ইত্যাদি থেকে
তবে সবকিছু বেশ স্বতন্ত্র - কেউ শান্তভাবে ফল খান, অন্য কেউ এর জন্য ক্ষতিপূরণ দেয় না।
ফ্যাট: প্রোটিন: কার্বোহাইড্রেটের অনুপাত 1: 1: 2 হওয়া উচিত।
খাওয়া ছোট অংশে হওয়া উচিত, তবে দিনে 6-8 বার।
খাবার সম্পূর্ণ হওয়া উচিত, ভিটামিন এবং খনিজ সমৃদ্ধ।
ডায়াবেটিস জটিলতায় গর্ভাবস্থার প্রভাব
এমনকি একটি সুস্থ মহিলার জন্যও গর্ভাবস্থা শরীরের জন্য চাপযুক্ত। ডায়াবেটিসের সাথে শরীরে বোঝা বাড়ে, যা বিদ্যমান জটিলতাগুলিকে বিরূপভাবে প্রভাবিত করে এবং তাদের অগ্রগতিকে উস্কে দিতে পারে।
চোখ (রেটিনোপ্যাথি অগ্রসর হয়) এবং কিডনি (প্রস্রাবে প্রোটিন, নেফ্রোপ্যাথি অগ্রগতি করে) একটি বিশেষ বোঝা অনুভব করে।
প্রকার 1 ডায়াবেটিস সহ প্রসব
ডায়াবেটিসের জন্য একটি ভাল ক্ষতিপূরণ এবং একটি সাধারণ গর্ভাবস্থা সহ, তবে একটি প্রাকৃতিক জন্ম সময়সই সময়ে সম্পন্ন হয়।
দুর্বল ক্ষতিপূরণ বা দুর্বল গর্ভাবস্থায় (উদাহরণস্বরূপ, পলিহাইড্রমনিয়াসের সাথে), প্রসব সময়সূচীর আগে চালানো যেতে পারে - 36-38 সপ্তাহের মধ্যে।
প্রায়শই সিজারিয়ান বিভাগের প্রয়োজন হয়। এটি বিদ্যমান জটিলতার জন্য নির্ধারিত হয় - রেটিনোপ্যাথি, নেফ্রোপ্যাথি এমন পরিস্থিতিতে যেখানে জাহাজগুলির উপর তীব্র চাপ contraindated হয়।
প্রায়শই, ডায়াবেটিসে আক্রান্ত মহিলাদের একটি খুব বড় ভ্রূণ বিকাশ ঘটে যা সিজারিয়ান বিভাগের জন্যও একটি ইঙ্গিত।
ডায়াবেটিসে আক্রান্ত মায়ের ভ্রূণের বিকাশ
গর্ভাবস্থার প্রথম ত্রৈমাসিকের গর্ভধারণের সময়কালটি অত্যন্ত গুরুত্বপূর্ণ। এই সময়ে, সন্তানের এখনও তার অগ্ন্যাশয় হয় না এবং মায়ের বর্ধিত চিনি প্লাসেন্টা দিয়ে যায় এবং সন্তানের হাইপারগ্লাইসেমিয়ার বিকাশের কারণ হয়।
এই সময়কালে, বিভিন্ন অঙ্গ এবং অঙ্গ সিস্টেম স্থাপন করা হয়, এবং চিনি বর্ধিত হয় নেতিবাচকভাবে এই প্রক্রিয়াটিকে প্রভাবিত করে, যা সন্তানের মধ্যে জন্মগত অঙ্গ ত্রুটির বিকাশের কারণ হয় (নিম্ন এবং উপরের অংশের ত্রুটি, স্নায়ুতন্ত্র, হৃদয় ইত্যাদি))
দ্বাদশ সপ্তাহ থেকে শুরু করে অগ্ন্যাশয় ভ্রূণের মধ্যে কাজ শুরু করে। মায়ের বর্ধিত চিনির সাথে, ভ্রূণের অগ্ন্যাশয় দুটি কাজ করতে বাধ্য হয়, এটি হাইপারিনসুলিনেমিয়া বাড়ে, যা ভ্রূণে শোথের বিকাশ এবং ওজন বৃদ্ধির দিকে পরিচালিত করে।
জন্মের সময় হাইপারিনসুলিনেমিয়া আক্রান্ত একটি শিশু প্রায়শই হাইপোগ্লাইসেমিয়া অনুভব করে। তার শর্করার অবিচ্ছিন্ন নিয়ন্ত্রণ প্রয়োজন, এবং যদি প্রয়োজন হয় তবে শিশুকে গ্লুকোজ দিয়ে ইনজেকশন দেওয়া হয়।
গর্ভাবস্থায় ওজন বৃদ্ধি
একটি সাধারণ গর্ভাবস্থা সঙ্গে, ওজন বৃদ্ধি 12-13 কেজি অতিক্রম করা উচিত নয়।
- প্রথম ত্রৈমাসিকে আদর্শের বৃদ্ধি 2-3 কেজি,
- দ্বিতীয় - 250-300 গ্রাম / সপ্তাহে,
- তৃতীয় - 370-400 গ্রাম / সপ্তাহে।
টাইপ 1 ডায়াবেটিস সহ গর্ভাবস্থার বৈশিষ্ট্য

গর্ভকালীন সময়কালে, ইনসুলিনের চাহিদাতে ওঠানামা লক্ষ্য করা যায়, কখনও কখনও এই ওঠানামা খুব তাৎপর্যপূর্ণ হয়, গর্ভাবস্থার বিভিন্ন পর্যায়ে ইনসুলিনের প্রয়োজনীয়তা উল্লেখযোগ্যভাবে এবং নাটকীয়ভাবে পরিবর্তিত হয়। গর্ভাবস্থার আগে যদি নরমোগ্লাইসেমিয়া দীর্ঘ সময়ের জন্য অর্জিত হয়, তবে কোনও ক্ষতিপূরণ না থাকলে তার চেয়ে গর্ভাবস্থায় এই ধরনের ওঠানামা মোকাবেলা করা আরও সহজ হবে।
ইনসুলিনের প্রয়োজনীয়তার সমস্ত পরিবর্তনগুলি খুব স্বতন্ত্র, সেগুলি মোটেই নাও হতে পারে। তবে মূলত, প্রয়োজনটি ত্রৈমাসিকের সাথে পরিবর্তিত হয়।
প্রথম ত্রৈমাসিকে সাধারণত প্রয়োজনীয়তা হ্রাস পায়। হ্রাস করা প্রয়োজন হাইপোগ্লাইসেমিয়া হতে পারে এবং ফলস্বরূপ উচ্চ শর্করা - পোস্টগ্র্লাইসেমিক হাইপারগ্লাইসেমিয়া হতে পারে। ইনসুলিনের প্রয়োজনীয়তা প্রায় 25-30 শতাংশ হ্রাস পায়।
(আরও ...)
প্রকার 1 ডায়াবেটিস সহ গর্ভাবস্থায় হাসপাতালে ভর্তি হওয়া
গর্ভাবস্থায়, তিনটি সময়কাল হয় যার জন্য হাসপাতালে ভর্তি করা হয়।
নতুনভাবে সনাক্ত হওয়া গর্ভাবস্থায় তারা প্রথমবার হাসপাতালে ভর্তি হয়েছেন। এই সময়কালে, তারা একটি পরীক্ষা করে এবং গর্ভাবস্থার ধারাবাহিকতা সম্পর্কে সিদ্ধান্ত নেয়।
দ্বিতীয়বার 22-24 সপ্তাহের জন্য তাদের হাসপাতালে ভর্তি করা হয়, যখন ইনসুলিনের প্রয়োজনীয়তা বাড়ছে।
তৃতীয় হাসপাতালে ভর্তি 32-34 সপ্তাহের জন্য প্রস্তাবিত হয়, যখন প্রসবের পদ্ধতির বিষয়টি ইতিমধ্যে সিদ্ধান্ত নেওয়া হয়।
যদি প্রয়োজন হয় তবে স্বাস্থ্যকর বা কম ক্ষতিপূরণের ক্ষেত্রে অতিরিক্ত হাসপাতালে ভর্তি হওয়া সম্ভব।
গর্ভাবস্থায় ডায়েট

গর্ভাবস্থাকালীন, ইনসুলিনের অত্যধিক মাত্রায় ফলস্বরূপ খাওয়ার পরে হাইপোগ্লাইসেমিয়া এবং উচ্চতর চূড়াগুলি এড়াতে আপনার সাবধানে আপনার ডায়েটটি পর্যবেক্ষণ করা উচিত।
গর্ভাবস্থায়, ইনসুলিনের প্রভাব পরিবর্তন হতে পারে - সংক্ষিপ্ত এবং আল্ট্রাশোর্ট ইনসুলিন গর্ভাবস্থার আগের চেয়ে আরও ধীরে ধীরে কাজ শুরু করে। অতএব, খাওয়ার আগে আপনাকে আরও দীর্ঘ বিরতি নিতে হবে। এটি বিশেষত সকালে উচ্চারিত হয়, ইনজেকশন এবং খাবারের মধ্যে বিরতি 1 ঘন্টা পর্যন্ত পৌঁছতে পারে।
দ্রুত কার্বোহাইড্রেট গ্রহণ (হাইপোগ্লাইসেমিয়া ব্যতীত) খাওয়া থেকে বিরত থাকার পরামর্শ দেওয়া হয়: রস, মিষ্টি, কুকিজ ইত্যাদি থেকে
তবে সবকিছু বেশ স্বতন্ত্র - কেউ শান্তভাবে ফল খান, অন্য কেউ এর জন্য ক্ষতিপূরণ দেয় না।
ফ্যাট: প্রোটিন: কার্বোহাইড্রেটের অনুপাত 1: 1: 2 হওয়া উচিত।
খাওয়া ছোট অংশে হওয়া উচিত, তবে দিনে 6-8 বার।
খাবার সম্পূর্ণ হওয়া উচিত, ভিটামিন এবং খনিজ সমৃদ্ধ।
ডায়াবেটিস জটিলতায় গর্ভাবস্থার প্রভাব
এমনকি একটি সুস্থ মহিলার জন্যও গর্ভাবস্থা শরীরের জন্য চাপযুক্ত। ডায়াবেটিসের সাথে শরীরে বোঝা বাড়ে, যা বিদ্যমান জটিলতাগুলিকে বিরূপভাবে প্রভাবিত করে এবং তাদের অগ্রগতিকে উস্কে দিতে পারে।
চোখ (রেটিনোপ্যাথি অগ্রসর হয়) এবং কিডনি (প্রস্রাবে প্রোটিন, নেফ্রোপ্যাথি অগ্রগতি করে) একটি বিশেষ বোঝা অনুভব করে।
ডায়াবেটিসের সাথে গর্ভাবস্থার জটিলতা
অসম্পর্কিত ডায়াবেটিস মেলিটাসযুক্ত মহিলারা গর্ভাবস্থার প্রথম পর্যায়ে গর্ভপাত হওয়ার সম্ভাবনা কয়েকগুণ বেশি থাকে, জেস্টোসিসের বিকাশ ঘটে এবং গর্ভাবস্থার শেষদিকে times গুণ বেশি বার টক্সিকোসিস হয়।
জেস্টোসিসের উদ্ভাস: রক্তচাপ বৃদ্ধি, শোথের উপস্থিতি, কিডনি দ্বারা প্রোটিনের নিঃসরণ। নেফ্রোপ্যাথির সাথে জেসটোসিসের সংমিশ্রণ রেনাল ব্যর্থতার বিকাশ ঘটাতে পারে, যা কিডনিতে ব্যর্থতা।
গেটোসিসও স্থির জন্মের অন্যতম কারণ is
দরিদ্র ডায়াবেটিস ক্ষতিপূরণ পলিহাইড্রমনিয়স গঠনের দিকে পরিচালিত করে (ডায়াবেটিসবিহীন মহিলাদের মধ্যে পলিহাইড্রমনিয়াস বিরল, তবে ডায়াবেটিসে আক্রান্ত মহিলাদের মধ্যে প্রায় অর্ধেক গর্ভবতী মহিলারা এটিতে ভোগেন)।
পলিহাইড্রমনিয়াস ভ্রূণের অপুষ্টির দিকে পরিচালিত করে, ভ্রূণের উপর চাপ বাড়ায়, ভ্রূণের অপূর্ণতা এবং স্থায়ী জন্মের কারণ হতে পারে এবং অকাল জন্মকে প্ররোচিত করতে পারে।
প্রকার 1 ডায়াবেটিস সহ প্রসব
ডায়াবেটিসের জন্য একটি ভাল ক্ষতিপূরণ এবং একটি সাধারণ গর্ভাবস্থা সহ, তবে একটি প্রাকৃতিক জন্ম সময়সই সময়ে সম্পন্ন হয়।
দুর্বল ক্ষতিপূরণ বা দুর্বল গর্ভাবস্থায় (উদাহরণস্বরূপ, পলিহাইড্রমনিয়াসের সাথে), প্রসব সময়সূচীর আগে চালানো যেতে পারে - 36-38 সপ্তাহের মধ্যে।
প্রায়শই সিজারিয়ান বিভাগের প্রয়োজন হয়। এটি বিদ্যমান জটিলতার জন্য নির্ধারিত হয় - রেটিনোপ্যাথি, নেফ্রোপ্যাথি এমন পরিস্থিতিতে যেখানে জাহাজগুলির উপর তীব্র চাপ contraindated হয়।
প্রায়শই, ডায়াবেটিসে আক্রান্ত মহিলাদের একটি খুব বড় ভ্রূণ বিকাশ ঘটে যা সিজারিয়ান বিভাগের জন্যও একটি ইঙ্গিত।
ডায়াবেটিসে আক্রান্ত মায়ের ভ্রূণের বিকাশ
গর্ভাবস্থার প্রথম ত্রৈমাসিকের গর্ভধারণের সময়কালটি অত্যন্ত গুরুত্বপূর্ণ। এই সময়ে, সন্তানের এখনও তার অগ্ন্যাশয় হয় না এবং মায়ের বর্ধিত চিনি প্লাসেন্টা দিয়ে যায় এবং সন্তানের হাইপারগ্লাইসেমিয়ার বিকাশের কারণ হয়।
এই সময়কালে, বিভিন্ন অঙ্গ এবং অঙ্গ সিস্টেম স্থাপন করা হয়, এবং চিনি বর্ধিত হয় নেতিবাচকভাবে এই প্রক্রিয়াটিকে প্রভাবিত করে, যা সন্তানের মধ্যে জন্মগত অঙ্গ ত্রুটির বিকাশের কারণ হয় (নিম্ন এবং উপরের অংশের ত্রুটি, স্নায়ুতন্ত্র, হৃদয় ইত্যাদি))
দ্বাদশ সপ্তাহ থেকে শুরু করে অগ্ন্যাশয় ভ্রূণের মধ্যে কাজ শুরু করে। মায়ের বর্ধিত চিনির সাথে, ভ্রূণের অগ্ন্যাশয় দুটি কাজ করতে বাধ্য হয়, এটি হাইপারিনসুলিনেমিয়া বাড়ে, যা ভ্রূণে শোথের বিকাশ এবং ওজন বৃদ্ধির দিকে পরিচালিত করে।
জন্মের সময় হাইপারিনসুলিনেমিয়া আক্রান্ত একটি শিশু প্রায়শই হাইপোগ্লাইসেমিয়া অনুভব করে। তার শর্করার অবিচ্ছিন্ন নিয়ন্ত্রণ প্রয়োজন, এবং যদি প্রয়োজন হয় তবে শিশুকে গ্লুকোজ দিয়ে ইনজেকশন দেওয়া হয়।
শিশুদের মধ্যে ডায়াবেটিস হওয়ার ঝুঁকি থাকে
যদি কেবল মা বা বাবা ডায়াবেটিসে আক্রান্ত হন তবে শিশুদের মধ্যে এটি পাঠানোর ঝুঁকি কম - প্রায় ২-৪ শতাংশ।
যদি বাবা-মা উভয়ই ডায়াবেটিসে আক্রান্ত হন, তবে ঝুঁকিটি উল্লেখযোগ্যভাবে বৃদ্ধি পায় এবং এটি পরিমাণ 18-25 শতাংশ।
গর্ভাবস্থায় ওজন বৃদ্ধি
একটি সাধারণ গর্ভাবস্থা সঙ্গে, ওজন বৃদ্ধি 12-13 কেজি অতিক্রম করা উচিত নয়।
প্রথম ত্রৈমাসিকে আদর্শের বৃদ্ধি 2-3 কেজি,
দ্বিতীয় - 250-300 গ্রাম / সপ্তাহে,
তৃতীয় - 370-400 গ্রাম / সপ্তাহে।
ইনসুলিন নির্ভর ডায়াবেটিসে আক্রান্ত মহিলাদের মধ্যে প্রসব
প্রাকৃতিক জন্মের খালের মাধ্যমে একটি সন্তানের জন্ম নিম্নলিখিত শর্তে সম্ভব:
- ভ্রূণের ওজন কম 4 কেজি
- সন্তানের সন্তোষজনক অবস্থা (উচ্চারণ করা হাইপোক্সিয়া নয়),
- গুরুতর প্রসেসট্রিক জটিলতার অনুপস্থিতি (গুরুতর জেসটোসিস, এক্লাম্পসিয়া),
- রক্তে গ্লুকোজ মাত্রা ভাল নিয়ন্ত্রণ।
মহিলা এবং ভ্রূণের দুর্বল স্বাস্থ্যের পাশাপাশি জটিলতার বিকাশের সাথে সাথে একটি সিজারিয়ান বিভাগ করা হয়।
গর্ভবতী মহিলাদের ডায়াবেটিসের জটিলতা প্রতিরোধে সময়মতো রোগ নির্ণয় করা হয়। রক্তে শর্করার অবিচ্ছিন্ন পর্যবেক্ষণ এবং সমস্ত ডাক্তারের সুপারিশ মেনে চলা নারীর যথাসময়ে সুস্থ বাচ্চা হওয়ার সম্ভাবনা উল্লেখযোগ্যভাবে বৃদ্ধি করে।
টাইপ 1 ডায়াবেটিস এবং সম্ভাব্য গর্ভাবস্থা
টাইপ 1 ডায়াবেটিসের সাথে গর্ভাবস্থা খুব ঝুঁকিপূর্ণ হতে পারে। তবে ডায়াবেটিসের নির্ণয় কোনও মহিলাকে মা হওয়ার সুযোগ থেকে পুরোপুরি বঞ্চিত করে না।
প্রক্রিয়াটি মসৃণভাবে এবং পরিণতি ছাড়াই এগিয়ে যাওয়ার জন্য, সমস্ত কিছু আগে থেকেই পরিকল্পনা করা প্রয়োজন। একজন মহিলার জানা উচিত যে সন্তান জন্মদানের সময় কী কী জটিলতা সম্ভব এবং কীভাবে নিজেকে এবং শিশু উভয়কে রক্ষা করার জন্য আচরণ করা উচিত to পরিকল্পিত গর্ভাবস্থার এক বছর আগে বাচ্চা জন্মের জন্য প্রস্তুত করা ভাল। ভবিষ্যতের মায়ের সুস্বাস্থ্যের অধিকারী হওয়া উচিত, তাই অনাক্রম্যতা নিজেই শক্তিশালী করতে এবং স্বাস্থ্যের অবস্থা স্থিতিশীল করতে ডাক্তারের সমস্ত নির্দেশাবলীর অনুসরণ করা প্রয়োজন। এটি গর্ভাবস্থার স্বাভাবিক কোর্সের জন্য একটি প্রয়োজনীয় শর্ত। অন্যথায়, জটিলতাগুলি সম্ভব। টাইপ 1 ডায়াবেটিসের সাথে, কোনও মহিলাকে কখনও কখনও গর্ভাবস্থা বন্ধ করার পরামর্শ দেওয়া যেতে পারে। এটি গর্ভাবস্থাকালীন এবং তার পরে কিছু ক্ষেত্রে গুরুতর জটিলতাগুলি সম্ভব হওয়ার কারণে এটি। প্রায়শই এই ধরনের পরিস্থিতিতে, ক্ষতিটি সন্তানের নয়, সরাসরি প্রসবের মহিলার স্বাস্থ্যের জন্য করা হয়। আপনার ডাক্তার আপনার গর্ভাবস্থা বন্ধ করার পরামর্শ দিতে পারে যদি:যখন গর্ভাবস্থা বাঞ্ছনীয় হতে পারে না?
যদি গর্ভবতী মহিলার রক্তে বিষাক্ত পদার্থের একটি উচ্চ পরিমাণ থাকে তবে এটি ভ্রূণের অবস্থার উপর বিরূপ প্রভাব ফেলতে পারে।
খুব বিরল ক্ষেত্রে, এই রোগের তীব্র বর্ধনের সাথে, মা এবং শিশুর উভয়ের জন্যই গর্ভাবস্থা মর্মান্তিকভাবে শেষ হতে পারে।
যদি এই জাতীয় ঘটনাটির উচ্চ ঝুঁকি থাকে তবে ডাক্তার গর্ভাবস্থা বন্ধ করার বা প্রাকৃতিকভাবে বাচ্চা না হওয়ার পরামর্শ দিতে পারেন।
প্রায়শই, টাইপ 1 ডায়াবেটিসে আক্রান্ত রোগীদের এমন জটিলতা থাকতে পারে যা কিডনির কার্যক্রমে বিরূপ প্রভাব ফেলে। যদি এই ক্ষতটি অগ্রসর হয়, কিডনিগুলি পুরোপুরি কাজ করা বন্ধ করে দিতে পারে। যদি চিকিত্সক এমন কারণগুলি দেখেন যা মহিলার বা ভ্রূণের জীবনকে হুমকী দেয় তবে তিনি গর্ভাবস্থা বন্ধ করার জন্য একটি বিকল্প প্রস্তাব দিতে বাধ্য হন li
ডায়াবেটিসের সাথে গর্ভাবস্থার বৈশিষ্ট্যগুলি
সাধারণত, গর্ভধারণের সময়কালে কোনও মহিলা কোনও ওষুধ খাওয়ার ক্ষেত্রে contraindicated হয়। ডায়াবেটিসে আক্রান্ত রোগীদের ক্ষেত্রে পরিস্থিতি কিছুটা আলাদা।
টাইপ 1 ডায়াবেটিসের সাথে, গর্ভাবস্থা এবং প্রসব উভয়ই পুরোপুরি রোগীর স্বাস্থ্যের উপর নির্ভরশীল। এবং এটি বজায় রাখার জন্য আপনার পর্যাপ্ত ইনসুলিন নেওয়া দরকার।
গর্ভধারণের পুরো সময়কালে এর প্রয়োজনীয় ডোজ পরিবর্তিত হয়।
সাধারণত, ইনসুলিনের প্রয়োজনীয়তা ত্রৈমাসিকের মধ্যে পরিবর্তিত হয় তবে প্রতিটি জীব পৃথক এবং রোগীদের আলাদা পদ্ধতির প্রয়োজন হয়। 1 ত্রৈমাসিকে, ইনসুলিন গ্রহণের প্রয়োজনীয়তা সাধারণত কমে যায়।
তবে এই নিয়মটি সমস্ত মহিলার ক্ষেত্রে প্রযোজ্য নয়। আপনার রক্তে চিনির নিরীক্ষণের জন্য রক্ত পরীক্ষা নিয়মিত করা উচিত।
কখনও কখনও গর্ভাবস্থার প্রথম ত্রৈমাসিকের ইনসুলিনের অভাব গৌণ রোগ এবং পরিণতির বিকাশ ঘটাতে পারে।
এই সময়কালে অবশ্যই ইনজেকশনে নেওয়া উচিত। আপনারা জানেন যে মহিলাদের মধ্যে প্রথম ত্রৈমাসিকের সময় সাধারণত টক্সিকোসিস হয়। এবং বমি বমিভাবের মাধ্যমে, পর্যাপ্ত সংখ্যক উপাদান শরীর থেকে প্রস্থান করে। যদি ইতিমধ্যে ইঞ্জেকশনটি তৈরি করা হয়েছে, এবং মহিলার একটি ইমেটিক আক্রমণ হয়েছে, তবে কার্বোহাইড্রেটগুলি প্রয়োজনীয় পরিমাণে সরবরাহ করা যাবে না, কারণ তারা শরীর ছেড়ে চলে যাবে।
2 ত্রৈমাসিকের সময়, ইনসুলিনের প্রয়োজনীয়তা বাড়তে পারে। এই পিরিয়ডটি দীর্ঘ বা দীর্ঘ সময় নিতে পারে। ইনসুলিন চাহিদা বৃদ্ধি খুব নাটকীয় হতে পারে। অতএব, আপনি নিয়মিত রক্তে শর্করার পরিমাপ করতে এবং আপনার সুস্বাস্থ্য নিরীক্ষণ করতে ভুলবেন না।
তৃতীয় ত্রৈমাসিকের সময়, ইনসুলিনের প্রয়োজন ধীরে ধীরে অদৃশ্য হতে শুরু করে। রোগীর অবস্থা সাবধানতার সাথে পর্যবেক্ষণ করা এবং হাইপোগ্লাইসেমিয়ায় আনা না করা প্রয়োজন। হাইপোগ্লাইসেমিয়ার লক্ষণগুলি তৃতীয় ত্রৈমাসিকের মধ্যে খুব বেশি প্রকাশিত না হওয়ার কারণে চিনি হ্রাসের মুহূর্তটি এড়িয়ে যাওয়ার একটি সুযোগ রয়েছে।
চিকিত্সকরা যদি গর্ভাবস্থার একেবারে গোড়ার দিকে রোগীর অবস্থা স্থিতিশীল করতে পরিচালিত করেন তবে কোনও জটিলতার সম্ভাবনা খুব কম।
বেশিরভাগ ক্ষেত্রে, রক্তে শর্করার স্বাভাবিক মাত্রা সহ, গর্ভাবস্থা মোটামুটি সহজ।
যদি কেবল মা ডায়াবেটিসে আক্রান্ত হন, তবে এই রোগটি উত্তরাধিকার সূত্রে প্রাপ্ত হওয়ার সম্ভাবনা অত্যন্ত ছোট এবং 4% এর বেশি নয়। তবে যদি বাবা-মা উভয়ই অসুস্থ হয়ে থাকেন তবে ঝুঁকিটি 20% পর্যন্ত বেড়ে যায়।
প্রসূতি ডায়েট
রক্তে শর্করার মাত্রা বজায় রাখার জন্য, আপনার পরিকল্পিত গর্ভাবস্থার আগে ডায়াবেটিসের চিকিত্সা শুরু করা উচিত। চিকিত্সার কোর্সে কেবলমাত্র বিশেষ ওষুধ গ্রহণ করা অন্তর্ভুক্ত নয়। একজন মহিলার উচিত একটি স্বাস্থ্যকর জীবনধারা পরিচালনা করা, কমপক্ষে তুচ্ছ শারীরিক ক্রিয়ায় জড়িত হওয়া এবং অবশ্যই সঠিক ডায়েট পর্যবেক্ষণ করা উচিত।
চিনির মাত্রা নিয়ন্ত্রণ করতে এবং হাইপোগ্লাইসেমিয়া কীভাবে এড়াতে হবে তা জানতে আপনার ডায়েট পর্যবেক্ষণ করা প্রয়োজন।
যদি গর্ভাবস্থার আগে ইনসুলিনের ক্রিয়া যথেষ্ট দ্রুত ছিল, তবে ধারণার মুহুর্ত থেকে এই প্রক্রিয়াটি উল্লেখযোগ্যভাবে ধীর হতে শুরু করে।
এজন্য এখন ইঞ্জেকশন এবং খাবারের মধ্যে বিরতিগুলি আরও দীর্ঘ হওয়া উচিত। বিশেষ করে সকালে এটি সত্য। খাওয়ার এক ঘন্টা পূর্বে ইনসুলিন সরবরাহ করার পরামর্শ দেওয়া হয়।
যদি রোগী হাইপোগ্লাইসেমিয়ার আক্রমণ শুরু করে তবে তার জন্য দ্রুত কার্বোহাইড্রেট খাওয়ার পরামর্শ দেওয়া হয়। যদি এরকম কোনও লঙ্ঘন না হয় তবে এই জাতীয় পণ্যগুলি গ্রহণ করা অস্বীকার করা ভাল। যে কোনও মিষ্টি অস্বীকার করা প্রয়োজন: মিষ্টি, পেস্ট্রি, চকোলেট।
অন্য যে কোনও বিধিনিষেধ ডাক্তারের সাথে আলোচনা করা উচিত, কারণ প্রতিটি মহিলার শরীর গর্ভাবস্থায় আলাদাভাবে প্রতিক্রিয়া দেখায় এবং পণ্যগুলির প্রতিক্রিয়াটি অচিরাচরিত হতে পারে।
গর্ভাবস্থা এবং টাইপ 1 ডায়াবেটিস
কোনও মহিলা যদি টাইপ 1 ডায়াবেটিস ধরা পড়ে তবে এর অর্থ এই নয় যে গর্ভাবস্থা ভুলে যেতে পারে। আধুনিক ওষুধ যুবতী মহিলাদের এমন গুরুতর অসুস্থতায় এমনকি একটি সুস্থ বাচ্চা সহ্য করতে দেয়।
ভবিষ্যতের একটি গর্ভাবস্থা সতর্কতার সাথে পরিকল্পনা করা উচিত, যেমন একটি গুরুত্বপূর্ণ ইভেন্টের জন্য প্রস্তুত করার জন্য আগাম হওয়া উচিত।
গর্ভবতী মাকে অবশ্যই অবিরাম ক্ষতিপূরণ পালন করতে হবে যাতে ভ্রূণটি স্বাভাবিক সীমাবদ্ধতার মধ্যে বিকশিত হয় এবং কোনও কিছুই মহিলার স্বাস্থ্যের ক্ষতি করতে পারে না।
টাইপ 1 ডায়াবেটিসে আক্রান্ত মহিলাদের গর্ভাবস্থার বৈশিষ্ট্য
গর্ভধারণের ছয় মাস আগে একজন মহিলার নিম্নলিখিত বিষয়গুলি করা উচিত:
- শরীরের একটি সম্পূর্ণ রোগ নির্ণয় করা এবং প্রয়োজনীয় পরীক্ষাগুলি পাস করা প্রয়োজন,
- একজন নেফ্রোলজিস্টের সাথে যান, কিডনি ফাংশন পরীক্ষা করুন। সন্তান জন্মদানের সময়, এই অঙ্গটির উপর একটি দ্বিগুণ বোঝা পড়ে, সুতরাং তাদের অবস্থা পর্যবেক্ষণ করা এত গুরুত্বপূর্ণ,
- চোখের ফান্ডাস চক্ষু বিশেষজ্ঞের সাথে চেক করুন; প্রয়োজনে চিকিৎসা করুন
- চাপের উপর নজর রাখুন, বড় বাড়াগুলি সহ, এটি একটি ডাক্তারের সাথে দেখা প্রয়োজন।
কয়েক দশক আগে, টাইপ 1 ডায়াবেটিস এবং গর্ভাবস্থা বেমানান ধারণা ছিল। যাইহোক, ওষুধ স্থির হয় না, এবং এমনকি এই জাতীয় রোগ নির্ণয়ের পরেও আপনি একটি স্বাস্থ্যকর শিশুর জন্মের উপর নির্ভর করতে পারেন। সঠিক ইনসুলিন থেরাপির মাধ্যমে, প্রসবকালীন মৃত্যুর হার প্রায় শূন্য, তবে শিশুর জীবনের ঝুঁকি বেশি থাকে - প্রায় 6%।
গর্ভাবস্থায় সম্ভাব্য ঝুঁকি
যেসব মেয়েরা বাচ্চা প্রত্যাশা করে এবং একই সাথে ইনসুলিন-নির্ভর ডায়াবেটিসে আক্রান্ত তাদের নিম্নলিখিত কারণগুলির জন্য ঝুঁকি রয়েছে:
- গর্ভপাতের উচ্চ সম্ভাবনা,
- সন্তানের জন্মগত ত্রুটির একটি বড় শতাংশ,
- গর্ভাবস্থায়, টাইপ 1 ডায়াবেটিসের জটিলতাগুলি সম্ভব,
- যৌনাঙ্গে সিস্টেমের রোগগুলির উপস্থিতি,
- সরবরাহ শিডিয়ুলের কয়েক সপ্তাহ আগে শুরু হতে পারে,
- সিজারিয়ান বিভাগ হ'ল বিতরণ সবচেয়ে অনুকূল ধরণের।
অবস্থানে থাকা মহিলারা তাদের গর্ভাবস্থার বেশিরভাগ অংশ বিশেষজ্ঞের তত্ত্বাবধানে একটি হাসপাতালে ব্যয় করার জন্য প্রস্তুত থাকতে হবে। সফল গর্ভাবস্থার জন্য এটি প্রয়োজনীয় প্রয়োজনীয়তা। হাসপাতালে ভর্তি তিনটি অংশ নিয়ে গঠিত:
- শব্দটির প্রথম সপ্তাহগুলিতে প্রথম হাসপাতালে ভর্তি করা হয়। একজন মহিলা সমস্ত অঙ্গগুলির একটি নিখুঁত পরীক্ষা করে, তার পরীক্ষা নেওয়া হয়। রোগ নির্ণয়ের ফলাফল অনুযায়ী, স্বাস্থ্যকর বাচ্চা আদায় করা সম্ভব কিনা এবং মায়ের স্বাস্থ্যের জন্য কোনও ঝুঁকি রয়েছে কিনা তা চিকিত্সকরা স্থির করেন। এরপরে, গর্ভাবস্থার পরবর্তী কোর্সের জন্য প্রয়োজনীয় প্রতিরোধমূলক ক্রিয়া পরিচালিত হয়।
- হাসপাতালে ভর্তির দ্বিতীয় পর্যায়ে 20 সপ্তাহ পরে বাহিত হয়। এই সময়ে শরীরের ইনসুলিনের প্রয়োজনের তীব্র জাম্পগুলি ডাক্তারদের তত্ত্বাবধানে হওয়া উচিত।
- চূড়ান্ত পর্যায়ে। টাইপ 1 ডায়াবেটিসের সাথে গর্ভাবস্থার জন্য গর্ভাবস্থার শেষ সপ্তাহগুলিতে একজন মহিলার হাসপাতালে ভর্তি হওয়া প্রয়োজন, চিকিত্সকরা ভ্রূণের বিকাশ পর্যবেক্ষণ করেন, জটিলতার ক্ষেত্রে, প্রাথমিক জন্মের বিষয়ে সিদ্ধান্ত নেওয়া হয়।
বিজ্ঞান যেভাবে বিকাশ করে তা নির্বিশেষে, ইনসুলিন-নির্ভর ডায়াবেটিসে আক্রান্ত মহিলাদের মধ্যে এমন এক শ্রেণির রয়েছে, যার কাছে গর্ভাবস্থা contraindication হয়:
- বিভিন্ন অঙ্গের জাহাজের সম্পূর্ণ ক্ষয়ক্ষতির সাথে (মাইক্রোঞ্জিওপ্যাথি),
- রোগের আকারে, যখন ইনসুলিন চিকিত্সার পছন্দসই প্রভাব থাকে না,
- উভয় স্ত্রীর যদি ডায়াবেটিস হয়,
- যদি কোনও রিসাস থাকে - দ্বন্দ্ব,
- যক্ষ্মা এবং ডায়াবেটিস একই সাথে,
- পূর্ববর্তী গর্ভাবস্থা যদি মৃত বাচ্চা বা জন্মগত ত্রুটিযুক্ত বাচ্চার জন্মের সময় শেষ হয়।
প্রসবের কোর্স
কোনও প্রাকৃতিক জন্ম সম্পর্কে কোনও সিদ্ধান্ত নেওয়ার জন্য চিকিত্সকের জন্য নিম্নলিখিত বিষয়গুলি অবশ্যই পূরণ করতে হবে:
- পুরো গর্ভাবস্থায় ডায়াবেটিস কোর্সের প্রকৃতি,
- কোন জটিলতা আছে
- ভ্রূণের অবস্থা। এর ভর 4 কেজি অতিক্রম করা উচিত নয়।
হরমোন ব্যবহার শ্রম উদ্দীপিত করা সম্ভব। জন্ম প্রক্রিয়া চলাকালীন, গর্ভবতী মায়ের অবস্থা কঠোর নিয়ন্ত্রণে থাকে - রক্তে গ্লুকোজের মাত্রা এবং সিটিজির সাহায্যে শিশুর হার্টবিট ক্রমাগত পরিমাপ করা হয়।
রক্তে চিনির তীব্র বৃদ্ধি পাওয়া গেলে গর্ভবতী মহিলাকে ইনসুলিনের একটি ইনজেকশন দেওয়া হয়। জরায়ুর দুর্বল প্রকাশ এবং দুর্বল শ্রমের সাথে একটি সিজারিয়ান বিভাগ করা হয়।
এটি মা এবং শিশুর উভয়েরই জটিলতা এড়াবে।
প্রায়শই, ইনসুলিন নির্ভর মহিলাদের মধ্যে, বড় শিশু জন্মগ্রহণ করে। এটি অন্যান্য বাচ্চাদের তুলনায় শিশুদের অ্যাডিপোজ টিস্যু বেশি কারণ এটি। এছাড়াও, কোনও শিশুর ত্বকের blueness, ফোলাভাব হতে পারে। জীবনের প্রথম দিনগুলিতে, শিশু পরিবেশের সাথে ভালভাবে খাপ খায় না, জন্ডিসের উপস্থিতি এবং ওজনে তীব্র হ্রাস সম্ভব।
একটি সফল গর্ভাবস্থার তুলনায় কোনও শিশুর মধ্যে ত্রুটিযুক্ত হওয়ার সম্ভাবনা দ্বিগুণ হয়। হার্টের অসুখ, গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের অস্বাভাবিক গঠন, কিডনির ক্ষতি - এগুলি হ'ল ইনসুলিন-নির্ভর মহিলাদের বাচ্চাদের মধ্যে প্রধান রোগ হয়।
প্রসবোত্তর সময়কালে, ইনসুলিনের প্রয়োজনীয়তার পরিবর্তন ঘটে। হাইপোগ্লাইসেমিয়া প্রতিরোধের জন্য, ইনসুলিন ডোজ হ্রাস করা হয়। আপনি রক্তে শর্করার একটি ধ্রুবক পরিমাপের সাথে সর্বোত্তম ডোজটি চয়ন করতে পারেন।
হাইপোগ্লাইসেমিয়ার সাথে, স্তন্যপায়ী গ্রন্থিতে রক্ত প্রবাহ হ্রাস হতে পারে এবং ফলিত দুধের পরিমাণ হ্রাস হওয়ার ফলস্বরূপ। এ জাতীয় পরিস্থিতি রোধ করতে একজন মহিলাকে অবশ্যই তার স্বাস্থ্য পর্যবেক্ষণ করতে হবে।
এর সংমিশ্রণে, ইনসুলিন-নির্ভর মহিলার দুধ কেবলমাত্র উচ্চ গ্লুকোজেই সুস্থ দুধ খাওয়ানো মায়ের দুধ থেকে পৃথক হয়। তবে এই উপাদানটির সাথেও স্তন্যপান করানো শিশুর পক্ষে বেশি উপকারী।
আজকাল, টাইপ 1 ডায়াবেটিস এবং গর্ভাবস্থা বেশ তুলনামূলক ধারণা। ইনসুলিন নির্ভর ডায়াবেটিস একটি গুরুতর দীর্ঘস্থায়ী রোগ যা মানুষের ক্রিয়াকলাপের সমস্ত ক্ষেত্রকে প্রভাবিত করে।
তবে চিকিত্সা স্থির হয় না, এবং এখন টাইপ 1 ডায়াবেটিস গর্ভাবস্থায় বাধা নয়।
এই অসুস্থতায় আক্রান্ত মহিলাদের ডাক্তারদের প্রধান পরামর্শটি হ'ল আগাম শিশুর জন্মের পরিকল্পনা করা, শরীরের একটি সম্পূর্ণ পরীক্ষা করা এবং সাবধানতার সাথে পুরো সময়ের জন্য তাদের স্বাস্থ্য পর্যবেক্ষণ করা। আপনি যদি কোনও চিকিত্সকের সমস্ত নির্দেশ অনুসরণ করেন তবে আপনি একটি স্বাস্থ্যকর শিশুর জন্ম দিতে পারেন।
গর্ভাবস্থার প্রকার 1 ডায়াবেটিস
ডায়াবেটিস মেলিটাস একটি মারাত্মক অন্তঃস্রাবের রোগ যা রক্তে অতিরিক্ত পরিমাণে গ্লুকোজ গঠন করে। গর্ভাবস্থায়, এই অবস্থাটি নিজেই মহিলা এবং তার শিশু উভয়ের জন্য গুরুতর সমস্যা সৃষ্টি করতে পারে। ভবিষ্যতে মা টাইপ 1 ডায়াবেটিসে ভুগছেন 9 মাস কীভাবে?
প্রথম ত্রৈমাসিক
ইনসুলিনের প্রয়োজনীয়তা হ্রাস পায়। গড়ে, এটি 27% কমে যায়। এই অবস্থাটি বিপজ্জনক যে আগে থেকে হরমোনের পরিমাণ আগে থেকে অনুমান করা অসম্ভব, যার অর্থ ইউনিটগুলির স্বাভাবিক সংখ্যার পরিচয় হয়। এটি হাইপোগ্লাইসেমিক রাষ্ট্রের দিকে নিয়ে যায়। পরিণতি হবে হাইপারগ্লাইসেমিয়া। লক্ষণগুলির এই সেটটিকে পোস্টগ্র্লাইসেমিক হাইপারগ্লাইসেমিয়া বলা হয়।
চিনির ঘনত্বের ওঠানামা ছাড়াও, টক্সিকোসিস লক্ষ্য করা যায়, বমি বমি করা হয় যা একটি সাধারণ সহজাত লক্ষণ হিসাবে বিবেচিত হয়। এই অবস্থাটি বিপজ্জনক যে গ্যাগ রিফ্লেক্স পেটের সমস্ত সামগ্রী প্রকাশ করে এবং সমস্ত পণ্য শোষণের জন্য সময় ছাড়াই বাইরে চলে যায়।
বমি করার পরে, প্রয়োজনীয় পরিমাণ কার্বোহাইড্রেট গ্রহণ করা উচিত, যেহেতু ইনসুলিনের ইনজেকশন পরে হরমোনটি কাজ করা শুরু করে এবং যেহেতু গ্লাইকোজেনে রূপান্তরিত করার মতো কিছুই নেই, তাই হাইপোগ্লাইসেমিক অবস্থা উপস্থিত হয়, যার ফলশ্রুতি হ্রাস এবং খিঁচুনি হতে পারে।
তৃতীয় ত্রৈমাসিক
তৃতীয় ত্রৈমাসিকটি প্রথমটির মতোই, কারণ আবার ইনসুলিনের প্রয়োজন কম হয়। হাইপোগ্লাইসেমিয়ার ঘন বিকাশ দ্বারা এই অবস্থা বিপজ্জনক। তৃতীয় ত্রৈমাসিকের একটি বৈশিষ্ট্য হ'ল কম শর্করার সংবেদনশীলতা হ্রাস পেয়েছে, তাই অজ্ঞান হওয়া এবং অন্যান্য নেতিবাচক পরিণতি এড়াতে রক্তে গ্লুকোজের ঘনত্বের ক্রমাগত নিরীক্ষণ করা জরুরী।
প্রসব এবং তার পরে
সন্তানের জন্মদিনে নিজেই, গ্লুকোজ ওঠানামা খুব শক্তিশালী, তাই আপনার হরমোনের ইঞ্জেকশনটি ত্যাগ করা উচিত বা ডোজকে ন্যূনতম করা উচিত। অভিজ্ঞতার কারণে চিনির ঘনত্বের বৃদ্ধি ঘটে এবং শক্তিশালী শারীরিক পরিশ্রমের কারণে হ্রাস ঘটে, বিশেষত প্রাকৃতিক প্রসবের সময়। তবে ইনসুলিনের ইউনিটের সংখ্যাতে যে কোনও পরিবর্তন হওয়া উচিত বিশেষজ্ঞের সাথে পরামর্শ করার পরেই be
টাইপ 1 ডায়াবেটিসের সময়, নিয়মিত গ্লুকোজ ঘনত্ব নাও থাকতে পারে। প্রায়শই ঘনত্ব হ্রাস হয়। অতএব, খাওয়ানোর আগে, দ্রুত কার্বোহাইড্রেটের চেয়ে ভাল কিছু শর্করা পণ্য খাওয়ার পরামর্শ দেওয়া হয়।