ডায়াবেটিক নেফ্রোপ্যাথি: লক্ষণ, পর্যায়, চিকিত্সা
ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিসের বেশিরভাগ কিডনি জটিলতার সাধারণ নাম। এই শব্দটি কিডনিগুলির ফিল্টারিং উপাদানগুলির গ্লোমোরুলি এবং টিউবুলসগুলির পাশাপাশি ডায়াবেটিস ক্ষতগুলির পাশাপাশি তাদের খাওয়ানো জাহাজগুলি বর্ণনা করে।
ডায়াবেটিক নেফ্রোপ্যাথি বিপজ্জনক কারণ এটি রেনাল ব্যর্থতার চূড়ান্ত (টার্মিনাল) পর্যায়ে নিয়ে যেতে পারে। এই ক্ষেত্রে, রোগীর ডায়ালাইসিস করতে হবে বা।
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের প্রাথমিক মৃত্যু এবং অক্ষমতার অন্যতম সাধারণ কারণ। ডায়াবেটিস কিডনি সমস্যার একমাত্র কারণ থেকে অনেক দূরে। তবে ডায়ালাইসিসের মধ্য দিয়ে যাওয়া এবং ট্রান্সপ্ল্যান্টের জন্য দাতার কিডনিতে লাইনে দাঁড়িয়ে থাকা, সবচেয়ে ডায়াবেটিস। এর একটি কারণ হ'ল টাইপ 2 ডায়াবেটিসের প্রাদুর্ভাবের উল্লেখযোগ্য বৃদ্ধি increase
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের কারণগুলি:
- রোগীর উচ্চ রক্তে শর্করা,
- রক্তে খারাপ কোলেস্টেরল এবং ট্রাইগ্লিসারাইড,
- উচ্চ রক্তচাপ (উচ্চ রক্তচাপের জন্য আমাদের "বোন" সাইটটি পড়ুন),
- রক্তাল্পতা, এমনকি তুলনামূলকভাবে "হালকা" (ডায়াবেটিস আক্রান্ত রোগীদের রক্তে হিমোগ্লোবিনকে অন্যান্য রেনাল প্যাথলজিসহ রোগীদের তুলনায় ডায়ালাইসিসে স্থানান্তরিত করা উচিত। ডায়ালাইসিস পদ্ধতির পছন্দটি ডাক্তারের পছন্দের উপর নির্ভর করে, তবে রোগীদের ক্ষেত্রে খুব বেশি পার্থক্য নেই)।
ডায়াবেটিস মেলিটাস রোগীদের ক্ষেত্রে রেনাল রিপ্লেসমেন্ট থেরাপি (ডায়ালাইসিস বা কিডনি প্রতিস্থাপন) কখন শুরু করবেন:
- কিডনিতে গ্লোমেরুলার পরিস্রাবণের হার 6.5 মিমি / লি) হয়, যা চিকিত্সার রক্ষণশীল পদ্ধতি দ্বারা হ্রাস করা যায় না,
- পালমোনারি শোথ বিকাশের ঝুঁকির সাথে শরীরে তীব্র তরল ধরে রাখা,
- প্রোটিন-শক্তি অপুষ্টি এর সুস্পষ্ট লক্ষণ।
ডায়াবেটিস রোগীদের যারা ডায়ালাইসিস দিয়ে চিকিত্সা করেন তাদের রক্ত পরীক্ষার জন্য লক্ষ্য সূচক:
- গ্লাইকেটেড হিমোগ্লোবিন - 8% এরও কম,
- রক্তের হিমোগ্লোবিন - 110-120 গ্রাম / এল,
- প্যারাথাইরয়েড হরমোন - 150-300 পিজি / মিলি,
- ফসফরাস - 1.13–1.78 মিমি / এল,
- মোট ক্যালসিয়াম - 2.10-22.37 মিমি / লি,
- পণ্য Ca × P = 4.44 মিমি 2 / এল 2 এর চেয়ে কম।
হেমোডায়ালাইসিস বা পেরিটোনাল ডায়ালাইসিস কেবল প্রস্তুতির ক্ষেত্রে অস্থায়ী পর্যায় হিসাবে বিবেচনা করা উচিত। প্রতিস্থাপনের কাজকালের জন্য কিডনি প্রতিস্থাপনের পরে, রোগী রেনাল ব্যর্থতা থেকে সম্পূর্ণ নিরাময় হয়। ডায়াবেটিক নেফ্রোপ্যাথি স্থিতিশীল হচ্ছে, রোগীর বেঁচে থাকা বাড়ছে।
ডায়াবেটিসের কিডনি প্রতিস্থাপনের পরিকল্পনা করার সময়, চিকিত্সকরা শল্য চিকিত্সার সময় বা তার পরে রোগীর কার্ডিওভাসকুলার দুর্ঘটনা (হার্ট অ্যাটাক বা স্ট্রোক) হওয়ার কতটা সম্ভাবনা রয়েছে তা নির্ধারণের চেষ্টা করছেন। এই জন্য, রোগী একটি ভারী ইসিজি সহ বিভিন্ন পরীক্ষার মধ্য দিয়ে যায়।
প্রায়শই এই পরীক্ষার ফলাফলগুলি দেখায় যে হৃদয় এবং / বা মস্তিষ্ককে খাওয়ানো জাহাজগুলি এথেরোস্ক্লেরোসিস দ্বারা খুব বেশি প্রভাবিত হয়। আরও তথ্যের জন্য "" নিবন্ধটি দেখুন। এই ক্ষেত্রে, কিডনি প্রতিস্থাপনের আগে সার্জিকভাবে এই জাহাজগুলির পেটেন্সি পুনরুদ্ধার করার পরামর্শ দেওয়া হয়।
ডায়াবেটিস একজন ব্যক্তিকে হুমকি দেয় এমন সমস্ত জটিলতার মধ্যে ডায়াবেটিস নেফ্রোপ্যাথি নেতৃস্থানীয় স্থান নেয়। কিডনিতে প্রথম পরিবর্তনগুলি ডায়াবেটিসের পরে প্রথম বছরগুলিতে ইতিমধ্যে প্রদর্শিত হয় এবং চূড়ান্ত পর্যায়ে দীর্ঘস্থায়ী রেনাল ব্যর্থতা (সিআরএফ) হয়। তবে প্রতিরোধমূলক ব্যবস্থাগুলি যত্ন সহকারে পালন, সময়মতো নির্ণয় এবং পর্যাপ্ত চিকিত্সা এই রোগের বিকাশকে যতটা সম্ভব বিলম্ব করতে সহায়তা করে।
ডায়াবেটিক নেফ্রোপ্যাথি
ডায়াবেটিক নেফ্রোপ্যাথি একটি স্বাধীন রোগ নয়। এই শব্দটি বিভিন্ন সমস্যার একটি সিরিজ সংমিশ্রণ করে, যার সারাংশটি একটি জিনিস পর্যন্ত সিদ্ধ হয় - এটি দীর্ঘস্থায়ী ডায়াবেটিস মেলিটাসের পটভূমির বিরুদ্ধে রেনাল জাহাজগুলির ক্ষতি damage
ডায়াবেটিক নেফ্রোপ্যাথির গ্রুপে, নিম্নলিখিতগুলি বেশিরভাগ ক্ষেত্রে সনাক্ত করা হয়:
- রেনাল আর্টেরিওস্লেরোসিস,
- ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিস,
- রেনাল টিউবুলে চর্বি জমা হয়,
- pyelonephritis,
- রেনাল টিউবুলস ইত্যাদির নেক্রোসিস ইত্যাদি
ডায়াবেটিসের কারণে সৃষ্ট নেফ্রোপ্যাথিকে প্রায়শই কিমেলস্টিল-উইলসন সিনড্রোম (গ্লোমোরুলোস্ক্লেরোসিসের অন্যতম রূপ) বলা হয়। এছাড়াও, ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিস এবং নেফ্রোপ্যাথির ধারণাগুলি প্রায়শই সমার্থক হিসাবে চিকিত্সা অনুশীলনে ব্যবহৃত হয়।
আইসিডি -10 কোড (10 তম সংশোধনের রোগের সরকারী আন্তর্জাতিক শ্রেণিবদ্ধকরণ), যা 1909 সাল থেকে সর্বজনীনভাবে বৈধ, এই সিনড্রোমের 2 সিফার ব্যবহার করে uses এবং বিভিন্ন মেডিকেল উত্স, রোগীর রেকর্ডস এবং রেফারেন্স বইগুলিতে আপনি উভয় বিকল্প খুঁজে পেতে পারেন। এগুলি হ'ল E.10-14.2 (কিডনির ক্ষতির সাথে ডায়াবেটিস মেলিটাস) এবং এন08.3 (ডায়াবেটিস মেলিটাসে গ্লোমেরুলার ক্ষত)।
বেশিরভাগ ক্ষেত্রে, বিভিন্ন রেনাল ডিসঅফিউশনগুলি টাইপ 1 ডায়াবেটিসে রেকর্ড করা হয়, যা ইনসুলিন-নির্ভর। ডায়াবেটিস রোগীদের 40-50% রোগীদের মধ্যে নেফ্রোপ্যাথি দেখা দেয় এবং এই গোষ্ঠীর জটিলতায় মৃত্যুর প্রধান কারণ হিসাবে স্বীকৃত। টাইপ 2 প্যাথলজি (স্বতন্ত্র ইনসুলিন) এ ভুগছেন, নেফ্রোপ্যাথি কেবল 15-30% ক্ষেত্রে রেকর্ড করা হয়।
ডায়াবেটিসের কিডনি
রোগের কারণগুলি
প্রতিবন্ধী কিডনি ফাংশন ডায়াবেটিসের অন্যতম প্রাথমিক পরিণতি। সর্বোপরি, কিডনিগুলির অতিরিক্ত কাজকর্ম এবং টক্সিন থেকে রক্ত পরিষ্কার করার মূল কাজ রয়েছে।
যখন ডায়াবেটিসে রক্তের গ্লুকোজ স্তর তীব্রভাবে লাফিয়ে যায়, তখন এটি অভ্যন্তরীণ অঙ্গগুলির উপর একটি বিপজ্জনক টক্সিন হিসাবে কাজ করে। কিডনিগুলি তাদের পরিস্রাবণের টাস্কটি মোকাবেলা করা ক্রমশ কঠিন হয়ে উঠছে। ফলস্বরূপ, রক্ত প্রবাহ দুর্বল হয়ে যায়, এতে সোডিয়াম আয়নগুলি জমে, যা রেনাল জাহাজগুলির ফাঁকগুলি সঙ্কুচিত করে তোলে। তাদের মধ্যে চাপ বৃদ্ধি পায় (হাইপারটেনশন), কিডনিগুলি ভেঙে যেতে শুরু করে, যার ফলে চাপ আরও বেশি বৃদ্ধি পায়।
তবে, এ জাতীয় জঘন্য বৃত্ত সত্ত্বেও, ডায়াবেটিসে আক্রান্ত সমস্ত রোগীর মধ্যে কিডনি ক্ষতি ক্ষতিগ্রস্থ হয় না।
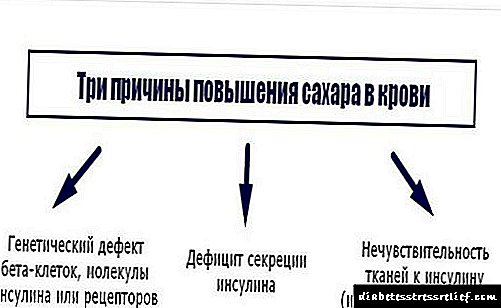
অতএব, চিকিত্সকরা কিডনির অসুস্থতার বিকাশের কারণগুলির নাম হিসাবে চিহ্নিত 3 টি প্রাথমিক তত্ত্বকে আলাদা করেন।
- জেনেটিক। একজন ব্যক্তি কেন ডায়াবেটিস বিকাশের প্রথম কারণগুলির মধ্যে আজকে বংশগত প্রবণতা বলা হয়। একই প্রক্রিয়া নেফ্রোপ্যাথিকে দায়ী করা হয়। একজন ব্যক্তির ডায়াবেটিসের বিকাশ হওয়ার সাথে সাথে রহস্যময় জিনগত পদ্ধতি কিডনিতে ভাস্কুলার ক্ষতির বিকাশ ত্বরান্বিত করে।
- Hemodynamic। ডায়াবেটিসে, সবসময় রেনাল সংবহন (একই উচ্চ রক্তচাপ) লঙ্ঘন হয়। ফলস্বরূপ, প্রস্রাবে প্রচুর পরিমাণে অ্যালবামিন প্রোটিন পাওয়া যায়, এ জাতীয় চাপের অধীনে জাহাজগুলি নষ্ট হয়ে যায় এবং ক্ষতিগ্রস্থ স্থানগুলি দাগ টিস্যু (স্ক্লেরোসিস) দ্বারা টানা হয়।
- এক্সচেঞ্জ। এই তত্ত্বটি রক্তে এলিভেটেড গ্লুকোজের মূল ধ্বংসাত্মক ভূমিকা নির্ধারণ করে। দেহের সমস্ত জাহাজগুলি (কিডনি সহ) "মিষ্টি" টক্সিন দ্বারা আক্রান্ত হয়। ভাস্কুলার রক্ত প্রবাহ বিঘ্নিত হয়, স্বাভাবিক বিপাকীয় প্রক্রিয়া পরিবর্তিত হয়, চর্বিগুলি জাহাজগুলিতে জমা হয়, যা নেফ্রোপ্যাথির দিকে পরিচালিত করে।
শ্রেণীবিন্যাস
আজ, তাদের কাজের চিকিত্সকরা মোগেনসেনের মতে ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়ে (1983 সালে বিকশিত) অনুযায়ী সাধারণত গৃহীত শ্রেণিবিন্যাস ব্যবহার করেন:
| পর্যায় | কি প্রকাশিত হয় | যখন ঘটে (ডায়াবেটিসের সাথে তুলনা করা) |
|---|---|---|
| রেনাল হাইপারফংশন | হাইপারফিলিটারেশন এবং রেনাল হাইপারট্রফি | রোগের প্রথম পর্যায়ে |
| প্রথম কাঠামোগত পরিবর্তন | হাইপারফিলিটারেশন, কিডনিগুলির বেসমেন্ট ঝিল্লি ঘন হওয়া ইত্যাদি | 2-5 বছর বয়সী |
| নেফ্রোপ্যাথি শুরু | মাইক্রোঅ্যালবামিনুরিয়া, গ্লোমেরুলার পরিস্রাবণ হার (জিএফআর) বৃদ্ধি পায় | ৫ বছরেরও বেশি সময় |
| গুরুতর নেফ্রোপ্যাথি | প্রোটিনুরিয়া, স্ক্লেরোসিস 50-75% গ্লোমোরুলি জুড়ে | 10-15 বছর |
| ইউরিমিয়া | সম্পূর্ণ গ্লোমারুলোস্ক্লেরোসিস | 15-20 বছর |
তবে প্রায়শই রেফারেন্স সাহিত্যে কিডনিতে পরিবর্তনের উপর নির্ভরশীল ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়ের পৃথকীকরণও ঘটে। রোগের নিম্নলিখিত ধাপগুলি এখানে আলাদা করা হয়:
- Hyperfiltration। এই সময়ে, রেনাল গ্লোমেরুলিতে রক্ত প্রবাহ ত্বরান্বিত হয় (তারা মূল ফিল্টার), প্রস্রাবের পরিমাণ বেড়ে যায়, অঙ্গগুলি নিজেরাই কিছুটা আকারে বাড়ায়। মঞ্চটি 5 বছর পর্যন্ত স্থায়ী হয়।
- Microalbuminuria। এটি প্রস্রাবে অ্যালবামিন প্রোটিনের মাত্রায় সামান্য বৃদ্ধি (30-300 মিলিগ্রাম / দিন), যা প্রচলিত পরীক্ষাগার পদ্ধতিগুলি এখনও বের করতে পারে না। আপনি যদি এই পরিবর্তনগুলি সময়মতো নির্ণয় করেন এবং চিকিত্সার ব্যবস্থা করেন তবে পর্যায়টি প্রায় 10 বছর স্থায়ী হতে পারে।
- প্রোটিনুরিয়া (অন্য কথায় - ম্যাক্রোয়্যালবুমিনুরিয়া)। এখানে, কিডনিতে রক্ত পরিস্রাবণের হার তীব্র হ্রাস পায়, প্রায়শই রেনাল ধমনী চাপ (বিপি) লাফায়। এই পর্যায়ে প্রস্রাবে অ্যালবামিনের মাত্রা 200 থেকে 2000 মিলিগ্রাম / দিনের বেশি হতে পারে। এই পর্বটি রোগের সূচনা থেকে 10-15 তম বছরে নির্ণয় করা হয়।
- গুরুতর নেফ্রোপ্যাথি। জিএফআর আরও বেশি হ্রাস পায়, জাহাজগুলি স্কেরোটিক পরিবর্তন দ্বারা আবৃত থাকে। রেনাল টিস্যুতে প্রথম পরিবর্তন হওয়ার পরে এটি 15-20 বছর পরে ধরা পড়ে।
- দীর্ঘস্থায়ী রেনাল ব্যর্থতা। ডায়াবেটিসের সাথে জীবনের 20-25 বছর পরে উপস্থিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথি ডেভেলপমেন্ট স্কিম
মোগেনসেন অনুসারে রেনাল প্যাথলজির প্রথম তিনটি স্তর (বা হাইপারফিলিটারেশন এবং মাইক্রোব্ল্যামিনুরিয়া পিরিয়ডস) বলা হয় একে প্রাক্লিকানাল বলে। এই সময়ে, বাহ্যিক লক্ষণগুলি সম্পূর্ণ অনুপস্থিত, প্রস্রাবের পরিমাণ স্বাভাবিক normal কেবলমাত্র কিছু ক্ষেত্রে, রোগীরা মাইক্রোয়্যালবামিনুরিয়ার পর্যায়ে শেষে পর্যায়ক্রমে চাপ বৃদ্ধি লক্ষ্য করতে পারেন।
এই সময়ে, ডায়াবেটিস রোগীর প্রস্রাবে অ্যালবামিনের পরিমাণগত নির্ধারণের জন্য কেবলমাত্র বিশেষ পরীক্ষাগুলিই রোগ নির্ণয় করতে পারে।
প্রোটিনুরিয়ার স্টেজের ইতিমধ্যে নির্দিষ্ট বাহ্যিক লক্ষণ রয়েছে:
- রক্তচাপে নিয়মিত লাফ দেয়,
- রোগীরা ফোলাভাবের অভিযোগ করে (প্রথমে মুখ এবং পা ফোলা, তারপরে শরীরের গহ্বরে জল জমে),
- ওজন খুব দ্রুত হ্রাস পায় এবং ক্ষুধা হ্রাস পায় (অভাব পূরণের জন্য শরীর প্রোটিনের স্টোর ব্যয় করতে শুরু করে),
- মারাত্মক দুর্বলতা, তন্দ্রা,
- তৃষ্ণা এবং বমি বমি ভাব
রোগের চূড়ান্ত পর্যায়ে উপরের সমস্ত লক্ষণগুলি সংরক্ষণ ও পরিবর্ধিত হয়। ফোলা শক্তিশালী হচ্ছে, রক্তের ফোঁটাগুলি প্রস্রাবের মধ্যে লক্ষণীয়। রেনাল জাহাজগুলিতে রক্তচাপ প্রাণঘাতী পরিসংখ্যানগুলিতে বেড়ে যায়।
নিদানবিদ্যা
ডায়াবেটিক কিডনিতে ক্ষয়ের ডায়াগনোসিস দুটি প্রধান সূচকের উপর ভিত্তি করে। এই ডেটা হ'ল ডায়াবেটিক রোগীর রোগীর ইতিহাস (ডায়াবেটিস মেলিটাসের ধরণ, রোগটি কত দিন স্থায়ী হয় ইত্যাদি) এবং পরীক্ষাগার গবেষণা পদ্ধতির সূচক।
কিডনিতে ভাস্কুলার ক্ষতির বিকাশের প্রাক্কলনের পর্যায়ে, মূল পদ্ধতিটি প্রস্রাবের অ্যালবামিনের পরিমাণগত নির্ধারণ। বিশ্লেষণের জন্য, হয় প্রতিদিন প্রস্রাবের মোট পরিমাণ, বা সকালের প্রস্রাব (যা একটি রাতের অংশ) নেওয়া হয়।
অ্যালবামিন সূচকগুলি নীচে শ্রেণিবদ্ধ করা হয়েছে:
আর একটি গুরুত্বপূর্ণ ডায়াগনস্টিক পদ্ধতি হ'ল ফাংশনাল রেনাল রিজার্ভের সনাক্তকরণ (বাহ্যিক উদ্দীপনার প্রতিক্রিয়ায় জিএফআর বৃদ্ধি, উদাহরণস্বরূপ, ডোপামিন, প্রোটিন লোড ইত্যাদি)। প্রক্রিয়াটির পরে আদর্শটি জিএফআর 10% বৃদ্ধি হিসাবে বিবেচিত হয়।
জিএফআর সূচকের নিজেই আদর্শ ≥ 90 মিলি / মিনিট / 1.73 এম 2। যদি এই চিত্রটি নীচে পড়ে তবে এটি কিডনি কার্যকারিতা হ্রাসের ইঙ্গিত দেয়।
অতিরিক্ত ডায়াগনস্টিক পদ্ধতিগুলিও ব্যবহৃত হয়:
- রিবার্গ পরীক্ষা (জিএফআর নির্ধারণ),
- রক্ত এবং প্রস্রাবের সাধারণ বিশ্লেষণ,
- ডপলার দিয়ে কিডনির আল্ট্রাসাউন্ড (জাহাজগুলিতে রক্ত প্রবাহের গতি নির্ধারণ করার জন্য),
- কিডনি বায়োপসি (স্বতন্ত্র ইঙ্গিত অনুসারে)
প্রাথমিক পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সার প্রধান কাজ হ'ল পর্যাপ্ত গ্লুকোজ স্তর বজায় রাখা এবং ধমনী উচ্চ রক্তচাপের চিকিত্সা করা। যখন প্রোটিনিউরিয়ার পর্যায়টি বিকাশ করে তখন রেনাল ফাংশন হ্রাস এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার সংঘটনকে বাধা দেওয়ার লক্ষ্যে সমস্ত থেরাপিউটিক ব্যবস্থা গ্রহণ করা উচিত।
নিম্নলিখিত ওষুধ ব্যবহার করা হয়:
- এসিই ইনহিবিটারগুলি - চাপ সংশোধনের জন্য এনজিওটেনসিন রূপান্তরকারী এনজাইম (এনালাপ্রিল, ক্যাপটোপ্রিল, ফসিনোপ্রিল ইত্যাদি),
- হাইপারলিপিডেমিয়া সংশোধনের জন্য ওষুধগুলি, যা রক্তে চর্বি বৃদ্ধির স্তর ("সিমভাস্ট্যাটিন" এবং অন্যান্য স্ট্যাটিন),
- মূত্রবর্ধক ("ইন্দাপামাইড", "ফুরোসেমাইড"),
- রক্তাল্পতা সংশোধন ইত্যাদির জন্য আয়রন প্রস্তুতি
 ডায়াবেটিক নেফ্রোপ্যাথির কিডনি এবং মাইক্রোঅ্যালবামিনুরিয়ার হাইপ্লিফিল্টেশন সহ ইতিমধ্যে একটি বিশেষ লো-প্রোটিন ডায়েট বাঞ্ছনীয়। এই সময়ের মধ্যে, প্রতিদিনের ডায়েটে প্রাণী প্রোটিনের "অংশ" কমিয়ে মোট ক্যালোরি সামগ্রীর 15-18% করা দরকার to এটি ডায়াবেটিস রোগীর 1 কেজি শরীরের ওজন প্রতি 1 গ্রাম। প্রতিদিনের পরিমাণ মতো লবণের পরিমাণও মারাত্মকভাবে হ্রাস করতে হবে - 3-5 গ্রাম পর্যন্ত। ফোলা কমাতে তরল গ্রহণের সীমাবদ্ধ করা গুরুত্বপূর্ণ।
ডায়াবেটিক নেফ্রোপ্যাথির কিডনি এবং মাইক্রোঅ্যালবামিনুরিয়ার হাইপ্লিফিল্টেশন সহ ইতিমধ্যে একটি বিশেষ লো-প্রোটিন ডায়েট বাঞ্ছনীয়। এই সময়ের মধ্যে, প্রতিদিনের ডায়েটে প্রাণী প্রোটিনের "অংশ" কমিয়ে মোট ক্যালোরি সামগ্রীর 15-18% করা দরকার to এটি ডায়াবেটিস রোগীর 1 কেজি শরীরের ওজন প্রতি 1 গ্রাম। প্রতিদিনের পরিমাণ মতো লবণের পরিমাণও মারাত্মকভাবে হ্রাস করতে হবে - 3-5 গ্রাম পর্যন্ত। ফোলা কমাতে তরল গ্রহণের সীমাবদ্ধ করা গুরুত্বপূর্ণ।
প্রোটিনিউরিয়ার পর্যায়টি যদি বিকশিত হয় তবে বিশেষ পুষ্টি ইতিমধ্যে একটি পূর্ণাঙ্গ থেরাপিউটিক পদ্ধতি। ডায়েটটি কম প্রোটিনে পরিণত হয় - প্রতি 1 কেজিতে 0.7 গ্রাম প্রোটিন। খাওয়ার নুনের পরিমাণ যতটা সম্ভব কমিয়ে প্রতিদিন 2-2.5 গ্রাম করা উচিত এটি মারাত্মক ফোলাভাব রোধ করবে এবং চাপ কমাবে।
কিছু ক্ষেত্রে ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের শরীরকে তাদের নিজস্ব মজুদ থেকে বিচ্ছিন্ন প্রোটিন থেকে বাদ দেওয়ার জন্য অ্যামিনো অ্যাসিডের কেটোন অ্যানালগগুলি নির্ধারণ করা হয়।
হেমোডায়ালাইসিস এবং পেরিটোনাল ডায়ালাইসিস
হেমোডায়ালাইসিস ("কৃত্রিম কিডনি") এবং ডায়ালাইসিস দ্বারা কৃত্রিম রক্ত পরিশোধন সাধারণত নেফ্রোপ্যাথির শেষ পর্যায়ে সঞ্চালিত হয়, যখন নেটিভ কিডনি আর পরিস্রাবণের সাথে सामना করতে পারে না। কখনও কখনও হেমোডায়ালাইসিসকে প্রথম পর্যায়ে নির্ধারিত করা হয়, যখন ডায়াবেটিক নেফ্রোপ্যাথি ইতিমধ্যে নির্ণয় করা হয়, এবং অঙ্গগুলি সমর্থন করা প্রয়োজন।
হেমোডায়ালাইসিসের সময়, একটি ক্যাথেটার রোগীর শিরায় sertedোকানো হয়, একটি হেমোডায়ালাইজারের সাথে যুক্ত - একটি ফিল্টারিং ডিভাইস। এবং পুরো সিস্টেমটি 4-5 ঘন্টা কিডনির পরিবর্তে বিষের রক্ত পরিষ্কার করে।
পেরিটোনাল ডায়ালাইসিস পদ্ধতিটি একই ধরণের স্কিম অনুসারে পরিচালিত হয়, তবে পরিষ্কারের ক্যাথেটারটি ধমনীতে ,োকানো হয় না, তবে পেরিটোনিয়ামে .োকানো হয়। যখন হেমোডায়ালাইসিস বিভিন্ন কারণে সম্ভব না হয় তখন এই পদ্ধতিটি ব্যবহার করা হয়।
রক্ত পরিশুদ্ধকরণের প্রক্রিয়াগুলির জন্য কতবার প্রয়োজন হয়, কেবলমাত্র একজন ডাক্তার পরীক্ষার ভিত্তিতে এবং ডায়াবেটিস রোগীর অবস্থার ভিত্তিতে সিদ্ধান্ত নেন। যদি নেফ্রোপ্যাথি এখনও দীর্ঘস্থায়ী রেনাল ব্যর্থতায় স্থানান্তরিত না হয় তবে আপনি সপ্তাহে একবার "কৃত্রিম কিডনি" সংযুক্ত করতে পারেন। কিডনি ফাংশন ইতিমধ্যে চালু হয়ে গেলে, সপ্তাহে তিনবার হেমোডায়ালাইসিস করা হয়। পেরিটোনাল ডায়ালাইসিস প্রতিদিন করা যায়।
নেফ্রোপ্যাথির সাথে কৃত্রিম রক্ত পরিশোধন প্রয়োজনীয় যখন জিএফআর সূচকটি 15 মিলি / মিনিট / 1.73 এম 2 এ নেমে যায় এবং পটাসিয়ামের একটি অস্বাভাবিক উচ্চ স্তরের (6.5 মিমি / লিটারেরও বেশি) নীচে রেকর্ড করা হয়। এবং জমে থাকা জলের কারণে যদি পালমোনারি শোথের ঝুঁকি থাকে, তেমনি প্রোটিন-শক্তি ঘাটতির সমস্ত লক্ষণও থাকে।
নিবারণ
 ডায়াবেটিস রোগীদের ক্ষেত্রে নেফ্রোপ্যাথির প্রতিরোধে বেশ কয়েকটি মূল বিষয় অন্তর্ভুক্ত করা উচিত:
ডায়াবেটিস রোগীদের ক্ষেত্রে নেফ্রোপ্যাথির প্রতিরোধে বেশ কয়েকটি মূল বিষয় অন্তর্ভুক্ত করা উচিত:
- চিনির নিরাপদ স্তরের রক্তে সহায়তা (শারীরিক ক্রিয়াকলাপ নিয়ন্ত্রণ করুন, চাপ এড়ানো এবং ক্রমাগত গ্লুকোজের স্তর পরিমাপ করুন),
- সঠিক পুষ্টি (কম শতাংশ প্রোটিন এবং কার্বোহাইড্রেট সহ ডায়েট, সিগারেট এবং অ্যালকোহল প্রত্যাখ্যান),
- রক্তে লিপিডের অনুপাত নিরীক্ষণ,
- রক্তচাপের মাত্রা পর্যবেক্ষণ করা (যদি এটি 140/90 মিমি Hg এর উপরে লাফিয়ে যায়, ব্যবস্থা গ্রহণের একটি জরুরি প্রয়োজন)।
সমস্ত প্রতিরোধমূলক ব্যবস্থা অবশ্যই উপস্থিত চিকিত্সকের সাথে একমত হতে হবে। এন্ডোক্রিনোলজিস্ট এবং নেফ্রোলজিস্টের কঠোর তত্ত্বাবধানে থেরাপিউটিক ডায়েটও করা উচিত।
সাধারণ তথ্য
ডায়াবেটিক নেফ্রোপ্যাথি এমন একটি রোগ যা রেনাল জাহাজগুলিতে প্যাথলজিকাল ক্ষতির দ্বারা চিহ্নিত এবং ডায়াবেটিস মেলিটাসের পটভূমির বিরুদ্ধে বিকাশ লাভ করে। সময়মতো রোগ নির্ণয় করা জরুরী, যেহেতু রেনাল ব্যর্থতার ঝুঁকি বেশি থাকে। জটিলতার এই রূপটি মৃত্যুর অন্যতম সাধারণ কারণ। সমস্ত ধরণের ডায়াবেটিস নেফ্রোপ্যাথির সাথে নয়, তবে কেবল প্রথম এবং দ্বিতীয় ধরণের রয়েছে। ডায়াবেটিস রোগীদের মধ্যে ১৫ টির মধ্যে ১৫ টির মধ্যে কিডনির এই ধরনের ক্ষতি হয়। পুরুষদের প্যাথলজি বিকাশের ঝুঁকি বেশি। ডায়াবেটিসে আক্রান্ত রোগীর মধ্যে সময়ের সাথে সাথে কিডনির টিস্যুতে দাগ পড়ে যায় যা তাদের কার্য লঙ্ঘনের দিকে পরিচালিত করে।
কেবল সময়মতো, প্রারম্ভিক রোগ নির্ণয় এবং পর্যাপ্ত থেরাপিউটিক পদ্ধতিগুলি ডায়াবেটিসে আক্রান্ত কিডনি নিরাময়ে সহায়তা করবে। ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাস রোগের প্রতিটি পর্যায়ে লক্ষণগুলির বিকাশ সনাক্ত করা সম্ভব করে।এই সত্যটি বিবেচনা করা গুরুত্বপূর্ণ যে রোগের প্রাথমিক পর্যায়ে উচ্চারিত লক্ষণগুলির সাথে নয়। যেহেতু তাপীয় পর্যায়ে রোগীকে সাহায্য করা প্রায় অসম্ভব, তাই ডায়াবেটিসে আক্রান্ত ব্যক্তিদের তাদের স্বাস্থ্যের যত্ন সহকারে নজরদারি করা উচিত।
ডায়াবেটিক নেফ্রোপ্যাথির প্যাথোজেনেসিস। যখন কোনও ব্যক্তি ডায়াবেটিস শুরু করে, কিডনিগুলি আরও তীব্রভাবে কাজ করতে শুরু করে, এই কারণে যে গ্লুকোজের একটি বর্ধিত পরিমাণ তাদের মাধ্যমে ফিল্টার করা হয়। এই পদার্থটি প্রচুর পরিমাণে তরল বহন করে, যা রেনাল গ্লোমোরুলিতে ভার বাড়িয়ে তোলে। এই সময়ে, গ্লোোম্যারুলার মেমব্রেন ঘন ঘন টিস্যুর মতোই ঘন হয়ে যায়। সময়ের সাথে সাথে এই প্রক্রিয়াগুলি গ্লোমোরুলি থেকে টিউবুলগুলি স্থানচ্যুতির দিকে পরিচালিত করে, যা তাদের কার্যকারিতা বাধা দেয়। এই গ্লোমারুলি অন্যদের দ্বারা প্রতিস্থাপিত হয়। সময়ের সাথে সাথে কিডনির ব্যর্থতা বিকশিত হয় এবং দেহের স্ব-বিষক্রিয়া শুরু হয় (উরেমিয়া)।
নেফ্রোপ্যাথির কারণগুলি
ডায়াবেটিসে কিডনির ক্ষতি সর্বদা হয় না। এই ধরণের জটিলতার কারণ কী তা চিকিত্সকরা সম্পূর্ণ নিশ্চিত করে বলতে পারবেন না। এটি কেবল প্রমাণিত হয়েছে যে রক্তে চিনির ডায়াবেটিসে কিডনি প্যাথলজি সরাসরি প্রভাবিত করে না। তাত্ত্বিকরা পরামর্শ দেন যে ডায়াবেটিক নেফ্রোপ্যাথি নিম্নলিখিত সমস্যার একটি পরিণতি:
- প্রতিবন্ধী রক্ত প্রবাহের কারণে প্রথমে প্রস্রাব বেড়ে যায় এবং যখন সংযোজক টিস্যু বৃদ্ধি পায়, পরিস্রাবণ দ্রুত হ্রাস পায়,
- যখন রক্তে সুগারটি আদর্শের বাইরে দীর্ঘায়িত হয়, প্যাথলজিকাল বায়োকেমিক্যাল প্রক্রিয়াগুলি বিকশিত হয় (চিনি রক্তনালীগুলি ধ্বংস করে দেয়, রক্ত প্রবাহ ব্যাহত হয়, উল্লেখযোগ্যভাবে আরও চর্বি, প্রোটিন এবং কার্বোহাইড্রেট কিডনির মধ্য দিয়ে যায়), যা সেলুলার স্তরে কিডনি ধ্বংস করার দিকে পরিচালিত করে,
- কিডনি সমস্যার একটি জিনগত প্রবণতা রয়েছে, যা ডায়াবেটিস মেলিটাসের পটভূমির বিরুদ্ধে (উচ্চ চিনি, বিপাকীয় প্রক্রিয়াগুলির পরিবর্তন) লঙ্ঘনের দিকে পরিচালিত করে।
পর্যায় এবং তাদের লক্ষণগুলি
ডায়াবেটিস মেলিটাস এবং দীর্ঘস্থায়ী কিডনি রোগ কয়েক দিনের মধ্যে বিকশিত হয় না, এটি 5-25 বছর সময় নেয়। ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়ে শ্রেণিবদ্ধকরণ:
- প্রাথমিক পর্যায়ে। লক্ষণগুলি সম্পূর্ণ অনুপস্থিত। ডায়াগনস্টিক পদ্ধতিগুলি কিডনিতে রক্ত প্রবাহ বৃদ্ধি এবং তাদের তীব্র কাজ দেখায়। ডায়াবেটিসে পলিউরিয়া প্রথম পর্যায়ে থেকেই বিকাশ লাভ করতে পারে।
- দ্বিতীয় পর্যায়ে। ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি এখনও উপস্থিত হয় না, তবে কিডনি পরিবর্তন শুরু হয়। গ্লোমেরুলির দেয়ালগুলি ঘন হয়, সংযোজক টিস্যু বৃদ্ধি পায় এবং পরিস্রাবকতা আরও খারাপ হয়।
- প্রিফ্রোটিক স্টেজ। পর্যায়ক্রমে বর্ধমান চাপ আকারে সম্ভবত প্রথম চিহ্নের উপস্থিতি। এই পর্যায়ে কিডনিতে পরিবর্তনগুলি এখনও বিপরীতমুখী, তাদের কাজ সংরক্ষিত। এটিই শেষ প্রচ্ছন্ন পর্যায়।
- নেফ্রোটিক স্টেজ। রোগীরা ক্রমাগত উচ্চ রক্তচাপের অভিযোগ করে, ফোলা শুরু হয়। পর্যায়ের সময়কাল - 20 বছর পর্যন্ত। রোগীর তৃষ্ণা, বমি বমি ভাব, দুর্বলতা, তলপেট, হার্টের ব্যথার অভিযোগ থাকতে পারে। ব্যক্তি ওজন হারাচ্ছে, শ্বাসকষ্ট দেখা দেয়।
- টার্মিনাল স্টেজ (উরেমিয়া)। ডায়াবেটিসে রেনাল ব্যর্থতা ঠিক এই পর্যায়ে শুরু হয়। প্যাথলজি উচ্চ রক্তচাপ, শোথ, রক্তাল্পতা সহ হয়।
 ডায়াবেটিসে কিডনির পাত্রে ক্ষয় ফুলে ফুলে, পিঠে ব্যথা, ওজন হ্রাস, ক্ষুধা, বেদনাদায়ক প্রস্রাবের দ্বারা উদ্ভাসিত হয়।
ডায়াবেটিসে কিডনির পাত্রে ক্ষয় ফুলে ফুলে, পিঠে ব্যথা, ওজন হ্রাস, ক্ষুধা, বেদনাদায়ক প্রস্রাবের দ্বারা উদ্ভাসিত হয়।দীর্ঘস্থায়ী ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণ:
- মাথাব্যাথা
- মৌখিক গহ্বর থেকে অ্যামোনিয়ার গন্ধ,
- হৃদয়ে ব্যথা
- দুর্বলতা
- প্রস্রাবের সময় ব্যথা
- শক্তি হ্রাস
- ফোলা,
- নিম্ন পিঠে ব্যথা
- খাওয়ার ইচ্ছা না থাকায়,
- ত্বকের অবনতি, শুষ্কতা,
- ওজন হারাতে।
ডায়াবেটিসের জন্য ডায়াগনস্টিক পদ্ধতি
ডায়াবেটিকের কিডনির সমস্যা অস্বাভাবিক নয়, অতএব, কোনও অবনতি, পিঠে ব্যথা, মাথা ব্যথা বা কোনও অস্বস্তির ক্ষেত্রে রোগীকে অবিলম্বে একজন ডাক্তারের সাথে পরামর্শ করা উচিত।বিশেষজ্ঞ একটি অ্যানামনেসিস সংগ্রহ করে, রোগীকে পরীক্ষা করেন, তার পরে তিনি প্রাথমিক রোগ নির্ণয় করতে পারেন, এটি নিশ্চিত করার জন্য যা একটি নিখুঁত রোগ নির্ণয় করা প্রয়োজন। ডায়াবেটিক নেফ্রোপ্যাথির রোগ নির্ণয়ের জন্য, নিম্নলিখিত পরীক্ষাগার পরীক্ষা করা প্রয়োজন:
- ক্রিয়েটিনিনের জন্য ইউরিনালাইসিস,
- মূত্র চিনি পরীক্ষা,
- অ্যালবামিনের জন্য মূত্র বিশ্লেষণ (মাইক্রোব্লাবুমিন),
- ক্রিয়েটিনিনের জন্য রক্ত পরীক্ষা।
অ্যালবামিন অ্যাস
অ্যালবামিনকে ছোট ব্যাসের একটি প্রোটিন বলা হয়। একটি সুস্থ ব্যক্তির মধ্যে কিডনি ব্যবহারিকভাবে এটি প্রস্রাবে প্রবেশ করে না, অতএব, তাদের কাজের লঙ্ঘন প্রস্রাবে প্রোটিনের বৃদ্ধি ঘনত্বের দিকে পরিচালিত করে। এটি মনে রাখা উচিত যে কিডনির সমস্যাগুলি কেবল অ্যালবামিনের বৃদ্ধিকেই প্রভাবিত করে না, তাই কেবল এই বিশ্লেষণের ভিত্তিতেই একটি রোগ নির্ণয় করা হয়। আরও তথ্যমূলকভাবে অ্যালবামিন এবং ক্রিয়েটিনিনের অনুপাত বিশ্লেষণ করুন। আপনি যদি এই পর্যায়ে চিকিত্সা শুরু না করেন, কিডনি সময়ের সাথে সাথে আরও খারাপ কাজ করা শুরু করবে, যা প্রোটিনুরিয়া বাড়ে (বড় আকারের প্রোটিনগুলি প্রস্রাবে ভিজ্যুয়ালাইজড হয়)। এটি মঞ্চ 4 ডায়াবেটিক নেফ্রোপ্যাথির জন্য আরও বৈশিষ্ট্যযুক্ত।
চিনি পরীক্ষা
ডায়াবেটিস রোগীদের নিয়মিত পরীক্ষা করা উচিত be এটি কিডনি বা অন্যান্য অঙ্গগুলির জন্য কোনও বিপদ আছে কিনা তা পর্যবেক্ষণ করা সম্ভব করে তোলে। প্রতিটি ছয় মাসে সূচকটি পর্যবেক্ষণ করার পরামর্শ দেওয়া হয়। যদি সুগার স্তরটি দীর্ঘ সময়ের জন্য বেশি থাকে তবে কিডনি এটি ধরে রাখতে পারে না এবং এটি প্রস্রাবে প্রবেশ করে। রেনাল থ্রেশহোল্ড হ'ল চিনির স্তর যা কিডনি আর পদার্থটি ধরে রাখতে সক্ষম হয় না। রেনাল থ্রেশহোল্ড প্রতিটি চিকিত্সকের জন্য পৃথকভাবে নির্ধারিত হয়। বয়সের সাথে সাথে এই প্রান্তিকতা বাড়তে পারে। গ্লুকোজ সূচকগুলি নিয়ন্ত্রণ করতে, একটি ডায়েট এবং অন্যান্য বিশেষজ্ঞের পরামর্শ মেনে চলার পরামর্শ দেওয়া হয়।
মেডিকেল পুষ্টি
কিডনি ব্যর্থ হলে, শুধুমাত্র চিকিত্সা পুষ্টি সাহায্য করবে না, তবে প্রাথমিক পর্যায়ে বা কিডনির সমস্যা রোধে ডায়াবেটিসের কিডনি ডায়েট সক্রিয়ভাবে ব্যবহৃত হয়। ডায়েটরি পুষ্টি গ্লুকোজ স্তর স্বাভাবিক করতে এবং রোগীর স্বাস্থ্য বজায় রাখতে সহায়তা করবে। ডায়েটে প্রচুর প্রোটিন থাকা উচিত নয়। নিম্নলিখিত খাবারগুলি সুপারিশ করা হয়:
- দুধে সিরিয়াল,
- উদ্ভিজ্জ স্যুপ
- স্যালাডে,
- ফল,
- তাপ চিকিত্সা শাকসবজি
- দুগ্ধজাত পণ্য,
- জলপাই তেল
মেনুটি একজন ডাক্তার তৈরি করেছেন। প্রতিটি জীবের স্বতন্ত্র বৈশিষ্ট্যগুলি বিবেচনায় নেওয়া হয়। লবণের ব্যবহারের জন্য মানদণ্ডগুলি মেনে চলা গুরুত্বপূর্ণ, কখনও কখনও এই পণ্যটিকে পুরোপুরি ত্যাগ করার পরামর্শ দেওয়া হয়। সয়া দিয়ে মাংস প্রতিস্থাপন করার পরামর্শ দেওয়া হয়। এটি সঠিকভাবে চয়ন করতে সক্ষম হওয়া গুরুত্বপূর্ণ, যেহেতু সয়া প্রায়শই জিনগতভাবে পরিবর্তিত হয়, যা কোনও উপকার বয়ে আনবে না। গ্লুকোজের স্তর নিয়ন্ত্রণ করা প্রয়োজন, কারণ প্যাথলজির বিকাশের জন্য এর প্রভাব সিদ্ধান্তক হিসাবে বিবেচিত হয়।
ডায়াবেটিস মেলিটাস কেবল তার প্রাথমিক প্রকাশের দ্বারাই মানুষের পক্ষে বিপজ্জনক নয়, এই রোগ থেকে উদ্ভূত জটিলতাগুলিও অনেক ঝামেলা।
ডায়াবেটিক নেফ্রোপ্যাথি উভয় ধরণের ডায়াবেটিসের গুরুতর জটিলতার একটি গ্রুপকে দায়ী করা যেতে পারে, এই শব্দটি কিডনিতে সমস্ত টিস্যু এবং রক্তনালীগুলির ক্ষতির জটিল সমন্বয় সাধন করে, বিভিন্ন ক্লিনিকাল লক্ষণ দ্বারা প্রকাশিত।
ক্লিনিকাল ছবি
ডায়াবেটিক নেফ্রোপ্যাথি আস্তে আস্তে উন্নয়নশীল রোগ হিসাবে বিবেচিত হয় এবং এটিই এই জটিলতার প্রধান বিপদ। দীর্ঘদিন ধরে ডায়াবেটিসে আক্রান্ত রোগী পরিবর্তনগুলি লক্ষ্য করতে পারে না এবং পরবর্তী পর্যায়ে তাদের সনাক্তকরণটি রোগবিজ্ঞানের সম্পূর্ণরূপে নির্মূলকরণ এবং নিয়ন্ত্রণ অর্জন করতে দেয় না।
ডায়াবেটিস মেলিটাসে নেফ্রোপ্যাথির প্রথম লক্ষণগুলি হ'ল বিশ্লেষণে পরিবর্তনগুলি হয় - প্রোটিনিউরিয়া এবং মাইক্রোব্ল্যামিনুরিয়া। এই সূচকগুলির জন্য মান থেকে বিচ্যুতি এমনকি ডায়াবেটিস রোগীদের মধ্যে কিছুটা হলেও, নেফ্রোপ্যাথির প্রথম ডায়াগনস্টিক চিহ্ন হিসাবে বিবেচিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়গুলি রয়েছে, যার প্রত্যেকটির বৈশিষ্ট্যগুলি এর উদ্ভাস, প্রাগনোসিস এবং চিকিত্সার স্তরগুলি দ্বারা চিহ্নিত করা হয়।
এটি অর্গান হাইপারফংশনের পর্যায়ে।এটি ডায়াবেটিস মেলিটাসের একেবারে গোড়ার দিকে বিকাশ করে, যখন কিডনির কোষগুলি কিছুটা আকারে বৃদ্ধি পায় এবং ফলস্বরূপ, প্রস্রাবের পরিস্রাবণ বৃদ্ধি পায় এবং এর নির্গমন বৃদ্ধি পায়। এই পর্যায়ে, কোনও বাহ্যিক প্রকাশ নেই, কারণ প্রস্রাবে কোনও প্রোটিন নেই। অতিরিক্ত পরীক্ষা পরিচালনা করার সময়, আপনি আল্ট্রাসাউন্ড অনুযায়ী অঙ্গটির আকার বৃদ্ধির দিকে মনোযোগ দিতে পারেন।
অঙ্গটির প্রাথমিক কাঠামোগত পরিবর্তন শুরু হয়। বেশিরভাগ রোগীদের ক্ষেত্রে ডায়াবেটিস মেলিটাস শুরুর প্রায় দুই বছর পরে এই পর্যায়ে বিকাশ শুরু হয়। রক্তনালীগুলির দেওয়ালগুলি ধীরে ধীরে ঘন হয় এবং তাদের স্ক্লেরোসিস শুরু হয়। রুটিন বিশ্লেষণের পরিবর্তনগুলিও সনাক্ত করা যায় না।
জলের পরিস্রাবণের হার এবং কম আণবিক ওজনের যৌগিক সামান্য বৃদ্ধিের দিকে পরিবর্তিত হয়, এটি অঙ্গটির শিরাগুলিতে ক্রমাগত বর্ধিত চাপের কারণে ঘটে। এই সময়ে জটিলতার কোনও নির্দিষ্ট ক্লিনিকাল লক্ষণও নেই, কিছু রোগী কেবল রক্তচাপের (বিপি) পর্যায়ক্রমিক বৃদ্ধির অভিযোগ করেন, বিশেষত সকালে। নেফ্রোপ্যাথির উপরের তিনটি স্তরকে প্রাক্কলিত হিসাবে বিবেচনা করা হয়, অর্থাত্ জটিলতার বহিরাগত এবং বিষয়গত প্রকাশগুলি সনাক্ত করা যায় না, এবং বিশ্লেষণগুলির পরিবর্তনগুলি কেবলমাত্র অন্য রোগবিজ্ঞানের জন্য পরিকল্পিত বা এলোমেলো পরীক্ষার সময় সনাক্ত করা হয়।
ডায়াবেটিসের সূত্রপাত থেকে 15-20 বছরে, মারাত্মক ডায়াবেটিক নেফ্রোপ্যাথি বিকাশ ঘটে। মূত্র পরীক্ষায়, আপনি ইতিমধ্যে প্রচুর পরিমাণে সিক্রেট প্রোটিন সনাক্ত করতে পারবেন, যখন রক্তে এই উপাদানটির ঘাটতি রয়েছে।
বেশিরভাগ ক্ষেত্রে, রোগীরা নিজেরাই এডিমা বিকাশের দিকে মনোনিবেশ করেন। প্রাথমিকভাবে, puffiness নিম্ন প্রান্তে এবং মুখের উপর নির্ধারিত হয়, রোগের অগ্রগতির সাথে, শোথ বৃহদায়তন হয়ে যায়, যা শরীরের বিভিন্ন অংশকে coveringেকে দেয়। তরল পেটের গহ্বর এবং বুকে, পেরিকার্ডিয়ামে জমা হয়।
রক্ত কোষে প্রোটিনের কাঙ্ক্ষিত স্তর বজায় রাখার জন্য, মানব দেহ ক্ষতিপূরণকারী প্রক্রিয়া ব্যবহার করে, যখন এটি চালু হয়, তখন এটি তার নিজস্ব প্রোটিনগুলি ছিন্ন করতে শুরু করে। একই সময়ে, রোগীর একটি শক্তিশালী ওজন হ্রাস লক্ষ্য করা যায়, রোগীরা তীব্র তৃষ্ণার অভিযোগ করেন, তাদের ক্লান্তি, তন্দ্রা এবং ক্ষুধা হ্রাস পায়। শ্বাসকষ্ট, হৃদয়ে ব্যথা যোগ দেয় প্রায় সমস্ত রক্তচাপ উচ্চ সংখ্যায় পৌঁছায়। পরীক্ষায়, শরীরের ত্বক ফ্যাকাশে, পাস্তি হয়।
- ইউরেমিক, এটি জটিলতার একটি টার্মিনাল পর্যায় হিসাবেও লক্ষণীয়। ক্ষতিগ্রস্থ জাহাজগুলি প্রায় সম্পূর্ণ স্কেলরোজড এবং তাদের মূল কার্য সম্পাদন করে না। পূর্ববর্তী পর্যায়ে সমস্ত লক্ষণগুলি কেবল বৃদ্ধি পায়, প্রচুর পরিমাণে প্রোটিন প্রকাশিত হয়, চাপ প্রায় সর্বদা উল্লেখযোগ্যভাবে বৃদ্ধি পায়, ডিসপেসিয়া বিকাশ ঘটে। দেহের নিজস্ব টিস্যুগুলি ভেঙে যাওয়ার কারণে আত্ম-বিষের লক্ষণগুলি নির্ধারিত হয়। এই পর্যায়ে, কেবল ডায়ালাইসিস এবং অলস কিডনি প্রতিস্থাপন রোগীকে বাঁচায়।
চিকিত্সার প্রাথমিক নীতিগুলি
ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সার সমস্ত চিকিত্সা ব্যবস্থাগুলি বিভিন্ন পর্যায়ে বিভক্ত হতে পারে।
- প্রথম পর্যায়ে প্রতিরোধমূলক ব্যবস্থা সম্পর্কিত ডায়াবেটিক নেফ্রোপ্যাথির বিকাশ রোধের লক্ষ্য। এটি প্রয়োজনীয় রক্ষণাবেক্ষণের সময় অর্জন করা যেতে পারে, অর্থাৎ, ডায়াবেটিসের প্রথম থেকেই রোগীকে নির্ধারিত ওষুধ খাওয়া উচিত এবং। মাইক্রোব্ল্যামিনুরিয়া সনাক্ত করার সময়, রক্তে ক্রমাগত গ্লুকোজ নিরীক্ষণ করা এবং এর প্রয়োজনীয় হ্রাস অর্জন করাও প্রয়োজনীয়। এই পর্যায়ে, একটি জটিলতা প্রায়শই রক্তচাপ বৃদ্ধির দিকে পরিচালিত করে, তাই রোগীকে অ্যান্টিহাইপারটেনসিভ চিকিত্সার পরামর্শ দেওয়া হয়। বেশিরভাগ ক্ষেত্রে, রক্তচাপ কমাতে এনালাপ্রিল একটি ছোট মাত্রায় দেওয়া হয়।

- প্রোটিনুরিয়ার পর্যায়ে থেরাপির মূল লক্ষ্য কিডনির কার্যকারিতা দ্রুত হ্রাস রোধ করা। প্রতি কেজি রোগীর ওজনে 0.7 থেকে 0.8 গ্রাম প্রোটিনের সীমাবদ্ধতা সহ একটি কঠোর ডায়েট বজায় রাখা প্রয়োজন। যদি প্রোটিন গ্রহণ কম হয় তবে তার নিজস্ব উপাদানগুলির ক্ষয় শুরু হবে।বিকল্প হিসাবে, কেটোস্টেরিল নির্ধারিত হয়, এন্টিহাইপারটেনসিভ ড্রাগগুলি চালিয়ে যাওয়া প্রয়োজন। এছাড়াও, ক্যালসিয়াম টিউবুল ব্লকার এবং বিটা-ব্লকারগুলি - অ্যাম্লোডিপাইন বা বিসোপ্রোলল - থেরাপিতে যুক্ত করা হয়। মারাত্মক শোথের সাথে, মূত্রবর্ধক নির্ধারিত হয়, ব্যবহৃত সমস্ত তরলগুলির ভলিউম ক্রমাগত পর্যবেক্ষণ করা হয়।
- টার্মিনাল পর্যায়ে প্রতিস্থাপন থেরাপি ব্যবহৃত হয়, ডায়ালাইসিস এবং হেমোডায়ালাইসিস। যদি সম্ভব হয় তবে একটি অঙ্গ প্রতিস্থাপন করা হয়। লক্ষণীয় চিকিত্সা, ডিটক্সিফিকেশন থেরাপির পুরো জটিলটি নির্ধারিত হয়।
চিকিত্সা প্রক্রিয়া চলাকালীন, কিডনির জাহাজগুলিতে যতদূর সম্ভব অপরিবর্তনীয় পরিবর্তনগুলির বিকাশের পর্যায়ে ধাক্কা দেওয়া গুরুত্বপূর্ণ। এবং এটি মূলত রোগী নিজেই নির্ভর করে, অর্থাত্ চিকিত্সা-হ্রাসকারী ওষুধগুলির নিয়মিত গ্রহণের উপর, নির্ধারিত ডায়েট অনুসরণ করার উপর, চিকিত্সকের নির্দেশের সাথে তাঁর সম্মতিতে।
ডায়াবেটিসের মতো রোগ নির্ণয়ের রোগীদের ক্ষেত্রে কিডনিগুলি একটি উল্লেখযোগ্য নেতিবাচক প্রভাব ফেলে, যা জটিলতার বিকাশের দিকে পরিচালিত করে, যার মধ্যে একটি হ'ল ডায়াবেটিক নেফ্রোপ্যাথি। ডায়াবেটিসে ডায়াবেটিস কিডনির ক্ষতির প্রকোপ 75%।
রোগের কারণগুলি
ডায়াবেটিক নেফ্রোপ্যাথি কী? এটি ডায়াবেটিসে কিডনির ক্ষতির বৈশিষ্ট্যযুক্ত বেশিরভাগ জটিলতার জন্য একটি সাধারণ শব্দ। কিডনির গ্লোমেরুলি এবং নলগুলিতে কার্বোহাইড্রেট এবং লিপিড বিপাক লঙ্ঘনের ফলে তারা উত্থিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথি হ'ল ডায়াবেটিসে আক্রান্ত সকলের মধ্যে সবচেয়ে গুরুতর জটিলতা। এক্ষেত্রে উভয় কিডনিই আক্রান্ত হয়। আপনি যদি কড়া ডায়েট মেনে চলেন না, তবে রোগী অক্ষম হয়ে যেতে পারে, তার আয়ু হ্রাস পাবে। ডায়াবেটিক নেফ্রোপ্যাথিও ডায়াবেটিসে মৃত্যুর কারণগুলির মধ্যে একটি শীর্ষস্থানীয়।
আধুনিক চিকিত্সায়, রোগের বিকাশের বিভিন্ন তত্ত্ব রয়েছে:
- জেনেটিক। এই তত্ত্বটি বলে যে ডায়াবেটিক নেফ্রোপ্যাথির রোগজীবাণু বংশগত কারণের উপস্থিতির উপর নির্ভর করে। ডায়াবেটিসে আক্রান্ত রোগীদের ক্ষেত্রে জটিলতার বিকাশের ট্রিগার প্রক্রিয়া বিপাকীয় প্রক্রিয়াগুলির পাশাপাশি ব্যর্থতার পাশাপাশি ভাস্কুলার ডিজঅর্ডারের ব্যর্থতার পটভূমির বিরুদ্ধে কাজ করে।
- Hemodynamic। এই তত্ত্ব অনুসারে, প্যাথলজির কারণগুলি রেনাল সংবহন প্রক্রিয়ায় লঙ্ঘন, যার ফলে গ্লোমোরুলির ভিতরে চাপের ক্ষেত্রে উল্লেখযোগ্য পরিমাণে বৃদ্ধি ঘটে। ফলস্বরূপ, প্রাথমিক মূত্রটি বেশ দ্রুত গঠিত হয়, যা প্রোটিনের উল্লেখযোগ্য ক্ষতিতে অবদান রাখে। সংযোজক টিস্যু বৃদ্ধি পায়, কিডনির কার্যকারিতা ব্যাহত করে।
- এক্সচেঞ্জ। উচ্চ চিনির মাত্রা কিডনির রক্তনালীগুলিতে একটি বিষাক্ত প্রভাব ফেলে, যা দেহে বিপাক এবং রক্ত প্রবাহকে ব্যাহত করে। নেফ্রোপ্যাথির বিকাশ একটি উল্লেখযোগ্য সংখ্যক লিপিড, প্রোটিন এবং কার্বোহাইড্রেটের ফলে ঘটে যা কিডনির মধ্য দিয়ে যায়।
তবে, তাদের অভিজ্ঞতার ভিত্তিতে, বেশিরভাগ চিকিৎসক যুক্তি দেখান যে বর্ণিত কারণগুলি রোগের প্রায় সব ক্ষেত্রেই ব্যাপকভাবে কাজ করে।
এছাড়াও, অতিরিক্ত কারণ রয়েছে যা রোগের আরও দ্রুত বিকাশে অবদান রাখতে পারে। এর মধ্যে রয়েছে:
- অতিরিক্ত চিনি
- উচ্চ রক্তচাপ
- রক্তাল্পতা,
- নিকোটিন আসক্তি।



রোগের লক্ষণ ও পর্যায়সমূহ
ডায়াবেটিক নেফ্রোপ্যাথি একটি বিপজ্জনক অসুস্থতা। এর ছলনা এই সত্যে নিহিত যে বহু বছর ধরে রোগী কিডনির কার্যকারিতা নিয়ে সমস্যা নিয়েও সন্দেহ করতে পারে না। প্রায়শই, রেনাল ব্যর্থতার লক্ষণগুলি উপস্থিত হওয়ার সাথে সাথে রোগীরা চিকিত্সকের দিকে ফিরে আসে, যা পরামর্শ দেয় যে শরীর আর তার মূল কার্য সম্পাদন করতে সক্ষম হয় না।
প্রাথমিক পর্যায়ে লক্ষণগুলির অনুপস্থিতির ফলে রোগটি দেরীতে নির্ণয় করা যায়। যে কারণে সমস্ত রোগীদের এই রেনাল রোগটি বাদ দেওয়ার জন্য প্রতিবছর স্ক্রিনিং অধ্যয়ন করা প্রয়োজন।ক্রিয়েটিনিনের স্তর, পাশাপাশি প্রস্রাবের বিশ্লেষণ অধ্যয়ন করতে এটি রক্ত পরীক্ষা আকারে বাহিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথিতে লক্ষণগুলি রোগের পর্যায়ে নির্ভর করে। প্রথমে, কোনও সনাক্তকরণ ছাড়াই, রোগটি অগ্রসর হয়, রোগীর সুস্বাস্থ্যকে উল্লেখযোগ্যভাবে প্রভাবিত করে। ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়:

ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাসটি রোগগুলি যে পর্যায়ে যায় সেগুলি অনুসারে হয়। ডায়াবেটিক নেফ্রোপ্যাথির অগ্রগতির সাথে প্যাথলজিকাল ঘটনাগুলির বিকাশের ক্রম:
- হাইপারস্পিলিটারেশন (কিডনির গ্লোমোরুলিতে রক্ত প্রবাহ বৃদ্ধি, কিডনির আকার বৃদ্ধি))
- (বর্ধিত মূত্রনালীর অ্যালবামিন)।
- প্রোটিনুরিয়া, ম্যাক্রোয়ালবুমিনিউরিয়া (প্রস্রাবের মধ্যে উল্লেখযোগ্য পরিমাণে প্রোটিন নির্গত হয়, রক্তচাপের ঘন ঘন বৃদ্ধি)।
- গুরুতর নেফ্রোপ্যাথি, গ্লোমেরুলার পরিস্রাবণের মাত্রা হ্রাস (নেফ্রোটিক সিন্ড্রোমের লক্ষণ)।
- রেনাল ব্যর্থতা।
ডায়াবেটিসে কিডনির ক্ষতির কারণ
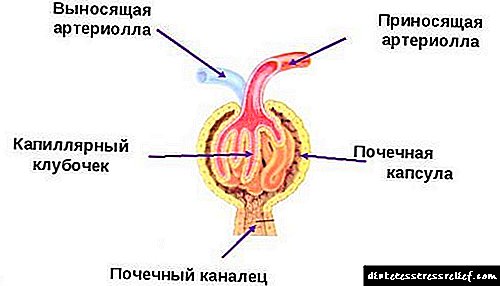
 ডায়াবেটিক কিডনি নেফ্রোপ্যাথির দিকে পরিচালিত করে এমন প্রধান কারণটি আগত এবং বহির্গামী রেনাল গ্লোমেরুলার আর্টেরিয়ালের সুরে এক অমিল। সাধারণ অবস্থায়, অ্যান্টেরিওলটি ফুফরেন্টের দ্বিগুণ প্রশস্ত হয়, যা গ্লোমারুলাসের ভিতরে চাপ তৈরি করে, প্রাথমিক মূত্র গঠনের সাথে রক্ত পরিস্রাবণকে উত্সাহ দেয়।
ডায়াবেটিক কিডনি নেফ্রোপ্যাথির দিকে পরিচালিত করে এমন প্রধান কারণটি আগত এবং বহির্গামী রেনাল গ্লোমেরুলার আর্টেরিয়ালের সুরে এক অমিল। সাধারণ অবস্থায়, অ্যান্টেরিওলটি ফুফরেন্টের দ্বিগুণ প্রশস্ত হয়, যা গ্লোমারুলাসের ভিতরে চাপ তৈরি করে, প্রাথমিক মূত্র গঠনের সাথে রক্ত পরিস্রাবণকে উত্সাহ দেয়।
ডায়াবেটিস মেলিটাস (হাইপারগ্লাইসেমিয়া) এর বিনিময় ব্যাধিগুলি রক্তনালীগুলির শক্তি এবং স্থিতিস্থাপকতা হ্রাসে অবদান রাখে। এছাড়াও, রক্তে উচ্চ স্তরের গ্লুকোজ রক্তের প্রবাহে টিস্যু তরলটির অবিচ্ছিন্ন প্রবাহ ঘটায়, যা আনার বাহকগুলির প্রসারণের দিকে পরিচালিত করে এবং যারা বহন করে তাদের ব্যাস বা এমনকি সংকীর্ণ বজায় রাখে।
গ্লোমেরুলাসের অভ্যন্তরে, চাপ তৈরি হয়, যা শেষ পর্যন্ত রেনাল গ্লোমুলি ক্রিয়াকলাপের ধ্বংস এবং সংযোজক টিস্যুগুলির সাথে তাদের প্রতিস্থাপনের দিকে পরিচালিত করে। এলিভেটেড প্রেসারটি যৌগগুলির গ্লোমারুলির মধ্য দিয়ে উত্তরণকে উত্সাহ দেয় যার জন্য তারা সাধারণত প্রবেশযোগ্য নয়: প্রোটিন, লিপিড, রক্তকণিকা।
ডায়াবেটিক নেফ্রোপ্যাথি উচ্চ রক্তচাপ দ্বারা সমর্থিত। ক্রমাগত বর্ধিত চাপের সাথে, প্রোটিনুরিয়ার লক্ষণগুলি বৃদ্ধি পায় এবং কিডনির ভিতরে পরিস্রাবণ হ্রাস পায়, যা রেনাল ব্যর্থতার অগ্রগতির দিকে পরিচালিত করে।
ডায়াবেটিসে নেফ্রোপ্যাথিতে অবদান রাখার অন্যতম কারণ হ'ল ডায়েটে উচ্চ প্রোটিনের পরিমাণযুক্ত ডায়েট। এই ক্ষেত্রে, নিম্নলিখিত রোগগত প্রক্রিয়াগুলি দেহে বিকাশ করে:
- গ্লোমেরুলিতে চাপ বাড়ায় এবং পরিস্রাবণ বাড়ে।
- কিডনির টিস্যুতে মূত্রথলীর প্রোটিন মলমূত্র এবং প্রোটিনের জমা বাড়ছে।
- রক্তের লিপিড বর্ণালী পরিবর্তিত হয়।
- নাইট্রোজেনাস যৌগের গঠন বৃদ্ধির কারণে অ্যাসিডোসিস বিকাশ ঘটে।
- গ্লোমেরুলোস্ক্লেরোসিস ত্বরান্বিত বৃদ্ধির কারণগুলির ক্রিয়াকলাপ বৃদ্ধি পায়।
ডায়াবেটিক নেফ্রাইটিস উচ্চ রক্তে চিনির একটি ব্যাকগ্রাউন্ডের বিরুদ্ধে বিকাশ করে। হাইপারগ্লাইসেমিয়া কেবলমাত্র ফ্রি র্যাডিক্যালগুলি দ্বারা রক্তনালীদের অত্যধিক ক্ষতির দিকে পরিচালিত করে না, তবে অ্যান্টিঅক্সিড্যান্ট প্রোটিনগুলির গ্লাইকেশনজনিত কারণে প্রতিরক্ষামূলক বৈশিষ্ট্যও হ্রাস করে।
এই ক্ষেত্রে, কিডনি অক্সিডেটিভ স্ট্রেসের প্রতি সংবেদনশীলতা সহ অঙ্গগুলির সাথে সম্পর্কিত।
নেফ্রোপ্যাথির লক্ষণ
 ডায়াবেটিক নেফ্রোপ্যাথির ক্লিনিকাল উদ্ভাস এবং পর্যায়ক্রমে শ্রেণিবিন্যাস কিডনির টিস্যুগুলির ধ্বংসের অগ্রগতি এবং রক্ত থেকে বিষাক্ত পদার্থগুলি অপসারণ করার ক্ষমতাকে হ্রাস করে।
ডায়াবেটিক নেফ্রোপ্যাথির ক্লিনিকাল উদ্ভাস এবং পর্যায়ক্রমে শ্রেণিবিন্যাস কিডনির টিস্যুগুলির ধ্বংসের অগ্রগতি এবং রক্ত থেকে বিষাক্ত পদার্থগুলি অপসারণ করার ক্ষমতাকে হ্রাস করে।
প্রথম পর্যায়ে রেনাল ফাংশন দ্বারা চিহ্নিত করা হয় - প্রস্রাব পরিস্রাবণের হার 20-40% বৃদ্ধি পায় এবং কিডনিতে রক্ত সরবরাহ বৃদ্ধি করে। ডায়াবেটিক নেফ্রোপ্যাথির এই পর্যায়ে কোনও ক্লিনিকাল লক্ষণ নেই এবং কিডনিতে পরিবর্তন গ্লাইসেমিয়া স্বাভাবিকের সাথে স্বাভাবিকের সাথে পরিবর্তিত হয়।
দ্বিতীয় পর্যায়ে কিডনির টিস্যুতে কাঠামোগত পরিবর্তনগুলি শুরু হয়: গ্লোমেরুলার বেসমেন্ট ঝিল্লি ঘন হয়ে যায় এবং ক্ষুদ্রতম প্রোটিন অণুর কাছে প্রবেশযোগ্য হয়ে ওঠে। রোগের কোনও লক্ষণ নেই, প্রস্রাবের পরীক্ষাগুলি স্বাভাবিক, রক্তচাপের পরিবর্তন হয় না।
মাইক্রোঅ্যালবামিনুরিয়ার স্টেজের ডায়াবেটিক নেফ্রোপ্যাথি প্রতিদিন 30 থেকে 300 মিলিগ্রাম পরিমাণে অ্যালবামিন প্রকাশের দ্বারা উদ্ভাসিত হয়।টাইপ 1 ডায়াবেটিসে, রোগটি শুরু হওয়ার 3-5 বছর পরে এটি ঘটে এবং টাইপ 2 ডায়াবেটিসে নেফ্রাইটিস প্রথম থেকেই প্রস্রাবে প্রোটিনের উপস্থিতির সাথে থাকতে পারে।
প্রোটিনের জন্য কিডনির গ্লোমারুলির বর্ধিত ব্যাপ্তিযোগ্যতা এই জাতীয় অবস্থার সাথে সম্পর্কিত:
- দরিদ্র ডায়াবেটিসের ক্ষতিপূরণ।
- উচ্চ রক্তচাপ
- উচ্চ রক্তের কোলেস্টেরল।
- মাইক্রো এবং ম্যাক্রোংজিওপ্যাথি।
যদি এই পর্যায়ে গ্লাইসেমিয়া এবং রক্তচাপের লক্ষ্য সূচকগুলির একটি স্থিতিশীল রক্ষণাবেক্ষণ করা হয়, তবে রেনাল হেমোডাইনামিক্স এবং ভাস্কুলার ব্যাপ্তিযোগ্যতা এখনও স্বাভাবিক অবস্থায় ফিরে আসতে পারে।
চতুর্থ স্তরটি প্রতিদিন 300 মিলিগ্রামের ওপরে প্রোটিনুরিয়া। এটি 15 বছর অসুস্থতার পরে ডায়াবেটিস রোগীদের মধ্যে ঘটে। প্রতি মাসে গ্লোমেরুয়ালার পরিস্রাবণ হ্রাস পায়, যা 5-7 বছর পরে টার্মিনাল রেনাল ব্যর্থতার দিকে পরিচালিত করে। এই পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি উচ্চ রক্তচাপ এবং ভাস্কুলার ক্ষতির সাথে যুক্ত।
ডায়াবেটিক নেফ্রোপ্যাথি এবং নেফ্রাইটিস, ইমিউন বা ব্যাকটিরিয়া উত্সের ডিফারেনসিভ ডায়াগনোসিসটি এই সত্যের উপর ভিত্তি করে যে নেফ্রাইটিস প্রস্রাবে লিউকোসাইট এবং লোহিত রক্তকণিকার উপস্থিতি এবং ডায়াবেটিক নেফ্রোপ্যাথি কেবল অ্যালবামিনুরিয়ার সাথে দেখা দেয় on
নেফ্রোটিক সিন্ড্রোমের নির্ণয় রক্ত প্রোটিন এবং উচ্চ কোলেস্টেরল, কম ঘনত্বের লাইপোপ্রোটিনের হ্রাসও প্রকাশ করে।
ডায়াবেটিক নেফ্রোপ্যাথিতে শোথ মূত্রবর্ধক প্রতিরোধী। এগুলি প্রাথমিকভাবে কেবল মুখ এবং নীচের পাতে উপস্থিত হয় এবং তারপরে পেট এবং বুকের গহ্বর, পাশাপাশি পেরিকার্ডিয়াল থলিতে প্রসারিত হয়। রোগীরা দুর্বলতা, বমি বমি ভাব, শ্বাসকষ্ট, হৃদযন্ত্রের ব্যর্থতায় যোগ দেয়।
একটি নিয়ম হিসাবে, ডায়াবেটিক নেফ্রোপ্যাথি রেটিনোপ্যাথি, পলিনিউরোপथी এবং করোনারি হার্ট ডিজিজের সাথে একত্রে ঘটে। অটোনমিক নিউরোপ্যাথি মায়োকার্ডিয়াল ইনফার্কশন, মূত্রাশয়ের অ্যাটনি, অর্থোস্ট্যাটিক হাইপোটেনশন এবং ইরেকটাইল ডিসফংশন একটি বেদনাদায়ক রূপ নিয়ে যায় to এই স্তরটি অপরিবর্তনীয় বলে বিবেচিত হয়, যেহেতু গ্লোমেরুলির 50% এরও বেশি ধ্বংস হয়ে যায়।
ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাস শেষ পঞ্চম স্তরটিকে ইউরেমিক হিসাবে পৃথক করে। দীর্ঘস্থায়ী রেনাল ব্যর্থতা বিষাক্ত নাইট্রোজেনাস যৌগের রক্ত বৃদ্ধি দ্বারা উদ্ভাসিত হয় - ক্রিয়েটিনিন এবং ইউরিয়া, পটাসিয়াম হ্রাস এবং সিরাম ফসফেটের বৃদ্ধি, গ্লোমেরুলার পরিস্রাবণের হার হ্রাস দ্বারা।
নিম্নলিখিত লক্ষণগুলি রেনাল ব্যর্থতার পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির বৈশিষ্ট্য:
- প্রগ্রেসিভ ধমনী উচ্চ রক্তচাপ
- গুরুতর ইডিমেটাস সিনড্রোম।
- শ্বাসকষ্ট, ট্যাকিকার্ডিয়া।
- পালমনারি শোথের লক্ষণ।
- ডায়াবেটিসে ক্রমাগত গুরুতর রক্তাল্পতা।
- অস্টিওপোরোসিস।
যদি গ্লোমেরুলার পরিস্রাবণ 7-10 মিলি / মিনিটের স্তরে হ্রাস পায় তবে নেশার লক্ষণগুলি ত্বকের চুলকানি, বমি বমি ভাব, গোলমাল শ্বাস প্রশ্বাস হতে পারে।
পেরিকার্ডিয়াল ঘর্ষণ শব্দ নির্ধারণ টার্মিনাল পর্যায়ে সাধারণত এবং ডায়ালাইসিস যন্ত্রপাতি এবং কিডনি প্রতিস্থাপনের সাথে রোগীর তাত্ক্ষণিক সংযোগ প্রয়োজন।
ডায়াবেটিসে নেফ্রোপ্যাথি সনাক্তকরণের পদ্ধতি
 গ্লোমেরুলার পরিস্রাবণ হার, প্রোটিন, সাদা রক্তকণিকা এবং লাল রক্তকণিকার উপস্থিতি, পাশাপাশি রক্তে ক্রিয়েটিনিন এবং ইউরিয়ার বিষয়বস্তুর জন্য প্রস্রাবের বিশ্লেষণের সময় নেফ্রোপ্যাথির রোগ নির্ণয় করা হয়।
গ্লোমেরুলার পরিস্রাবণ হার, প্রোটিন, সাদা রক্তকণিকা এবং লাল রক্তকণিকার উপস্থিতি, পাশাপাশি রক্তে ক্রিয়েটিনিন এবং ইউরিয়ার বিষয়বস্তুর জন্য প্রস্রাবের বিশ্লেষণের সময় নেফ্রোপ্যাথির রোগ নির্ণয় করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি প্রতিদিন প্রস্রাবে ক্রিয়েটিনিন সামগ্রী দ্বারা রেবার্গ-তারেভ ব্রেকডাউন দ্বারা নির্ধারণ করা যায়। প্রাথমিক পর্যায়ে পরিস্রাবণটি 2-3 বার 200-300 মিলি / মিনিটে বৃদ্ধি পায় এবং রোগের অগ্রগতির সাথে দশগুণ কমে যায়।
ডায়াবেটিক নেফ্রোপ্যাথি সনাক্ত করার জন্য যার লক্ষণগুলি এখনও প্রকাশ পায় নি, মাইক্রোব্ল্যামিনুরিয়া নির্ণয় করা হয়। হাইপারগ্লাইসেমিয়ার ক্ষতিপূরণের পটভূমির বিরুদ্ধে প্রস্রাব বিশ্লেষণ পরিচালিত হয়, ডায়েটে প্রোটিন সীমাবদ্ধ থাকে, ডায়ুরিটিকস এবং শারীরিক কার্যকলাপ বাদ দেওয়া হয় exc
অবিচ্ছিন্ন প্রোটিনিউরিয়ার উপস্থিতি কিডনির গ্লোমোরুলির 50-70% এর মৃত্যুর প্রমাণ। এই জাতীয় উপসর্গ কেবল ডায়াবেটিক নেফ্রোপ্যাথিই নয়, প্রদাহজনিত বা অটোইমিউন উত্সের নেফ্রাইটিসও হতে পারে।সন্দেহজনক ক্ষেত্রে, percutaneous বায়োপসি করা হয়।
রেনাল ব্যর্থতার ডিগ্রি নির্ধারণের জন্য, রক্তের ইউরিয়া এবং ক্রিয়েটিনিন পরীক্ষা করা হয়। তাদের বৃদ্ধি দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূচনা নির্দেশ করে।
নেফ্রোপ্যাথির জন্য প্রতিরোধমূলক এবং চিকিত্সামূলক ব্যবস্থা
 নেফ্রোপ্যাথির প্রতিরোধ হ'ল ডায়াবেটিস রোগীদের জন্য যাদের কিডনির ক্ষতির ঝুঁকি বেশি। এর মধ্যে হ'ল হাইপারগ্লাইসেমিয়া আক্রান্ত রোগীদের মধ্যে রয়েছে, এটি 5 বছরেরও বেশি সময় ধরে স্থায়ী একটি রোগ, রেটিনার ক্ষতি, উচ্চ রক্তের কোলেস্টেরল, যদি অতীতে রোগীর নেফ্রাইটিস ছিল বা কিডনিতে হাইপারফিলারেশন ধরা পড়েছিল।
নেফ্রোপ্যাথির প্রতিরোধ হ'ল ডায়াবেটিস রোগীদের জন্য যাদের কিডনির ক্ষতির ঝুঁকি বেশি। এর মধ্যে হ'ল হাইপারগ্লাইসেমিয়া আক্রান্ত রোগীদের মধ্যে রয়েছে, এটি 5 বছরেরও বেশি সময় ধরে স্থায়ী একটি রোগ, রেটিনার ক্ষতি, উচ্চ রক্তের কোলেস্টেরল, যদি অতীতে রোগীর নেফ্রাইটিস ছিল বা কিডনিতে হাইপারফিলারেশন ধরা পড়েছিল।
টাইপ 1 ডায়াবেটিস মেলিটাসে, ডায়াবেটিস নেফ্রোপ্যাথি তীব্র ইনসুলিন থেরাপি দ্বারা প্রতিরোধ করা হয়। এটি প্রমাণিত হয় যে গ্লাইকেটেড হিমোগ্লোবিন যেমন রক্ষণাবেক্ষণ, 7% এর নিচে স্তর হিসাবে কিডনি এর জাহাজের ক্ষতির ঝুঁকি 27-34 শতাংশ হ্রাস করে। টাইপ 2 ডায়াবেটিস মেলিটাসে, যদি বড়ি দিয়ে এই জাতীয় ফলাফল অর্জন করা যায় না, তবে রোগীদের ইনসুলিনে স্থানান্তর করা হয়।
মাইক্রোব্ল্যামিনুরিয়ার পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সাও কার্বোহাইড্রেট বিপাকের জন্য বাধ্যতামূলক সর্বোত্তম ক্ষতিপূরণ সহ পরিচালিত হয়। এই স্তরটি সর্বশেষ যখন আপনি ধীর হয়ে যেতে পারেন এবং কখনও কখনও লক্ষণগুলি বিপরীত করতে পারেন এবং চিকিত্সা একটি দৃ positive় ইতিবাচক ফলাফল নিয়ে আসে।
থেরাপির প্রধান দিক:
- ইনসুলিন থেরাপি বা ইনসুলিন এবং ট্যাবলেটগুলির সংমিশ্রণ চিকিত্সা। মানদণ্ডটি হিমোগ্লোবিনকে 7% এর নীচে গ্লাইকেটেড করা হয়।
- অ্যাঞ্জিওটেনসিন-রূপান্তরকারী এনজাইমের বাধা: সাধারণ চাপে - কম ডোজ, বর্ধিত - মাঝারি থেরাপিউটিক সহ।
- রক্তের কোলেস্টেরলের সাধারণকরণ।
- ডায়েটারি প্রোটিন 1g / কেজি হ্রাস করা।
যদি ডায়াবেটিস নেফ্রোপ্যাথির জন্য ডায়াবেটিস নেফ্রোপ্যাথির জন্য রোগ নির্ণয়টি প্রোটিনুরিয়ার পর্যায়টি দেখায় তবে চিকিত্সা দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশের প্রতিরোধের ভিত্তিতে হওয়া উচিত। এটির জন্য, প্রথম ধরণের ডায়াবেটিসের জন্য, নিবিড় ইনসুলিন থেরাপি অব্যাহত থাকে এবং চিনি হ্রাস করার জন্য পিলগুলি নির্বাচনের জন্য তাদের নেফ্রোটক্সিক প্রভাব বাদ দিতে হবে। সুরক্ষিতদের মধ্যে গ্লুরনরম এবং ডায়াবেটন নিযুক্ত করুন। এছাড়াও, ইঙ্গিত অনুসারে, টাইপ 2 ডায়াবেটিসের সাথে ইনসুলিনগুলি চিকিত্সার পাশাপাশি নির্ধারিত হয় বা সম্পূর্ণ ইনসুলিনে স্থানান্তরিত হয়।
চাপটি 130/85 মিমি Hg বজায় রাখার পরামর্শ দেওয়া হয়। আর্ট। রক্তচাপের একটি সাধারণ স্তরে না পৌঁছে রক্তে গ্লিসেমিয়া এবং লিপিডের ক্ষতিপূরণ কাঙ্ক্ষিত প্রভাব এনে দেয় না এবং নেফ্রোপ্যাথির অগ্রগতি বন্ধ করা অসম্ভব।
অ্যাঞ্জিওটেনসিন-রূপান্তরকারী এনজাইম ইনহিবিটারগুলিতে সর্বাধিক থেরাপিউটিক ক্রিয়াকলাপ এবং নেফ্রোপ্রোটেক্টিভ প্রভাব লক্ষ্য করা গেছে। তারা মূত্রবর্ধক এবং বিটা-ব্লকারদের সাথে একত্রিত হয়।
পর্যায়ে যখন রক্ত ক্রিয়েটিনিনটি 120 এবং উপরে এমোল / এল এর উপরে উন্নীত হয়, তখন নেশার লক্ষণীয় চিকিত্সা, উচ্চ রক্তচাপ এবং রক্তে ইলেক্ট্রোলাইট সামগ্রী লঙ্ঘন করা হয়। 500 মিমোল / এল এর উপরে মানগুলিতে, দীর্ঘস্থায়ী অপ্রতুলতার পর্যায়ে টার্মিনাল হিসাবে বিবেচনা করা হয়, যার জন্য ডিভাইসে একটি কৃত্রিম কিডনি সংযোগ প্রয়োজন।
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের প্রতিরোধের নতুন পদ্ধতির মধ্যে একটি ওষুধের ব্যবহার অন্তর্ভুক্ত যা কিডনির গ্লোমারুলি ধ্বংসকে বাধা দেয়, বেসমেন্ট ঝিল্লির ব্যাপ্তিযোগ্যতাকে প্রভাবিত করে। এই ওষুধের নাম ওয়েসেল ডুয়ে এফ। এটির প্রস্রাবে প্রোটিনের ক্ষয় হ্রাস করার অনুমতি দেওয়া হয় এবং এটি বাতিল হওয়ার 3 মাস পরে স্থায়ী হয়।
প্রোটিন গ্লাইকেশন হ্রাস করার জন্য অ্যাসপিরিনের সন্ধানের ফলে নতুন ওষুধগুলির সন্ধান করা হয়েছিল যা একই রকম প্রভাব ফেলেছে, তবে শ্লেষ্মা ঝিল্লিগুলিতে উচ্চারিত বিরক্তিকর প্রভাবের অভাব রয়েছে। এর মধ্যে রয়েছে অ্যামিনোগুয়ানিডাইন এবং একটি ভিটামিন বি 6 ডেরাইভেটিভ। ডায়াবেটিক নেফ্রোপ্যাথি সম্পর্কিত তথ্য এই নিবন্ধে ভিডিওতে সরবরাহ করা হয়েছে।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য অ্যান্টিহাইপারটেনসিভ থেরাপি
ডায়াবেটিস মেলিটাস রোগীদের চিকিত্সার জন্য অ্যান্টিহাইপারটেনসিভ ড্রাগগুলি নির্বাচন করার সময়, কার্বোহাইড্রেট এবং লিপিড বিপাকের উপর তাদের প্রভাব, ডায়াবেটিস মেলিটাসের অন্যান্য বিচ্যুতি এবং অনর্থক রেনাল ফাংশনের ক্ষেত্রে সুরক্ষার ক্ষেত্রে নেফ্রোপ্রোটেক্টিভ এবং কার্ডিওপ্রোটেক্টিভ বৈশিষ্ট্যগুলির উপস্থিতি বিবেচনায় নেওয়া উচিত।
এসিই ইনহিবিটারগুলি নেফ্রোপ্রোটেক্টিভ বৈশিষ্ট্যগুলি উচ্চারণ করেছে, ইন্ট্রাক্রানিয়াল হাইপারটেনশন এবং মাইক্রোব্যালবুমিনুরিয়ার তীব্রতা হ্রাস করে (ব্রিলিয়ান্ট, ইইউসিএলআইডি, রেইন ইত্যাদি গবেষণা অনুসারে)। সুতরাং, এসিই ইনহিবিটরসগুলিকে কেবল উচ্চমাত্রায় নয়, সাধারণ রক্তচাপের সাথেও মাইক্রো্যালবামিনুরিয়ার জন্য নির্দেশ করা হয়:
- ক্যাপট্রিল মুখে মুখে 12.5-25 মিলিগ্রাম 3 বার, অবিচ্ছিন্নভাবে বা
- হিনাপ্রিল মুখে মুখে 2.5-10 মিলিগ্রাম একটানা বা
- এনালাপ্রিল মুখে মুখে 2.5-10 মিলিগ্রাম 2 বার, ক্রমাগত।
এসি ইহিহিবিটরগুলির পাশাপাশি ভেরাপামিল গ্রুপের ক্যালসিয়াম বিরোধীদের নেফ্রোপ্রোটেক্টিভ এবং কার্ডিওপ্রোটেক্টিভ প্রভাব রয়েছে।
ধমনী উচ্চ রক্তচাপের চিকিত্সার ক্ষেত্রে একটি গুরুত্বপূর্ণ ভূমিকা অ্যাঞ্জিওটেনসিন II রিসেপ্টর বিরোধী দ্বারা অভিনয় করা হয়। টাইপ 2 ডায়াবেটিস মেলিটাস এবং ডায়াবেটিক নেফ্রোপ্যাথিতে তাদের নেফ্রোপ্রোটেক্টিভ ক্রিয়াকলাপটি আইআরএমএ 2, আইডিএনটি, রেনাল - তিনটি বড় গবেষণায় দেখানো হয়েছে। এই ওষুধটি এসি ইনহিবিটরসগুলির (বিশেষত টাইপ 2 ডায়াবেটিস রোগীদের ক্ষেত্রে) পার্শ্ব প্রতিক্রিয়াগুলির ক্ষেত্রে নির্ধারিত হয়:
- ভ্যালসার্টন মৌখিকভাবে 8O-160 মিলিগ্রাম প্রতিদিন একবার, একটানা বা
- ইরবেসার্টন মৌখিকভাবে দিনে একবার 150-00 মিলিগ্রাম, একটানা বা
- কন্ডেসার্টন সিলেক্সিটিল মৌখিকভাবে 4-16 মিলিগ্রাম প্রতিদিন একবার, একটানা বা
- লসারটান মুখে মুখে 25-100 মিলিগ্রাম একটানা বা
- প্রতিদিন একবারে 20-80 মিলিগ্রামের অভ্যন্তরে টেলমিস্যাটরন।
নেফ্রোপ্রোটেক্টর সলোডেক্সাইডাইডের সাথে মিলিত হয়ে এসি ইনহিবিটারগুলি (বা অ্যাঞ্জিওটেনসিন II রিসেপ্টর ব্লকার) ব্যবহার করার পরামর্শ দেওয়া হয়, যা কিডনির গ্লোমারুলির বেসমেন্ট ঝিল্লির অসম্পূর্ণ ব্যাপ্তি পুনরুদ্ধার করে এবং প্রস্রাবে প্রোটিনের ক্ষতি হ্রাস করে।
- সুলোডেক্সাইড 600 এলইউ ইন্ট্রামাস্কুলারলি 2 দিনের বিরতি, 3 সপ্তাহের সাথে সপ্তাহে 5 দিনের মধ্যে প্রতিদিন 1 বার, তারপরে দিনে 250 মাসের মধ্যে একবার, 2 মাস 250
উচ্চ রক্তচাপ সহ, কম্বিনেশন থেরাপি ব্যবহারের পরামর্শ দেওয়া হয়।
ডায়াবেটিক নেফ্রোপ্যাথিতে ডিসপ্লিপিডেমিয়ার থেরাপি
ডায়াবেটিক নেফ্রোপ্যাথী স্টেজ চতুর্থ এবং তদূর্ধের ডায়াবেটিস মেলিটাসের 70% রোগীদের ডাইস্লিপিডেমিয়া হয়। লিপিড বিপাকজনিত ব্যাধিগুলি সনাক্ত হলে (এলডিএল> ২. mm মিমি / এল, টিজি> ১. mm মিমোল / এল), হাইপারলিপিডেমিয়া (একটি লিপিড-হ্রাসকারী ডায়েট) সংশোধন করা অপর্যাপ্ত কার্যকারিতা সহ - লিপিড-হ্রাসকারী ওষুধ mand
এলডিএল> 3 মিমি / এল দিয়ে স্ট্যাটিনগুলির একটি ধ্রুবক গ্রহণের ইঙ্গিত দেওয়া হয়:
- অ্যাটোরভাস্ট্যাটিন - দিনে একবারে 5-20 মিলিগ্রামের মধ্যে, থেরাপির সময়কাল পৃথকভাবে নির্ধারণ করা হয় বা
- দিনে একবার 10-40 মিলিগ্রামের মধ্যে লোভাস্ট্যাটিন, থেরাপির সময়কাল পৃথকভাবে নির্ধারণ করা হয় বা
- দিনে একবার 10-20 মিলিগ্রামের মধ্যে সিম্বাস্ট্যাটিন পৃথকভাবে থেরাপির সময়কাল নির্ধারণ করা হয়।
- লক্ষ্য এলডিএল অর্জনের জন্য স্ট্যাটিনের ডোজগুলি সংশোধন করা হয়
- বিচ্ছিন্ন হাইপারট্রিগ্লিসারাইডেমিয়া (> 6.8 মিমি / এল) এবং সাধারণ জিএফআরগুলিতে, ফাইবারেটগুলি নির্দেশিত হয়:
- ওরাল ফেনোফাইব্রেট দিনে 200 মিলিগ্রাম, সময়কাল পৃথকভাবে নির্ধারণ করা হয় বা or
- 100-200 মিলিগ্রাম / দিনের মধ্যে সিপ্রোফাইবারেট, থেরাপির সময়কাল পৃথকভাবে নির্ধারিত হয়।
মাইক্রোঅ্যালবামিনুরিয়ার পর্যায়ে বিরক্ত ইন্ট্রাকুবুলার হেমোডাইনামিক্স পুনরুদ্ধার করা প্রাণীর প্রোটিনের ব্যবহার 1 গ্রাম / কেজি / দিন সীমাবদ্ধ করে অর্জন করা যেতে পারে।
হাইপোগ্লাইসেমিক থেরাপি
মারাত্মক ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়ে, কার্বোহাইড্রেট বিপাকের জন্য সর্বোত্তম ক্ষতিপূরণ অর্জনের পক্ষে এটি অত্যন্ত গুরুত্বপূর্ণ (HLA 1c)
- গ্লাইকভিডোনাম 15-60 মিলিগ্রাম ভিতরে 1-2 বার বা এক বার
- গ্লাইক্লাজাইড মুখে মুখে 30-120 মিলিগ্রাম বা একবার once
- 0.5-5.5 মিলিগ্রামের ভিতরে দিনে 3-4 বার রিপ্যাগ্লিনাইড।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার (সিরাম ক্রিয়েটিনিন স্তর 250 মিমোল / লিটার পর্যন্ত) প্রাথমিক পর্যায়েও এই ওষুধগুলির ব্যবহার সম্ভব, যদি গ্লাইসেমিয়া পর্যাপ্ত পরিমাণে নিয়ন্ত্রণ করা যায় তবে। জিএফআর সহ
দীর্ঘস্থায়ী রেনাল ব্যর্থতায় বিপাক এবং ইলেক্ট্রোলাইট ব্যাঘাতের সংশোধন
যখন প্রোটিনুরিয়া উপস্থিত হয়, কম প্রোটিন এবং কম লবণযুক্ত ডায়েট নির্ধারিত হয়, পর্যাপ্ত ক্যালরিযুক্ত খাওয়ার (35-50 কিলোক্যালরি / কেজি / দিন) সহ 0.6-0.7 গ্রাম / কেজি শরীরের ওজন (গড়ে 40 গ্রাম প্রোটিন) পর্যন্ত প্রাণী প্রোটিন গ্রহণের সীমাবদ্ধতা, 3-5 গ্রাম / দিন লবণ সীমাবদ্ধ।
120-500 olmol / L এর রক্ত ক্রিয়েটিনিন স্তরে, রেনাল রক্তাল্পতা, অস্টিওডিস্ট্রোফি, হাইপারক্লেমিয়া, হাইপারফোসফেটেমিয়া, ভণ্ডামি, ইত্যাদি চিকিত্সা সহ দীর্ঘস্থায়ী রেনাল ব্যর্থতার লক্ষণীয় থেরাপি করা হয় etc. দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশের সাথে, ইনসুলিনের প্রয়োজনীয়তার পরিবর্তনের সাথে যুক্ত কার্বোহাইড্রেট বিপাক নিয়ন্ত্রণে জ্ঞাত অসুবিধা রয়েছে। এই নিয়ন্ত্রণটি বেশ জটিল এবং পৃথকভাবে চালিত হওয়া উচিত।
হাইপারক্লেমিয়া (> 5.5 মেগা / লি) সহ রোগীদের নির্ধারিত হয়:
- হাইড্রোক্রোথিয়াজাইড মুখে মুখে খালি পেটে 25-50 মিলিগ্রাম বা
- সপ্তাহে 2-3 বার খালি পেটে সকালে 40-160 মিলিগ্রামের মধ্যে ফুরোসেমাইড।
- রক্তে পটাসিয়ামের মাত্রা না পৌঁছানো এবং 5.3 মেক / এল এর বেশি বজায় না হওয়া পর্যন্ত সোডিয়াম পলিস্টাইরিনস্লফোনেট প্রতিদিন মুখে 15 গ্রাম 4 বার।
14 মেগা / লিটার রক্তে পটাসিয়াম স্তরে পৌঁছানোর পরে, ওষুধ বন্ধ করা যেতে পারে।
ইসিজিতে 14 মেগা / লিটারের বেশি রক্তে পটাসিয়াম ঘনত্বের ক্ষেত্রে এবং / বা গুরুতর হাইপারক্যালেমিয়ার লক্ষণগুলির (পিকিউ অন্তর দীর্ঘায়িতকরণ, কিউআরএস জটিলতা প্রসারণ, পি তরঙ্গগুলির মসৃণতা) এর ক্ষেত্রে নিম্নলিখিতটি জরুরিভাবে ইসিজি পর্যবেক্ষণের অধীনে পরিচালিত হয়:
- ক্যালসিয়াম গ্লুকোনেট, 10% দ্রবণ, একবারে 2-5 মিনিটের জন্য 10 মিলি অন্তঃসত্ত্বা জেট, ইসিজিতে পরিবর্তনের অভাবে, ইঞ্জেকশনের পুনরাবৃত্তি সম্ভব।
- দ্রবণীয় ইনসুলিন (মানব বা শুয়োরের মাংস) সংক্ষিপ্ত-অ্যাক্টিং 10-20 আইইউ গ্লুকোজ দ্রবণে (25-50 গ্রাম গ্লুকোজ) শিরায় (নরমোগ্লাইসেমিয়ার ক্ষেত্রে), হাইপারগ্লাইসেমিয়া সহ কেবল ইনসুলিনকে গ্লাইসেমিয়ার স্তর অনুসারে পরিচালিত হয়।
- সোডিয়াম বাইকার্বোনেট, 7.5% সমাধান, 50 মিলি অন্তঃসত্ত্বাভাবে, 5 মিনিটের জন্য (সহজাত অ্যাসিডোসিসের ক্ষেত্রে), প্রভাবের অভাবে 10-15 মিনিটের পরে প্রশাসনের পুনরাবৃত্তি করুন।
যদি এই ব্যবস্থাগুলি অকার্যকর হয় তবে হেমোডায়ালাইসিস করা হয়।
অ্যাজোটেমিয়া আক্রান্ত রোগীদের মধ্যে এন্টারোসবারেন্ট ব্যবহার করা হয়:
- 1-2 গ্রাম 3-4 দিনের মধ্যে সক্রিয় কার্বন, থেরাপির সময়কাল পৃথকভাবে নির্ধারণ করা হয় বা
- পোভিডোন, গুঁড়া, 5 গ্রাম ভিতরে (100 মিলি জলে দ্রবীভূত) দিনে 3 বার, থেরাপির সময়কাল পৃথকভাবে নির্ধারিত হয়।
ফসফরাস-ক্যালসিয়াম বিপাক (সাধারণত হাইপারফোসফেটেমিয়া এবং ভণ্ডামী) লঙ্ঘনের ক্ষেত্রে, একটি ডায়েট নির্ধারিত হয়, খাদ্যে ফসফেটের সীমাবদ্ধতা 0.6-0.9 গ্রাম / দিন হয়, তার অকার্যকরতার সাথে ক্যালসিয়াম প্রস্তুতি ব্যবহৃত হয়। রক্তে ফসফরাসের লক্ষ্য স্তরটি 4.5-6 মিলিগ্রাম%, ক্যালসিয়াম - 10.5-11 মিলিগ্রাম%। এই ক্ষেত্রে, অ্যাক্টোপিক ক্যালেসিফিকেশনের ঝুঁকি ন্যূনতম। নেশার উচ্চ ঝুঁকির কারণে অ্যালুমিনিয়াম ফসফেট বাইন্ডিং জেলগুলির ব্যবহার সীমিত করা উচিত। ভিটামিন ডি বিপাকের সাথে লড়াই করার জন্য, প্যারাথাইরড হরমোন বাড়িয়ে দেয় ভণ্ডামি প্রতিরোধের জন্য হাড়ের প্রতিরোধের 1,25-ডাইহাইড্রোক্সিভিটামিন ডি এবং হাড়ের প্রতিরোধের অন্তঃসংশ্লিষ্ট সংশ্লেষণের বাধা। মারাত্মক হাইপারপ্যারথাইরয়েডিজমে হাইপারপ্লাস্টিক প্যারাথাইরয়েড গ্রন্থিগুলির অস্ত্রোপচার অপসারণ নির্দেশিত হয়।
হাইপারফোসফেটেমিয়া এবং ভণ্ডামের রোগীদের নির্ধারিত হয়:
- ক্যালসিয়াম কার্বনেট, প্রাথমিক খাবারের সাথে 0.5-1 গ্রাম প্রাথমিক ক্যালসিয়াম প্রতিদিন 3 বার খাবারের সাথে খাওয়ার প্রয়োজনে, রক্তে ফসফরাসের মাত্রা না হওয়া পর্যন্ত প্রতি 2-4 সপ্তাহে (দিনে 3 বার 3 বার পর্যন্ত) ডোজ বাড়ান, 5-6 মিলিগ্রাম%, ক্যালসিয়াম - 10.5-11 মিলিগ্রাম%।
- ক্যালসিট্রিয়ল 0.25-2 এমসিজি মৌখিকভাবে প্রতি সপ্তাহে 1 বার সিরাম ক্যালসিয়াম নিয়ন্ত্রণে প্রতিদিন 1 বার। ক্লিনিকাল প্রকাশ বা সহকারী কার্ডিওভাসকুলার প্যাথলজি সহ রেনাল অ্যানিমিয়ার উপস্থিতিতে নির্ধারিত হয়।
- ইপোইটিন-বিটা সাবকেটনেশনালভাবে 100-150 ইউ / কেজি সপ্তাহে একবারে হেমাটোক্রিট 33-36% না হওয়া পর্যন্ত, হিমোগ্লোবিন স্তর 110-120 গ্রাম / এল হয়।
- 100 মিলিগ্রামের মধ্যে আয়রন সালফেট (লৌহঘটিত লোহার নিরিখে) 1 ঘন্টা খাবারের জন্য দিনে 1-2 বার, দীর্ঘ সময় বা
- আয়রণ (III) হাইড্রোক্সাইড সুক্রোজ কমপ্লেক্স (দ্রবণ 20 মিলিগ্রাম / মিলি) 50-200 মিলিগ্রাম (2.5-10 মিলি) আধানের আগে, সোডিয়াম ক্লোরাইড দ্রবণে 0.9% পাতলা করে (দ্রবণটির 20 মিলি ড্রাগের প্রতিটি 1 মিলি), অন্তঃসত্ত্বাভাবে এক সপ্তাহে 15 মিনিটের 2-3 বার 100 মিলি হারে পরিচালিত, থেরাপির সময়কাল পৃথকভাবে নির্ধারণ করা হয় বা
- আয়রন (III) হাইড্রোক্সাইড সুক্রোজ কমপ্লেক্স (দ্রবণ 20 মিলিগ্রাম / মিলি) 50-200 মিলিগ্রাম (2.5-10 মিলি) এক সপ্তাহে 1 মিলি / মিনিটের 2-3 গতিতে অন্তঃস্থভাবে, থেরাপির সময়কাল পৃথকভাবে নির্ধারিত হয়।
ডায়াবেটিস মেলিটাসে দীর্ঘস্থায়ী রেনাল ব্যর্থতার এক্সট্রাকোরোরিয়াল চিকিত্সার জন্য ইঙ্গিতগুলি আগে থেকে আলাদা রেনাল প্যাথলজি রোগীদের তুলনায় নির্ধারিত হয়, যেহেতু ডায়াবেটিস মেলিটাস ফ্লুইড ধরে রাখার ক্ষেত্রে, প্রতিবন্ধী নাইট্রোজেন এবং ইলেক্ট্রোলাইট ভারসাম্য উচ্চতর জিএফআর মানগুলির সাথে বিকাশ লাভ করে। 15 মিলি / মিনিটের কম জিএফআর হ্রাস এবং ক্রিয়েটিনিনের বৃদ্ধি 600 600mol / l এর সাথে, প্রতিস্থাপন থেরাপি পদ্ধতির ব্যবহারের জন্য ইঙ্গিতগুলি এবং contraindicationগুলি মূল্যায়ন করা প্রয়োজন: হেমোডায়ালাইসিস, পেরিটোনাল ডায়ালাইসিস এবং কিডনি প্রতিস্থাপন।
উরেমিয়া চিকিত্সা
120 থেকে 500 মিমোল / এল এর পরিসীমাতে সিরাম ক্রিয়েটিনিনের বৃদ্ধি ক্রনিক রেনাল ব্যর্থতার রক্ষণশীল পর্যায়ে চিহ্নিত করে। এই পর্যায়ে, নেশা নির্মূল, হাইপারটেনসিভ সিনড্রোম বন্ধ করা এবং জল-তড়িৎ বৈদ্যুতিন ব্যাঘাত সংশোধন করে লক্ষণীয় চিকিত্সা করা হয়। সিরাম ক্রিয়েটিনিনের উচ্চতর মান (500 মিমোল / এল এবং উচ্চতর) এবং হাইপারক্যালেমিয়া (6.5-7.0 মিমি / এল এর বেশি) দীর্ঘস্থায়ী রেনাল ব্যর্থতার টার্মিনাল পর্যায়ে সূচনা করে, যার জন্য এক্সট্রাকোরোরিয়াল ডায়ালাইসিস রক্ত পরিশোধন পদ্ধতি প্রয়োজন।
এই পর্যায়ে ডায়াবেটিস রোগীদের চিকিত্সা এন্ডোক্রিনোলজিস্ট এবং নেফ্রোলজিস্টরা যৌথভাবে পরিচালনা করেন। দীর্ঘস্থায়ী রেনাল ব্যর্থতার টার্মিনাল পর্যায়ে রোগীরা ডায়ালাইসিস মেশিনে সজ্জিত বিশেষ নেফ্রোলজি বিভাগগুলিতে হাসপাতালে ভর্তি হন।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার রক্ষণশীল পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা
টাইপ 1 এবং টাইপ 2 ডায়াবেটিস মেলিটাস যারা ইনসুলিন থেরাপিতে আছেন তাদের ক্ষেত্রে দীর্ঘস্থায়ী রেনাল ব্যর্থতার অগ্রগতি প্রায়শই হাইপোগ্লাইসেমিক অবস্থার বিকাশ দ্বারা চিহ্নিত হয় যা এক্সোজেনাস ইনসুলিনের ডোজ হ্রাস করার প্রয়োজন হয় (জ্যাব্রোডি ঘটনা)। এই সিন্ড্রোমের বিকাশটি রেনাল পেরেনচাইমার গুরুতর ক্ষতি হওয়ার সাথে সাথে, ইনসুলিনের অবক্ষয়জনিত অংশে রেনাল ইনসুলিনেজের ক্রিয়াকলাপ হ্রাস পায়। অতএব, বহিরাগতভাবে পরিচালিত ইনসুলিন ধীরে ধীরে বিপাকিত হয়, রক্তে দীর্ঘ সময় ধরে রক্ত সঞ্চালন করে, হাইপোগ্লাইসেমিয়া সৃষ্টি করে। কিছু ক্ষেত্রে ইনসুলিনের প্রয়োজনীয়তা এতটাই কমে যায় যে চিকিত্সকরা কিছুক্ষণের জন্য ইনসুলিনের ইঞ্জেকশন বাতিল করতে বাধ্য হন। ইনসুলিনের ডোজগুলিতে সমস্ত পরিবর্তনগুলি কেবল গ্লাইসেমিয়া স্তরের বাধ্যতামূলক নিয়ন্ত্রণের মাধ্যমে করা উচিত। টাইপ 2 ডায়াবেটিস রোগীদের যারা দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশের সাথে ওরাল হাইপোগ্লাইসেমিক ড্রাগ পান, তাদের অবশ্যই ইনসুলিন থেরাপিতে স্থানান্তর করতে হবে। এটি দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশের সাথে, বিগুয়ানাইড গ্রুপ থেকে প্রায় সমস্ত সালফোনিলিউরিয়া প্রস্তুতি (গ্লাইক্লাজাইড এবং গ্লিসিডোন ব্যতীত) এবং ড্রাগগুলি দ্রুত হ্রাস পায়, যা রক্তে তাদের ঘনত্ব বৃদ্ধি এবং বিষাক্ত প্রভাবের ঝুঁকি বাড়ায়।
রক্তচাপ সংশোধন প্রগতিশীল কিডনি রোগের প্রধান চিকিত্সা হয়ে উঠছে, যা শেষ পর্যায়ে রেনাল ব্যর্থতার সূত্রপাতকে ধীর করতে পারে। অ্যান্টিহাইপারটেনসিভ থেরাপির লক্ষ্য, সেইসাথে ডায়াবেটিক নেফ্রোপ্যাথির প্রোটিনিউরিক পর্যায়, রক্তচাপকে ১৩/১৮৮ মিমি এইচজি ছাড়িয়ে না এমন পর্যায়ে বজায় রাখা। ডায়াবেটিস নেফ্রোপ্যাথির অন্যান্য পর্যায়ে এসিই ইনহিবিটরসকে প্রথম পছন্দের ওষুধ হিসাবে বিবেচনা করা হয়। একই সময়ে, রেনাল পরিস্রাবণ কার্যকারিতা এবং হাইপারক্যালেমিয়ার বিকাশের সম্ভাব্য ক্ষণস্থায়ী ক্ষয়জনিত কারণে ক্রনিক রেনাল ব্যর্থতার (সিরাম ক্রিয়েটিনিন স্তর 300 এর বেশি moremol / l এর) উচ্চারণের সাথে এই ওষুধগুলির যত্ন সহকারে ব্যবহারের প্রয়োজনীয়তা মনে রাখা দরকার। দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে, একটি নিয়ম হিসাবে, মনোথেরাপি রক্তচাপের স্তরকে স্থিতিশীল করে না, সুতরাং, অ্যান্টিহাইপারটেনসিভ ড্রাগগুলির সাথে সম্মিলিত থেরাপি সুপারিশ করা হয়,বিভিন্ন গোষ্ঠীভুক্ত (এসিই ইনহিবিটারস + লুপ ডায়ুরিটিকস + ক্যালসিয়াম চ্যানেল ব্লকারস + নির্বাচনী বিটা-ব্লকার + সেন্ট্রাল অ্যাকশন ড্রাগ)। প্রায়শই, দীর্ঘস্থায়ী রেনাল ব্যর্থতায় উচ্চ রক্তচাপের চিকিত্সার জন্য কেবলমাত্র 4-উপাদানগুলির নিয়ম রক্তচাপের কাঙ্ক্ষিত স্তর অর্জন করতে পারে।
নেফ্রোটিক সিনড্রোমের চিকিত্সার জন্য মূল নীতি হ'ল হাইপোলোবামিনিমিয়া দূর করা। 25 গ্রাম / এল এর চেয়ে কম সিরাম অ্যালবামিনের ঘনত্ব হ্রাস হওয়ার সাথে অ্যালবামিন দ্রবণগুলি অন্তর্ভুক্ত করার পরামর্শ দেওয়া হয়। একই সময়ে, লুপ ডায়ুরিটিকস ব্যবহার করা হয়, এবং প্রশাসিত ফুরোসেমাইডের ডোজ (উদাহরণস্বরূপ, লাসিক্স) 600-800 এবং এমনকি 1000 মিলিগ্রাম / দিন পর্যন্ত পৌঁছে যেতে পারে। দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে পটাসিয়াম-স্পিয়ারিং ডায়ুরিটিকস (স্পাইরোনোল্যাকটোন, ট্রায়াম্টেরেন) হাইপারক্লেমিয়া হওয়ার আশঙ্কার কারণে ব্যবহার করা হয় না। থিয়াজাইড মূত্রবর্ধকগুলিও রেনাল ব্যর্থতায় contraindication হয় কারণ তারা কিডনির পরিস্রাবণ কার্যকারিতা হ্রাস করতে অবদান রাখে। নেফ্রোটিক সিন্ড্রোম সহ প্রস্রাবে প্রোটিনের বিশাল ক্ষতি হওয়া সত্ত্বেও, লো-প্রোটিন ডায়েটের নীতিটি মেনে চলতে হবে, যেখানে প্রাণীর উত্সের প্রোটিন উপাদানগুলি শরীরের ওজনের 1 কেজি প্রতি 0.8 গ্রামের বেশি হওয়া উচিত নয়। নেফ্রোটিক সিন্ড্রোম হাইপারকোলেস্টেরোলিয়া দ্বারা চিহ্নিত করা হয়, তাই চিকিত্সা পদ্ধতিতে প্রয়োজনীয়ভাবে লিপিড-হ্রাসকারী ওষুধগুলি অন্তর্ভুক্ত করা হয় (স্ট্যাটিনগুলির গ্রুপের সবচেয়ে কার্যকর ওষুধ)। দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে এবং নেফ্রোটিক সিন্ড্রোমের সাথে ডায়াবেটিস নেফ্রোপ্যাথি সহ ডায়াবেটিস মেলিটাস রোগীদের ডায়াগনোসিসটি অত্যন্ত প্রতিকূল। এই ধরনের রোগীদের দীর্ঘস্থায়ী রেনাল ব্যর্থতার এক্সট্রাকোরপোরিয়াল চিকিত্সার জন্য জরুরিভাবে প্রস্তুত থাকতে হবে।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে রোগীরা যখন সিরাম ক্রিয়েটিনিন 300 মিমোল / এল ছাড়িয়ে যায় তখন প্রাণীদের প্রোটিনের সর্বাধিক সীমাবদ্ধতা প্রয়োজন (দেহের ওজনের 1 কেজি প্রতি 0.6 গ্রাম) to শুধুমাত্র দীর্ঘস্থায়ী রেনাল ব্যর্থতা এবং নেফ্রোটিক সিন্ড্রোমের সংমিশ্রণের ক্ষেত্রে, প্রতি কেজি শরীরের ওজন 0.8 গ্রাম প্রোটিন গ্রহণযোগ্য।
যদি অপুষ্টিতে আক্রান্ত রোগীদের মধ্যে স্বল্প-প্রোটিনযুক্ত ডায়েটের আজীবন অনুসরণের প্রয়োজন হয় তবে তাদের নিজস্ব প্রোটিনের ক্যাটবোলিজমের সাথে সম্পর্কিত সমস্যা দেখা দিতে পারে। এই কারণে, অ্যামিনো অ্যাসিডের কেটোন অ্যানালগগুলি ব্যবহার করার পরামর্শ দেওয়া হয় (উদাহরণস্বরূপ, ড্রাগ ড্রাগ কিটোস্টেরিল)। এই ওষুধের সাথে চিকিত্সার ক্ষেত্রে রক্তে ক্যালসিয়ামের স্তর নিয়ন্ত্রণ করা প্রয়োজন, যেহেতু হাইপারক্যালসেমিয়া প্রায়শই বিকাশ করে।
রক্তাল্পতা, যা প্রায়শই দীর্ঘস্থায়ী রেনাল ব্যর্থতাযুক্ত রোগীদের মধ্যে দেখা যায়, সাধারণত রেনাল এরিথ্রোপয়েটিনের হ্রাস সংশ্লেষণের সাথে সম্পর্কিত - এটি হরমোন যা এরিথ্রোপয়েসিস সরবরাহ করে। প্রতিস্থাপন থেরাপির উদ্দেশ্যে, রিকম্বিন্যান্ট হিউম্যান এরিথ্রোপয়েটিন (ইপয়েটিন আলফা, ইপয়েটিন বিটা) ব্যবহার করা হয়। চিকিত্সার পটভূমির বিরুদ্ধে, সিরাম আয়রনের ঘাটতি প্রায়শই তীব্র হয়, তাই আরও কার্যকর চিকিত্সার জন্য, আয়রণযুক্ত ওষুধের ব্যবহারের সাথে ইরিথ্রোপয়েটিন থেরাপি একত্রিত করার পরামর্শ দেওয়া হয়। এরিথ্রোপইটিন থেরাপির জটিলতার মধ্যে মারাত্মক ধমনী উচ্চ রক্তচাপ, হাইপারক্লেমিয়া এবং থ্রোম্বোসিসের উচ্চ ঝুঁকির বিকাশ লক্ষ করা যায়। যদি রোগী হেমোডায়ালাইসিসের চিকিত্সা করে তবে এই সমস্ত জটিলতাগুলি নিয়ন্ত্রণ করা আরও সহজ। সুতরাং, শুধুমাত্র 7-10% রোগী দীর্ঘস্থায়ী রেনাল ব্যর্থতার প্রাক-ডায়ালাইসিস পর্যায়ে এরিথ্রোপয়েটিন থেরাপি গ্রহণ করেন এবং ডায়ালাইসিসে স্থানান্তরিত হওয়ার সময় প্রায় 80% এই চিকিত্সা শুরু করেন। অনিয়ন্ত্রিত ধমনী উচ্চ রক্তচাপ এবং গুরুতর করোনারি হার্ট ডিজিজের সাথে, এরিথ্রোপয়েটিনের সাথে চিকিত্সা contraindicated হয়।
পটাসিয়ামের রেনাল মলমূত্র হ্রাসের কারণে দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশ হাইপারক্লেমিয়া (5.3 মিমোল / এল এর বেশি) দ্বারা চিহ্নিত করা হয়। এই কারণে রোগীদের পোটাসিয়াম সমৃদ্ধ খাবার (কলা, শুকনো এপ্রিকট, সাইট্রাস ফল, কিসমিস, আলু) খাবার থেকে বাদ দেওয়ার পরামর্শ দেওয়া হয়।যে ক্ষেত্রে হাইপারক্যালেমিয়া এমন মানগুলিতে পৌঁছায় যা কার্ডিয়াক অ্যারেস্টের হুমকি দেয় (.0.০ মিমোল / লি), একটি শারীরবৃত্তীয় পটাসিয়াম বিরোধী, ১০% ক্যালসিয়াম গ্লুকোনেট দ্রবণটি আন্তঃসংশ্লিষ্টভাবে পরিচালিত হয়। আয়ন এক্সচেঞ্জ রেজিনগুলি শরীর থেকে পটাসিয়াম অপসারণ করতেও ব্যবহৃত হয়।
দীর্ঘস্থায়ী রেনাল ব্যর্থতায় ফসফরাস-ক্যালসিয়াম বিপাকের ব্যাধিগুলি হাইপারফোসফেটেমিয়া এবং ভণ্ডামের বিকাশের দ্বারা চিহ্নিত করা হয়। হাইপারফোসফেটেমিয়া সংশোধন করার জন্য, ফসফরাস সমৃদ্ধ খাবার (মাছ, হার্ড এবং প্রসেসড চিজ, বেকওয়েট ইত্যাদি) খাওয়ার সীমাবদ্ধতা এবং অন্ত্রের মধ্যে ফসফরাসকে আবদ্ধ করে এমন ওষুধের প্রবর্তন (ক্যালসিয়াম কার্বোনেট বা ক্যালসিয়াম অ্যাসিটেট) ব্যবহৃত হয়। ভণ্ডামি সংশোধন করার জন্য, ক্যালসিয়াম প্রস্তুতি, কোলেক্যালসিফেরল নির্ধারিত হয়। প্রয়োজনে হাইপারপ্লাস্টিক প্যারাথাইরয়েড গ্রন্থিগুলির অস্ত্রোপচার অপসারণ করা হয়।
এন্টোসরবেন্টস এমন পদার্থ যা অন্ত্রগুলিতে বিষাক্ত পণ্যগুলি বাঁধতে পারে এবং এগুলি শরীর থেকে সরিয়ে দিতে পারে। দীর্ঘস্থায়ী রেনাল ব্যর্থতায় এন্টারোসর্বারেন্টগুলির ক্রিয়াকে লক্ষ্য করা হচ্ছে, একদিকে রক্ত থেকে অন্ত্রের মধ্যে ইউরেমিক টক্সিনের বিপরীত শোষণ ঘটায় এবং অন্যদিকে অন্ত্র থেকে রক্তের মধ্যে অন্ত্রের টক্সিনের প্রবাহকে হ্রাস করতে পারে। এন্টারোসোর্বেেন্টস হিসাবে, আপনি সক্রিয় কার্বন, পোভিডোন (উদাহরণস্বরূপ, এন্টারোডিসিস), মিনিসারব, আয়ন-এক্সচেঞ্জ রেজিন ব্যবহার করতে পারেন। মূল ওষুধ গ্রহণের 1.5-2 ঘন্টা পরে খাবারের মধ্যে এন্টারোসবারেন্ট অবশ্যই গ্রহণ করতে হবে। শরবেন্টদের সাথে চিকিত্সা করার সময়, অন্ত্রের ক্রিয়াকলাপের নিয়মিততা নিরীক্ষণ করা জরুরী, প্রয়োজনবোধে, রেখাদাহারগুলি নির্ধারণ করুন বা ক্লিনিজিং এনিমা সম্পাদন করুন।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার টার্মিনাল পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা
আমেরিকা যুক্তরাষ্ট্র এবং বেশ কয়েকটি ইউরোপীয় দেশগুলিতে (সুইডেন, ফিনল্যান্ড, নরওয়ে), কিডনিজনিত রোগের সার্বিক কাঠামোতে বহির্মুখী চিকিত্সার জন্য ডায়াবেটিস মেলিটাস শীর্ষে উঠে আসে। একই সময়ে, এই জাতীয় রোগীদের বেঁচে থাকার হার উল্লেখযোগ্যভাবে বৃদ্ধি পেয়েছে। ডায়াবেটিস মেলিটাসে দীর্ঘস্থায়ী রেনাল ব্যর্থতার এক্সট্রাকোরপোরিয়াল চিকিত্সার জন্য সাধারণ ইঙ্গিতগুলি অন্যান্য কিডনিজনিত রোগীদের তুলনায় আগে দেখা যায়। ডায়াবেটিস মেলিটাস রোগীদের ডায়ালাইসিসের ইঙ্গিতগুলি হ'ল 15 মিলি / মিনিট অবধি জিএফআর হ্রাস এবং সিরাম ক্রিয়েটিনিন স্তর 600 মিমোল / এল এর বেশি।
বর্তমানে, শেষ পর্যায়ে দীর্ঘস্থায়ী রেনাল ব্যর্থতাযুক্ত রোগীদের জন্য প্রতিস্থাপন থেরাপির তিনটি পদ্ধতি ব্যবহার করা হয় - হেমোডায়ালাইসিস, পেরিটোনাল হিমোডায়ালাইসিস এবং কিডনি প্রতিস্থাপন।
অবিচ্ছিন্ন ডায়ালাইসিসের সুবিধা:
- রক্ত পরিশোধন করার হার্ডওয়ার পদ্ধতিটি সপ্তাহে 3 বার করা হয় (প্রতিদিন নয়),
- চিকিত্সা কর্মীদের দ্বারা নিয়মিত পর্যবেক্ষণ (সপ্তাহে 3 বার),
- রোগীদের জন্য দৃষ্টিভঙ্গির জন্য পদ্ধতিটির উপলব্ধতা (স্ব-যত্নের অক্ষম)।
অবিচ্ছিন্ন ডায়ালাইসিসের অসুবিধা:
- ভাস্কুলার অ্যাক্সেস সরবরাহ করতে অসুবিধা (ক্ষতিগ্রস্থ জাহাজগুলির ভঙ্গুরতার কারণে),
- হেমোডাইনামিক অস্থিরতা বৃদ্ধি,
- সিস্টেমিক রক্তচাপ পরিচালনায় অসুবিধা,
- কার্ডিওভাসকুলার রোগের দ্রুত অগ্রগতি,
- রেটিনোপ্যাথির অগ্রগতি,
- গ্লাইসেমিয়া নিয়ন্ত্রণে সমস্যা,
- হাসপাতালের স্থায়ী সংযুক্তি।
হেমোডায়ালাইসিসে ডায়াবেটিস মেলিটাস রোগীদের বেঁচে থাকার হার 1 বছর পরে 82%, 3 বছর পরে 48% এবং 5 বছর পরে 28%।
পেরিটোনাল ডায়ালাইসিসের সুবিধা:
- রোগীদের চিকিত্সা (বাড়ির অবস্থার সাথে অভিযোজিত) প্রয়োজন হয় না,
- সিস্টেমিক এবং রেনাল হেমোডাইনামিক্সের আরও স্থিতিশীল সূচক সরবরাহ করে,
- বিষাক্ত মাঝারি অণুগুলির উচ্চ ছাড়পত্র সরবরাহ করে,
- আপনাকে ইনসুলিন আন্তঃব্যক্তিকভাবে পরিচালনা করতে দেয়,
- কোন ভাস্কুলার অ্যাক্সেস প্রয়োজন
- হেমোডায়ালাইসিসের চেয়ে 2-3 গুণ সস্তা।
পেরিটোনাল ডায়ালাইসিসের অসুবিধা:
- প্রতিদিনের পদ্ধতি (দিনে 4-5 বার),
- দৃষ্টি হারাতে স্বতন্ত্রভাবে প্রক্রিয়াজাতকরণের অসম্ভবতা
- বারবার পেরিটোনাইটিস হওয়ার ঝুঁকি,
- রেটিনোপ্যাথির অগ্রগতি।
আমেরিকা যুক্তরাষ্ট্র এবং ইউরোপ অনুসারে পেরিটোনাল ডায়ালাইসিসে ডায়াবেটিস মেলিটাস রোগীদের বেঁচে থাকার হার হেমোডায়ালাইসিসের চেয়ে নিকৃষ্ট নয়, এবং ডায়াবেটিস মেলিটাস রোগীদের ক্ষেত্রে হেমোডায়ালাইসিস ব্যবহার করার চেয়েও বেশি হয়। প্রথম বছরে স্থায়ী বহির্মুখী পেরিটোনিয়াল ডায়ালাইসিস (সিএপিডি) এর ডায়াবেটিস মেলিটাসের রোগীদের বেঁচে থাকার হার 92%, 2 বছর - 76%, 5 বছর - 44%।
কিডনি প্রতিস্থাপনের সুবিধা:
- প্রতিস্থাপনের কার্যকারিতা চলাকালীন সময়ে রেনাল ব্যর্থতার সম্পূর্ণ নিরাময়,
- রেটিনোপ্যাথি স্থিতিশীলতা,
- পলিনুরোপ্যাথির বিপরীত বিকাশ,
- ভাল পুনর্বাসন
- সন্তোষজনক বেঁচে থাকা।
কিডনি প্রতিস্থাপনের অসুবিধা:
- অস্ত্রোপচারের প্রয়োজন,
- প্রতিস্থাপন প্রত্যাখ্যান হওয়ার ঝুঁকি,
- স্টেরয়েড ড্রাগ গ্রহণ করার সময় বিপাক নিয়ন্ত্রণ সরবরাহ করতে অসুবিধা,
- সাইটোস্ট্যাটিক্স ব্যবহারের কারণে সংক্রামক জটিলতার উচ্চ ঝুঁকি,
- ট্রান্সপ্লান্টেড কিডনিতে ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিসের পুনঃ বিকাশ।
1 বছরের কিডনি প্রতিস্থাপনের রোগীদের বেঁচে থাকা 94%, 5 বছর - 79%, 10 বছর - 50%।
একযোগে কিডনি এবং অগ্ন্যাশয় প্রতিস্থাপন
এ জাতীয় সম্মিলিত অপারেশনের ধারণাটি রোগীর সম্পূর্ণ ক্লিনিকাল পুনর্বাসনের সম্ভাবনার দ্বারা ন্যায়সঙ্গত, যেহেতু সফল অঙ্গ প্রতিস্থাপনে রেনাল ব্যর্থতা এবং ডায়াবেটিস মেলিটাস নিজেই প্রকাশ পায় যা কিডনি রোগতত্ত্বের কারণ হয়ে দাঁড়ায়। একই সময়ে, এই জাতীয় অপারেশনের পরে ডায়াবেটিস মেলিটাস এবং ট্রান্সপ্ল্যান্টের রোগীদের বেঁচে থাকার হার বিচ্ছিন্ন কিডনি প্রতিস্থাপনের চেয়ে কম। এটি অপারেশন সম্পাদনে দুর্দান্ত প্রযুক্তিগত সমস্যার কারণে। তা সত্ত্বেও, 2000 এর শেষ নাগাদ, মার্কিন যুক্তরাষ্ট্রের 1000 টিরও বেশি সংযুক্ত কিডনি এবং অগ্ন্যাশয় প্রতিস্থাপন করা হয়েছিল। তিন বছরের রোগীদের বেঁচে থাকার হার ছিল 97%। রোগীদের জীবনমানের উল্লেখযোগ্য উন্নতি, ডায়াবেটিস মেলিটাসে লক্ষ্যযুক্ত অঙ্গগুলির ক্ষতির অগ্রগতি স্থগিতকরণ এবং ইনসুলিনের স্বাধীনতা 60-92% রোগীদের মধ্যে সনাক্ত করা হয়েছিল। চিকিত্সার ক্ষেত্রে যেমন নতুন প্রযুক্তি উন্নতি হচ্ছে, সম্ভবত এটি সম্ভব যে আগামী বছরগুলিতে এই ধরণের প্রতিস্থাপন থেরাপি একটি শীর্ষস্থানীয় অবস্থান গ্রহণ করবে।
নেফ্রোপ্যাথির কারণগুলি
কিডনি আমাদের রক্তকে বিষাক্ত উপাদানগুলি থেকে চব্বিশ ঘন্টার মধ্যে ফিল্টার করে এবং এটি দিনের বেলা অনেকবার পরিষ্কার হয়। কিডনিতে প্রবেশকারী তরলের মোট পরিমাণ প্রায় 2 হাজার লিটার। কিডনিগুলির বিশেষ কাঠামোর কারণে এই প্রক্রিয়াটি সম্ভব - এটি সমস্তই মাইক্রোক্যাপিলারি, নলকূপ, রক্তনালীগুলির একটি নেটওয়ার্ক দ্বারা অনুপ্রবেশ করা হয়।
প্রথমত, কৈশিক জমে যা রক্তে প্রবেশ করে উচ্চ চিনির ফলে। এদের রেনাল গ্লোমেরুলি বলা হয়। গ্লুকোজের প্রভাবের অধীনে, তাদের ক্রিয়াকলাপ পরিবর্তন হয়, গ্লোমোরুলির ভিতরে চাপ বৃদ্ধি পায়। কিডনিগুলি একটি ত্বরণী মোডে কাজ শুরু করে, প্রোটিনগুলি যেগুলি ফিল্টার করার সময় নেই এখন প্রস্রাবে প্রবেশ করে। তারপরে কৈশিকগুলি ধ্বংস হয়, তাদের জায়গায় সংযোগকারী টিস্যু বৃদ্ধি পায়, ফাইব্রোসিস হয়। গ্লোমেরুলি হয় পুরোপুরি তাদের কাজ বন্ধ করে দেয় বা তাদের উত্পাদনশীলতা উল্লেখযোগ্যভাবে হ্রাস করে। রেনাল ব্যর্থতা দেখা দেয়, প্রস্রাবের প্রবাহ হ্রাস পায় এবং শরীর নেশায় পরিণত হয়।
হাইপারগ্লাইসেমিয়ার কারণে চাপ বৃদ্ধি এবং ভাস্কুলার ধ্বংস ছাড়াও চিনি বিপাকীয় প্রক্রিয়াগুলিকেও প্রভাবিত করে, ফলে বেশ কয়েকটি বায়োকেমিক্যাল ডিসঅর্ডার সৃষ্টি হয়। প্রোটিনগুলি গ্লাইকোসাইলেটেড (গ্লুকোজ দিয়ে প্রতিক্রিয়াযুক্ত, শর্করাযুক্ত) সহ রেনাল ঝিল্লির অভ্যন্তরে, এনজাইমের ক্রিয়াকলাপ যা রক্তনালীগুলির প্রাচীরের ব্যাপ্তিযোগ্যতা বৃদ্ধি করে, ফ্রি র্যাডিকালগুলির গঠন তৈরি করে। এই প্রক্রিয়াগুলি ডায়াবেটিক নেফ্রোপ্যাথির বিকাশকে ত্বরান্বিত করে।
নেফ্রোপ্যাথির মূল কারণ ছাড়াও - রক্তে অতিরিক্ত পরিমাণে গ্লুকোজ, বিজ্ঞানীরা অন্যান্য কারণগুলি সনাক্ত করেন যা এই রোগের সম্ভাবনা এবং গতিকে প্রভাবিত করে:
- জেনেটিক প্রবণতাএটি বিশ্বাস করা হয় যে ডায়াবেটিক নেফ্রোপ্যাথি কেবল জেনেটিক ব্যাকগ্রাউন্ডযুক্ত ব্যক্তিদের মধ্যে উপস্থিত হয়। কিছু রোগীর ডায়াবেটিস মেলিটাসের দীর্ঘায়িত ক্ষতিপূরণ না থাকা সত্ত্বেও কিডনিতে পরিবর্তন হয় না,
- উচ্চ রক্তচাপ
- মূত্রনালীর সংক্রমণ
- স্থূলতা
- পুরুষ লিঙ্গ
- ধূমপান।
অতিরিক্ত: ডায়াবেটিক অ্যাঞ্জিওপ্যাথি একটি ভাস্কুলার রোগ যার কারণে কিডনির ক্রিয়া প্রতিবন্ধী হয়।
ডিএন এর লক্ষণসমূহ
ডায়াবেটিক নেফ্রোপ্যাথি খুব ধীরে ধীরে বিকাশ লাভ করে, দীর্ঘ সময় ধরে এই রোগটি ডায়াবেটিস রোগীর জীবনকে প্রভাবিত করে না। লক্ষণগুলি সম্পূর্ণ অনুপস্থিত। কিডনির গ্লোমিরুলিতে পরিবর্তনগুলি ডায়াবেটিসের সাথে জীবনের কয়েক বছর পরে শুরু হয়। নেফ্রোপ্যাথির প্রথম প্রকাশগুলি হালকা নেশার সাথে সম্পর্কিত: অলসতা, মুখের মধ্যে কদর্য স্বাদ, ক্ষুধা কম। প্রস্রাবের দৈনিক পরিমাণ বেড়ে যায়, প্রস্রাব আরও ঘন ঘন হয়, বিশেষত রাতে। প্রস্রাবের নির্দিষ্ট মাধ্যাকর্ষণ হ্রাস করা হয়, একটি রক্ত পরীক্ষায় হিমোগ্লোবিন কম, ক্রিয়েটিনিন এবং ইউরিয়া বৃদ্ধি পাওয়া যায়।
প্রথম লক্ষণে, বিশেষজ্ঞের সাথে পরামর্শ করুন যাতে রোগটি শুরু না হয়!
ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি রোগের পর্যায়ে বাড়ে। সুস্পষ্ট, উচ্চারণযুক্ত ক্লিনিকাল প্রকাশগুলি কেবল 15-20 বছর পরে ঘটে, যখন কিডনিতে অপরিবর্তনীয় পরিবর্তনগুলি একটি গুরুতর স্তরে পৌঁছায়। এগুলি উচ্চ চাপ, বিস্তৃত শোথ, দেহের মারাত্মক নেশায় প্রকাশিত হয়।
ডায়াগনস্টিক ব্যবস্থা
গুরুতর জটিলতা এড়াতে এবং সময়মতো প্যাথলজি সনাক্ত করার জন্য, টাইপ 1 এবং টাইপ 2 ডায়াবেটিস রোগীদের জন্য বছরে কমপক্ষে একবার একবার একটি ব্যাপক রোগ নির্ণয় করা প্রয়োজন।
এই জাতীয় ডায়াগোনস্টিকস অন্তর্ভুক্ত:
- সাধারণ এবং জৈব রাসায়নিক রক্ত পরীক্ষা,
- প্রস্রাবের সাধারণ এবং জৈব রাসায়নিক বিশ্লেষণ,
- জিমনিটস্কির পদ্ধতি অনুসারে মূত্র বিশ্লেষণ,
- রেবার্গের মতে প্রস্রাব বিশ্লেষণ,
- রেনাল জাহাজগুলির আল্ট্রাসাউন্ড।
গ্লোমেরুয়ালার পরিস্রাবণ হার এবং মাইক্রোয়ালবুমিনিউরিয়া হ'ল প্রধান সূচক যা ডায়াবেটিক নেফ্রোপ্যাথি এর বিকাশের একেবারে শুরুতে সনাক্ত করতে ব্যবহার করা যেতে পারে।
প্রোটিনের স্টেজটি প্রস্রাবে প্রোটিনের উপস্থিতিতে সনাক্ত করা যায়, এমনকি যদি আপনি সংযুক্ত লক্ষণগুলি (উচ্চ রক্তচাপ, ফোলা ইত্যাদি) বিবেচনা না করেন তবে। রোগের শেষ পর্যায়ে নির্ণয় করা কঠিন নয়, সেখানে পরিস্রাবণের হার এবং উচ্চারণপ্রাপ্ত প্রোটিনিউরিয়ায় উল্লেখযোগ্য হ্রাস ছাড়াও অন্যান্য প্যাথলজিগুলি (হাইপারফোসফেটেমিয়া, ভেজালসেমিয়া, অ্যাজোটেমিয়া, রক্তাল্পতা, রক্ত ক্রিয়েটিনিনের স্তরে বৃদ্ধি, ফোলা এবং অন্যান্য) যোগদান করে।
যদি রোগী অন্যান্য রেনাল প্যাথলজিসে ভুগেন (গ্লোমারুলোনফ্রাইটিস, পাইলোনেফ্রাইটিস ইত্যাদি), তাদের সাথে যুক্ত অতিরিক্ত ডায়াগনস্টিক পদ্ধতিগুলি সম্পন্ন করা হয় যেমন:
- কিডনির আল্ট্রাসাউন্ড
- মাইক্রোফ্লোরা জন্য ইউরিনালাইসিস,
- মূত্রনালী ইউরোগ্রাফি,
- বায়োপসি (বিশেষত রোগের তীব্র অগ্রগতির সাথে)।
প্রথমত, কিডনি দিয়ে ডায়াবেটিসের সমস্যাগুলি সমাধান করার সময়, আপনার যতটা সম্ভব কম পরিমাণে লবণ খাওয়া উচিত। এটি শোথ হ্রাস করতে, রক্তচাপ কমাতে এবং রোগের বিকাশকে ধীর করতে সহায়তা করে। সাধারণ চাপের মধ্যে, আপনি প্রতিদিন 6 গ্রামের বেশি লবণ খেতে পারবেন না। আপনি যদি হাইপারটোনিক হন - 2 গ্রামের বেশি নয়।
বিশেষজ্ঞরা ডায়াবেটিসের জন্য সুষম খাদ্য বজায় রাখতে এবং নেফ্রোপ্যাথির সাথে পরামর্শ দেন - প্রোটিনের মাত্রা সর্বনিম্ন কমাতে। এটি মাংস, দুগ্ধজাত খাবার, ময়দা, ফ্যাট খাওয়া নিষিদ্ধ forbidden
ডায়েটের উদ্দেশ্য হ'ল শরীরকে প্রয়োজনীয় পরিমাণে শর্করা এবং লবণের পরিমিত পরিমাণে সরবরাহ করা। রোগীর প্রচুর পরিমাণে জল পান করা উচিত, কারণ শরীর থেকে অতিরিক্ত টক্সিনের প্রস্রাবের সাথে।
অনেকগুলি ডায়েটের মধ্যে একটি: প্রাতঃরাশের জন্য আপনি দুধ বা ভিনাইগ্রেটের সাথে ওটমিল খেতে পারেন, কখনও কখনও বাঁধাকপি কাটলেটগুলি। মধ্যাহ্নভোজের জন্য - মাংস ছাড়া উদ্ভিজ্জ সালাদ বা স্যুপ। রাতের খাবারের জন্য - ব্রেডক্র্যাম্বসে ফুলকপি, আপেল পাই। রাতে এটি কেফির পান করার অনুমতি দেওয়া হয়।
রুটি 300 গ্রামের চেয়ে বেশি, চিনি খাওয়া উচিত - 30 গ্রামের বেশি নয়। থালা বাসন নুন ছাড়া তৈরি করা হয়।আপনি দুধের সাথে চা (নিয়মিত বা লেবুযুক্ত) বা কফি পান করতে পারেন।
স্বাদ পছন্দ এবং রোগীর স্বাভাবিক ডায়েটের উপর নির্ভর করে নিয়মিত উদ্ভিজ্জ প্রোটিনের প্রাধান্য দিয়ে ডায়েট ব্যবহার করা সম্ভব নয়। কখনও কখনও সপ্তাহে তিন থেকে চার বার পর্যাপ্ত।
শুধুমাত্র ডাক্তারদের সমস্ত পরামর্শ অনুসরণ করেই আপনাকে রক্তে শর্করার পরিমাণ কমাতে এবং আপনার স্বাস্থ্যের উন্নতি করতে দেবে।
প্রতিটি পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা আলাদা।
জাহাজ এবং কিডনিতে প্যাথলজিকাল পরিবর্তনগুলি রোধ করার জন্য ডায়াবেটিস প্রতিষ্ঠিত হওয়ার মুহুর্ত থেকে পর্যাপ্ত প্রতিরোধমূলক চিকিত্সার প্রথম এবং দ্বিতীয় পর্যায়ে। শরীরে সুগার একটি স্থিতিশীল স্তর ওষুধের সাহায্যেও বজায় থাকে যা এর স্তর হ্রাস করে।
মাইক্রোয়্যালবামিনুরিয়ার পর্যায়ে, রক্তচাপের পাশাপাশি রক্তের গ্লুকোজকে স্বাভাবিক করা চিকিত্সার লক্ষ্য।
বিশেষজ্ঞরা অ্যাঞ্জিওটেনসিন-রূপান্তরকারী এনজাইম ইনহিবিটারগুলি (এসিই ইনহিবিটার): এনালাপ্রিল, লিসিনোপ্রিল, ফসিনোপ্রিল। এই ওষুধগুলি রক্তচাপকে স্থিতিশীল করে, কিডনির কার্য স্থিতিশীল করে। দীর্ঘস্থায়ী প্রভাবযুক্ত ওষুধগুলি, যা দিনে একবারের বেশি গ্রহণ করা হয় না, এটি সবচেয়ে বেশি চাহিদা রয়েছে in
একটি ডায়েটও নির্ধারিত হয় যেখানে প্রোটিনের আদর্শটি রোগীর ওজনের 1 কেজি প্রতি 1 মিলিগ্রামের বেশি হওয়া উচিত নয়।
অপরিবর্তনীয় প্রক্রিয়াগুলি রোধ করতে কিডনির প্যাথলজির প্রথম তিনটি পর্যায়ে গ্লিসেমিয়া, ডিসলাইপিডেমিয়া এবং রক্তচাপকে কঠোরভাবে নিয়ন্ত্রণ করা দরকার।
প্রোটিনুরিয়ার পর্যায়ে, এসি ইনহিবিটারগুলির সাথে ক্যালসিয়াম চ্যানেল ব্লকারদেরও নির্ধারিত করা হয়। তারা মূত্রবর্ধক (ফুরোসেমাইড, লাসিক্স, হাইপোথিয়াজাইড) এবং মদ্যপানের পদ্ধতির সাথে সম্মতিতে সহায়তায় এডেমার সাথে লড়াই করে। আরও কঠোর ডায়েট অবলম্বন করুন। এই পর্যায়ে চিকিত্সার লক্ষ্য রেনাল ব্যর্থতা রোধে রক্তচাপ এবং রক্তে গ্লুকোজকে স্বাভাবিক করা।
ডায়াবেটিক নেফ্রোপ্যাথির শেষ পর্যায়ে, চিকিত্সাটি মৌলিক। রোগীর ডায়ালাইসিস (টক্সিন থেকে রক্ত পরিশোধন। একটি বিশেষ ডিভাইস ব্যবহার করে) বা কিডনি প্রতিস্থাপনের প্রয়োজন।
ডায়ালাইজার আপনাকে টক্সিনের রক্ত পরিষ্কার করতে দেয়
ডায়াবেটিক নেফ্রোপ্যাথির পুষ্টি হ'ল ডায়াবেটিকের সর্বোত্তম স্বাস্থ্য বজায় রাখতে কম প্রোটিন, ভারসাম্যপূর্ণ এবং প্রয়োজনীয় পুষ্টিগুলির সাথে সম্পৃক্ত হওয়া উচিত। কিডনিতে প্যাথলজিকাল প্রক্রিয়াটির বিভিন্ন পর্যায়ে, বিশেষ নিম্ন-প্রোটিন ডায়েট 7 পি, 7 এ এবং 7 বি ব্যবহার করা হয়, যা জটিলতার জটিল চিকিত্সার অন্তর্ভুক্ত।
ডাক্তারের সাথে পরামর্শের পরে, বিকল্প পদ্ধতি ব্যবহার করা সম্ভব। তারা একটি স্বাধীন চিকিত্সা হিসাবে কাজ করতে পারে না, তবে ড্রাগ ড্রাগের থেরাপিটি পুরোপুরি পরিপূরক করে:
কিডনির সমস্যাগুলি ডায়াবেটিস যত্নকে কীভাবে প্রভাবিত করে
যদি কোনও রোগীর ডায়াবেটিক নেফ্রোপ্যাথি ধরা পড়ে তবে ডায়াবেটিসের চিকিত্সার পদ্ধতিগুলি উল্লেখযোগ্যভাবে পরিবর্তিত হয়। কারণ অনেক ওষুধ বাতিল করা বা তাদের ডোজ হ্রাস করা প্রয়োজন। যদি গ্লোমেরুলার পরিস্রাবণের হার উল্লেখযোগ্যভাবে হ্রাস পায় তবে ইনসুলিনের ডোজ কমিয়ে আনতে হবে, কারণ দুর্বল কিডনি এটিকে আরও অনেক ধীরে ধীরে বের করে দেয়।
দয়া করে নোট করুন যে টাইপ 2 ডায়াবেটিস মেটফোর্মিনের (সিওফোর, গ্লুকোফেজ) জনপ্রিয় medicineষধটি শুধুমাত্র 60 মিলি / মিনিট / 1.73 এম 2 এর উপরে গ্লোমেরুলার পরিস্রাবণ হারে ব্যবহার করা যেতে পারে। যদি রোগীর কিডনির কার্যকারিতা দুর্বল হয়ে যায় তবে ল্যাকটিক অ্যাসিডোসিসের ঝুঁকি, খুব বিপজ্জনক জটিলতা বৃদ্ধি পায়। এই জাতীয় পরিস্থিতিতে মেটফর্মিন বাতিল করা হয়।
যদি রোগীর বিশ্লেষণগুলি অ্যানিমিয়া দেখায় তবে অবশ্যই এটির চিকিত্সা করা উচিত এবং এটি ডায়াবেটিক নেফ্রোপ্যাথির বিকাশকে কমিয়ে দেবে।রোগীকে এমন ওষুধ দেওয়া হয় যা এরিথ্রপয়েসিসকে উদ্দীপিত করে, অর্থাত্, অস্থি মজ্জার লাল রক্ত কোষের উত্পাদন। এটি কিডনি ব্যর্থতার ঝুঁকি কেবল কমিয়ে দেয় না, তবে সাধারণভাবে জীবনযাত্রার মানও উন্নত করে। যদি ডায়াবেটিসটি এখনও ডায়ালাইসিসে না থাকে, তবে আয়রনের পরিপূরকগুলিও নির্ধারিত হতে পারে।
ডায়াবেটিক নেফ্রোপ্যাথির প্রোফিল্যাকটিক চিকিত্সা যদি সহায়তা না করে তবে কিডনিতে ব্যর্থতা বিকাশ ঘটে। এই পরিস্থিতিতে রোগীকে ডায়ালাইসিস করতে হয় এবং যদি সম্ভব হয় তবে কিডনি প্রতিস্থাপন করুন। কিডনি প্রতিস্থাপনের বিষয়ে আমাদের একটি পৃথক নিবন্ধ রয়েছে এবং আমরা নীচে নীচে হেমোডায়ালাইসিস এবং পেরিটোনাল ডায়ালাইসিস সম্পর্কে সংক্ষেপে আলোচনা করব।
দ্রুত অগ্রগতির জন্য ঝুঁকিপূর্ণ কারণসমূহ
যদি হাইফারগ্লাইসেমিয়া (উচ্চ গ্লুকোজ) নেফ্রোপ্যাথির জন্য মূল পটভূমি প্রক্রিয়া হয়, তবে ঝুঁকির কারণগুলি তার উপস্থিতি এবং তীব্রতার হার নির্ধারণ করে। সর্বাধিক প্রমাণিত:
- রেনাল প্যাথলজির জন্য বোঝা বংশগতি,
- ধমনী উচ্চ রক্তচাপ: উচ্চ চাপে, শুরুতে, পরিস্রাবণ বৃদ্ধি পায়, প্রস্রাবে প্রোটিনের ক্ষতি বৃদ্ধি পায় এবং তারপরে গ্লোমিরুলির পরিবর্তে দাগের টিস্যু (গ্লোমোরুলোস্ক্লেরোসিস) প্রদর্শিত হয়, কিডনি প্রস্রাব ফিল্টারিং বন্ধ করে দেয়,
- রক্তের লিপিড কম্পোজিশনের লঙ্ঘন, জাহাজে কোলেস্টেরল কমপ্লেক্স জমা হওয়ার কারণে স্থূলত্ব, কিডনিতে চর্বিগুলির সরাসরি ক্ষতিকারক প্রভাব,
- মূত্রনালীর সংক্রমণ
- ধূমপান,
- মাংসের প্রোটিন এবং লবণের পরিমাণ বেশি
- কিডনির কার্যকারিতা খারাপ করে এমন ওষুধের ব্যবহার,
- রেনাল ধমনির অ্যাথেরোস্ক্লেরোসিস,
- অটোনমিক নিউরোপ্যাথির কারণে মূত্রাশয়ের নিম্ন স্বন tone
গ্লোমেরুলার বেসমেন্ট সিলেকটিভিটি পুনরুদ্ধার
এটি জানা যায় যে ডায়াবেটিক নেফ্রোপ্যাথির বিকাশে একটি গুরুত্বপূর্ণ ভূমিকা গ্লাইকোসামিনোগ্লিকান হিপারান সালফেটের প্রতিবন্ধী সংশ্লেষণ দ্বারা পরিচালিত হয়, যা গ্লোম্যারুলার বেসমেন্ট ঝিল্লির অংশ এবং চার্জ-নির্বাচনী রেনাল ফিল্টার সরবরাহ করে। ভাস্কুলার ঝিল্লিতে এই যৌগের মজুদ পুনরায় পূরণ করা প্রতিবন্ধী ঝিল্লি ব্যাপ্তিযোগ্যতা পুনরুদ্ধার করতে পারে এবং প্রস্রাবে প্রোটিনের ক্ষতি হ্রাস করতে পারে। ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সার জন্য গ্লাইকোসামিনোগ্লাইকানগুলি ব্যবহারের প্রথম প্রয়াস জি. গাম্বারো এট আল দ্বারা তৈরি করা হয়েছিল। (1992) স্ট্রেপ্টোজোটোকিন ডায়াবেটিস সহ ইঁদুরগুলিতে। এটি প্রতিষ্ঠিত হয়েছিল যে এর প্রাথমিক অ্যাপয়েন্টমেন্ট - ডায়াবেটিস মেলিটাসের আত্মপ্রকাশে - কিডনি টিস্যুতে রূপবিজ্ঞানের পরিবর্তনগুলি এবং অ্যালবামিনুরিয়ার উপস্থিতিগুলি প্রতিরোধ করে। ডায়াবেটিক নেফ্রোপ্যাথির প্রতিরোধ এবং চিকিত্সার জন্য গ্লাইকোসামিনোগ্লাইক্যানসযুক্ত ওষুধের ক্লিনিকাল ট্রায়ালগুলিতে সফল পরীক্ষামূলক গবেষণা আমাদের এগিয়ে যাওয়ার অনুমতি দিয়েছে। অতি সম্প্রতি, আলফা ওয়াসেরম্যান (ইতালি) ভিসেল ডুয়ে এফ (আইএনএন - স্লোডেক্সাইড) থেকে গ্লাইকোসামিনোগ্লিকান্সের একটি ড্রাগ রাশিয়ান ফার্মাসিউটিক্যাল বাজারে হাজির। ওষুধে দুটি গ্লাইকোসামিনোগ্লাইকান রয়েছে - কম আণবিক ওজন হেপারিন (80%) এবং ডার্মাটান (20%)।
বিজ্ঞানীরা ডায়াবেটিক নেফ্রোপ্যাথির বিভিন্ন পর্যায়ে টাইপ 1 ডায়াবেটিস মেলিটাস রোগীদের ক্ষেত্রে এই ড্রাগের নেফ্রোপ্রোটেক্টিভ ক্রিয়াকলাপটি তদন্ত করেছিলেন। মাইক্রোব্ল্যামিনুরিয়া রোগীদের ক্ষেত্রে, চিকিত্সা শুরু হওয়ার 1 সপ্তাহ আগে থেকেই মূত্রথলির অ্যালবামিনের নির্গমন উল্লেখযোগ্যভাবে হ্রাস পেয়েছে এবং ড্রাগ বন্ধ হওয়ার পরে 3-9 মাস ধরে অর্জনের পর্যায়ে থেকে যায়। প্রোটিনুরিয়া রোগীদের ক্ষেত্রে, প্রস্রাবের প্রোটিনের প্রসারণ চিকিত্সা শুরুর 3-4 সপ্তাহ পরে উল্লেখযোগ্যভাবে হ্রাস পেয়েছে। প্রাপ্ত প্রভাব ওষুধ বন্ধ করার পরেও স্থির ছিল। চিকিত্সার কোনও জটিলতা লক্ষ করা যায়নি।
সুতরাং, গ্লাইকোসামিনোগ্লাইকান্সের গ্রুপ (বিশেষত স্লোডেক্সাইডাইড) এর ড্রাগগুলি কার্যকর হিসাবে বিবেচিত হতে পারে, হেপারিনের পার্শ্ব প্রতিক্রিয়া থেকে বঞ্চিত এবং ডায়াবেটিক নেফ্রোপ্যাথির প্যাথোজেনেটিক চিকিত্সার ব্যবহার সহজ।
ডায়েট এবং প্রতিরোধ
ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা, পাশাপাশি এর প্রতিরোধ ভবিষ্যতে রক্তচাপের স্থিতিশীল স্তরকে স্বাভাবিককরণ এবং বজায় রাখার অন্তর্ভুক্ত। এটি ছোট রেনাল জাহাজগুলির ক্ষতি রোধ করবে।কম কার্বোহাইড্রেটযুক্ত খাবার গ্রহণের মাধ্যমে এটি করা যেতে পারে।
ডায়াবেটিক রোগীর পুষ্টি কম-কার্ব ডায়েটের ভিত্তিতে হওয়া উচিত। তিনি খুব স্বতন্ত্র। তবে ডায়াবেটিক নেফ্রোপ্যাথি সহ সমস্ত রোগীদের শোনা উচিত recommendations সুতরাং, সমস্ত রোগীদের ডায়াবেটিক নেফ্রোপ্যাথির জন্য একটি ডায়েট অনুসরণ করা উচিত, যা মাংস, দুগ্ধ, ময়দা, ভাজা খাবার এবং লবণ ব্যবহার বাদ দেয়। সীমিত পরিমাণে লবণ গ্রহণের ফলে রক্তচাপে হঠাৎ লাফানো এড়ানো হবে। প্রোটিনের পরিমাণ দৈনিক ক্যালোরির 10% এর বেশি হওয়া উচিত নয়।
 একটি ডায়েটে দ্রুত কার্বোহাইড্রেটযুক্ত খাবার থাকা উচিত নয়। নিষিদ্ধ পণ্যগুলির তালিকায় রয়েছে চিনি, বেকারি পণ্য, আলু, পাস্তা। এই পণ্যগুলির নেতিবাচক প্রভাব খুব দ্রুত এবং শক্তিশালী, তাই এগুলি এড়ানো উচিত। প্রতিদিন গ্রাসিত কার্বোহাইড্রেটের পরিমাণ কমিয়ে 25 গ্রাম করাও প্রয়োজনীয়। ফল এবং মধুর মতো পণ্যগুলি কঠোরভাবে নিষিদ্ধ। ব্যতিক্রমগুলি হ'ল বিভিন্ন ধরণের ফল যা তাদের রচনায় কম চিনিযুক্ত উপাদান রয়েছে: আপেল, নাশপাতি, সাইট্রাস ফল।
একটি ডায়েটে দ্রুত কার্বোহাইড্রেটযুক্ত খাবার থাকা উচিত নয়। নিষিদ্ধ পণ্যগুলির তালিকায় রয়েছে চিনি, বেকারি পণ্য, আলু, পাস্তা। এই পণ্যগুলির নেতিবাচক প্রভাব খুব দ্রুত এবং শক্তিশালী, তাই এগুলি এড়ানো উচিত। প্রতিদিন গ্রাসিত কার্বোহাইড্রেটের পরিমাণ কমিয়ে 25 গ্রাম করাও প্রয়োজনীয়। ফল এবং মধুর মতো পণ্যগুলি কঠোরভাবে নিষিদ্ধ। ব্যতিক্রমগুলি হ'ল বিভিন্ন ধরণের ফল যা তাদের রচনায় কম চিনিযুক্ত উপাদান রয়েছে: আপেল, নাশপাতি, সাইট্রাস ফল।
আপনার ট্রিপল ডায়েট মেনে চলা উচিত। এটি অগ্ন্যাশয় উপর একটি উল্লেখযোগ্য বোঝা এড়াতে হবে। আপনার তখনই খাওয়া উচিত যখন রোগী সত্যিই ক্ষুধার্ত বোধ করে। কঠোর পরিশ্রমের অনুমতি দেওয়া হয় না। অন্যথায়, চিনি স্তরের তীক্ষ্ণ জাম্পগুলি সম্ভব, যা রোগীর সুস্থতায় নেতিবাচক প্রভাব ফেলবে।
তিনটি খাবারের জন্য, একই পরিমাণে কার্বোহাইড্রেট এবং প্রোটিন বিতরণ করা প্রয়োজন, পণ্যগুলি সম্পূর্ণ আলাদা হতে পারে। প্রধান জিনিস হ'ল রোগীর অংশে সম পরিমাণে প্রোটিন এবং কার্বোহাইড্রেট পর্যবেক্ষণ করা। লো-কার্ব ডায়েট অনুসরণ করার জন্য একটি ভাল বিকল্প হ'ল এক সপ্তাহের জন্য একটি মেনু তৈরি করা এবং তারপরে এর কঠোর বাস্তবায়ন।
 প্যাথলজির বিকাশের প্রতিরোধ হ'ল এন্ডোক্রিনোলজিস্ট-ডায়াবেটোলজিস্ট দ্বারা রোগীদের নিয়মতান্ত্রিক পর্যবেক্ষণ, থেরাপির সময়মতো সংশোধন, রক্তে শর্করার মাত্রাটির ধ্রুবক স্ব-পর্যবেক্ষণ, উপস্থিত চিকিৎসকের নির্দেশাবলী এবং সুপারিশগুলির সম্মতি।
প্যাথলজির বিকাশের প্রতিরোধ হ'ল এন্ডোক্রিনোলজিস্ট-ডায়াবেটোলজিস্ট দ্বারা রোগীদের নিয়মতান্ত্রিক পর্যবেক্ষণ, থেরাপির সময়মতো সংশোধন, রক্তে শর্করার মাত্রাটির ধ্রুবক স্ব-পর্যবেক্ষণ, উপস্থিত চিকিৎসকের নির্দেশাবলী এবং সুপারিশগুলির সম্মতি।
রোগের বিদ্যমান সমস্ত পর্যায়ের মধ্যে, পর্যাপ্ত থেরাপিউটিক কৌশল নির্ধারিত থাকলে কেবল মাইক্রোব্ল্যামিনুরিয়াই বিপরীত হয়। প্রোটিনুরিয়ার পর্যায়ে সময়মতো রোগ নির্ণয় ও চিকিত্সার মাধ্যমে সিআরএফ-তে এই রোগের অগ্রগতি এড়ানো যায়। সিআরএফ তবুও যদি উত্থাপিত হয় (পরিসংখ্যান অনুসারে, এটি টাইপ 1 ডায়াবেটিস রোগীদের 50% এবং টাইপ II ডায়াবেটিসের 10% ক্ষেত্রে ঘটে), তবে 15% ক্ষেত্রে এটি হেমোডায়ালাইসিস বা কিডনি প্রতিস্থাপনের প্রয়োজন হতে পারে।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার গুরুতর ক্ষেত্রে মৃত্যুর ফলস্বরূপ। রোগটি টার্মিনাল পর্যায়ে স্থানান্তরিত হওয়ার সাথে সাথে একটি শর্ত দেখা দেয় যা জীবনের সাথে উপযুক্ত নয়।
যে কারণে রোগ নিরাময়ের ক্ষেত্রে প্রাথমিক পর্যায়ে রোগটি সনাক্ত করা এত গুরুত্বপূর্ণ।
ইয়েকাটারিনবুর্গের সেরা থেরাপিস্ট
PuntsagNarantuyaa2otzyva
ইরিনা জর্জিভেনা সায়েডুকোভা 1 রিভিউ
ভ্যালেন্টিনা নিকোল্যাভনাস্পিরিনা 16 পর্যালোচনা
মেরিনা আনাতোলিভনা লোগাচেভা ৫4 পর্যালোচনা
এলা গেরিভিনাকিচিগিনা 4 ইয়েকাটারিনবুর্গের সমস্ত থেরাপিস্ট পর্যালোচনা (49)
এন্ডোক্রিনোলজিস্ট হলেন এমন একজন ডাক্তার যিনি এন্ডোক্রাইন সিস্টেমের প্যাথলজির রোগ নির্ণয়, প্রতিরোধ এবং চিকিত্সায় বিশেষত্ব পেয়েছেন Read
জটিল ফার্মাকোথেরাপির সাথে, প্রাগনোসিসটি তুলনামূলকভাবে অনুকূল: 130/80 মিমি Hg এর চেয়ে বেশি রক্তচাপের লক্ষ্যমাত্রা অর্জন করা। আর্ট। গ্লুকোজের মাত্রা কঠোরভাবে নিয়ন্ত্রণের সাথে নেফ্রোপ্যাথির সংখ্যা 33% এরও বেশি হ্রাস পায়, কার্ডিওভাসকুলার মৃত্যুহার 1/4 দ্বারা এবং সমস্ত ক্ষেত্রে 18% দ্বারা মৃত্যুহার হ্রাস পায়।
প্রাপ্তবয়স্ক এবং শিশুদের মধ্যে লক্ষণগুলি
বেশিরভাগ ক্ষেত্রে, প্রথম ধরণের ডায়াবেটিস মেলিটাসের সাথে, নেফ্রোপ্যাথির একটি সাধারণ অগ্রগতি শাস্ত্রীয় স্তরগুলি অনুসারে পরিলক্ষিত হয়। প্রস্রাব পরিস্রাবণের প্রাথমিক বৃদ্ধি - দ্রুত এবং প্রচুর পরিমাণে প্রস্রাব সাধারণত রক্তে শর্করার অপর্যাপ্ত নিয়ন্ত্রণের সাথে দেখা দেয়।
তারপরে রোগীর অবস্থা কিছুটা উন্নত হয়, মাঝারি প্রোটিনের ক্ষরণ বজায় থাকে। এই স্তরের সময়কাল গ্লুকোজ, রক্তের কোলেস্টেরল এবং রক্তচাপের সূচকগুলি কতটা কাছাকাছি তার উপর নির্ভর করে। অগ্রগতির সাথে সাথে মাইক্রোব্ল্যামিনুরিয়া প্রোটিনুরিয়া এবং রেনাল ব্যর্থতার দ্বারা প্রতিস্থাপিত হয়।
মূত্রের প্রোটিন পরীক্ষার স্ট্রিপগুলি
দ্বিতীয় ধরণের ডায়াবেটিসে, বেশিরভাগ ক্ষেত্রে কেবল দুটি পর্যায়েই পার্থক্য করা যায় - সুপ্ত এবং সুস্পষ্ট। প্রথমটি লক্ষণগুলির দ্বারা উদ্ভাসিত হয় না, তবে প্রস্রাবের মধ্যে আপনি বিশেষ পরীক্ষাগুলি দিয়ে প্রোটিন সনাক্ত করতে পারেন এবং তারপরে রোগী ফুলে যায়, চাপ বেড়ে যায় এবং অ্যান্টিহাইপারটেনসিভ ড্রাগগুলির সাথে হ্রাস করা কঠিন।
নেফ্রোপ্যাথির সময়ে বেশিরভাগ রোগী বয়স্ক। অতএব, ক্লিনিকাল ছবিতে ডায়াবেটিসের জটিল জটিলতার লক্ষণ রয়েছে (রেটিনোপ্যাথি, স্বায়ত্তশাসিত ও পেরিফেরাল নিউরোপ্যাথি) পাশাপাশি রোগগুলির এই সময়ের জীবনের বৈশিষ্ট্য - হাইপারটেনশন, এনজিনা পেক্টেরিস, হার্টের ব্যর্থতা। এই পটভূমির বিপরীতে, দীর্ঘস্থায়ী রেনাল ব্যর্থতা দ্রুত মারাত্মক ফলাফল সহ তীব্র সেরিব্রোভাসকুলার এবং করোনারি সংবহন ব্যাধিগুলির দিকে পরিচালিত করে।
মঞ্চ ডায়াবেটিক নেফ্রোপ্যাথি। পরীক্ষা এবং ডায়াগনস্টিকস
কিডনির কার্যকারিতা নিরীক্ষণের জন্য প্রায় সকল ডায়াবেটিস রোগীদেরই বার্ষিক পরীক্ষা করা দরকার। যদি ডায়াবেটিক নেফ্রোপ্যাথি বিকাশ করে তবে প্রাথমিক পর্যায়ে এটি সনাক্ত করা খুব গুরুত্বপূর্ণ, যখন রোগী এখনও লক্ষণ অনুভব করেন না। ডায়াবেটিক নেফ্রোপ্যাথির জন্য আগের চিকিত্সা শুরু হয়, সাফল্যের সম্ভাবনা তত বেশি, অর্থাৎ রোগী ডায়ালাইসিস বা কিডনি প্রতিস্থাপন ছাড়া বাঁচতে সক্ষম হবে।
2000 সালে, রাশিয়ান ফেডারেশনের স্বাস্থ্য মন্ত্রক পর্যায়ক্রমে ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবদ্ধকরণের অনুমোদন দিয়েছে। এটিতে নিম্নলিখিত সূত্রগুলি অন্তর্ভুক্ত ছিল:
- মাইক্রোঅ্যালবামিনুরিয়ার স্টেজ,
- সংরক্ষিত নাইট্রোজেন-মলত্যাগকারী কিডনি ফাংশন সহ স্টেজ প্রোটিনুরিয়া,
- দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে (ডায়ালাইসিস বা কিডনি প্রতিস্থাপনের সাথে চিকিত্সা)।
পরে, বিশেষজ্ঞরা ডায়াবেটিসের কিডনি জটিলতার আরও বিস্তারিত বিদেশী শ্রেণিবিন্যাস ব্যবহার শুরু করেছিলেন। এটিতে 3 নয়, ডায়াবেটিক নেফ্রোপ্যাথির 5 টি স্তরকে আলাদা করা যায়। দীর্ঘস্থায়ী কিডনি রোগের স্তরগুলি অস্বীকার করুন। কোনও নির্দিষ্ট রোগীর ডায়াবেটিক নেফ্রোপ্যাথির কোন পর্যায়ে নির্ভর করে তার গ্লোমেরুলার পরিস্রাবণ হারের উপর (এটি কীভাবে নির্ধারিত হয় তা বিশদে বর্ণনা করা হয়)। এটি সর্বাধিক গুরুত্বপূর্ণ সূচক যা কিডনি কার্যকারিতা কতটা সংরক্ষণিত তা দেখায়।
ডায়াবেটিক নেফ্রোপ্যাথি নির্ণয়ের পর্যায়ে কিডনিটি ডায়াবেটিস বা অন্যান্য কারণে আক্রান্ত কিনা তা ডাক্তারের পক্ষে নির্ধারণ করা গুরুত্বপূর্ণ। অন্যান্য কিডনি রোগের সাথে ডায়াবেটিক নেফ্রোপ্যাথির একটি পৃথক রোগ নির্ণয় করা উচিত:
- দীর্ঘস্থায়ী পাইলোনেফ্রাইটিস (কিডনিতে সংক্রামক প্রদাহ),
- কিডনি যক্ষ্মা,
- তীব্র এবং দীর্ঘস্থায়ী গ্লোমারুলোনফ্রাইটিস।
দীর্ঘস্থায়ী পাইলোনেফ্রাইটিসের লক্ষণ:
- নেশার লক্ষণ (দুর্বলতা, তৃষ্ণা, বমি বমি ভাব, বমি বমি ভাব, মাথা ব্যথা),
- আক্রান্ত কিডনির পাশের অংশের নীচের অংশ এবং পেটে ব্যথা,
- উচ্চ রক্তচাপ
- ⅓ রোগীরা - দ্রুত, বেদনাদায়ক প্রস্রাব,
- পরীক্ষাগুলি প্রস্রাবে সাদা রক্তকণিকা এবং ব্যাকটেরিয়ার উপস্থিতি দেখায়,
- কিডনির আল্ট্রাসাউন্ড সহ বৈশিষ্ট্যযুক্ত চিত্র।
কিডনির যক্ষার বৈশিষ্ট্য:
- প্রস্রাবে - লিউকোসাইট এবং মাইকোব্যাকটেরিয়াম যক্ষ্মা,
- মলত্যাগমূলক ইউরোগ্রাফি সহ (একটি বিপরীতে মাধ্যমের আন্তঃনাল প্রশাসনের সাথে কিডনির এক্স-রে) - একটি বৈশিষ্ট্যযুক্ত চিত্র।
কিডনিতে ডায়াবেটিসের প্রভাব
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের মূল হাইপোথিসিস দাবি করেছে যে কিডনির গ্লোমারুলিতে অবস্থিত কৈশিকগুলি নেতিবাচকভাবে বিভিন্ন কারণ দ্বারা প্রভাবিত হয়, প্রোটিন গ্লাইকেশন, প্লেটলেটগুলির সাথে রক্তের ওভারসেটেরেশন, রক্তনালীতে রক্ত জমাট বাঁধার এবং প্রোটিন অ্যান্টিবডিগুলি সহ। রোগের প্রথম পর্যায়ে, কৈশিকগুলিতে নেতিবাচক বৈদ্যুতিক চার্জের শক্তি হ্রাস লক্ষ্য করা যায়।
এই পরিবর্তনের পটভূমির বিরুদ্ধে, বরং ছোট আকারের নেতিবাচক চার্জযুক্ত প্রোটিন যৌগগুলি রক্ত থেকে প্রস্রাবের প্রবেশ করে, যার একটির নাম অ্যালবামিন।যদি পরীক্ষাগুলি কোনও ব্যক্তির রক্তে এর উপস্থিতি প্রকাশ করে তবে এটি সূচিত করে যে রোগী মাইক্রোব্ল্যামিনুরিয়া শুরু করে। হৃদরোগ এবং পরবর্তী স্ট্রোক হওয়ার পাশাপাশি রেনাল ব্যর্থতার সংক্রমণের সম্ভাবনা তীব্রভাবে বৃদ্ধি পেয়েছে।
গ্লুকোজের সাথে মিশ্রিত প্রোটিনগুলি স্বাস্থ্যকর ব্যক্তির চেয়ে কিডনির কৈশিক ছিদ্রগুলির মধ্য দিয়ে যায়। রক্তচাপ উল্লেখযোগ্যভাবে বৃদ্ধি পায়, রোগীর রক্তে ইনসুলিন হরমোনগুলির একটি অতিরিক্ত কিডনির ফিল্টারিং ক্ষমতা ত্বরান্বিত করতে সহায়তা করে, যার ফলস্বরূপ, আরও বেশি প্রোটিন ফিল্টারগুলির মাধ্যমে ফাঁস হতে দেয়। তাদের মধ্যে কিছু - যারা গ্লুকোজের সাথে যুক্ত - তারা পথে পথে বিলম্বিত হয় এবং মেসাঙ্গিয়াম (কৈশিক সংযোগকারী টিস্যু) মেনে চলে।
ম্যাসাঙ্গিয়া এবং রক্তনালীগুলিতে, অ্যান্টিবডিগুলির সাথে গ্লাইকেটেড প্রোটিন পাওয়া যায়। এই যৌগগুলি ধীরে ধীরে বৃদ্ধি পায় এবং আরও বেশি হয়ে ওঠে, ফলে মেসাঙ্গিয়াম আরও ঘন হয় এবং কৈশিকগুলি সংকুচিত হয়। এগুলি প্রসারিত হতে শুরু করে এবং বড় প্রোটিনগুলি বাধা ছাড়াই তাদের মধ্য দিয়ে যায়।
কিডনিগুলির ধ্বংসগুলি এই কারণে ঘটে যে বিপুল পরিমাণে গ্লাইকেটেড প্রোটিন মেসাঙ্গিয়ামের সাথে মেশে, এটি ঘন করে। ফলস্বরূপ, দাগের টিস্যু মেসাঙ্গিয়াম এবং কৈশিকগুলি প্রতিস্থাপন করতে আসে, যা রেনাল গ্লোমেরুলাসের কার্যকারিতা লঙ্ঘন করে। ডায়াবেটিস রোগীদের মধ্যে যারা তাদের স্বাস্থ্যের প্রতি অবহেলা করছেন এবং চিনির মাত্রা ঘনিষ্ঠভাবে পর্যবেক্ষণ করেন না, বিশ্লেষণে গ্লাইকেটেড প্রোটিন পাওয়া যাওয়ার মুহুর্তের তুলনায় এই জাতীয় ধ্বংসাত্মক প্রক্রিয়াগুলি অনেক আগে ঘটে।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য পুষ্টি
রোগের জন্য নির্দিষ্ট খাবারের ব্যবহার নেফ্রোলজিস্ট এবং পুষ্টিবিদের পরামর্শ অনুযায়ী চালিত হওয়া উচিত। ডাক্তার সুপারিশ করতে পারেন:
- প্রোটিন খাওয়ার সীমাবদ্ধ করুন,
- ডায়েটে পলিঅনস্যাচুরেটেড এবং মনস্যাচুরেটেড ফ্যাট যুক্ত করুন,
- ডায়েট থেকে তেল এবং স্যাচুরেটেড ফ্যাটি অ্যাসিডের ব্যবহার বাদ দিন,
- সোডিয়াম গ্রহণ কমিয়ে 1,500 থেকে 2,000 মিলিগ্রাম / ডিএল বা তার চেয়ে কম করুন,
- পটাসিয়াম খাওয়ার সীমাবদ্ধ করুন এবং সেই অনুসারে খাদ্য থেকে কলা, অ্যাভোকাডোস এবং পালংশাক বাদ দিন,
- দই বা দুধের মতো ফসফরাস উচ্চমাত্রায় আপনার খাবারের পরিমাণ সীমিত করুন।
উন্নয়ন ব্যবস্থা
ডায়াবেটিক নেফ্রোপ্যাথিতে প্যাথোজেনেসিসের একাধিক তত্ত্ব রয়েছে, যা বিপাক, হেমোডাইনামিক এবং জেনেটিকে বিভক্ত।
হেমোডাইনামিক এবং বিপাকীয় সংস্করণ অনুসারে, এই জটিলতার প্রারম্ভিক লিঙ্কটি হাইপারগ্লাইসেমিয়া, কার্বোহাইড্রেট বিপাকের প্যাথলজিকাল প্রক্রিয়ার দীর্ঘায়িত অপ্রতুল ক্ষতিপূরণ।
Hemodynamic। হাইপ্লিফিল্ট্রেশন ঘটে, পরে রেনাল পরিস্রাবণের কাজ হ্রাস এবং সংযোজক টিস্যুতে বৃদ্ধি ঘটে।
বিপাকীয়। দীর্ঘায়িত হাইপারগ্লাইসেমিয়া কিডনিতে জৈব রাসায়নিক রোগের দিকে পরিচালিত করে।
হাইপারগ্লাইসেমিয়া নিম্নলিখিত কর্মহীনতার সাথে থাকে:
হাইপারগ্লাইসেমিয়ার সাথে, প্রোটিন কিনাস সি এনজাইম সক্রিয় হয়, যা টিস্যু প্রসারণ এবং সাইটোকাইন গঠনের দিকে পরিচালিত করে। জটিল প্রোটিনগুলির সংশ্লেষণের লঙ্ঘন রয়েছে - প্রোটোগ্লাইক্যানস এবং এন্ডোথেলিয়ামের ক্ষতি।
হাইপারগ্লাইসেমিয়ায়, অন্তঃসত্ত্বা হেমোডাইনামিক্সগুলি বিরক্ত হয়, কিডনিতে স্ক্লেরোটিক পরিবর্তনের কারণ হয়ে ওঠে। দীর্ঘমেয়াদী হাইপারগ্লাইসেমিয়া ইন্ট্রাক্রানিয়াল হাইপারটেনশন এবং হাইফারফিলারেশন সহ হয়।
অ্যান্টেরিওলসের একটি অস্বাভাবিক অবস্থা ইন্ট্রাকুবুলার হাইপারটেনশনের কারণ হয়ে ওঠে: একটি বর্ধিত ভারবহন এবং টোনড এফিডেন্ট। পরিবর্তনটি একটি সিস্টেমিক চরিত্র গ্রহণ করে এবং প্রতিবন্ধী রেনাল হেমোডাইনামিক্সকে আরও বাড়িয়ে তোলে।
কৈশিকগুলিতে দীর্ঘায়িত চাপের ফলে, ভাস্কুলার এবং পেরেনচাইমাল রেনাল স্ট্রাকচারগুলি বিরক্ত হয়। বেসমেন্ট ঝিল্লি লিপিড এবং প্রোটিন ব্যাপ্তিযোগ্যতা বৃদ্ধি পায়। আন্তঃখিলজ জায়গায় প্রোটিন এবং লিপিডের জমার লক্ষ্য করা যায়, রেনাল টিউবুলগুলির atrophy এবং গ্লোমেরুলির স্ক্লেরোসিস পরিলক্ষিত হয়। ফলস্বরূপ, প্রস্রাব পর্যাপ্ত পরিমাণে ফিল্টার হয় না। হাইপোফিল্ট্রেশন, প্রোটিনিউরিয়ার অগ্রগতির দ্বারা হাইফিলিপট্রেশনটিতে একটি পরিবর্তন রয়েছে। শেষ ফলাফলটি কিডনিগুলির এক্সট্রোরি সিস্টেমের লঙ্ঘন এবং অ্যাজোথার্মিয়া বিকাশ।
হাইপারলিসেমিয়া সনাক্ত করা গেলে, জিনতত্ত্ববিদদের দ্বারা বিকশিত একটি তত্ত্ব কিডনির ভাস্কুলার সিস্টেমে জিনগত কারণগুলির একটি বিশেষ প্রভাবের পরামর্শ দেয়।
গ্লোমেরুলার মাইক্রোঞ্জিওপ্যাথি এর কারণেও হতে পারে:
রোগের ফর্ম
ডায়াবেটিক নেফ্রোপ্যাথি বিভিন্ন রোগের আকারে ঘটতে পারে:
- ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিস,
- ক্রনিক গ্লোমারুলোনফ্রাইটিস,
- নেফ্রাইটিস,
- রেনাল ধমনীর অ্যাথেরোস্ক্লেরোটিক স্টেনোসিস,
- টিউবুলাইনস্টেরিটাল ফাইব্রোসিস ইত্যাদি
রূপচর্চায় পরিবর্তন অনুসারে কিডনির ক্ষতির নিম্নলিখিত স্তরগুলি (শ্রেণিগুলি) আলাদা করা হয়:
- প্রথম শ্রেণি - কিডনির পাত্রে একক পরিবর্তন, ইলেক্ট্রন মাইক্রোস্কোপি দ্বারা সনাক্ত করা,
- ক্লাস IIa - মেসাঙ্গিয়াল ম্যাট্রিক্সের নরম প্রসার (ভলিউমের 25% এরও কম) (কিডনির ভাস্কুলার গ্লোমোরিলাসের কৈশিকগুলির মধ্যে অবস্থিত সংযোগকারী টিস্যু কাঠামোর একটি সেট),
- দ্বিতীয় শ্রেণি - ভারী মেসেঞ্জিয়াল সম্প্রসারণ (ভলিউমের 25% এর বেশি),
- তৃতীয় শ্রেণি - নোডুলার গ্লোমারুলোস্ক্লেরোসিস,
- চতুর্থ শ্রেণি - রেনাল গ্লোমেরুলির 50% এরও বেশি এথেরোস্ক্লেরোটিক পরিবর্তন changes
ডায়াবেটিক নেফ্রোপ্যাথিতে প্যাথলজিকাল ঘটনাগুলির বিকাশের ক্রম
নেফ্রোপ্যাথির অগ্রগতির বেশ কয়েকটি স্তর রয়েছে যা অনেকগুলি বৈশিষ্ট্যের সংমিশ্রণের ভিত্তিতে রয়েছে।
1. স্টেজ এ 1, প্রাক-প্রকৃতির (কাঠামোগত পরিবর্তনগুলি নির্দিষ্ট লক্ষণগুলির সাথে নয়), গড় সময়কাল - 2 থেকে 5 বছর পর্যন্ত:
- মেসাঙ্গিয়াল ম্যাট্রিক্সের ভলিউম স্বাভাবিক বা সামান্য বৃদ্ধি পেয়েছে,
- বেসমেন্ট ঝিল্লি ঘন হয়,
- গ্লোমারুলির আকার পরিবর্তন করা হয় না,
- গ্লোমারুলোস্ক্লেরোসিসের লক্ষণ নেই,
- সামান্য অ্যালবামিনুরিয়া (29 মিলিগ্রাম / দিন পর্যন্ত),
- প্রোটিনুরিয়া পালন করা হয় না
- গ্লোমেরুলার পরিস্রাবণ হার স্বাভাবিক বা বর্ধিত।
২. পর্যায় এ 2 (রেনাল ফাংশন প্রাথমিক হ্রাস), সময়কাল 13 বছর:
- মেসাঙ্গিয়াল ম্যাট্রিক্সের ভলিউম এবং বিভিন্ন ডিগ্রির বেসমেন্ট ঝিল্লিটির বেধ বৃদ্ধি পেয়েছে,
- অ্যালবামিনুরিয়া 30-300 মিলিগ্রাম / দিন পৌঁছে যায়
- গ্লোমেরুলার পরিস্রাবণ হার স্বাভাবিক বা সামান্য হ্রাস,
- প্রোটিনুরিয়া অনুপস্থিত
৩. পর্যায় এ 3 (রেনাল ফাংশনে প্রগতিশীল হ্রাস), একটি রোগ হিসাবে শুরু হওয়ার 15-20 বছর পরে একটি নিয়ম হিসাবে বিকাশ ঘটে এবং নিম্নলিখিত দ্বারা চিহ্নিত করা হয়:
- মেসেনচাইমাল ম্যাট্রিক্সের আয়তনের উল্লেখযোগ্য বৃদ্ধি,
- বেসমেন্ট ঝিল্লির হাইপারট্রফি এবং কিডনির গ্লোমারুলি,
- তীব্র গ্লোমারুলোস্ক্লেরোসিস,
- proteinuria।
ডায়াবেটিক নেফ্রোপ্যাথি হ'ল ডায়াবেটিসের একটি দেরিতে জটিলতা।
উপরের পাশাপাশি ডায়াবেটিক নেফ্রোপ্যাথির একটি শ্রেণিবদ্ধকরণ ব্যবহৃত হয়, যা 2000 সালে রাশিয়ান ফেডারেশনের স্বাস্থ্য মন্ত্রক দ্বারা অনুমোদিত:
- ডায়াবেটিক নেফ্রোপ্যাথি, মাইক্রো অ্যালবামিনুরিয়া,
- ডায়াবেটিক নেফ্রোপ্যাথি, কিডনির সংরক্ষিত নাইট্রোজেন মলমূত্র ফাংশন সহ প্রোটিনিউরিয়ার একটি পর্যায়,
- ডায়াবেটিক নেফ্রোপ্যাথি, দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে।
ডায়াবেটিসে নেফ্রোপ্যাথির চিকিত্সা
রোগের অগ্রগতির ডিগ্রির উপর নির্ভর করে, ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা পৃথক হবে।যদি আমরা প্রাথমিক পর্যায়ে কথা বলি তবে কিডনিতে অপরিবর্তনীয় পরিবর্তনগুলির বিকাশ এড়াতে প্রতিরোধমূলক ব্যবস্থা নেওয়া যথেষ্ট। এই ক্রিয়াকলাপগুলির মধ্যে রয়েছে:
- রক্তে শর্করাকে হ্রাস করা
- সাধারণ রক্তচাপ বজায় রাখা
- শরীরে বিপাকীয় ব্যাধিগুলির নিয়ন্ত্রণ এবং ক্ষতিপূরণ (কার্বোহাইড্রেট, লিপিড, প্রোটিন, খনিজ),
- লবণমুক্ত ডায়েটের সাথে সম্মতি।
ড্রাগ থেরাপি
সুতরাং, কিডনি এবং রক্তচাপের কার্যকারিতা স্থিতিশীল করে এমন এআরএ-এসি ইনহিবিটরগুলি বেশিরভাগ ক্ষেত্রেই নির্ধারিত হয়। এর মধ্যে এনালাপ্রিল, ফসিনোপ্রিল, লিসিনোপ্রিল, ট্রেন্ডোলাপ্রিল, রামিপ্রিল (এসিই), ভালসারন, ইরবেসার্টন এবং লসার্টন (এআরএ) এর মতো ওষুধ রয়েছে।
রোগের চতুর্থ পর্যায়ে, যখন প্রোটিনিউরিয়া প্রদর্শিত শুরু হয়, তখন বাধা দমনকারীদের পাশাপাশি ক্যালসিয়াম বিরোধীদেরও নির্ধারিত করা হয়।
অতিরিক্ত ফোলাভাবের বিরুদ্ধে লড়াই করার জন্য ডায়ুরিটিকস যুক্ত করা হয়, যেমন হাইপোথিয়াজাইড, ফুরোসেমাইড, লাসিক্স এবং অন্যান্য। তদতিরিক্ত, আরও কঠোর ডায়েটরি টেবিল নির্ধারিত হয়, এবং পানীয় ব্যবস্থা পর্যবেক্ষণ করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথি যখন টার্মিনাল পর্যায়ে পৌঁছেছে তখন সমস্ত সম্ভাব্য চিকিত্সা নেমে আসে র্যাডিকাল থেরাপিতে, ডায়ালাইসিস (একটি বিশেষ যন্ত্রপাতি ব্যবহার করে টক্সিন থেকে রক্ত পরিশোধন করা) বা কিডনি প্রতিস্থাপনের ইঙ্গিত দেওয়া হয়।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য ডায়েট
ডায়েটরি পুষ্টি রোগের পর্যায়ে নির্বিশেষে যতটা সম্ভব সুষম হওয়া উচিত। সুতরাং, মাইক্রোব্ল্যামিনুরিয়ার পর্যায় থেকে শুরু করে, প্রোটিন জাতীয় খাবার (পশুর প্রোটিন) খাওয়ার ক্ষেত্রে সীমাবদ্ধ করার পরামর্শ দেওয়া হচ্ছে:
- মাংস এবং অফেল,
- মাছ (ক্যাভিয়ার সহ) এবং সামুদ্রিক খাবার,
- ডিম
- টক-দুধজাতীয় পণ্য।
তদুপরি, এই পর্যায়ে উচ্চ রক্তচাপ সংশোধন করার জন্য, লবণ-মুক্ত ডায়েট অনুসরণ করাও প্রয়োজন, এটি হ'ল খাদ্য থেকে কোনও প্রকার লবণের বাদ দেওয়া। এই বিধি যেমন পণ্যগুলিতে প্রযোজ্য:
- আচার এবং টমেটো,
- sauerkraut,
- লবণযুক্ত এবং আচারযুক্ত মাশরুম,
- টিনজাত মাছ এবং মাংস,
- কার্বনেটেড এবং খনিজ পানীয়।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে হাইপারক্যালেমিয়ার বিকাশের ক্ষেত্রে, পটাশিয়াম যেখানে বহুগুণ কম সেগুলিতে এমন সমৃদ্ধ খাবারগুলি প্রতিস্থাপন করে পটাসিয়াম গ্রহণের সীমাবদ্ধ করার জন্য দৃ strongly়ভাবে সুপারিশ করা হয়।
অনুমোদিত লো পটাসিয়াম খাবারের তালিকা:
- শসা,
- মিষ্টি মরিচ
- সাদা বাঁধাকপি
- পেঁয়াজ,
- তরমুজ,
- তরমুজ,
- শতমূলী,
- চেরি বরই
- ক্র্যানবেরি,
- নাশপাতি,
- কুমড়া,
- স্ট্রবেরি,
- ব্লুবেরি,
- ক্র্যানবেরি,
- ব্লুবেরি,
- ক্র্যানবেরি,
- rosehips।
পরিমিত পটাসিয়াম সামগ্রীযুক্ত পণ্যগুলি যা পরিমিতভাবে খাওয়া যেতে পারে: ফুলকপি, বেগুন, জুচিনি, সবুজ পেঁয়াজ এবং লিক্স, সবুজ মটর, লেটুস, শালগম, মূলা, বিট, গাজর, টমেটো, পার্সিমন, চেরি, চেরি, বরই, আপেল, আঙুর, ফল, কমলা, গসবেরি, রাস্পবেরি, ব্ল্যাকবেরি, লাল কারেন্টস।
হাইপারক্যালেমিয়ার জন্য নিষিদ্ধ উচ্চ পটাসিয়াম খাবারের তালিকা: ব্রাসেলস স্প্রাউটস এবং লাল বাঁধাকপি, আলু, হলুদ মটর, বাদাম, মূলা, পালং শাক, রবার্ব, সেরেল, শুকনো এপ্রিকট, ছাঁটাই, কিশমিশ, পীচ, এপ্রিকট, কলা, আনারস, কর্নেল, তুঁত, খেজুর, কালো currant।
ফসফরাস-ক্যালসিয়াম বিপাক নিয়ন্ত্রণে নেতৃস্থানীয় অন্যতম একটি ভূমিকা কিডনীতে নির্ধারিত হয়। তাদের কাজের লঙ্ঘন এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার অগ্রগতির ফলে হাইপারফোসফেটেমিয়া এবং ভণ্ডামের মতো পরিস্থিতি বিকাশ হতে পারে। প্যাথলজি ডেটা সংশোধন করার জন্য, ফসফরাসযুক্ত খাবার সীমাবদ্ধ করে ক্যালসিয়াম সমৃদ্ধ খাবার খাওয়া প্রয়োজন।
উচ্চ ক্যালসিয়াম খাবারের তালিকা:
- শুকনো এপ্রিকট
- সূর্যমুখী বীজ
- শুকনো ফল (মূলত আপেল),
- কমলালেবু,
- কিশমিশ,
- ডুমুর,
- কাজুবাদাম,
- চীনাবাদাম,
- তিল
- বাঁধাকপি,
- সালাদ,
- পেঁয়াজ,
- সেলারি,
- জলপাই,
- মটরশুটি,
- রাই এবং গমের রুটি
প্রয়োজনীয় পরিমাণ ক্যালসিয়াম (প্রতিদিন প্রায় 1500 মিলিগ্রাম) পূরণ করার জন্য, একটি ডায়েট পর্যাপ্ত হবে না, তাই চিকিত্সকরা অতিরিক্তভাবে শরীরে ক্যালসিয়াম লবণের প্রবর্তন (ল্যাকটেট, কার্বনেট, গ্লুকোনেট) লিখে দেন।
এছাড়াও, সিআরএফের অগ্রগতির ডিগ্রির উপর নির্ভর করে, স্বল্প প্রোটিন সামগ্রী (7 এ, 7 বি, 7 পি) সহ 3 জাতের ডায়েট রয়েছে, যা পুষ্টি র্যামস ইনস্টিটিউট দ্বারা বিশেষত বিকাশিত। তারা পটাসিয়াম এবং ফসফরাস প্রয়োজনীয় সামগ্রীর সাথে প্রোটিন জাতীয় খাবার এবং খাবার উভয়ই পরিষ্কারভাবে নিয়ন্ত্রণ করে।
ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সায় ডায়েটরি পুষ্টি, বিশেষত প্রোটিনুরিয়া এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার ক্ষেত্রে এর ইতিবাচক ফল রয়েছে এবং রেনাল স্ট্রাকচারগুলিতে অপরিবর্তনীয় প্রক্রিয়াগুলির বিকাশের বিরুদ্ধে লড়াইয়ে বেশ কার্যকর পদ্ধতি। তবে ভুলে যাবেন না যে রোগের ক্লিনিকাল চিত্রটি খুব বৈচিত্র্যময়। প্রতিটি রোগীর শরীরের স্বতন্ত্র বৈশিষ্ট্যগুলিও বিবেচনা করা এবং কম প্রোটিনযুক্ত ডায়েট ব্যবহারের সাথে রক্তচাপের স্তর এবং কার্বোহাইড্রেট বিপাকের রক্ষণাবেক্ষণকে নিয়ন্ত্রণ করাও গুরুত্বপূর্ণ।
লোক প্রতিকার
অ্যাডজেক্টিভ থেরাপি হিসাবে এবং শুধুমাত্র আপনার ডাক্তারের সাথে পরামর্শ করার পরে, আপনি traditionalতিহ্যগত medicineষধ পদ্ধতিতেও ফিরে যেতে পারেন। সুতরাং, ওষুধগুলি ওষুধের চিকিত্সা বা চিকিত্সার পরে কিডনি পুনরুদ্ধারের পরিপূরক করতে পারে।
প্রতিবন্ধী রেনাল ফাংশন পুনরুদ্ধার করতে, বিভিন্ন medicষধি herষধিগুলির ইনফিউশন এবং ডিকোশনগুলি ব্যবহার করা হয়, যেমন ক্যামোমাইল, ক্র্যানবেরি, লিঙ্গনবেরি, স্ট্রবেরি, গোলাপের পোঁদ, উদ্ভিদ, রোয়ান ফলমূল।
এখানে কয়েকটি জনপ্রিয় রেসিপি যা ডায়াবেটিক নেফ্রোপ্যাথির বিরুদ্ধে লড়াইয়ে বিশেষত রোগের প্রাথমিক পর্যায়ে সহায়তা করতে পারে:
- কুমড়ো ডালপালা এক থেকে পাঁচ অনুপাতের মধ্যে জল pourালা, ফোঁড়া, স্ট্রেন, তারপর দিনে 3 বার খাবারের আগে একটি চতুর্থাংশ কাপ ব্যবহার করুন।
- 10-15 টুকরো উপসাগর পাত্রে আধা লিটার ফুটন্ত পানির সাথে ourালাও, দুই ঘন্টা ধরে জিদ করুন, তারপরে খাওয়ার আগে দিনে 3 বার আধ গ্লাস নিন।
- এক লিটার ফুটন্ত পানির সাথে শুকনো শিমের পাতাগুলি 50 গ্রাম ourালাও, 3 ঘন্টা ধরে জিদ করুন, এক মাসের জন্য দিনে একবার আধা গ্লাস গ্রাস করুন।
- এক গ্লাস জলে দুই বার টেবিল চামচ বার্চ কুঁড়ি andালা এবং একটি ফোঁড়া আনা, আধা ঘন্টা জন্য জিদ, এবং তারপরে দুই সপ্তাহের জন্য খাবারের আগে দুটি টেবিল-চামচ উষ্ণ আকারে খাবেন।
ডায়ালাইসিস এবং অঙ্গ প্রতিস্থাপন
রোগের শেষ পর্যায়ে কিডনিতে যখন অপরিবর্তনীয় পরিবর্তন ঘটে থাকে তখন ডায়ালাইসিস পদ্ধতি বা সম্পূর্ণ রেনাল ট্রান্সপ্ল্যান্টেশন নির্দেশিত হয়। ডায়ালাইসিস পদ্ধতি ব্যবহার করে রক্ত কিডনিগুলির পরিবর্তে হার্ডওয়্যার দ্বারা পরিষ্কার করা হয়।
এই পদ্ধতির দুটি প্রকার রয়েছে:
- শরীরে হেমোডায়ালিসিস,
- পেরিটোনাল ডায়ালাইসিস
হেমোডায়ালাইসিস সহ ক্যাথেরাইজেশন সরাসরি ধমনীতে ঘটে occurs সম্ভাব্য অপ্রীতিকর পরিণতি (রক্তের বিষক্রিয়া, চাপের তীব্র হ্রাস) এর কারণে এই পদ্ধতিটি হাসপাতালে একচেটিয়াভাবে বাহিত হতে পারে।
পেরিটোনাল ডায়ালাইসিস সহ, ক্যাথেটার সন্নিবেশ পেটের গহ্বরে ঘটে এবং ধমনীতে নয়। এই পদ্ধতিটি অবশ্যই প্রতিদিন চালানো উচিত, এবং বাড়িতে করা যেতে পারে, তবে প্রবেশের পয়েন্টগুলিতে এখনও সংক্রমণের ঝুঁকি রয়েছে।
গ্লোমেরুলার পরিস্রাবণ হার, যা রেনাল বৈকল্যের বিকাশের উপর প্রভাব ফেলে, তেমনি তরল ধারনও অন্যান্য রেনাল প্যাথোলজিসের তুলনায় ডায়াবেটিসে খুব দ্রুত ঘটে, এই জাতীয় রোগীদের ডায়ালাইসিসে রূপান্তর অনেক আগে থেকেই হয়েছিল।
ডায়ালাইসিস একটি অস্থায়ী পরিমাপ যা নতুন কিডনি প্রতিস্থাপনের আগে ব্যবহৃত হয়।
একটি অঙ্গ প্রতিস্থাপনের পরে এবং এর আরও কার্যকরী সময়ের জন্য, রোগীর অবস্থার উল্লেখযোগ্য উন্নতি হয়, দীর্ঘস্থায়ী রেনাল ব্যর্থতা এবং রোগের অন্যান্য জীবন-হুমকি প্রকাশগুলি চলে যায়। নেফ্রোপ্যাথির পরবর্তী কোর্সটি পুরোপুরি নির্ভর করে রোগের আরও লড়াই করার ইচ্ছার উপর।
অ এনজাইমেটিক গ্লাইকোসাইলেটেড প্রোটিনের উপর প্রভাব
হাইপারগ্লাইসেমিয়ার অবস্থার অধীনে গ্লোমরুলার বেসমেন্ট ঝিল্লির অ-এনজাইমেটিক গ্লাইকোসাইলেটেড স্ট্রাকচারাল প্রোটিনগুলি তাদের কনফিগারেশন লঙ্ঘন করে এবং প্রোটিনের সাধারণ নির্বাচনী প্রবেশযোগ্যতা হ্রাস করে। ডায়াবেটিসের ভাস্কুলার জটিলতার চিকিত্সার জন্য একটি প্রতিশ্রুতিবদ্ধ দিক হ'ল ড্রাগগুলি যা অন-এনজাইমেটিক গ্লাইকোসিলেশনটির প্রতিক্রিয়া বাধাগ্রস্থ করতে পারে। একটি আকর্ষণীয় পরীক্ষামূলক সন্ধান ছিল গ্লাইকোসাইলেটেড প্রোটিন হ্রাস করার জন্য এসিটাইলসিসিলিক অ্যাসিডের সন্ধানের ক্ষমতা। তবে, গ্লাইকোসিলেশন ইনহিবিটার হিসাবে এর অ্যাপয়েন্টমেন্টের চিকিত্সা বিস্তৃত ক্লিনিকাল বিতরণ পাওয়া যায় নি, যেহেতু ওষুধের ওষুধের প্রভাবগুলি খুব বেশি হওয়া উচিত, যা পার্শ্ব প্রতিক্রিয়াগুলির বিকাশের সাথে পরিপূর্ণ fra
পরীক্ষার গবেষণায় অ-এনজাইমেটিক গ্লাইকোসিলেশনটির প্রতিক্রিয়া বিংশ শতাব্দীর শেষের দশকের শেষ থেকে, ব্যয় করতে, অ্যামিনোগুয়ানাইডাইন ড্রাগটি সফলভাবে ব্যবহার করা হয়েছে, যা এই প্রক্রিয়াটি বন্ধ করে দিয়ে বিপরীতমুখী গ্লাইকোসিলেশন পণ্যগুলির কারবক্সিল গ্রুপগুলির সাথে অপরিবর্তনীয়ভাবে প্রতিক্রিয়া দেখায়। সম্প্রতি, পাইরিডক্সামাইন গ্লাইকোসিলেশন শেষ পণ্যগুলির গঠনের আরও নির্দিষ্ট বাধা সংশ্লেষ করা হয়েছে।
ডায়াবেটিস এবং চাপ surges অতীতের জিনিস হতে হবে
ডায়াবেটিস হ'ল প্রায় 80% সমস্ত স্ট্রোক এবং অপসারণের কারণ। হার্ট বা মস্তিষ্কের আটকে থাকা ধমনীর কারণে 10 জনের মধ্যে 7 জন মারা যায়। প্রায় সব ক্ষেত্রেই, এই ভয়ানক পরিণতির কারণ একই - উচ্চ রক্তে শর্করার।
চিনি এবং কুপোকাত করা উচিত, অন্যথায় কিছুই। তবে এটি নিজেই রোগ নিরাময় করে না, তবে কেবল তদন্তের সাথে লড়াই করতে সহায়তা করে, রোগের কারণ নয়।
ডায়াবেটিসের চিকিত্সার জন্য আনুষ্ঠানিকভাবে সুপারিশ করা একমাত্র ওষুধ এবং এটি এন্ডোক্রিনোলজিস্টরা তাদের কাজের ক্ষেত্রেও ব্যবহার করেন this
ওষুধের কার্যকারিতা, স্ট্যান্ডার্ড পদ্ধতি অনুসারে গণনা করা হয় (চিকিত্সা প্রাপ্ত ১০০ জনের গোষ্ঠীতে মোট রোগীর সংখ্যা পুনরুদ্ধারকারী রোগীর সংখ্যা ছিল):
- চিনির সাধারণকরণ - 95%
- শিরা থ্রোম্বোসিস নির্মূল - 70%
- দৃ strong় হার্টবিট নির্মূল - 90%
- উচ্চ রক্তচাপ থেকে মুক্তি - 92%
- দিনকে শক্তিশালী করা, রাতে ঘুমের উন্নতি - 97%
উত্পাদনকারীরা কোনও বাণিজ্যিক সংস্থা নয় এবং রাষ্ট্রীয় সহায়তায় অর্থায়িত হয়। সুতরাং, এখন প্রতিটি বাসিন্দার সুযোগ আছে has
হাইপারগ্লাইসেমিয়ার কারণে চাপ বৃদ্ধি এবং ভাস্কুলার ধ্বংস ছাড়াও চিনি বিপাকীয় প্রক্রিয়াগুলিকেও প্রভাবিত করে, ফলে বেশ কয়েকটি বায়োকেমিক্যাল ডিসঅর্ডার সৃষ্টি হয়। প্রোটিনগুলি গ্লাইকোসাইলেটেড (গ্লুকোজ দিয়ে প্রতিক্রিয়াযুক্ত, শর্করাযুক্ত) সহ রেনাল ঝিল্লির অভ্যন্তরে, এনজাইমের ক্রিয়াকলাপ যা রক্তনালীগুলির প্রাচীরের ব্যাপ্তিযোগ্যতা বৃদ্ধি করে, ফ্রি র্যাডিকালগুলির গঠন তৈরি করে। এই প্রক্রিয়াগুলি ডায়াবেটিক নেফ্রোপ্যাথির বিকাশকে ত্বরান্বিত করে।
নেফ্রোপ্যাথির মূল কারণ ছাড়াও - রক্তে অতিরিক্ত পরিমাণে গ্লুকোজ, বিজ্ঞানীরা অন্যান্য কারণগুলি সনাক্ত করেন যা এই রোগের সম্ভাবনা এবং গতিকে প্রভাবিত করে:
- জিনগত প্রবণতা এটি বিশ্বাস করা হয় যে ডায়াবেটিক নেফ্রোপ্যাথি কেবল জেনেটিক ব্যাকগ্রাউন্ডযুক্ত ব্যক্তিদের মধ্যে উপস্থিত হয়। কিছু রোগীর ডায়াবেটিস মেলিটাসের দীর্ঘায়িত ক্ষতিপূরণ না থাকা সত্ত্বেও কিডনিতে পরিবর্তন হয় না,
- উচ্চ রক্তচাপ
- মূত্রনালীর সংক্রমণ
- স্থূলতা,
- পুরুষ লিঙ্গ
- ধূমপান।
ডায়েটের দরকার
প্রাথমিক পর্যায়ে নেফ্রোপ্যাথির চিকিত্সা মূলত পুষ্টিকর এবং লবণের সামগ্রীর উপর নির্ভর করে, যা খাবারের সাথে শরীরে প্রবেশ করে। ডায়াবেটিক নেফ্রোপ্যাথির ডায়েট হ'ল প্রাণী প্রোটিনের ব্যবহার সীমিত করা। ডায়াবেটিস মেলিটাস আক্রান্ত রোগীর ওজনের উপর নির্ভর করে ডায়েটে প্রোটিনগুলি গণনা করা হয় - প্রতি কেজি ওজনের 0.7 থেকে 1 গ্রাম পর্যন্ত। আন্তর্জাতিক ডায়াবেটিস ফেডারেশন সুপারিশ করে যে প্রোটিন ক্যালোরিগুলি খাদ্যের মোট পুষ্টিমানের 10% হতে পারে। চর্বিযুক্ত খাবারের পরিমাণ হ্রাস এবং কোলেস্টেরল কমাতে এবং ভাস্কুলার ফাংশন উন্নত করতে।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য পুষ্টি ছয় গুণ হওয়া উচিত যাতে ডায়েটরি খাদ্য থেকে কার্বোহাইড্রেট এবং প্রোটিনগুলি আরও সমানভাবে শরীরে প্রবেশ করে।
- শাকসবজি - ডায়েটের ভিত্তিতে, এটির কমপক্ষে অর্ধেক হওয়া উচিত।
- লো জিআই বেরি এবং ফলগুলি কেবল প্রাতঃরাশের জন্য উপলব্ধ।
- সিরিয়ালগুলির মধ্যে, বেকওয়েট, বার্লি, ডিম, বাদামি চাল পছন্দ হয়। এগুলি প্রথম খাবারে রাখা হয় এবং শাকসব্জী সহ সাইড ডিশের অংশ হিসাবে ব্যবহৃত হয়।
- দুধ এবং দুগ্ধজাত। তেল, টক ক্রিম, মিষ্টি দই এবং দই contraindication হয়।
- দিনে একটি ডিম।
- সাইড ডিশ হিসাবে এবং সীমিত পরিমাণে স্যুপে লেবুগুলি। উদ্ভিদ প্রোটিন প্রাণীর প্রোটিনের চেয়ে ডায়েট্রি নেফ্রোপ্যাথির সাথে নিরাপদ।
- কম চর্বিযুক্ত মাংস এবং মাছ, সাধারণত প্রতিদিন 1 বার।
পর্যায় 4 থেকে শুরু করা, এবং যদি উচ্চ রক্তচাপ থাকে তবে এর আগে, লবণের সীমাবদ্ধতার প্রস্তাব দেওয়া হয়। খাদ্য যোগ করা বন্ধ করে দেয়, লবণযুক্ত এবং আচারযুক্ত শাকসবজি, খনিজ জল বাদ দেয়। ক্লিনিকাল গবেষণায় দেখা গেছে যে লবণ গ্রহণের পরিমাণ 2 গ্রাম (আধা চা চামচ) প্রতি দিন কমার সাথে চাপ এবং ফোলাভাব হ্রাস পায়। এই ধরনের হ্রাস অর্জনের জন্য, আপনাকে কেবল আপনার রান্নাঘর থেকে লবণ অপসারণ করতে হবে না, তবে প্রস্তুত আধা-তৈরি পণ্য এবং রুটিজাতীয় পণ্য কেনাও বন্ধ করা উচিত।
- উচ্চ চিনি শরীরের রক্তনালীগুলির ধ্বংসের প্রধান কারণ, তাই এটি জেনে রাখা গুরুত্বপূর্ণ।
- - যদি সেগুলির সবগুলি অধ্যয়ন করা হয় এবং তাদের নির্মূল করা হয়, তবে বিভিন্ন জটিলতার উপস্থিতি দীর্ঘ সময়ের জন্য স্থগিত করা যেতে পারে।
শিখতে ভুলবেন না! আপনি কী মনে করেন চিনি নিয়ন্ত্রণে রাখার একমাত্র উপায় বড়ি এবং ইনসুলিনের একমাত্র উপায়? সত্য নয়! আপনি এটি ব্যবহার শুরু করে এটি যাচাই করতে পারেন।
নেফ্রোপ্যাথি একটি রোগ যা কিডনির কার্যকারিতা ক্ষতিগ্রস্থ হয়।
ডায়াবেটিক নেফ্রোপ্যাথি - এগুলি কিডনির ক্ষত যা ডায়াবেটিসের ফলে বিকশিত হয়। রেনাল ক্ষতগুলি রেনাল টিস্যুগুলির স্ক্লেরোসিস ধারণ করে, যা কিডনির ক্ষমতা হ্রাস করে।
এটি ডায়াবেটিসের অন্যতম ঘন ঘন এবং বিপজ্জনক জটিলতা। এটি ইনসুলিন-নির্ভর (40% ক্ষেত্রে) এবং নন-ইনসুলিন-নির্ভর (ক্ষেত্রে 20-25%) ডায়াবেটিসের সাথে ঘটে।
ডায়াবেটিক নেফ্রোপ্যাথির একটি বৈশিষ্ট্য হ'ল এর ধীরে ধীরে এবং প্রায় অ্যাসিম্পটোমেটিক বিকাশ। রোগের বিকাশের প্রথম ধাপগুলি কোনও অপ্রীতিকর সংবেদন সৃষ্টি করে না, অতএব, ডায়াবেটিক নেফ্রোপ্যাথির শেষ পর্যায়ে প্রায়শই একজন চিকিৎসকের পরামর্শ নেওয়া হয়, যখন ঘটে যাওয়া পরিবর্তনগুলি নিরাময় করা প্রায় অসম্ভব হয়ে পড়ে।
এজন্য একটি গুরুত্বপূর্ণ কাজ হ'ল ডায়াবেটিক নেফ্রোপ্যাথির প্রথম লক্ষণগুলির সময়োপযোগী পরীক্ষা এবং সনাক্তকরণ।
ডায়াবেটিক নেফ্রোপ্যাথির কারণগুলি
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের প্রধান কারণ হ'ল ডায়াবেটিস মেলিটাসের দীর্ঘ ক্ষয় - দীর্ঘায়িত হাইপারগ্লাইসেমিয়া।
হাইপারগ্লাইসেমিয়ার ফলাফল উচ্চ রক্তচাপ যা কিডনির কাজকেও প্রভাবিত করে।
উচ্চ চিনি এবং উচ্চ রক্তচাপের সাথে কিডনিগুলি স্বাভাবিকভাবে কাজ করতে পারে না এবং কিডনি দ্বারা অবশ্যই পদার্থগুলি মুছে ফেলা উচিত অবশেষে শরীরে জমা হয় এবং বিষক্রিয়া সৃষ্টি করে।
বংশগত কারণগুলি ডায়াবেটিক নেফ্রোপ্যাটি হওয়ার ঝুঁকিও বাড়িয়ে তোলে - যদি বাবা-মা রেনাল ফাংশন বিকল করে থাকেন তবে ঝুঁকি বাড়ে।
ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণ ও লক্ষণ
ডায়াবেটিস নেফ্রোপ্যাথির একটি ক্লিনিকাল ডায়াগনস্টিক সাইন হ'ল ডায়াবেটিস মেলিটাস আক্রান্ত রোগীর প্রোটিনিউরিয়া / মাইক্রোব্ল্যামিনুরিয়া। তা হল, ক্লিনিকাল অনুশীলনে ডায়াবেটিক নেফ্রোপ্যাথি নির্ণয়ের জন্য অ্যালবামিনুরিয়ার একটি গবেষণা যথেষ্ট। প্রোটিন্যুরিয়া এবং মাইক্রোব্ল্যামিনুরিয়া ছাড়াও, নেফ্রোটিক স্তরের প্রোটিন মলমূত্রও গোপন করা হয়:> 3500 মিলিগ্রাম / জি ক্রিয়েটিনিন, বা> 3500 মিলিগ্রাম / দিন, বা> 2500 মিলিগ্রাম / মিনিট।
সুতরাং, পূর্বোক্তগুলির উপর ভিত্তি করে, এই ক্ষেত্রে একটি চিকিত্সা নির্ণয়ের নির্মাণের যুক্তি নিম্নলিখিত হিসাবে রয়েছে। ডায়াবেটিসে আক্রান্ত রোগী যদি কিডনির দীর্ঘস্থায়ী রোগের লক্ষণ দেখায় তবে তার সিসিডি থাকে তবে মাইক্রোঅ্যালবুমিনিরিয়া / প্রোটিনুরিয়া সনাক্ত করা গেলে ডায়াবেটিক নেফ্রোপ্যাথির একটি রোগ নির্ণয়ের সাথে সিকেডি নির্ণয় করা হয়। এবং বিপরীত ক্রমে: ডায়াবেটিসে আক্রান্ত রোগীর যদি মাইক্রোব্ল্যামিনুরিয়া / প্রোটিনুরিয়া না থাকে তবে তার ডায়াবেটিক নেফ্রোপ্যাথি নেই তবে কেবল সিকেডিই রয়েছে, যদি প্রোটিনুরিয়া ব্যতীত দীর্ঘস্থায়ী কিডনি রোগের লক্ষণ থাকে।
তদ্ব্যতীত, যখন কোনও রোগীর মধ্যে সিকেডির পরীক্ষাগার বা ইনস্ট্রুমেন্টাল ডায়াগনস্টিক লক্ষণ পাওয়া যায়, তখন গ্লোমের্রুলার পরিস্রাবণ হার (জিএফআর) অনুযায়ী সিকেডি পর্যায়ের সাধারণভাবে স্বীকৃত শ্রেণিবদ্ধকরণ ব্যবহার করে রেনাল ডিসঅফানশনের ডিগ্রি নির্দিষ্ট করা হয়। কিছু ক্ষেত্রে, জিএফআর লঙ্ঘন হতে পারে প্রথম, এবং কখনও কখনও সিকেডি-র একমাত্র ডায়াগনস্টিক চিহ্ন, কারণ এটি রক্ত ক্রিয়েটিনিন স্তরের নিয়মিত অধ্যয়ন অনুসারে সহজেই গণনা করা হয়, যা ডায়াবেটিস রোগীর পরিকল্পনা অনুযায়ী পরীক্ষা করা হয়, বিশেষত হাসপাতালে ভর্তি হওয়ার সময় (নীচের গণনার সূত্রগুলি দেখুন) ।
সিকেডির অগ্রগতির সাথে হ্রাসমান গ্লোমেরুলার পরিস্রাবণ হার (জিএফআর) 5 টি পর্যায়ে বিভক্ত করা হয়, 90 মিলি / মিনিট / (1.73 বর্গ মি। বডি) থেকে শুরু করে এবং পরে 30 তম পর্যায়ের এবং 15-এর একটি ধাপের সাথে - III থেকে শেষ, মঞ্চ ভি।
জিএফআর বিভিন্ন পদ্ধতি দ্বারা গণনা করা যেতে পারে:
- ককক্রফ্ট-গল্ট সূত্র (এটি স্ট্যান্ডার্ড বডি পৃষ্ঠের 1.73 মি 2 এ আনতে প্রয়োজনীয়)
উদাহরণ (55 বছর বয়সী মহিলা, ওজন 76 কেজি, ক্রিয়েটিনিন 90 মিম / লি):
জিএফআর = x 0.85 = 76 মিলি / মিনিট
জিএফআর (মিলি / মিনিট / 1.73 মি 2) = 186 এক্স (মিলিগ্রাম% তে সিরাম ক্রিয়েটিনিন) 1L54x (বয়স) -0.203 x 0.742 (মহিলাদের জন্য)।
যেহেতু ডায়াবেটিক নেফ্রোপ্যাথির প্রতিবন্ধী রেনাল ফাংশনের কোনও পর্যায় নেই, তাই এই রোগ নির্ণয় সর্বদা সিকেডি পর্যায় I-IV নির্ণয়ের সাথে থাকে। পূর্বোক্তগুলির উপর ভিত্তি করে, এবং রাশিয়ান মান মেনে মাইক্রোঅ্যালবুমিনিরিয়া বা প্রোটিনিউরিয়া সনাক্তকারী ডায়াবেটিস রোগী ডায়াবেটিক নেফ্রোপ্যাথি (এমডি) দ্বারা নির্ণয় করা হয়। তদুপরি, ডিএন আক্রান্ত রোগীর ক্ষেত্রে সিকেডির কার্যকরী স্তরটি পরিষ্কার করা উচিত, যার পরে ডিএন এর সমস্ত নির্ণয় দুটি গ্রুপে বিভক্ত করা হয়:
- ডায়াবেটিক নেফ্রোপ্যাথি, মঞ্চ মাইক্রোঅ্যালবামিনুরিয়া, সিকেডি আই (II, III বা IV),
- ডায়াবেটিক নেফ্রোপ্যাথি, স্টেজ প্রোটিনিউরিয়া, সিকেডি II (III বা IV),
- ডায়াবেটিক নেফ্রোপ্যাথি, দীর্ঘস্থায়ী রেনাল ব্যর্থতার স্টেজ (কিডনি ফাংশন প্রতিবন্ধী)।
যখন কোনও রোগীর মাইক্রোব্ল্যামিনুরিয়া / প্রোটিনুরিয়া থাকে না, তখন মনে হবে ডায়াবেটিক নেফ্রোপ্যাথির কোনও রোগ নির্ণয় নেই। একই সময়ে, সর্বশেষ আন্তর্জাতিক সুপারিশগুলি ইঙ্গিত করে যে ডায়াবেটিস নেফ্রোপ্যাথির রোগ নির্ণয় ডায়াবেটিস রোগীর ক্ষেত্রে করা যেতে পারে, যখন এসি ইনহিবিটারদের সাথে চিকিত্সা শুরুর 3-4 মাস পরে তার জিএফআর 30% হ্রাস পায়।
ডায়াবেটিক নেফ্রোপ্যাথির কারণগুলি
ডায়াবেটিক নেফ্রোপ্যাথি টাইপ 1 ডায়াবেটিস সহ 35% এবং টাইপ 2 ডায়াবেটিস রোগীদের 30-40% পর্যন্ত প্রভাবিত করে। কেন কেবল রোগীদের একটি অংশ এই প্যাথলজি বিকাশ করে তা অজানা।
ডায়াবেটিসের শুরুতে, সমস্ত রোগীদের জিএফআর (হাইপ্লিফিল্ট্রেশন) বৃদ্ধি পেয়েছে এবং প্রায় সকলেরই মাইক্রোব্ল্যামিনুরিয়া রয়েছে, যা মূলত ভাস্কুলার ফ্যাক্টরের সাথে সম্পর্কিত, কিডনি পেরেনচাইমার ক্ষতি হওয়ার সাথে নয়।
বিভিন্ন রোগজীবাণু সংক্রান্ত প্রক্রিয়া ডায়াবেটিক নেফ্রোপ্যাথির বিকাশে অংশ নেয়। এটি পোষ্ট করা হয় যে কিডনিতে ক্ষতিকারক রোগগুলি হাইপারগ্লাইসেমিয়া এবং হেমোডাইনামিক কারণগুলির সাথে বিপাকীয় রোগগুলির একটি প্যাথলজিকাল মিথস্ক্রিয়াটির সাথে সম্পর্কিত। হেমোডায়নামিক কারণগুলি ভ্যাসোঅ্যাকটিভ সিস্টেমগুলির সক্রিয়করণের সাথে যুক্ত, যেমন রেনিন-অ্যাঞ্জিওটেনসিন সিস্টেম এবং এন্ডোথেলিয়াম, নেফ্রোপ্যাথির বিকাশের জিনগত প্রবণতাযুক্ত ব্যক্তিদের মধ্যে সিস্টেমিক এবং ইন্ট্রোগ্লোমেরুলার চাপ বৃদ্ধি করা ছাড়াও।
বিপাকীয় ব্যাধিগুলির মধ্যে নন-এনজাইমেটিক গ্লাইকোসিলেশন, প্রোটিন কিনেজ সি এর ক্রিয়াকলাপ বৃদ্ধি এবং প্রতিবন্ধী পলিয়ল গ্লুকোজ বিপাকের মতো প্রক্রিয়া অন্তর্ভুক্ত। সাম্প্রতিক গবেষণায় দেখা গেছে যে সক্রিয় প্রদাহজনিত কারণ, সাইটোকাইনস, বৃদ্ধির কারণ এবং মেটালোপ্রোটেসগুলি ডায়াবেটিক নেফ্রোপ্যাথির বিকাশে জড়িত থাকতে পারে।
যদিও গ্লোমেরুলার হাইপারটেনশন এবং হাইপারফিল্ট্রেশন ডায়াবেটিসে আক্রান্ত সমস্ত রোগীদের মধ্যে পরিলক্ষিত হয়, তবে সকলেই নেফ্রোপ্যাথি বিকাশ করে না। একই সময়ে, এটি স্পষ্টতই যে রেনিন-অ্যাঞ্জিওটেনসিন সিস্টেমের (আরএএস) ব্লকারদের সাথে অ্যালবামিনিউরিয়ায় ব্যক্তিদের মধ্যে ইন্ট্রাকুবুলিয়ার চাপ হ্রাস একটি স্পষ্টভাবে ইতিবাচক প্রভাব ফেলে। অ্যাঞ্জিওটেনসিন II এর লাভজনক প্রভাবকে দমন করার সাথে সাথে এই পদার্থগুলির ইতিবাচক প্রভাবটিও যুক্ত হতে পারে।
হাইপারগ্লাইসেমিয়া সরাসরি মেসাঙ্গিয়ামের ক্ষতি এবং প্রসারণ ঘটাতে পারে, ম্যাট্রিক্স উত্পাদন বা গ্লাইকোসাইলেটিং ম্যাট্রিক্স প্রোটিন বৃদ্ধি করে। হাইপারগ্লাইসেমিয়া ডায়াবেটিক নেফ্রোপ্যাথির বিকাশকে উত্সাহিত করতে পারে এমন আরও একটি প্রক্রিয়া প্রোটিন কিনেস সি এবং হেপারিনেজ এক্সপ্রেশনকে উদ্দীপনার সাথে সম্পর্কিত, যা অ্যালবামিনের জন্য বেসমেন্ট ঝিল্লির ব্যাপ্তিযোগ্যতাকে প্রভাবিত করে।
সাইটোকাইনস (প্রোফাইব্রোটিক উপাদান, প্রদাহের কারণ এবং ভাস্কুলার এন্ডোথেলিয়াল গ্রোথ ফ্যাক্টর) (ভিইজিএফ, ভাস্কুলার এন্ডোথেলিয়াল গ্রোথ ফ্যাক্টর) ডায়াবেটিক নেফ্রোপ্যাথিতে ম্যাট্রিক্স জড়ায় জড়িত থাকতে পারে হাইপারগ্লাইসেমিয়া ভিজিএফের অভিব্যক্তি বাড়ায় - ডায়াবেটিসে এন্ডোথেলিয়াল ক্ষতির মধ্যস্থতাকারী হাইপারগ্লাইসেমিয়া ট্রান্সফর্মের বৃদ্ধিকে বৃদ্ধি করে (টিএফজি-পি) গ্লোমারুলাসে এবং ম্যাট্রিক্স প্রোটিনে। টিএফজি-পি কোষ হাইপারট্রফিতে এবং ডিএন-তে পরিলক্ষিত কোলাজেন সংশ্লেষণকে বাড়িয়ে তুলতে উভয়ই অংশ নিতে পারে the এটি পরীক্ষায় দেখানো হয়েছিল, তারপরে টিএফজি-পি এবং এসি ইনহিবিটরসগুলিতে অ্যান্টিবডিগুলির সম্মিলিত প্রশাসন ডায়াবেটিক নেফ্রোপ্যাথির সাথে ইঁদুরগুলিতে প্রোটিনুরিয়াকে সম্পূর্ণরূপে নির্মূল করে দেয়।গ্লোমেরুলোস্ক্লেরোসিস এবং টিউবুলো-অন্ত্রের ক্ষতির বিপরীত বিকাশও লক্ষ্য করা যায়। উপায় দ্বারা, আমি নোট করেছি যে এনজাইমগুলি এবং অ্যান্টিবডিগুলির কিছু ভাল-অধ্যয়ন বিকাশের সাথে জড়িত প্যাথলজিকাল প্রক্রিয়াটির জৈব-রাসায়নিক স্তরে, বর্তমানে রোগগুলির চিকিত্সার জন্য মৌলিকভাবে নতুন পদ্ধতির মধ্যে একটি কেবল ডায়াবেটিওলজি ক্ষেত্রে নয়। চিকিত্সার এই পদ্ধতির প্রস্তাব দেওয়ার জন্য, প্যাথলজির বায়োকেমিস্ট্রি সম্পর্কে একটি বিশদ অধ্যয়ন প্রয়োজন ছিল এবং চিকিত্সার পছন্দটি এখন সাধারণ "ট্রায়াল এবং ত্রুটি" পদ্ধতিতে নয়, উপকোষিক জৈব রাসায়নিক স্তরের রোগের লক্ষ্যবস্তু প্রভাবের দিকে নেমে আসে।
এটি দেখানো হয়েছে যে প্লাজমা প্রোরেনিনের বর্ধিত কার্যকলাপ ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের জন্য একটি ঝুঁকির কারণ। নোট করুন যে এসি ইনহিবিটারগুলি প্রোরেনিন বৃদ্ধির কারণ ঘটায়, তবে একই সাথে ডায়াবেটিক নেফ্রোপ্যাথির ক্ষেত্রে ইতিবাচক প্রভাব ফেলে have
কিডনিতে নেফ্রিনের অভিব্যক্তি, যা প্রোটিন পডোসাইটের ক্ষেত্রে গুরুত্বপূর্ণ, ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের মধ্যে হ্রাস পেয়েছে।
ঝুঁকিপূর্ণ কারণ এবং ডায়াবেটিক নেফ্রোপ্যাথির সাধারণ কোর্স
শুধুমাত্র ডায়াবেটিস, হাইপারটেনশন এবং হাইপারগ্লাইসেমিয়া নিয়ন্ত্রণের গুণমানের দ্বারা ডিএন বিকাশের ঝুঁকিটি পুরোপুরি ব্যাখ্যা করা যায় না এবং তাই ডিএন এর প্যাথোজেনেসিসে বাহ্যিক এবং জেনেটিক উভয় কারণই বিবেচনায় নেওয়া উচিত। বিশেষত, যদি ডায়াবেটিস আক্রান্ত রোগীর পরিবারে ডায়াবেটিক নেফ্রোপ্যাথি (বাবা-মা, ভাই বা বোন) সহ রোগীরা থাকেন তবে T1DM এবং T2DM উভয় ক্ষেত্রেই রোগীর মধ্যে এর বিকাশের ঝুঁকি উল্লেখযোগ্যভাবে বৃদ্ধি পায়। সাম্প্রতিক বছরগুলিতে, ডায়াবেটিক নেফ্রোপ্যাথির জিনগুলিও আবিষ্কৃত হয়েছে, যা বিশেষত ক্রোমোসোম q.১২.৩.৩, জুপ ১৫.৩ এবং অন্যান্যতে সনাক্ত করা হয়।
প্রত্যাশিত অধ্যয়ন ধমনী উচ্চ রক্তচাপের পূর্বে প্রতিষ্ঠিত রোগ নির্ণয়কারী ব্যক্তিদের মধ্যে ডিএন-র একটি উচ্চতর প্রবণতা দেখিয়েছে তবে হাইপারটেনশন ডিএন এর বিকাশকে ত্বরান্বিত করে কিনা, বা এটি রোগতাত্ত্বিক প্রক্রিয়ায় কিডনির আরও স্পষ্টভাবে জড়িত হওয়ার চিহ্নিতকারী কিনা তা এখনও অস্পষ্ট থেকে যায়।
ডিএন-এর বিকাশের জন্য গ্লাইসেমিক নিয়ন্ত্রণ কার্যকারিতার ভূমিকা ডিএম 1-এ সর্বাধিক প্রদর্শিত হয়েছিল - নিবিড় ইনসুলিন থেরাপির পটভূমির বিরুদ্ধে, গ্লোমেরুলার হাইপারট্রোফি এবং হাইফিলিটার্টের বিপরীত বিকাশ পরিলক্ষিত হয়, মাইক্রোব্ল্যামিনুরিয়া পরবর্তী তারিখে বিকশিত হয়, প্রোটিনুরিয়া স্থির হয় এবং এমনকি হ্রাস পায়, বিশেষত 2 বছরেরও বেশি সময় ধরে ভাল গ্লাইসেমিক নিয়ন্ত্রণের সাথে। গ্লাইসেমিক নিয়ন্ত্রণের কার্যকারিতার অতিরিক্ত নিশ্চয়তা অগ্ন্যাশয় কোষগুলির প্রতিস্থাপনের পরে ডায়াবেটিস রোগীদের ক্ষেত্রে প্রাপ্ত হয়েছিল, যা গ্লাইসেমিয়া স্বাভাবিক করার অনুমতি দেয়। ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলির বিপরীত হিস্টোলজিকাল (!) বিকাশ তারা পর্যবেক্ষণ করেছেন, যখন 10 বছর ধরে ইউগ্লিসেমিয়া বজায় ছিল। আমি এই বক্তৃতায় অংশ নিয়েছি যেখানে এই ফলাফলগুলি উপস্থাপিত হয়েছিল, এবং এটি আমার কাছে বিশেষভাবে গুরুত্বপূর্ণ বলে মনে হয়েছে যে ডায়াবেটিস মেলিটাসের জন্য নিখুঁত ক্ষতিপূরণের 5 বছর পরে আর কোনও স্পষ্ট উন্নতির প্রমাণিত হিস্টোলজিকাল লক্ষণগুলি পরিলক্ষিত হতে শুরু করে এবং তদতিরিক্ত, ডায়াবেটিস মেলিটাস নোডুলার গ্লোমারুলোস্ক্লেরোসিসের জন্য আদর্শ । অতএব, শুধুমাত্র প্রতিরোধের মূল চাবিকাঠি নয়, এমনকি ডিএন এর সুদূর প্রসারিত পর্যায়েও বিপরীত বিকাশের মূল কারণ হ'ল বিপাকের দীর্ঘমেয়াদী, স্থায়ী স্বাভাবিককরণ।যেহেতু এটি এখনও ডায়াবেটিস মেলিটাস আক্রান্ত সুবিশাল সংখ্যাগরিষ্ঠ রোগীদের মধ্যে অপ্রয়োগযোগ্য, তাই ডায়াবেটিস জটিলতাগুলি প্রতিরোধ ও চিকিত্সার বিকল্প উপায় বিবেচনা করা হয়।
ডিএন প্রায়শই স্থূলতার পটভূমির বিরুদ্ধে বিকাশ করে এবং স্থূলদেহের শরীরের ওজন হ্রাস প্রোটিনুরিয়া হ্রাস করে এবং কিডনির কার্যকারিতা উন্নত করে। তবে এই প্রভাবগুলি কার্বোহাইড্রেট বিপাকের উন্নতি এবং স্থূলত্বের ওজন হ্রাসের সাথে যুক্ত রক্তচাপকে হ্রাস করার ক্ষেত্রে স্বাধীন কিনা তা এখনও স্পষ্ট নয়।
টি 1 ডিএম সহ, প্রায় 25% রোগী 15 বছর অসুস্থতার পরে মাইক্রোব্ল্যামিনুরিয়া বিকাশ করে তবে কেবল এটির মধ্যে
পলিয়ল গ্লুকোজ বিপাকের উপর প্রভাব
অ্যালডোজ রিডাক্টেস এনজাইমের প্রভাবে পলিয়ল পাথওয়ে বর্ধিত গ্লুকোজ বিপাকের ফলে ইনসুলিন-নির্ভর টিস্যুগুলিতে সরবিটল (একটি অ্যাসোমোটিক্যালি সক্রিয় পদার্থ) জমে যায় যা ডায়াবেটিস মেলিটাসের দেরীতে জটিলতাগুলির বিকাশেও অবদান রাখে। এই প্রক্রিয়াটিকে বাধা দেওয়ার জন্য, ক্লিনিকটি অ্যালডোজ রিডাক্টেস ইনহিবিটারদের (টলরেস্ট্যাট, স্ট্যাটিল) গ্রুপ থেকে ড্রাগগুলি ব্যবহার করে। বেশ কয়েকটি গবেষণায় দেখা গেছে যে টাইপ 1 ডায়াবেটিস রোগীদের যারা অ্যালডোজ রিডাক্টেস ইনহিবিটারস পেয়েছিলেন তাদের অ্যালবামিনুরিয়া হ্রাস পেয়েছে। তবে ডায়াবেটিক নিউরোপ্যাথি বা রেটিনোপ্যাথির চিকিত্সায় এই ওষুধগুলির ক্লিনিকাল কার্যকারিতা বেশি এবং ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সায় কম দেখা যায় less সম্ভবত এটি এই কারণে ঘটে যে গ্লুকোজ বিপাকের পলিয়ল রুট ডায়াবেটিক কিডনিতে ক্ষতিকারক রোগজনিত রোগের অন্যান্য অ-ইনসুলিন-নির্ভর টিস্যুগুলির তুলনায় কম ভূমিকা পালন করে।
এন্ডোথেলিয়াল সেল ক্রিয়াকলাপের উপর প্রভাব
পরীক্ষামূলক এবং ক্লিনিকাল অধ্যয়নগুলিতে ডায়াবেটিক নেফ্রোপ্যাথির অগ্রগতির মধ্যস্থতাকারী হিসাবে এন্ডোটেলিন -১ এর ভূমিকা স্পষ্টভাবে প্রতিষ্ঠিত হয়েছিল। অতএব, অনেক ওষুধ সংস্থাগুলির মনোযোগ ওষুধগুলির সংশ্লেষণের দিকে ফিরল যা এই উপাদানটির বর্ধিত উত্পাদনকে অবরুদ্ধ করতে পারে। বর্তমানে, ওষুধের পরীক্ষামূলক পরীক্ষাগুলি যা এন্ডোটিন -১ এর রিসেপ্টরগুলিকে অবরুদ্ধ করে। প্রথম ফলাফলগুলি এসিই ইনহিবিটারগুলির সাথে তুলনা করে এই ওষুধগুলির একটি কম কার্যকারিতা নির্দেশ করে।
চিকিত্সার কার্যকারিতা মূল্যায়ন
ডায়াবেটিক নেফ্রোপ্যাথির প্রতিরোধ ও চিকিত্সার কার্যকারিতার জন্য মানদণ্ডে ডায়াবেটিস মেলিটাসের কার্যকর চিকিত্সার জন্য সাধারণ মানদণ্ড অন্তর্ভুক্ত রয়েছে, পাশাপাশি ডায়াবেটিক নেফ্রোপ্যাথির ক্লিনিকালি প্রকাশিত পর্যায়ে প্রতিরোধ এবং রেনাল পরিস্রাবণের কার্যক্রমে হ্রাস এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার অগ্রগতি অন্তর্ভুক্ত রয়েছে।
ডায়াবেটিস মেলিটাস এন্ডোক্রাইন সিস্টেমের মোটামুটি সাধারণ অসুস্থতা। এই ধরনের একটি রোগ ইনসুলিনের সম্পূর্ণ বা আপেক্ষিক ঘাটতির সাথে বিকাশ করে - অগ্ন্যাশয়ের হরমোন। রোগীদের এ জাতীয় ঘাটতির সাথে হাইপারগ্লাইসেমিয়া দেখা দেয় - দেহে গ্লুকোজের পরিমাণে অবিচ্ছিন্ন বৃদ্ধি ঘটে। এই ধরনের রোগের সাথে সম্পূর্ণরূপে মোকাবেলা করা অবাস্তব নয়, আপনি কেবলমাত্র আপেক্ষিক ক্রমে রোগীর অবস্থা বজায় রাখতে পারবেন। প্রায়শই এটি বিভিন্ন জটিলতার বিকাশের দিকে পরিচালিত করে, যার মধ্যে ডায়াবেটিস নেফ্রোপ্যাথি, এর লক্ষণ ও চিকিত্সা যা আমরা এখন ওয়েবসাইটে বিবেচনা করব, সেইসাথে রোগের ধাপগুলি এবং অবশ্যই, এই জাতীয় অসুস্থতার জন্য ব্যবহৃত ওষুধগুলি আরও বিশদভাবে বিবেচনা করবে।
ডায়াবেটিক নেফ্রোপ্যাথি বরং একটি গুরুতর অসুস্থতা, যা বাস্তবে কিডনিতে ডায়াবেটিসের জটিলতা।
ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণ
নেফ্রোপ্যাথি রোগটি রোগের পর্যায়ে নির্ভর করে বিভিন্ন উপায়ে নিজেকে প্রকাশ করতে পারে। সুতরাং এই ধরনের প্যাথলজির প্রাথমিক পর্যায়ে, রোগীর কোনও রোগের উচ্চারিত লক্ষণ থাকে না, তবে পরীক্ষাগার পরীক্ষাগুলি প্রস্রাবে প্রোটিনের উপস্থিতি দেখায়।
প্রাথমিক পরিবর্তনগুলি পুরোপুরি সুস্থতার জন্য কোনও ঝামেলা পোষণ করে না, তবে কিডনিতে আক্রমণাত্মক পরিবর্তনগুলি শুরু হয়: ভাস্কুলার দেয়ালগুলির ঘন হওয়া, আন্তঃকোষীয় স্থানের ক্রমশ প্রসারিত এবং গ্লোমেরুলার পরিস্রাবণ বৃদ্ধি ঘটে।
পরবর্তী পর্যায়ে - প্রাক নেফ্রোটিক রাজ্যে - রক্তচাপ বৃদ্ধি পেয়েছে, যখন পরীক্ষাগার পরীক্ষাগুলিতে মাইক্রোব্ল্যামিনুরিয়া দেখা যায়, যা প্রতিদিন ত্রিশ থেকে তিনশ মিলিগ্রামের মধ্যে পরিবর্তিত হতে পারে।
রোগের বিকাশের পরবর্তী পর্যায়ে - নেফ্রোস্ক্লেরোসিস (ইউরেমিয়া) এর সাথে রক্তচাপের অবিচ্ছিন্ন বৃদ্ধি ঘটে। রোগীর ধ্রুবক এডিমা থাকে, কখনও কখনও প্রস্রাবের মধ্যে রক্ত পাওয়া যায়। অধ্যয়নগুলি গ্লোমেরুলার পরিস্রাবণ, ইউরিয়া এবং ক্রিয়েটিনিনের বৃদ্ধি হ্রাস দেখায়। প্রোটিন প্রতিদিন তিন গ্রাম বৃদ্ধি পায়, রক্তে এর পরিমাণ বাড়ার ক্রম দ্বারা হ্রাস পায়। রক্তাল্পতা হয়। এই পর্যায়ে কিডনি আর ইনসুলিন ছাড়ায় না, এবং প্রস্রাবে কোনও গ্লুকোজ থাকে না।
এটি লক্ষণীয় যে রোগের বিকাশের প্রাথমিক পর্যায়ে থেকে শুরু করে রোগের মারাত্মক রূপের শুরু পর্যন্ত পনের থেকে পঁচিশ বছর সময় লাগতে পারে। শেষ পর্যন্ত, রোগটি ক্রনিক পর্যায়ে চলে যায়। এই ক্ষেত্রে, রোগী অতিরিক্ত দুর্বলতা এবং ক্লান্তি সম্পর্কে উদ্বিগ্ন, তার ক্ষুধা হ্রাস পায়। এছাড়াও, রোগীদের মুখ শুকনো হয়, তারা অনেক ওজন হ্রাস করে।
দীর্ঘস্থায়ী ডায়াবেটিক নেফ্রোপ্যাথি ঘন ঘন মাথাব্যথা দ্বারা প্রকাশিত হয়, একটি অপ্রীতিকর অ্যামোনিয়া শ্বাস। রোগীর ত্বক চঞ্চল হয়ে যায় এবং শুকিয়ে যায়, সমস্ত অভ্যন্তরীণ অঙ্গগুলির ক্রিয়াকলাপ ব্যাহত হয়। প্যাথলজিকাল প্রক্রিয়াগুলি রক্তের তীব্র দূষণের পাশাপাশি পুরো শরীরকে বিষাক্ত পদার্থ এবং ক্ষয়জাতীয় পণ্যগুলি নিয়ে আসে।
ডায়াবেটিক নেফ্রোপ্যাথি - পর্যায়ে
রাশিয়ান ফেডারেশনের স্বাস্থ্য মন্ত্রক ডায়াবেটিক নেফ্রোপ্যাথিকে বিভক্ত করে adopted তিনটি স্তর । এই শ্রেণিবিন্যাস অনুসারে, ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়গুলি হ'ল মাইক্রোয়ালবুমিনিউরিয়া, কিডনির নাইট্রোজেন মলত্যাগমূলক ক্রিয়াকলাপ সংরক্ষণ সহ প্রোটিনিউরিয়ার পর্যায়, পাশাপাশি দীর্ঘস্থায়ী রেনাল ব্যর্থতার মঞ্চ the
অন্য শ্রেণিবিন্যাস অনুসারে নেফ্রোপ্যাথি বিভক্ত 5 পর্যায় যা গ্লোমেরুলার পরিস্রাবণ হারের উপর নির্ভর করে। যদি তার সাক্ষ্য নব্বই মিলি / মিনিট / 1.73 এম 2 এর বেশি হয় তবে তারা কিডনির ক্ষতির প্রথম পর্যায়ে কথা বলে। গ্লোমেরুলার পরিস্রাবণের হার ষাট-নব্বইয়ের হ্রাসের সাথে, রেনাল ফাংশনটির সামান্য দুর্বলতা বিচার করা যেতে পারে, এবং তারপঁয়ত্রিশটি কমে যাওয়ার সাথে সাথে কিডনির মাঝারি ক্ষতির বিচার করা যেতে পারে। যদি এই সূচকটি পনেরো থেকে উনিশ পর্যন্ত কমে যায় তবে চিকিত্সকরা একটি উচ্চারিত রেনাল ফাংশন এবং পনেরও কম হ্রাসের সাথে কথা বলেন - দীর্ঘস্থায়ী রেনাল ব্যর্থতার।
ডায়াবেটিক নেফ্রোপ্যাথি - চিকিত্সা, ওষুধ
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের ক্ষেত্রে রক্তে শর্করার পরিমাণ সাড়ে ছয় থেকে সাত শতাংশ গ্লিকেটেড হিমোগ্লোবিনে স্বাভাবিক করা অত্যন্ত গুরুত্বপূর্ণ is রক্তচাপের অপটিমাইজেশনটিও গুরুত্বপূর্ণ। চিকিত্সকরা রোগীদের লিপিড বিপাক উন্নয়নের জন্য ব্যবস্থা নিচ্ছেন। ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের ডায়েটে প্রোটিনের পরিমাণ সীমিত করে ডায়েট মেনে চলা অত্যন্ত গুরুত্বপূর্ণ। অবশ্যই, তাদের অ্যালকোহলযুক্ত পানীয় গ্রহণ পরিত্যাগ করা উচিত।
রোগীর প্রতিদিনের ডায়েটে এক গ্রাম প্রোটিনের বেশি থাকা উচিত নয়। ফ্যাট গ্রহণ খাওয়া কমাতেও এটি প্রয়োজনীয়। ডায়েট হ'ল কম প্রোটিন, ভারসাম্যহীন এবং পর্যাপ্ত পরিমাণে স্বাস্থ্যকর ভিটামিন সহ স্যাচুরেটেড।
ডায়াবেটিক নেফ্রোপ্যাথি কীভাবে চিকিত্সা করা হয়, কোন ওষুধ কার্যকর?
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের সাধারণত এসি ইনহিবিটার (বা ফসিনোপ্রিল) নির্ধারিত হয়, যা রক্তচাপ বৃদ্ধির উপর নিয়ন্ত্রণ সরবরাহ করে, কিডনি এবং হার্টকে সুরক্ষা দেয়। পছন্দের ওষুধগুলি প্রায়শই দীর্ঘ-অভিনয়ের ওষুধ যা দিনে একবার গ্রহণ করা প্রয়োজন। এই জাতীয় ওষুধের ব্যবহার পার্শ্ব প্রতিক্রিয়াগুলির বিকাশের দিকে পরিচালিত করে এমন ক্ষেত্রে এঞ্জিওটেনসিন -২ রিসেপ্টর ব্লকারগুলির সাথে তাদের প্রতিস্থাপন করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের সাধারণত ওষুধ দেওয়া হয় যা লিপিডের পরিমাণ হ্রাস করে, পাশাপাশি দেহে কোলেস্টেরল।এটি হয় সিমভাস্ট্যাটিন হতে পারে। এগুলি সাধারণত দীর্ঘ কোর্সে ব্যবহৃত হয়।
লোহিত রক্তকণিকার সংখ্যা, পাশাপাশি শরীরে হিমোগ্লোবিন পুনরুদ্ধার করার জন্য, রোগীদের লোহার প্রস্তুতি নির্ধারিত হয়, ফেরোপ্লেক্স, টারডিফেরন এবং এরিথ্রোপয়েটিন উপস্থাপিত।
ডায়াবেটিক নেফ্রোপ্যাথিতে মারাত্মক ফোলাভাব সংশোধন করার জন্য, মূত্রবর্ধক সাধারণত ব্যবহৃত হয়, উদাহরণস্বরূপ, ফুরোসেমাইড, হয়।
যদি ডায়াবেটিক নেফ্রোপ্যাথি রেনাল ব্যর্থতার বিকাশের দিকে পরিচালিত করে, তবে হেমোডায়ালাইসিস অপরিহার্য।
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের শুধুমাত্র ওষুধই নয়, medicষধি গাছের উপর ভিত্তি করে ওষুধও সহায়তা করা হবে। এই জাতীয় বিকল্প চিকিত্সার সম্ভাব্যতা অবশ্যই আপনার ডাক্তারের সাথে আলোচনা করা উচিত।
সুতরাং এই ধরনের লঙ্ঘনের সাথে, ইয়ারো ঘাস, মাদারউয়ার্ট, ওরেগানো, ফিল্ড হর্সেটেল এবং ক্যালামাস রাইজমগুলি সমান পরিমাণে গঠিত একটি সংগ্রহ সাহায্য করতে পারে। সমস্ত উপাদান পিষে এবং তাদের একসাথে মেশান। তিনশ মিলিলিটার ফুটন্ত জল দিয়ে ফলাফল সংগ্রহের কয়েক টেবিল চামচ মিশিয়ে নিন। এক ঘণ্টা এক চতুর্থাংশ একটি জল স্নান উত্তাপ, তারপরে ঠান্ডা করার জন্য দুই ঘন্টা রেখে দিন। চাপযুক্ত ওষুধ, খাওয়ার প্রায় আধা ঘন্টা আগে দিনে তিনবার গ্লাসের তৃতীয়াংশ থেকে এক চতুর্থাংশ নিন।
ডায়াবেটিক নেফ্রোপ্যাথিতে উচ্চ রক্তচাপ সহ্য করার জন্য মার্শ কাশিতে সহায়তা করবে। এক গ্লাস সিদ্ধ জল দিয়ে দশ গ্রাম শুকনো ঘাস মিশিয়ে নিন। জোর দেওয়ার জন্য পণ্যটিকে চল্লিশ মিনিট রেখে দিন, তারপরে চাপুন। দিনে তিনবার খাবারের সাথে সাথে এটি একটি চামচ মধ্যে নিন।
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের উপর ভিত্তি করে একটি ওষুধ থেকে উপকার পাবেন। তিনশ মিলিলিটার ফুটন্ত জল দিয়ে এই জাতীয় কাঁচামাল কয়েক টেবিল চামচ মিশিয়ে নিন। ন্যূনতম শক্তির আগুনে পণ্যটি রাখুন, এটি একটি ফোঁড়াতে নিয়ে আসুন এবং থার্মোসে pourালুন। আধা ঘন্টা জিদ দেওয়ার পরে, ওষুধটি ছড়িয়ে দিন এবং পঞ্চাশ মিলিলিটারে খাওয়ার আগেই দুই সপ্তাহের জন্য পান করুন।
স্ট্রবেরি পাতা এবং বেরিগুলির উপর ভিত্তি করে medicationষধ গ্রহণ নেফ্রোপ্যাথি রোগীদেরও সহায়তা করতে পারে। সমান অনুপাতে তাদের একত্রিত করুন, এক গ্লাস ফুটন্ত পানি pourালা এবং দশ মিনিটের জন্য ফোঁড়া। দিনে তিনবার বিশ theষধ গ্রহণ করুন।
নেফ্রোপ্যাথির সাথে, traditionalতিহ্যবাহী medicineষধ বিশেষজ্ঞরা কর্নফ্লাওয়ারের একটি অংশ, একই সংখ্যক বার্চ কুঁড়ি, বিয়ারবেরির দুটি অংশ এবং একটি তিন-পাতার ঘড়ির চার অংশ মিশ্রিত করার পরামর্শ দেন। ফলস্বরূপ সংগ্রহটি চামচ করুন, কেবলমাত্র এক গ্লাস সিদ্ধ জল মিশিয়ে দশ থেকে বারো মিনিটের জন্য কম আঁচে সিদ্ধ করুন। প্রস্তুত ব্রোথ স্ট্রেন এবং এটি তিন ভাগে ডোজ একটি দিনে পান করুন।
নেফ্রোপ্যাথি সহ রোগীরা অন্যান্য গুল্মগুলি ব্যবহার করতে পারেন। উদাহরণস্বরূপ, তারা সেন্ট জন'স ওয়ার্ট ঘাসের ত্রিশ গ্রাম কলসফুট, একই সংখ্যক ইয়ারো ফুল এবং কুড়ি গ্রাম নেটলেট যুক্ত করতে পারেন। সমস্ত উপাদান পিষে এবং তাদের একসাথে ভাল মিশ্রিত করুন। চল্লিশ গ্রাম এ জাতীয় কাঁচামাল এক গ্লাস ফুটন্ত পানিতে মিশ্রিত করা হয়। একটি ব্রুয়ার ছেড়ে দিন, তারপর টানুন এবং দুটি বিভক্ত মাত্রায় পান করুন। পঁচিশ দিন এই ওষুধটি নিন।
ডায়াবেটিক নেফ্রোপ্যাথি হ'ল ডায়াবেটিস মেলিটাসের একটি বরং গুরুতর জটিলতা, যা সর্বদা নিজেকে অনুভব করে না। এ জাতীয় অসুস্থতার সময়মতো সনাক্তকরণের জন্য ডায়াবেটিস রোগীদের নিয়মিত পরীক্ষা করা দরকার। এবং ডায়াবেটিক নেফ্রোপ্যাথির থেরাপি একজন ডাক্তারের তত্ত্বাবধানে করা উচিত।
- প্রিয় পাঠকগণ! দয়া করে পাওয়া টাইপগুলি হাইলাইট করুন এবং Ctrl + এন্টার টিপুন। আমাদের এখানে কী ভুল তা লিখুন।
- দয়া করে নীচে আপনার মন্তব্য দিন! আমরা আপনাকে জিজ্ঞাসা! আপনার মতামত জানা আমাদের পক্ষে গুরুত্বপূর্ণ! ধন্যবাদ! ধন্যবাদ!
ডায়াবেটিক নেফ্রোপ্যাথি হওয়ার ঝুঁকি টাইপ 1 ডায়াবেটিস এবং টাইপ 2 ডায়াবেটিসের ক্ষেত্রে একই। ডায়াবেটিক নেফ্রোপ্যাথির মহামারীটি টি 1 ডিএম-তে আরও ভালভাবে অধ্যয়ন করা হয়েছে, যেহেতু তাদের ডায়াবেটিসের সূত্রপাত সম্পর্কে যথেষ্ট সঠিক জ্ঞান রয়েছে। মাইক্রোয়্যালবামিনুরিয়া 15 বছর টাইপ 1 ডায়াবেটিসের পরে 20-30% রোগীদের মধ্যে বিকাশ ঘটে।নেফ্রোপ্যাথির সুস্পষ্ট লক্ষণগুলির সূচনা টি 1 ডি এম শুরু হওয়ার 10-15 বছর পরে উল্লেখ করা হয়। প্রোটিনিউরিয়াবিহীন রোগীদের ক্ষেত্রে নেফ্রোপ্যাথি 20-25 বছরে বিকাশ লাভ করতে পারে, যদিও এই ক্ষেত্রে এর বিকাশের ঝুঁকি কম এবং প্রতি বছর -1% এর পরিমাণ।
টি 2 ডিএম সহ 10 বছর অসুস্থ হওয়ার পরে মাইক্রোব্ল্যামিনুরিয়া (30-300 মিলিগ্রাম / দিন) এর ফ্রিকোয়েন্সি 25% এবং ম্যাক্রোলোবুমিনিউরিয়া (> 300 মিলিগ্রাম / দিন) 5% হয়।