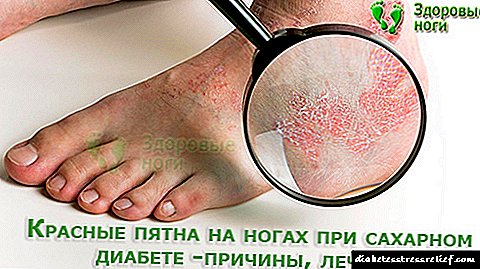
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিস: লক্ষণ, চিকিত্সা এবং ডায়েট
জয়েন্টগুলির চিকিত্সার জন্য, আমাদের পাঠকরা সফলভাবে ডায়াবেট ব্যবহার করেছেন। এই পণ্যের জনপ্রিয়তা দেখে, আমরা এটি আপনার নজরে দেওয়ার সিদ্ধান্ত নিয়েছি।
গর্ভকালীন সময়ে যদি রক্তে শর্করার পরিমাণ বেড়ে যায় তবে গর্ভাবস্থায় সম্ভবত গর্ভকালীন ডায়াবেটিস মেলিটাস দেখা দিয়েছে। Traditionalতিহ্যবাহী ডায়াবেটিস থেকে এর প্রধান পার্থক্য হ'ল সন্তানের জন্মের সমাধানের পরে কার্বোহাইড্রেট বিপাক সম্পূর্ণরূপে পুনরুদ্ধার হয়। হাইপারগ্লাইসেমিয়া মা এবং শিশু উভয়ের জন্যই সমস্যা তৈরি করতে পারে। এর মধ্যে সর্বাধিক সাধারণ হ'ল একটি বড় ভ্রূণের বিকাশ, সেইসাথে ইনট্রুটারাইন হাইপোক্সিয়া। যাইহোক, যদি এই জাতীয় রোগের সময় নির্ণয় করা হয় এবং চিকিত্সা শুরু হয়, তবে কোনও সমস্যা উত্থাপিত হবে না should

গর্ভকালীন ডায়াবেটিস এবং গর্ভাবস্থার পরে ডায়াবেটিসের বিকাশের মধ্যে একটি সম্পর্ক রয়েছে তবে কোনও মহিলার জীবনযাত্রাকে অনুকূল করে এই অবস্থার ঝুঁকি হ্রাস করা যায়।
স্বাভাবিক পরিস্থিতিতে কার্বোহাইড্রেট বিপাক ইনসুলিন দ্বারা নিয়ন্ত্রিত হয় যা অগ্ন্যাশয় দ্বারা উত্পাদিত হয়। এটির ক্রিয়াকলাপে গ্লুকোজ ভেঙে যায় এবং এটি দেহের টিস্যুতে প্রবেশ করে এবং রক্তে এর স্তর হ্রাস পায়।
গর্ভাবস্থায় রক্তে শর্করার বৃদ্ধি এই কারণে যে প্লাসেন্টা দ্বারা উত্পাদিত হরমোনের সূচকগুলি বৃদ্ধি পায়, তাদের ইনসুলিনের বিপরীত প্রভাব রয়েছে। ফলস্বরূপ, অগ্ন্যাশয়ের লেজের উপর ভার বেশি হয়ে যায় এবং এটি সর্বদা এটি মোকাবেলা করতে সক্ষম হয় না, এজন্য হাইপারগ্লাইসেমিয়া হয়।
গ্লাইসেমিয়ার একটি বর্ধিত স্তরের ফলে মা এবং ভ্রূণের প্রতিবন্ধক বিপাক বাড়ে এবং শিশুর অগ্ন্যাশয়ের বোঝা বৃদ্ধিতে অবদান রাখে, যা এটি কঠোর পরিশ্রম করে makes ভ্রূণের ইনসুলিন মায়ের রক্তে উচ্চ চিনি মোকাবেলায় সহায়তা করে তবে এই ক্ষেত্রে গ্লুকোজের একটি অতিরিক্ত পরিমাণ চর্বিতে পরিণত হতে শুরু করে। এটিই অতিরিক্ত ভ্রূণের বৃদ্ধির দিকে পরিচালিত করে, ডায়াবেটিক ভ্রূণ-প্যাথোপ্যাথি বিকাশ করে এবং মায়ের মধ্যে স্থূলত্বের কারণও ঘটায়।
এই প্রক্রিয়াগুলি উচ্চ অক্সিজেন ব্যয় নিয়ে ঘটে, মাতৃজীবনীর চেয়ে বেশি সরবরাহ করতে পারে যা হাইপোক্সিয়ার কারণ।
ঝুঁকিপূর্ণ কারণ

গর্ভকালীন ডায়াবেটিস গর্ভবতী মহিলাদের এক দশমাংশে বিকাশ করতে পারে। এ জাতীয় অবস্থার সংঘটিত হওয়ার জন্য সবচেয়ে সাধারণ কারণ এবং পূর্বনির্ধারিত কারণগুলি:
- পলিসিস্টিক ডিম্বাশয়,
- আগের গর্ভাবস্থায় গর্ভকালীন ডায়াবেটিস,
- পারিবারিক ইতিহাসে ডায়াবেটিসের উপস্থিতি,
- স্থূলতা।
গর্ভকালীন ডায়াবেটিস খুব কমই এরকম ক্ষেত্রে বিকশিত হয়:
- পরিবারের ইতিহাস বোঝা হয় না
- আগের গর্ভাবস্থায় জটিলতার অভাব,
- স্বাভাবিক শরীরের ওজন
- প্রিমিপাড়ার জন্য বয়স 27 বছর
- গ্লিসেমিয়া আগে উঠেনি।
রোগটি কীভাবে প্রকাশ পায়?
এটি জেনে রাখা খুব গুরুত্বপূর্ণ যে গর্ভাবস্থায় রক্তে শর্করার পরিমাণটি খালি পেটে 3.3-5.1 মিমি / এল হয় এবং শয়নকালে এই মান 6.6 মিমি / এল এর বেশি হওয়া উচিত নয় should
গর্ভাবস্থায় চিনির বর্ধিত হওয়া সাধারণত মহিলারা সন্দেহ করেন না। এটি হালকা গর্ভকালীন ডায়াবেটিস (জিডিএম) লক্ষণ প্রকাশ করতে পারে না এর কারণেই এটি। গর্ভবতী মহিলাদের নিয়মিত রক্তে শর্করার প্রয়োজন হয়।
এমনকি যদি গ্লাইসেমিয়া সূচকগুলি কিছুটা বাড়িয়ে দেওয়া হয় তবে ডাক্তার গর্ভাবস্থায় প্রচ্ছন্ন ডায়াবেটিস মেলিটাসের জন্য বিশ্লেষণ লিখবেন, যা গ্লুকোজ সহনশীলতা পরীক্ষা, যা গ্লাইসিমিয়া তিনবার পরিমাপ করে: খালি পেটে, কার্বোহাইড্রেট লোডের 60 মিনিট পরে এবং 120 মিনিটের পরে।
দিনের বেলা গ্লিসেমিয়া সূচকগুলি ওঠানামা করে এ কারণে এই প্যাথলজিটি প্রতিষ্ঠা করা সর্বদা সম্ভব নয়। তারপরে গ্লাইকোসিলটেড হিমোগ্লোবিনের সামগ্রীর জন্য বিশ্লেষণ নির্ধারিত হয়। এটি 90 দিনের মধ্যে গ্লাইসেমিয়ার স্তর প্রতিফলিত করবে। এন্ডোক্রিনোলজিস্টদের অনুশীলনে এটি প্রায়শই ব্যবহৃত বিশ্লেষণ, কারণ এটি ডায়াবেটিস থেরাপির নিয়ন্ত্রণকেও প্রতিফলিত করে। এই বিশ্লেষণের সাধারণ সূচকগুলি 4-6%।
মাঝারি থেকে গুরুতর ডায়াবেটিসে, গর্ভবতী মহিলাদের নিম্নলিখিত লক্ষণগুলি বিকাশ করে:
- তীব্র তৃষ্ণা
- প্রস্রাব বৃদ্ধি
- দৃষ্টি প্রতিবন্ধকতা
- ক্ষুধা বোধ
এই লক্ষণগুলি সবসময় গর্ভকালীন ডায়াবেটিসের বিকাশের পরামর্শ দেয় না, কারণ এগুলি প্রায়শই গর্ভাবস্থার সাথে যুক্ত থাকে associated তাই গর্ভাবস্থায় মহিলাদের ডায়াবেটিসের জন্য পরীক্ষা করা উচিত।
ভ্রূণের জন্য জড়িত

জিডিএম শিশুর জন্য ফলস্বরূপ হতে পারে, যথা ভ্রূণের ফ্লোওপ্যাথি। ডায়াবেটিক ফেটোপ্যাথি আল্ট্রাসাউন্ড ব্যবহার করে নির্ণয় করা হয়, এই শর্তটি সনাক্ত করার পরে, সিজারিয়ান বিভাগ দ্বারা সরবরাহ করা প্রয়োজনীয়। ডায়াবেটিক ভ্রূণপ্যাথি দ্বারা চিহ্নিত শিশুদের জন্য, নিম্নলিখিত লক্ষণগুলি বৈশিষ্ট্যযুক্ত:
- জন্মের ওজন 4 কেজি ছাড়িয়ে যায়,
- মাথার পরিধিটি পেটের আকারের 2 সপ্তাহ পিছনে,
- subcutaneous চর্বি এর উচ্চারিত বিকাশ,
- তুষারপাতের চর্বি ঘেউ
- শ্বাসকষ্ট
- পেশী হাইপোটেনশন,
- বর্ধিত যকৃত, হৃদয়,
- malformations।
হাইপারগ্লাইসেমিয়া যত দীর্ঘকাল আধিপত্য বিস্তার করবে এবং এর সূচকগুলি তত বেশি হবে, তত বেশি স্পষ্টভাবে ভ্রূণপ্যাথি হবে। এর অর্থ হ'ল কোনও মহিলার ডায়েট অনুসরণ করে রক্তের সুগারকে যথাসম্ভব যত্ন সহকারে নিরীক্ষণ করা উচিত এবং যদি প্রয়োজন হয় তবে নির্দেশ অনুসারে ইনসুলিন ব্যবহার করুন।
গর্ভকালীন ডায়াবেটিস মেলিটাসে সন্তানের জন্ম প্রাকৃতিক জন্মের খালের মধ্য দিয়ে যেতে পারে, তবে উল্লেখযোগ্য ম্যাক্রোসোমিয়া (বড় ভ্রূণ) এবং ডায়াবেটিস মেলিটাসের ক্ষয় সহ সিজারিয়ান বিভাগ দ্বারা সার্জিকাল প্রসবের প্রয়োজন হয় is
কিভাবে চিকিত্সা করা যায়
এই রোগের চিকিত্সার মূল লক্ষ্য হ'ল একটি সাধারণ কার্বোহাইড্রেট বিপাক বজায় রাখা। এটি করার জন্য, আপনি বিভিন্ন পদ্ধতি প্রয়োগ করতে পারেন।
গর্ভবতী শরীরের দিনে 5-6 বার খাওয়া উচিত, যখন পুষ্টির খাওয়ার প্রতিটি খাবারের জন্য সমানভাবে বিতরণ করা উচিত। আপনার ডায়েট থেকে উচ্চ গ্লাইসেমিক ইনডেক্সযুক্ত খাবারগুলি বাদ দেওয়া উচিত, পাশাপাশি জটিল শর্করা কমপক্ষে অর্ধেক ডায়েটে সীমাবদ্ধ করুন to বাকি অর্ধেকটি চর্বি এবং প্রোটিনের মধ্যে সমানভাবে বিতরণ করা উচিত। প্রতিদিনের ক্যালোরি গ্রহণের বিষয়ে পুষ্টিবিদ বা এন্ডোক্রিনোলজিস্টের সাথে আলোচনা করা উচিত।
একটি গুরুত্বপূর্ণ উপাদান হ'ল পানীয় ব্যবস্থা: পানীয়টি পরিষ্কার জল, চিনি ছাড়া চা, চিনি ছাড়া ফলের পানীয়, খনিজ জল হওয়া উচিত। কফি শরীরের দ্বারা তরলগুলির প্রাথমিক ক্ষতির দিকে পরিচালিত করে, কার্বনেটেড পানীয়, চিনিযুক্ত তরল রক্তের গ্লুকোজ বাড়ায় যা পচনশীলতার বিকাশের সাথে পরিপূর্ণ।
শারীরিক ক্রিয়াকলাপ

শারীরিক ক্রিয়াকলাপ গর্ভাবস্থায় উচ্চ রক্তে শর্করাকে হ্রাস করতে সহায়তা করে, কারণ তারা বিপাককে ত্বরান্বিত করে এবং টিস্যু অক্সিজেনেশন বৃদ্ধি করে। একই সময়ে, গ্লাইকোজেন গ্রহণের কারণে উচ্চ রক্তে শর্করার পরিমাণ হ্রাস হয় এবং চর্বি জমা হওয়ার সাথে লড়াইও হয়, যা গর্ভবতী মহিলা এবং ভ্রূণের অবস্থাও সহজ করে তোলে।
এটি মনে রাখা উচিত যে প্রশিক্ষণ দিয়ে নিজেকে ক্লান্ত করাও বিপজ্জনক, কারণ হাইপোগ্লাইসেমিক অবস্থার বিকাশের ঝুঁকি রয়েছে যা আপনার অবস্থা এবং আপনার সন্তানের অবস্থা উভয়কেই নেতিবাচক প্রভাব ফেলবে। এবং এটির পরে, গ্লাইসেমিয়া ক্ষতিপূরণ বাড়ানোর বিষয়ে নিশ্চিত। শারীরিক ক্রিয়াকলাপের মোডটি উপস্থিত চিকিত্সকের সাথে আরও ভালভাবে সমন্বিত হয়।
প্রয়োজনীয় ইনসুলিন
সঠিকভাবে ব্যবহৃত হলে ইনসুলিন একেবারে নিরাপদ। এটি আসক্তি নয়, সুতরাং, প্রসবের পরে এটি বাতিল করা হয়, যদি না চিনি বাড়তে থাকে।
এটি ডায়েটে পরিবর্তন এবং পর্যাপ্ত শারীরিক ক্রিয়াকলাপ কোনও ইতিবাচক ফলাফল দেয় না এমন ক্ষেত্রে এটি নির্ধারিত হয়। তবে এটি কেবলমাত্র সেই ক্ষেত্রেই নির্ধারিত হয় যেখানে মহিলার অবস্থার সত্যই এটি প্রয়োজন হয়।
যদি গর্ভাবস্থায় চিনি উন্নত হয়, এবং চিকিত্সকরা ইনসুলিন থেরাপি লিখে দেন, আপনার এটি অস্বীকার করা উচিত নয়। এছাড়াও, এই ভয়াবহ ওষুধ সম্পর্কে আপনার কল্পকাহিনী যেমন শোনা উচিত নয়। আপনি যদি ডোজটি সঠিকভাবে গণনা করেন এবং ডাক্তারের সমস্ত পরামর্শ অনুসরণ করেন তবে কোনও সমস্যা দেখা দেবে না।
ইনসুলিন থেরাপির অন্যতম প্রধান শর্ত হ'ল দৈনিক এবং বিশেষ ক্ষেত্রে দিনে বেশ কয়েকবার গ্লাইসেমিয়া নিয়ন্ত্রণ করা। এটি কিছুটা অস্বস্তির কারণ হতে পারে, তবে অন্য একটি বিকল্প কেবল উপস্থিত নেই। আপনি মিটারটি ব্যবহার করতে পারেন, এটি প্রাপ্ত সমস্ত ফলাফল মনে রাখে, এর পরে চিকিত্সাটি সংশোধন করার জন্য তাদের অবশ্যই ডাক্তারের কাছে দেখাতে হবে।
জিডিএম এর লক্ষণ
এই রোগের লক্ষণবিদ্যা সাধারণ ডায়াবেটিস মেলিটাস থেকে আলাদা নয়, যদিও কখনও কখনও এটি প্রায় অসম্পূর্ণ হতে পারে। তাই গর্ভবতী মহিলারা প্রায়শই রক্ত এবং মূত্র পরীক্ষা করে থাকেন। রোগের প্রাথমিক সনাক্তকরণ সমস্যাটি দ্রুত মোকাবেলায় সহায়তা করে। সর্বোপরি, যদি প্রসবের পরে গর্ভকালীন ডায়াবেটিস সাধারণত চলে যায় এবং মহিলা একটি সাধারণ জীবনযাপন করেন, তবে গর্ভাবস্থায় সুপ্ত ডায়াবেটিস (ম্যানিফেস্ট) সাধারণ টাইপ 1 বা টাইপ 2 ডায়াবেটিসে পরিণত হতে পারে।

আপনাকে নিম্নলিখিত লক্ষণগুলিতে মনোযোগ দিতে হবে:
1. শুকনো মুখ।
2. মূত্রাশয়টির ঘনত্ব এবং ঘন প্রস্রাবের পূর্ণতা বোধ।
3. দ্রুত ক্লান্তি এবং অবসাদ একটি ধ্রুবক অনুভূতি।
৪. ক্ষুধার তীব্র অনুভূতি, তবে ওজনে তীব্র হ্রাস বা বিপরীতভাবে, শরীরের ওজনের তীব্র বৃদ্ধি হতে পারে।
৫. পেরিনিয়ামে চুলকানি হতে পারে।
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিস মেলিটাসের লক্ষণগুলি যেমন তালিকা থেকে দেখা যায়, খুব স্পষ্ট নয়, তাই এটি নিরাপদে খেলে চিকিত্সকের সাথে পরামর্শ করা ভাল।
মহিলাদের জন্য জিডিএমের বিপদ
যদি ডায়াবেটিসকে সময়মতো ক্ষতিপূরণ না দেওয়া হয় তবে গর্ভাবস্থা মায়ের জন্য বিভিন্ন জটিলতা নিয়ে যেতে পারে। ঘন ঘন মূত্রনালীর সংক্রমণ উপস্থিত থাকে, জেস্টোসিস বিকাশ ঘটে, যা থেকে দেহের রক্তনালীগুলি ভোগে এবং এটি ভ্রূণের অপুষ্টি হতে পারে।
ফলস্বরূপ পলিহাইড্রমনিয়গুলি কিডনির কার্যকারিতা প্রভাবিত করতে পারে, প্রদাহজনক প্রক্রিয়া তৈরি করে। দৃষ্টি ভুগছে। কখনও কখনও কেটোসায়ানোসিস হয় যা দেহের বিষক্রিয়ার দিকে পরিচালিত করে। একটি অবিচ্ছিন্ন গ্লুকোজ স্তর জেনিটাল ট্র্যাক্টের সংক্রমণ ঘটায়, যা পরবর্তীকালে ভ্রূণে সংক্রামিত হয়।

অতিরিক্ত ওজনযুক্ত গর্ভবতী মহিলাদের মধ্যে অ্যাডিপোজ টিস্যুগুলির প্রাধান্যের কারণে, শরীরের প্রতিরোধ ক্ষমতা ব্যবস্থার কোষ দ্বারা উত্পাদিত সাইটোকাইনের স্তর ব্যাহত হয়। তাদের নিয়ন্ত্রণের লঙ্ঘন দেহে প্রচুর বিপাকীয়, ভাস্কুলার এবং প্রদাহজনক প্রতিক্রিয়া বাড়ে।
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিস মেলিটাস এবং অ্যাডিপোজ টিস্যুতে সংশ্লেষিত সাইটোকাইনগুলি প্রদাহ জিনের অত্যধিক প্রকাশের কারণ ঘটায়। এটি অকাল বিতরণ বা শল্য চিকিত্সার (সিজারিয়ান বিভাগ) এর ফলস্বরূপ।
ভ্রূণের জটিলতা
ভ্রূণের বিকাশের প্রাথমিক পর্যায়ে গর্ভকালীন ডায়াবেটিস (গর্ভবতী মহিলাদের মধ্যে ডায়াবেটিস মেলিটাস) বিভিন্ন ত্রুটি দেখা দিতে পারে। সর্বোপরি, শিশু গ্লুকোজ আকারে খাদ্য গ্রহণ করে তবে তিনি এখনও ইনসুলিন উত্পাদন করেন না, যেহেতু অগ্ন্যাশয় এখনও তৈরি হয়নি, এবং তিনি মায়ের কাছ থেকে পর্যাপ্ত পরিমাণে গ্রহণ করেন না। এটি শক্তির অভাব সৃষ্টি করে এবং শিশুর অঙ্গগুলির অনুন্নত দিকে পরিচালিত করে।
পরবর্তীকালে, পরবর্তী তারিখে, যখন সন্তানের নিজস্ব অগ্ন্যাশয় হয়, তখন এটি তার শরীর এবং মায়ের দ্বিগুণ পরিমাণে ইনসুলিন উত্পাদন শুরু করে। এটি হাইপারিনসুলিনেমিয়ার দিকে পরিচালিত করে, অ্যাসিফিক্সিয়াকে হুমকি দেয়, এটি হ'ল সন্তানের শ্বাসযন্ত্রের কার্য লঙ্ঘন a অ্যামনিয়োটিক তরল বিপুল পরিমাণে উপস্থিতির কারণে শিশুর শ্বাসকষ্টও হয়।
রক্তে গ্লাইসেমিয়ার মাত্রায় ঘন ঘন পরিবর্তন শিশুর মস্তিষ্কে অপুষ্টি হতে পারে, যা তার মানসিক বিকাশকে ধীর করে দেবে। অতিরিক্ত চিনি যখন ইনসুলিনের সংস্পর্শে আসে তখন তারা ফ্যাট ডিপোজিটে পরিণত হয়, তাই বাচ্চারা খুব বড় হয়ে জন্মায়, ফেটোপ্যাথিতে ভুগছেন।
ভ্রূণের ভ্রোপ্যাথি
গর্ভকালীন ডায়াবেটিস মেলিটাসের সাথে, গর্ভবতী শিশুরা এই রোগের বৈশিষ্ট্যযুক্ত চেহারা নিয়ে জন্মগ্রহণ করে। প্রথমত, তাদের একটি খুব বড় ওজন হয়, কখনও কখনও 6 কেজিরও বেশি পৌঁছায়। তথাকথিত পেটেকিয়াল ফুসকুড়ির তলদেশে রক্তক্ষরণের উপস্থিতিগুলির কারণে ত্বকের একটি নীল বর্ণ রয়েছে। দেহে প্রচুর পরিমাণে গ্রীস উপস্থিত থাকে। মুখটি অদ্ভুত এবং পুরো শরীর ফুলে যায়, দেহে অ্যাডিপোজ টিস্যু অতিরিক্ত জমার উপস্থিতির কারণে। নবজাতকের শরীরে প্রশস্ত কাঁধ এবং ছোট অঙ্গ রয়েছে।

জন্মের সময়, সার্ফ্যাক্ট্যান্টের সংশ্লেষণের ফুসফুস এবং প্রথম শ্বাসকে সোজা করার সাথে জড়িত এর ফুসফুসে একটি ঘাটতি রয়েছে। জীবনের প্রথম ঘন্টাগুলিতে, অস্থায়ী স্টপ থেকে শুরু করে শ্বাসকষ্ট হওয়া পর্যন্ত শ্বাসকষ্টগুলি সম্ভব।
ডায়াবেটিক ফেটোপ্যাথিতে, কোনও শিশু লিভারের প্যাথলজির কারণে জন্ডিস বিকাশ করে এবং চিকিত্সা পদ্ধতিতে চিকিত্সা প্রয়োজন। এছাড়াও, যখন একজন গর্ভবতী মহিলার কাছ থেকে জিডিএম জন্মগ্রহণ করে তখন ক্রিয়াকলাপ, পেশী টোন এবং একটি চুষে পড়া প্রতিবিম্ব প্রথম দিকে কমে যেতে পারে। কখনও কখনও কাঁপতে কাঁপতে কাঁপতে অস্থির ঘুম হয়।
ফেটোপ্যাথির সাথে জন্মগ্রহণকারীদের মধ্যে রক্ত পরীক্ষায় লোহিত রক্তকণিকা, হিমোগ্লোবিনের মাত্রা এবং কম গ্লাইসেমিয়া দেখা যায়।
ফেটোপ্যাথি চিকিত্সা
যেহেতু নবজাতকের মধ্যে চিনির স্তর হ্রাস পেয়েছে, হাইপোগ্লাইসেমিয়া এড়ানোর জন্য, আপনাকে জন্মের আধ ঘন্টা পরে 5% গ্লুকোজ দ্রবণ প্রবর্তন করতে হবে। এই জাতীয় একটি শিশু প্রতি দুই ঘন্টা খাওয়ানো হয়। দুধের অভাব সহ, মায়েরা শ্রমের ক্ষেত্রে অন্যান্য মহিলাদের কাছ থেকে প্রকাশিত দুধ ব্যবহার করেন।
প্রতিবন্ধী শ্বাসযন্ত্রের ক্রিয়াকলাপের ক্ষেত্রে কৃত্রিম ফুসফুসের বায়ুচলাচল সম্পাদন করা হয়। যদি প্রয়োজন হয় তবে সার্ফ্যাক্ট্যান্ট পরিচালিত হয়, যা শিশুর ফুসফুস প্রথম শ্বাস এবং খোলার জন্য প্রয়োজনীয়। স্নায়ুতন্ত্রের ব্যাধিগুলির জন্য, ক্যালসিয়াম এবং ম্যাগনেসিয়ামের প্রশাসন নির্ধারিত হয়।
ত্বকের কুঁচক এবং চোখের স্ক্লেরাকে অতিবেগুনী বিকিরণের সাথে চিকিত্সা করা হয়। প্রক্রিয়া চলাকালীন চোখগুলি একটি ব্যান্ডেজ দিয়ে coveredাকা থাকে। সম্ভাব্য পোড়া এড়াতে প্রক্রিয়াটি চিকিত্সকরা সাবধানতার সাথে পর্যবেক্ষণ করেছেন।
যাতে শিশু এ জাতীয় রোগে আক্রান্ত না হয় এবং সুস্থভাবে জন্মগ্রহণ করে, গর্ভকালীন ডায়াবেটিসে আক্রান্ত একজন মা (ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলা) অবশ্যই তার রক্তে শর্করাকে কমাতে প্রয়োজনীয় পরীক্ষা করতে হবে, একটি ডায়েট অনুসরণ করবেন, তারপরে এই জাতীয় সমস্যা ছাড়াই বাচ্চা জন্মগ্রহণ করবে।
জিডিএমের নির্ণয়
রোগের লক্ষণগুলি জেনে, প্রথম লক্ষণ বা সন্দেহের সময়ে একজন মহিলার চিকিত্সা স্ত্রীরোগ বিশেষজ্ঞের সাথে পরামর্শ করা উচিত। আঙুল বা শিরা থেকে রক্ত পরীক্ষা করা প্রয়োজন হবে। খালি পেটে একটি বিশ্লেষণ নেওয়া হয়, যার জন্য আপনাকে নিজেকে খাদ্য, ক্রিয়াকলাপে বা স্নায়বিক হওয়ার ক্ষেত্রে সীমাবদ্ধ করার প্রয়োজন হয় না, ফলস্বরূপ সন্দেহজনক হতে পারে।
এছাড়াও, গর্ভাবস্থার প্রথম দিকে, আপনি একটি বিশেষ গ্লুকোজ লোড সহ সুপ্ত ডায়াবেটিস মেলিটাসের বিশ্লেষণ নিতে পারেন। এটি শরীরে কার্বোহাইড্রেট বিপাকের লঙ্ঘন সনাক্ত করতে সহায়তা করবে। পরীক্ষাটি খালি পেটেও করা হয়। প্রথমবার রক্ত গ্রহণের পরে, আপনাকে 75 মিলি বিশুদ্ধ স্থির জলে মিশ্রিত গ্লুকোজ বা নিয়মিত চিনিযুক্ত একটি দ্রবণ পান করতে হবে। 2 ঘন্টা পরে, দ্বিতীয় রক্ত পরীক্ষা দেওয়া হয়।
পরের বার তারা পরে গর্ভাবস্থায় (24-28 তম সপ্তাহ) গ্লুকোজ স্তর পরীক্ষা করে। এই সময়কালে, হরমোনের মাত্রা বৃদ্ধি পায়।
গর্ভকালীন ডায়াবেটিসের জন্য চিকিত্সা
প্রথমত, গর্ভবতী মহিলাদের অতিরিক্ত পাউন্ড থাকা উচিত তাদের সাথে লড়াই শুরু করা উচিত। একটি সক্রিয় জীবনধারা এবং একটি ভাল নকশাযুক্ত ডায়েট এটি মোকাবেলা করতে সহায়তা করবে।

ক্রমাগত রক্তে শর্করার মাত্রা পর্যবেক্ষণ করুন। খালি পেটে এবং খাবারের ২ ঘন্টা পরে পরিমাপ করুন। দিনে মাত্র 4 বার। কেটোন বডি পরীক্ষা করার জন্যও মূত্র পরীক্ষা করা উচিত। রক্তচাপ নিরীক্ষণ করতে ভুলবেন না।
সেই বিরল ক্ষেত্রে যখন পুষ্টিকে সাধারন করে গ্লাইসেমিক ক্ষতিপূরণ হয় না, তখন ডাক্তার ইনসুলিন থেরাপি নির্ধারণ করেন। গর্ভাবস্থায়, চিনি-হ্রাসকারী ওষুধের ব্যবহার contraindication হয়, তাই গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের চিকিত্সা ইনসুলিন ইনজেকশন দ্বারা বাহিত হয়। আল্ট্রাসাউন্ড ডায়াগনস্টিক্সের ইঙ্গিত অনুসারে 2 সপ্তাহের ডায়েট কোনও ইতিবাচক ফল দেয় না বা ভ্রূণের ভোগের উপস্থিতিতে উপস্থিতি দেয় শুধুমাত্র সেই ক্ষেত্রেই অ্যাপয়েন্টমেন্ট দেওয়া হয়। প্রসবের পরে, তাদের জন্য প্রয়োজনীয়তা অদৃশ্য হয়ে যায়।
জিডিএমের জন্য পুষ্টি
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের ডায়েটকে আমূল পর্যালোচনা করতে হবে। অতিরিক্ত ওজন হওয়ায় ইনসুলিনের প্রতিরোধ ক্ষমতা হ্রাস পায়। তবে সন্তানের জন্ম দেওয়ার সময় একটি মহিলার জন্য শক্তি এবং অতিরিক্ত শক্তি প্রয়োজন। অতএব, মা এবং ভ্রূণ উভয়কেই শরীরের জন্য প্রয়োজনীয় পুষ্টি সরবরাহ করতে হবে। তবে খাবারের ক্যালোরি সামগ্রীগুলি উল্লেখযোগ্যভাবে হ্রাস করা দরকার।
গর্ভাবস্থার পুরো সময়কালের জন্য, কোনও মহিলা 10 থেকে 15 কেজি পর্যন্ত ওজন বাড়ায়। আপনি প্রতিদিন ক্যালোরি গ্রহণের পরিমাণ গণনা করতে পারেন। পুরো শস্যযুক্ত খাবারের প্রস্তাব দেওয়া হয়। নরমোগ্লাইসেমিয়ায় কম কার্বযুক্ত ডায়েটের প্রয়োজন হয়, তবে গর্ভাবস্থায় শরীরের সত্যিকার অর্থে কার্বোহাইড্রেট প্রয়োজন, এগুলি ছাড়া কেটোন মৃতদেহের গঠন শুরু হবে, যা অনাগত সন্তানের উপর নেতিবাচক প্রভাব ফেলে।
উল্লেখযোগ্যভাবে কেবল তথাকথিত দ্রুত কার্বোহাইড্রেটগুলি হ্রাস করুন (বা তাদের পুরোপুরি ত্যাগ করুন)। এর মধ্যে রয়েছে চিনি এবং মধু, সংরক্ষণ এবং কেক, রস এবং মিষ্টি ফল (ডুমুর, কলা, পার্সিম্যানস, আম, খেজুর), বেরি, বিশেষত আঙ্গুর এবং কিসমিস। যদি আপনি সত্যিই মিষ্টি কিছু চান - তবে আপনি সর্বদা এমন কিছু চান যা অসম্ভব - তবে গর্ভাবস্থায় এটি চিনির বিকল্পগুলির সাথে প্রতিস্থাপন করা নিষিদ্ধ। আপনি মাঝে মাঝে ফ্রুক্টোজ ব্যবহার করতে পারেন তবে এটি যদি ময়দার পণ্য হয় যেমন ওয়েফলস বা ফ্রুকটোজের সাথে প্যাস্ট্রি হয় তবে এটি বর্জন করা ভাল। ময়দা এবং এতগুলি কার্বোহাইড্রেটের কারণে।
গ্লাইসেমিক ইনডেক্সযুক্ত কার্বোহাইড্রেটগুলি পাউরুটি, আলু, সিরিয়াল, সুজি এবং ভাত খাওয়ার ক্ষেত্রেও পাওয়া যায়। সাধারণভাবে, গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের ডায়েট তাদের ডায়েটের যথার্থতার জন্য আগ্রহী ব্যক্তিদের জন্য স্বাভাবিক স্বাস্থ্যকর খাবারের চেয়ে খুব বেশি আলাদা নয়। এটি একটি সাধারণ স্বাস্থ্যকর খাবার, একেবারে সবার জন্য উপকারী।
কোনও অবস্থাতেই তাত্ক্ষণিক খাবার, 1 মিনিটের জন্য স্যুপ, সিরিয়াল এবং ব্যাগগুলিতে নুডলস, ম্যাসড পাউডার খাবেন না। ব্যাগে কার্বনেটেড মিষ্টি জল এবং রস পান করবেন না। এছাড়াও, আপনি সসেজ এবং সসেজ খেতে পারবেন না।
ডায়েট খাবার কীভাবে রান্না করবেন?
গর্ভকালীন ডায়াবেটিস মেলিটাস সহ গর্ভবতী মহিলাদের মধ্যে, পশুর চর্বি ব্যবহারের পরামর্শ দেওয়া হয় না। শুকরের মাংস এবং মেষশাবকের মতো চর্বিযুক্ত মাংসগুলিকে খাদ্যতালীর মাংসের সাথে প্রতিস্থাপন করা যেতে পারে: গরুর মাংস, ভিল স্বল্প ফ্যাটযুক্ত সামুদ্রিক মাছ এবং মাংস বেকড, স্টিম, সিদ্ধ করা যেতে পারে। গাজরের যোগের সাথে ভিলের বাষ্পের কাটলেটগুলি পুরোপুরি পুরোপুরি প্রতিস্থাপন করে, একটি প্যানে ভাজা।

লার্জকে উদ্ভিজ্জ তেল, ভেজিটেবল সালাদ দিয়ে মেয়োনেজ বা ফ্যাটযুক্ত টকযুক্ত ক্রিমের পরিবর্তে জলপাই তেল pourেলে কটেজ পনির এবং কেফির কেবল কম ফ্যাট আকারে কিনুন। আলুর বিরল অন্তর্ভুক্তির সাথে উদ্ভিজ্জ খাবারগুলি অভ্যস্ত করুন Get শাকসবজিগুলি স্টুয়েড, সিদ্ধ, ডাবল বয়লারে রান্না করা যায়, চুলায় এবং গ্রিলে বেক করা যায়।
মাংসের থালা থেকে গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিস দিয়ে কী করা যেতে পারে? কোনও চর্বিযুক্ত মাংস এবং অফাল, তবে মাংস এবং মাছগুলি চুলায় রান্না করতে খুব সুস্বাদু, শাকসব্জি দিয়ে বেকড। এবং অবশ্যই, কোনও ক্ষেত্রে আপনার ভাজা, মশলাদার, নোনতা, ধূমপান করা, মশলাদার খাওয়া উচিত নয়। মশলা এবং কেচাপগুলি কোনও ভাল কিছুতে নেতৃত্ব দেয় না।
অল্প পরিমাণে খাওয়া যেতে পারে
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের ডায়েট নিম্নলিখিত পণ্যগুলি ব্যবহারের অনুমতি দেয় তবে কেবলমাত্র ছোট অংশে:
- রাই রুটি
- টক ফল যেমন কমলা, চেরি, আপেল, লেবু,
- মুরগী বা কোয়েল ডিম,
- দুরুম গম পাস্তা,
- সূর্যমুখী বীজ
- বীট এবং মটর, মসুর,
- মাখন,
- বাদাম,
- ফ্রুক্টোজ-ভিত্তিক মিষ্টি এবং চকোলেট,
- বেরি টক জাতীয় হতে পারে যেমন ব্লুবেরি, স্ট্রবেরি, কারেন্টস, গুজবেরি।
বেসিক গ্রাহক পণ্য
গর্ভকালীন ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাদের মেনুর ভিত্তিতে শাকসব্জী হওয়া উচিত: শসা এবং টমেটো, গাজর এবং জুচিনি, পার্সলে, ডিল, সেলারি, লেটুস, বেগুন, মূলা এবং মূলা। আপনি মাশরুম রান্না করতে পারেন। সালাদগুলির জন্য সূর্যমুখী, কর্ন বা জলপাই তেল ব্যবহার করুন।
মাংসের পণ্যগুলি সেদ্ধ, বেকড এবং বাষ্পযুক্ত আকারে খাওয়া হয় এবং কেবল কম ফ্যাটযুক্ত থাকে। ভিল এবং খরগোশ, হাঁস-মুরগি এবং গরুর মাংস, অফাল (গরুর মাংসের লিভার এবং জিহ্বা), আপনি লিভারকে মুরগী করতে পারেন। মাছের মধ্যে, কেবল সামুদ্রিক লো-ফ্যাটই উপযুক্ত। উদাহরণস্বরূপ, ফ্লাউন্ডার, পার্চ, নোটোথেনিয়া, হ্যাক, কড। আপনি বিভিন্ন সীফুড করতে পারেন: চিংড়ি, ঝিনুক, স্কুইড, কাঁকড়া। নদী মাছের মধ্যে, কেবল ক্যাটফিশই করবে।

গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের ডায়েটে মেনুতে কম ফ্যাটযুক্ত গাঁজানো দুধের পণ্যও অন্তর্ভুক্ত থাকতে পারে। কেফির এবং কুটির পনির কম ফ্যাট (0% ফ্যাট) হওয়া উচিত, দুধ কখনও কখনও কেনা যায় তবে কেবল 1%। একটি উদ্ভিজ্জ ঝোল উপর স্যুপে বাটওয়েট এবং ওটস (ওটমিল) যোগ করা যায়।
কীভাবে খাব?
গর্ভবতী গর্ভকালীন ডায়াবেটিসের মেনুটি নিয়মিত বিরতিতে প্রধান খাবার এবং হালকা স্ন্যাক্স থেকে বিভিন্ন অংশে বিভক্ত করা উচিত।
প্রাতঃরাশের জন্য আপনার 40% পর্যন্ত কার্বোহাইড্রেট খেতে হবে। বিছানায় যাওয়ার আগে শেষ সন্ধ্যায় জলখাবারে অল্প পরিমাণে কার্বোহাইড্রেট থাকা উচিত। খাবার এড়িয়ে চলা শক্তভাবে নিরুৎসাহিত করা হয়। আপনাকে প্রতিদিন 1.5 লিটার বিশুদ্ধ জল পান করতে হবে।
যদি সকালে বমি বমি ভাব আপনাকে বিরক্ত করে তবে আপনি আরও কিছুটা শুয়ে থাকতে চান, তবে বিছানার পাশের বিছানার টেবিলে শোবার আগে কয়েকটি কুকি রাখুন, অদ্বিতীয় ফ্রুটোজ ক্র্যাকার। আরও কিছু ভাল লাগার জন্য কয়েক টুকরো চিবানো যথেষ্ট।
আপনার ভিটামিন এবং খনিজ সরবরাহ পুনরায় পূরণ করে ভিটামিন কমপ্লেক্স গ্রহণ করার প্রয়োজন সম্পর্কে আপনারও একজন ডাক্তারের সাথে পরামর্শ করতে হবে।
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিসের ডায়েটে বাধ্যতামূলকভাবে দৈনিক ফাইবার গ্রহণ (20 থেকে 35 গ্রাম পর্যন্ত) অন্তর্ভুক্ত। এটি সিরিয়াল, পাস্তা, পুরো শস্যের রুটি, শাকসবজির অংশ। এই খাবারগুলিতে প্রচুর পরিমাণে ভিটামিন এবং খনিজ থাকে।
শারীরিক অনুশীলন
গর্ভবতী মহিলাদের মতে, গর্ভকালীন ডায়াবেটিস মায়ের স্বাস্থ্য বা শিশুর স্বাস্থ্যের ক্ষেত্রে জটিলতা সৃষ্টি করবে না, যদি রক্তে চিনির ডায়েট এবং নিয়ন্ত্রণের পাশাপাশি স্বাস্থ্যকর জীবনযাপন বজায় থাকে। অনেক গর্ভবতী মহিলা তাদের অবস্থাটিকে একটি রোগ হিসাবে উপলব্ধি করে এবং বেশিরভাগ দিন বিছানায় শুয়ে থাকেন। তবে এটি ভুল।

একটি সক্রিয় জীবনধারা ইনসুলিনের প্রভাব উন্নত করে। অবসর সময়ে হাঁটা, তাজা বাতাসে হাঁটা, গর্ভাবস্থার বিভিন্ন সময়কালের জন্য ডিজাইন করা বিশেষ ব্যায়ামগুলির একটি সেট - এই সবগুলি কেবল স্থূল মহিলাদের ওজন হ্রাস করতে সহায়তা করে না, তবে পালমোনারি বায়ুচলাচলকেও উন্নত করে, বিকাশকারী দেহে প্রয়োজনীয় অক্সিজেন সরবরাহ করে।
মনে রাখার একমাত্র বিষয়টি হল যে মহিলা নিজেই তার সুস্থতা নিয়ন্ত্রণ করতে হবে। যদি নাড়িটি লক্ষণীয়ভাবে ত্বরান্বিত হয় বা নীচের পিছনে বা পেটে টানা ব্যথা থাকে তবে জিমন্যাস্টিকগুলি তত্ক্ষণাত বন্ধ হয়ে যায়। আপনার এও মনে রাখতে হবে যে কোনও চাপ চাপানো এবং লাফানোতে পাওয়ার লোড সহ কোনও অনুশীলন কঠোরভাবে নিষিদ্ধ।
যদি চিকিত্সক ইনসুলিন থেরাপি নির্ধারণ করেন, যা গ্লাইসেমিয়ার মাত্রা হ্রাস করে, তবে শারীরিক ক্রিয়াকলাপের সময় এটি সমালোচনামূলকভাবে হ্রাস পেতে পারে, তাই প্রশিক্ষণের জন্য আপনাকে একটি স্যান্ডউইচ বা কিছু ফল যেমন একটি আপেল নেওয়া দরকার। আপনার একটি নির্ধারিত খাবার (কোনও ওয়ার্কআউটের আগে বা পরে) এড়ানো উচিত নয়।
প্রসবের পরে, সুরক্ষার কারণে, যাতে গর্ভকালীন ডায়াবেটিসটি স্বাভাবিক না হয়, আপনার এন্ডোক্রাইনোলজিস্ট এবং স্ত্রীরোগ বিশেষজ্ঞের দ্বারা নজরদারি করা উচিত, ওজন নিরীক্ষণ করা উচিত, স্বাস্থ্যকর ডায়েট অনুসরণ করা অবিরত রাখুন। আপনার যদি গর্ভনিরোধক প্রয়োজন হয় তবে আপনার ডাক্তারের সাথে পরামর্শ করুন, কারণ তাদের মধ্যে বেশিরভাগই গ্লুকোজের মাত্রা বৃদ্ধির কারণ হতে পারে।
নবজাতকের ডায়াবেটিক ফ্যালোপ্যাথির নির্ণয় এবং চিকিত্সা


যে কোনও মহিলার যেকোন ধরণের ডায়াবেটিস মেলিটাসে ভুগছেন এবং মা হতে চান তার অবশ্যই অনাগত সন্তানের বিকাশে প্রসবোত্তর জটিলতা এবং বিচ্যুতিগুলির উচ্চ ঝুঁকির কথা মনে রাখা উচিত। এই রোগের অনিয়ন্ত্রিত কোর্সের এই বিপজ্জনক পরিণতির মধ্যে একটি হ'ল ভ্রূণ-ভ্রূণপ্যাথি এবং নবজাতকের ডায়াবেটিক ফেনোপ্যাথি।
প্যাথলজির লক্ষণসমূহ
ডায়াবেটিক ভ্রূণপ্যাথি সহ শিশুরা প্রায়শই গর্ভে দীর্ঘস্থায়ী হাইপোক্সিয়া অনুভব করে।
প্রসবের সময়, তারা শ্বাসকষ্টের হতাশা বা শ্বাসকষ্ট অনুভব করতে পারে।
এই জাতীয় শিশুদের একটি স্বতন্ত্র বৈশিষ্ট্য ওজন বেশি বিবেচনা করা হয়। প্রাক অকাল ভ্রূণের ক্ষেত্রে এর মান সময়মত জন্ম নেওয়া সন্তানের ওজন থেকে পৃথক হয় না।
জন্মের মুহুর্তের প্রথম ঘন্টাগুলিতে একটি শিশুতে নিম্নলিখিত রোগগুলি দেখা যায়:
- পেশী স্বন হ্রাস
- চোষা প্রতিবিম্বের অত্যাচার,
- হাইপার্যাকটিভিটির সময়কালের সাথে হ্রাস ক্রিয়াকলাপের বিকল্প।
- ম্যাক্রোসোমিয়া - ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের ওজন 4 কেজির বেশি হয়,
- ত্বক এবং নরম টিস্যু ফোলা,
- মাথার পেটের আয়তনের আয়তন (প্রায় 2 সপ্তাহের মধ্যে), ছোট পা এবং বাহুতে অগ্রগতিতে প্রকাশিত অসমাপ্ত আকার,
- ত্রুটিযুক্ত উপস্থিতি,
- অতিরিক্ত মেদ জমে,
- ভ্রূণের মৃত্যুর উচ্চ ঝুঁকি (পেরিনাল),
- উন্নয়নমূলক বিলম্ব, এমনকি গর্ভে প্রকাশিত,
- শ্বাসকষ্ট
- ক্রিয়াকলাপ হ্রাস
- প্রসবের সময় হ্রাস,
- লিভার, অ্যাড্রিনাল গ্রন্থি এবং কিডনি আকারে বৃদ্ধি,
- মাথার আকারের উপরে কাঁধের পরিধি বেশি হওয়া, যা প্রায়শই প্রসবোত্তর আঘাতের কারণ হয়ে থাকে,
- জন্ডিস - এটি শিশুদের শারীরবৃত্তীয় বৈশিষ্ট্যের সাথে সম্পর্কিত নয় এবং জীবনের প্রথম সপ্তাহে এটি পাস করে না। জন্ডিস, যা ফেটোপ্যাথির একটি পটভূমির বিরুদ্ধে বিকশিত হয়েছিল, লিভারে ঘটে যাওয়া প্যাথলজিকাল প্রক্রিয়াগুলির ইঙ্গিত দেয় এবং বাধ্যতামূলক ড্রাগ থেরাপি প্রয়োজন।
এই জটিলতার প্যাথোজেনেসিস হ'ল গর্ভবতী মহিলার ঘন হাইপোগ্লাইসেমিক এবং হাইপারগ্লাইসেমিক অবস্থার, গর্ভকালীন সময়ের প্রথম মাসগুলিতে ঘটে।
প্রাথমিক রোগ নির্ণয়
যে কোনও ধরণের ডায়াবেটিসযুক্ত মহিলাদের গর্ভাবস্থায় নির্ণয়ের বিষয়ে অবহিত করা হয়।
ডায়াবেটিক ফিনোপ্যাথি হিসাবে এই সিদ্ধান্তে নেওয়ার একটি পূর্বশর্ত গর্ভবতী মায়ের চিকিত্সা ইতিহাসে প্রকাশিত প্যাথলজির রেকর্ড হতে পারে।
গর্ভবতী ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাদের মধ্যে, ভ্রোপ্যাথি ব্যবহার করে সনাক্ত করা যায়:
- আল্ট্রাসাউন্ড ডায়াগনস্টিকস (আল্ট্রাসাউন্ড), যা আপনাকে গর্ভে ভ্রূণের বিকাশের প্রক্রিয়াটিকে ট্র্যাক এবং কল্পনা করতে দেয়,
- সিটিজি (কার্ডিওটোকোগ্রাফি),
- ভ্রূণের গর্ভে বিকাশের বায়োফিজিকাল অবস্থার সূচকগুলির অধ্যয়ন অধ্যয়ন, মস্তিষ্কের বিকাশের লঙ্ঘন প্রতিফলিত করে
- doplerometrii,
- প্রস্রাবের নমুনা থেকে প্ল্যাসেন্টাল সিস্টেমের চিহ্নিতকারীগুলিতে রক্ত পরীক্ষা করা হয়, যা ফেটোপ্যাথির তীব্রতা নির্ধারণ করে।
আল্ট্রাসাউন্ডের জন্য ধন্যবাদ কী সনাক্ত করা যায়:
- ম্যাক্রোসোমিয়া লক্ষণ,
- শরীরের ভারসাম্যহীনতা
- টিস্যু ফুলে যাওয়ার লক্ষণগুলি, পাশাপাশি ত্বকের অতিরিক্ত চর্বি অতিরিক্ত জমে থাকা,
- ভ্রূণের মাথার খুলি এবং ত্বকের হাড়ের অঞ্চলে প্রতিধ্বনি-নেতিবাচক অঞ্চল,
- ডাবল মাথা কনট্যুর,
- পলিহাইড্র্যামনিওসের লক্ষণ।
সিটিজি আপনাকে বিশ্রামের সময়, চলাচলের সময়, জরায়ুতে সংকোচনের সময় এবং পরিবেশের প্রভাবের সময়ও হৃদপিণ্ডের সংকোচনের ফ্রিকোয়েন্সি মূল্যায়ন করতে দেয়।
এই অধ্যয়নের ফলাফলের একটি তুলনা এবং আল্ট্রাসাউন্ড ভ্রূণের বায়োফিজিকাল অবস্থার মূল্যায়ন এবং মস্তিষ্কের বিকাশের সম্ভাব্য ব্যাধিগুলি সনাক্ত করতে সক্ষম করে।
- মায়োকার্ডিয়াল সংকোচনের
- নাভির রক্ত প্রবাহ,
- সামগ্রিকভাবে স্নায়ুতন্ত্রের কার্যকারিতা।
গর্ভধারণের প্রাথমিক রোগ নির্ণয়ের প্রতিটি পদ্ধতির ফ্রিকোয়েন্সি গর্ভাবস্থার কোর্সের বৈশিষ্ট্যগুলির পাশাপাশি পূর্ববর্তী গবেষণার ফলাফলগুলির ভিত্তিতে ডাক্তার দ্বারা নির্ধারিত হয়।
প্রসবকালীন চিকিত্সা
নিশ্চিত ডায়াবেটিক ভ্রোপ্যাথি সহ গর্ভবতী মহিলাদের চিকিত্সা নির্ণয়ের ঠিক পরে শুরু হয় begins
গর্ভকালীন সময়ের মধ্যে থেরাপির মধ্যে রয়েছে:
- গ্লাইসেমিয়া পর্যবেক্ষণ, পাশাপাশি রক্তচাপের একটি সূচক,
- চর্বি জন্মের আগে ফ্যাটি এবং উচ্চ-ক্যালোরিযুক্ত খাবারগুলি (প্রতিদিন মোট ক্যালোরি 3000 কিলোক্যালরি অতিক্রম করা উচিত নয়) বাদ দেওয়ার ভিত্তিতে একটি বিশেষ ডায়েট মেনে চলা,
- অতিরিক্ত ভিটামিন কমপ্লেক্সের অ্যাপয়েন্টমেন্ট, যা প্রাথমিক খাবারের সাথে পাওয়া অসম্ভব হলে ট্রেস উপাদানগুলির অভাব পূরণ করতে সহায়তা করে,
- গ্লুকোজ স্তর স্বাভাবিক করতে ইনসুলিন থেরাপি।
এই সুপারিশগুলির বাস্তবায়ন আপনাকে অনাগত সন্তানের উপর এই প্যাথলজির ক্ষতিকারক প্রভাবগুলি হ্রাস করতে দেয়।
গর্ভকালীন ডায়াবেটিসযুক্ত গর্ভবতী মহিলাদের জন্ম তারিখ আল্ট্রাসাউন্ড এবং অতিরিক্ত পরীক্ষার ভিত্তিতে প্রায়শই আগে থেকেই পরিকল্পনা করা হয়।
ভ্রোপ্যাথির লক্ষণ সহ সন্তানের জন্মের সর্বোত্তম সময়কাল 37 সপ্তাহ হিসাবে বিবেচনা করা হয়, তবে অপ্রত্যাশিত পরিস্থিতিতে উপস্থিতিতে এটি সামঞ্জস্য করা যায়।
শ্রমের প্রক্রিয়াতে, চিকিত্সকরা ক্রমাগত গ্লাইসেমিয়ার স্তর পর্যবেক্ষণ করেন। যদি রক্তে পর্যাপ্ত পরিমাণে গ্লুকোজ না থাকে তবে সংকোচনগুলি দুর্বল হয়ে যাবে। এছাড়াও হাইপোগ্লাইসেমিয়ার কারণে কোনও মহিলা চেতনা হারাতে বা কোমায় পড়ে যেতে পারে। প্রসব সময়কালে দীর্ঘায়িত করা উচিত নয়, সুতরাং, যদি 10 ঘন্টার মধ্যে শিশু জন্মগ্রহণ করতে না পারে তবে একজন মহিলাকে সিজারিয়ান বিভাগ দেওয়া হয়।
প্রসবের সময় হাইপোগ্লাইসেমিয়ার লক্ষণ দেখা দিলে আপনার মিষ্টি জল পান করা উচিত। উন্নতির অনুপস্থিতিতে, একজন মহিলাকে অন্তঃসত্ত্বা গ্লুকোজ দ্রবণ দিয়ে ইনজেকশনের ব্যবস্থা করা হয়।
প্রসবোত্তর কারসাজি
এই অবস্থার বৈশিষ্ট্যযুক্ত জটিলতাগুলির সাথে হাইপোগ্লাইসেমিয়ার বিকাশ রোধ করার জন্য জন্মের পরে ভ্রোপ্যাথির বহিরাগত একটি শিশুকে একটি গ্লুকোজ দ্রবণ (5%) দিয়ে ইনজেকশনের ব্যবস্থা করা হয়।
শিশুকে বুকের দুধ খাওয়ানো প্রতি 2 ঘন্টা অন্তর বাহিত হয়। অগ্ন্যাশয়ে উত্পাদিত ইনসুলিন এবং গ্লুকোজের অভাবের মধ্যে ভারসাম্য পূরণ করতে এটি প্রয়োজনীয়।
শ্বাসের অভাবে, শিশুটি যান্ত্রিক বায়ুচলাচল (যান্ত্রিক বায়ুচলাচল) এর সাথে সংযুক্ত থাকে এবং সার্ফ্যাক্ট্যান্ট অতিরিক্তভাবে পরিচালিত হয় istered ডাক্তার দ্বারা প্রতিষ্ঠিত ডোজ অনুসারে অতিবেগুনী বিকিরণের প্রভাবে জন্ডিসের প্রকাশগুলি বন্ধ হয়ে যায়।
শ্রমজীবী একজন মহিলা দৈনিক পরিমাণ ইনসুলিন 2 বা 3 বার দ্বারা পরিচালিত হয়। এটি রক্তে গ্লুকোজের পরিমাণ উল্লেখযোগ্যভাবে হ্রাস হওয়ার কারণে ঘটে। যদি গর্ভকালীন ডায়াবেটিস ক্রনিক হয়ে না যায় তবে ইনসুলিন থেরাপি সম্পূর্ণ বাতিল হয়ে যায়। একটি নিয়ম হিসাবে, প্রসবের 10 দিন পরে, গ্লাইসেমিয়ার স্তরটি স্বাভাবিক করে এবং গর্ভাবস্থার আগে যে মানগুলি নিয়েছিল তা গ্রহণ করে।
অনির্ধারিত প্যাথলজির ফলাফল এবং প্রাগনোসিস
নবজাতকের ফ্যাটোপ্যাথি অপরিবর্তনীয় পরিণতি এমনকি মৃত্যুর কারণ হতে পারে।
একটি শিশুর মধ্যে প্রধান জটিলতাগুলি বিকাশ করতে পারে:
- নবজাতক ডায়াবেটিস
- টিস্যু এবং রক্তে অক্সিজেনের অভাব,
- শ্বাস প্রশ্বাসের সংকট সিনড্রোমের প্রকাশ (শ্বাসযন্ত্রের ব্যর্থতা),
- হাইপোগ্লাইসেমিয়া - নবজাতকের ক্ষেত্রে এর লক্ষণগুলি বন্ধ করার সময়োচিত পদক্ষেপের অভাবে মৃত্যু হতে পারে,
- ক্যালসিয়াম এবং ম্যাগনেসিয়ামের অভাবের কারণে খনিজ বিপাকের প্রক্রিয়াগুলিতে লঙ্ঘন, যা বিকাশগত বিলম্বকে উত্সাহিত করতে পারে,
- হৃদযন্ত্র
- 2 ডায়াবেটিস টাইপ করার একটি প্রবণতা রয়েছে,
- স্থূলতা
- পলিসিথেমিয়া (লাল রক্ত কোষের বৃদ্ধি)
গর্ভবতী মহিলাদের গর্ভকালীন ডায়াবেটিস সম্পর্কিত ভিডিও উপাদান এবং এর প্রতিরোধের জন্য সুপারিশগুলি:
এটি বোঝা গুরুত্বপূর্ণ যে ভ্রোপ্যাথির জটিলতাগুলি প্রতিরোধ করতে, পাশাপাশি শিশুকে প্রয়োজনীয় সহায়তা প্রদানের জন্য, গর্ভকালীন ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাদের বিশেষায়িত মেডিকেল সংস্থাগুলিতে পালন করা এবং প্রসব করা প্রয়োজন।
যদি জন্মগত ত্রুটিবিহীন বাচ্চা জন্মগ্রহণ করে, তবে ফেটোপ্যাথির কোর্সের প্রাক্কলন ইতিবাচক হতে পারে। জীবনের 3 মাস শেষে, শিশু সাধারণত পুরোপুরি সুস্থ হয়ে ওঠে। এই শিশুদের মধ্যে ডায়াবেটিসের ঝুঁকি কম, তবে স্থূলত্বের বিকাশের উচ্চ সম্ভাবনা রয়েছে এবং ভবিষ্যতে স্নায়ুতন্ত্রের ক্ষতি হওয়ার সম্ভাবনা রয়েছে।
গর্ভবতী মহিলার চিকিত্সার সমস্ত পরামর্শ এবং সন্তানের জন্মের সময় তার অবস্থার পুরোপুরি নিয়ন্ত্রণের পরিপূর্ণতা আমাদের গর্ভবতী মা এবং তার শিশু উভয়ের পক্ষে একটি অনুকূল ফলাফলের পূর্বাভাস দিতে দেয়।
প্রস্তাবিত অন্যান্য সম্পর্কিত নিবন্ধ
ভ্রূণ ডায়াবেটিক ফেওপ্যাথি: লক্ষণ, কীভাবে চিকিত্সা করা যায়

প্রতিবন্ধী গ্লুকোজ বিপাকজনিত মহিলাদের গর্ভাবস্থায় অবিচ্ছিন্ন চিকিত্সা তদারকি করা প্রয়োজন, যেহেতু একটি শিশুর উচ্চ রক্তে শর্করার কারণে একাধিক প্যাথলজগুলি ঘটতে পারে, কখনও কখনও জীবনের সাথে বেমানান হয়।গর্ভস্থ ভ্রূণপ্যাথিতে শিশুর অত্যধিক ওজনের কারণে অঙ্গগুলির জন্মগত জন্মগত অসুস্থতা, গর্ভে শ্বাসকষ্ট এবং তত্ক্ষণাত জন্মের পরে অকাল জন্ম এবং ট্রমা অন্তর্ভুক্ত থাকে।
ভ্রোপ্যাথির কারণ হ'ল টাইপ 1 ডায়াবেটিস, গর্ভকালীন ডায়াবেটিস, বিপাকের প্রাথমিক পরিবর্তন - প্রতিবন্ধী গ্লুকোজ সহনশীলতা এবং এই রোগের পুনর্জীবনের প্রবণতা এবং টাইপ 2 ডায়াবেটিসকে বিবেচনা করে। মাত্র এক শতাব্দী আগে, ডায়াবেটিসে আক্রান্ত মেয়েরা কেবল উর্বর বয়সে বাঁচেনি।
এমনকি ইনসুলিন প্রস্তুতির আগমনের পরেও বিশ জন মহিলার মধ্যে একজনই গর্ভবতী হতে পারে এবং সফলভাবে একটি শিশু জন্ম নিতে পারে, উচ্চ ঝুঁকির কারণে, চিকিত্সকরা গর্ভপাতের জন্য জোর দিয়েছিলেন। ডায়াবেটিস মেলিটাস কার্যত মহিলাকে মা হওয়ার সুযোগ থেকে বঞ্চিত করে।
এখন, আধুনিক ওষুধের জন্য ধন্যবাদ, রোগের পর্যাপ্ত ক্ষতিপূরণ সহ একটি সুস্থ বাচ্চা হওয়ার সম্ভাবনা প্রায় 97%।
ডায়াবেটিক ফেনোপ্যাথি কী?
ডায়াবেটিক ফেটোপ্যাথিতে এমন প্যাথলগুলি অন্তর্ভুক্ত থাকে যা মায়ের স্থির বা পর্যায়ক্রমিক হাইপারগ্লাইসেমিয়ার কারণে ভ্রূণের মধ্যে ঘটে। যখন ডায়াবেটিস থেরাপি অপর্যাপ্ত, অনিয়মিত বা এমনকি অনুপস্থিত থাকে তবে বাচ্চার মধ্যে বিকাশের ব্যাধিগুলি ইতিমধ্যে 1 ম ত্রৈমাসিক থেকে শুরু হয়।
গর্ভাবস্থার ফলাফল ডায়াবেটিসের সময়কালের উপর নির্ভর করে না।
এর ক্ষতিপূরণের ডিগ্রি, চিকিত্সার সময়োপযোগী সংশোধন, সন্তানের জন্মের সময় হরমোন এবং বিপাকীয় পরিবর্তনগুলি বিবেচনায় নেওয়া, গর্ভধারণের সময় ডায়াবেটিসের জটিলতা এবং সহজাত রোগগুলির উপস্থিতি অত্যন্ত গুরুত্বপূর্ণ।
একজন দক্ষ ডাক্তার দ্বারা বিকাশ করা গর্ভাবস্থার জন্য সঠিক চিকিত্সার কৌশলগুলি আপনাকে একটি স্থিতিশীল সাধারণ রক্তের গ্লুকোজ - রক্তে শর্করার আদর্শ অর্জন করতে দেয়। এক্ষেত্রে কোনও শিশুর ডায়াবেটিক ভ্রোপ্যাথি সম্পূর্ণ অনুপস্থিত বা স্বল্প পরিমাণে পরিলক্ষিত হয়।
যদি কোনও গুরুতর অন্তঃসত্ত্বা ত্রুটি না থাকে তবে জন্মের পরপরই সময়োচিত থেরাপি অপ্রতুল ফুসফুসের বিকাশ সংশোধন করতে পারে, হাইপোগ্লাইসেমিয়া দূর করতে পারে।
সাধারণত, ডায়াবেটিক ভ্রোপ্যাথির একটি হালকা ডিগ্রি সহ শিশুদের রোগগুলি নবজাতকের পিরিয়ড (জীবনের প্রথম মাস) শেষে শেষ হয়।
যদি হাইপারগ্লাইসেমিয়া প্রায়শই গর্ভাবস্থায় ঘটে, কেটোসিডোসিসের সাথে স্বল্প বিকল্প চিকিত্সা করা হয়, তবে নবজাতকের অভিজ্ঞতা হতে পারে:
- ওজন বৃদ্ধি
- শ্বাসকষ্ট
- বর্ধিত অভ্যন্তরীণ অঙ্গ
- ভাস্কুলার সমস্যা
- চর্বি বিপাক ব্যাধি,
- কশেরুকা, টেলবোন, উরুর হাড়, কিডনি, এর অনুপস্থিতি বা অনুন্নত
- হার্ট এবং মূত্রনালীর ত্রুটি
- স্নায়ুতন্ত্রের গঠনের লঙ্ঘন, সেরিব্রাল গোলার্ধগুলি।
অসম্পৃক্ত ডায়াবেটিস মেলিটাসযুক্ত মহিলাদের ক্ষেত্রে, গর্ভকালীন সময়ে, গুরুতর গেসোটোসিস পরিলক্ষিত হয়, জটিলতার তীব্র অগ্রগতি হয়, বিশেষত নেফ্রোপ্যাথি এবং রেটিনোপ্যাথি, কিডনি এবং জন্মের খালের ঘন ঘন সংক্রমণ, হাইপারটেনসিভ সংকট এবং স্ট্রোক অত্যন্ত সম্ভবত হয়।
প্রায়শই হাইপারগ্লাইসেমিয়া দেখা দেয়, গর্ভপাত হওয়ার ঝুঁকি বেশি - প্রাথমিক পর্যায়ে গড়ের তুলনায় 4 গুণ বেশি। প্রায়শই, অকাল প্রসব শুরু হয়, মৃত শিশু হওয়ার ঝুঁকি 10% বেশি থাকে।
মূল কারণ
যদি মায়ের রক্তে চিনির অতিরিক্ত পরিমাণ থাকে তবে এটি ভ্রূণেও লক্ষ্য করা যায়, যেহেতু গ্লুকোজ প্লাসেন্টায় প্রবেশ করতে পারে। তিনি অবিচ্ছিন্নভাবে তার বিদ্যুতের প্রয়োজনের চেয়ে অতিরিক্ত পরিমাণে শিশুকে প্রবেশ করে। একসাথে সুগার, অ্যামিনো অ্যাসিড এবং কেটোন দেহ প্রবেশ করে।
অগ্ন্যাশয় হরমোন (ইনসুলিন এবং গ্লুকাগন) ভ্রূণের রক্তে স্থানান্তরিত হয় না। এগুলি কেবল গর্ভাবস্থার 9-12 সপ্তাহ থেকে শিশুর দেহে উত্পাদিত হতে শুরু করে।
সুতরাং, প্রথম 3 মাস অঙ্গপ্রত্যঙ্গ এবং তাদের বৃদ্ধি কঠিন পরিস্থিতিতে ঘটে: গ্লুকোজ শর্করা টিস্যু প্রোটিন, মুক্ত র্যাডিক্যালগুলি তাদের গঠনকে ব্যহত করে, কেটোনেস গঠনকারী জীবকে বিষ দেয়। এই সময়েই হৃদয়, হাড় এবং মস্তিষ্কের ত্রুটিগুলি গঠিত হয়েছিল।
যখন ভ্রূণ তার নিজস্ব ইনসুলিন উত্পাদন শুরু করে, তখন এর অগ্ন্যাশয় হাইপারট্রোফাইয়েড হয়ে যায়, অতিরিক্ত ইনসুলিনের কারণে স্থূলত্বের বিকাশ ঘটে এবং লেসিথিন সংশ্লেষণ প্রতিবন্ধক হয়।
| ডায়াবেটিসে ফেটোপ্যাথির কারণ | নবজাতকের উপর নেতিবাচক প্রভাব |
| হাইপারগ্লাইসেমিয়া | গ্লুকোজ অণুগুলি প্রোটিনের সাথে বাঁধতে সক্ষম হয়, যা তাদের কাজগুলি লঙ্ঘন করে। জাহাজগুলিতে উচ্চ রক্তে শর্করার তাদের স্বাভাবিক বৃদ্ধি রোধ করে এবং পুনরুদ্ধার প্রক্রিয়াটিকে বাধা দেয়। |
| অতিরিক্ত ফ্রি র্যাডিকেল | ভ্রূণের অঙ্গ ও ব্যবস্থা রাখার সময় বিশেষত বিপজ্জনক - প্রচুর পরিমাণে মুক্ত র্যাডিক্যাল টিস্যুর স্বাভাবিক কাঠামো পরিবর্তন করতে পারে। |
| হাইপারিনসুলিনেমিয়া গ্লুকোজ গ্রহণের পরিমাণ বাড়ার সাথে মিশ্রিত করে | নবজাতকের শরীরের ওজন বৃদ্ধি, অতিরিক্ত হরমোনের কারণে বৃদ্ধি বৃদ্ধি, ক্রিয়ামূলক অপরিচ্ছন্নতা সত্ত্বেও অঙ্গগুলির পরিমাণে বৃদ্ধি। |
| লিপিড সংশ্লেষণে পরিবর্তন | নবজাতক সঙ্কটের সিন্ড্রোম - ফুসফুসের অ্যালভিওলি সংযুক্তির কারণে শ্বাস প্রশ্বাসের ব্যর্থতা। এটি সার্ফ্যাক্ট্যান্টের অভাবের কারণে ঘটে - এটি এমন একটি পদার্থ যা ফুসফুসকে ভিতরে থেকে রেখায়। |
| ketoacidosis | টিস্যু, লিভার এবং কিডনি হাইপারট্রফিতে বিষাক্ত প্রভাব। |
| ড্রাগ ওভারডোজ কারণে হাইপোগ্লাইসেমিয়া | ভ্রূণের পুষ্টি সরবরাহের অপ্রতুলতা। |
| মাতৃ অ্যাঞ্জিওপ্যাথি | ভ্রূণের হাইপোক্সিয়া, রক্তের সংমিশ্রণে পরিবর্তন - লাল রক্তকোষের সংখ্যা বৃদ্ধি। প্ল্যাসেন্টাল অপ্রতুলতার কারণে বিলম্বিত বিকাশ। |
লক্ষণ ও ভ্রূণচিকিত্সার লক্ষণ
নবজাতকের মধ্যে ডায়াবেটিক ভ্রোপ্যাথি চাক্ষুষভাবে পরিষ্কারভাবে দেখা যায়, এই জাতীয় শিশুরা স্বাস্থ্যকর বাচ্চাদের থেকে উল্লেখযোগ্যভাবে পৃথক। এগুলি আরও বড়: 4.5-5 কেজি বা তারও বেশি, উন্নত সাবকুটেনিয়াস ফ্যাটযুক্ত একটি বৃহত পেট, প্রায়শ ফোলা, চাঁদযুক্ত আকৃতির মুখ, সংক্ষিপ্ত গলায় with
প্লাসেন্টা হাইপারট্রোফাইডও হয়। সন্তানের কাঁধগুলি মাথার চেয়ে অনেক প্রশস্ত, শরীরের তুলনায় অঙ্গগুলি ছোট বলে মনে হয়। ত্বক লাল হয়, একটি নীল বর্ণের সাথে, একটি ফুসকুড়ির সাথে সাদৃশ্যযুক্ত ছোট ছোট রক্তক্ষরণ প্রায়ই দেখা যায়।
নবজাতকের সাধারণত চুলের অত্যধিক বৃদ্ধি থাকে, এটি প্রচুর পরিমাণে গ্রীসের সাথে লেপযুক্ত।
নিম্নলিখিত লক্ষণগুলি জন্মের পরেও দেখা দিতে পারে:
- ফুসফুস সোজা করতে পারে না এই কারণে শ্বাসযন্ত্রের ব্যাধিগুলি। পরবর্তী সময়ে, শ্বাসযন্ত্রের গ্রেফতার, শ্বাসকষ্ট, ঘন ঘন জোরে শ্বাস ছাড়াই সম্ভব।
- লিভার ডিজিজের লক্ষণ হিসাবে নবজাতকের জন্ডিস। শারীরবৃত্তীয় জন্ডিসের বিপরীতে, এটি নিজে থেকে পাস করে না তবে চিকিত্সা প্রয়োজন।
- গুরুতর ক্ষেত্রে, পায়ের অনুন্নতি, নিতম্ব এবং পায়ের স্থানচ্যুতি, নিম্নের উগ্রগুলির সংমিশ্রণ, যৌনাঙ্গে অস্বাভাবিক কাঠামো, মস্তিষ্কের অনুন্নত কারণে মাথার আয়তনের হ্রাস লক্ষ্য করা যায়।
চিনি গ্রহণ এবং অতিরিক্ত ইনসুলিনের হঠাৎ বন্ধ হওয়ার কারণে নবজাতক হাইপোগ্লাইসেমিয়া বিকাশ করে। শিশুটি ফ্যাকাশে হয়ে যায়, তার পেশীর স্বর হ্রাস পায়, তারপরে ক্র্যাম্প শুরু হয়, তাপমাত্রা এবং চাপ কমে যায়, হার্ট ব্যর্থতা সম্ভব.
প্রয়োজনীয় ডায়াগনস্টিক্স
মাতৃ হাইপারগ্লাইসেমিয়া এবং ডায়াবেটিস মেলিটাসের উপস্থিতির তথ্যের ভিত্তিতে গর্ভাবস্থায় ডায়াবেটিক ভ্রোপ্যাথির নির্ণয় করা হয়। ভ্রূণের রোগগত পরিবর্তনগুলি আল্ট্রাসাউন্ড দ্বারা নিশ্চিত করা হয় by
1 ম ত্রৈমাসিকের মধ্যে একটি আল্ট্রাসাউন্ড প্রকাশিত ম্যাক্রোসোমিয়া (সন্তানের উচ্চতা এবং ওজন বৃদ্ধি), প্রতিবন্ধী শরীরের অনুপাত, লিভারের বৃহত আকার, অতিরিক্ত অ্যামনিয়োটিক তরল।
2 য় ত্রৈমাসিকের মধ্যে, আল্ট্রাসাউন্ডের সাহায্যে স্নায়ুতন্ত্র, হাড়ের টিস্যু, হজম এবং মূত্র অঙ্গ, হৃদয় এবং রক্তনালীগুলির ত্রুটিগুলি সনাক্ত করা সম্ভব।
গর্ভাবস্থার 30 সপ্তাহ পরে, আল্ট্রাসাউন্ড শিশুর মধ্যে edematous টিস্যু এবং অতিরিক্ত ফ্যাট দেখতে পারে।
ডায়াবেটিসে আক্রান্ত গর্ভবতী মহিলাকেও বেশ কয়েকটি অতিরিক্ত অধ্যয়ন নির্ধারিত করা হয়:
- ভ্রূণের বায়োফিজিক্যাল প্রোফাইল এটি সন্তানের ক্রিয়াকলাপ, তার শ্বাস প্রশ্বাসের গতিবিধি এবং হার্টের হারের স্থিরতা। ভ্রোপ্যাথির সাথে, শিশুটি আরও সক্রিয়, ঘুমের ব্যবধানগুলি স্বাভাবিকের চেয়ে কম, 50 মিনিটের বেশি নয়। হৃদস্পন্দন ঘন এবং দীর্ঘায়িত ধীর গতি হতে পারে।
- doplerometrii হৃৎপিণ্ডের কার্যকারিতা, ভ্রূণের জাহাজগুলির অবস্থা, নাড়ির রক্তের প্রবাহের পর্যাপ্ততা মূল্যায়ন করার জন্য 30 সপ্তাহে নিয়োগ দেওয়া হয়।
- ভ্রূণের সিটিজি দীর্ঘ সময় ধরে উপস্থিতি এবং হৃদস্পন্দনের মূল্যায়ন করতে হাইপোক্সিয়া সনাক্ত করুন।
- রক্ত পরীক্ষা করা গর্ভবতী মহিলার হরমোন প্রোফাইল নির্ধারণ করতে প্রতি 2 সপ্তাহে 2 ত্রৈমাসিকের সাথে শুরু করা।
একটি নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির রোগ নির্ণয় শিশুর উপস্থিতি এবং রক্ত পরীক্ষা থেকে প্রাপ্ত ডেটাগুলির ভিত্তিতে করা হয়: লাল রক্তকণিকার একটি বর্ধিত সংখ্যা এবং ভলিউম, হিমোগ্লোবিনের একটি বর্ধিত স্তর, চিনির মধ্যে একটি ড্রপ ২.২ মিমোল / এল এবং জন্মের ২- 2 ঘন্টা পরে কম থাকে।
এর পরিণতি কী?
ডায়াবেটিক ভ্রোপ্যাথি সহ নবজাতকদের মধ্যে যারা জন্মগত ত্রুটিগুলি এড়াতে সক্ষম হন, রোগের লক্ষণগুলি ধীরে ধীরে হ্রাস পেতে থাকে। 2-3 মাসের মধ্যে, এই জাতীয় শিশুকে স্বাস্থ্যকর থেকে আলাদা করা কঠিন। তার আরও ডায়াবেটিস মেলিটাস হওয়ার সম্ভাবনা নেই এবং এটি মূলত কারণে জিনগত কারণশৈশবকালে ভ্রোপ্যাথির উপস্থিতির চেয়ে।
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের প্রায়শই স্থূলত্ব এবং প্রতিবন্ধী লিপিড বিপাকের প্রবণতা থাকে। 8 বছর বয়সে, তাদের দেহের ওজন সাধারণত গড়ের চেয়ে বেশি হয়, তাদের ট্রাইগ্লিসারাইড এবং কোলেস্টেরলের রক্তের মাত্রা আরও উন্নত হয়।
মস্তিষ্কের কর্মহীনতা 30% বাচ্চাদের মধ্যে দেখা যায়, হৃৎপিণ্ড এবং রক্তনালীগুলির পরিবর্তন - অর্ধেক, স্নায়ুতন্ত্রের জখম - 25%।
সাধারণত, এই পরিবর্তনগুলি সর্বনিম্ন, তবে গর্ভাবস্থায় ডায়াবেটিস মেলিটাসের ক্ষুদ্র ক্ষতিপূরণ সহ, গুরুতর ত্রুটিগুলি পাওয়া যায় যার জন্য বারবার অস্ত্রোপচারের হস্তক্ষেপ এবং নিয়মিত থেরাপির প্রয়োজন হয়।
নিবারণ
আপনার গর্ভধারণের ছয় মাস আগে ডায়াবেটিসের সাথে গর্ভাবস্থার জন্য প্রস্তুত করতে হবে। এই সময়ে, রোগের স্থিতিশীল ক্ষতিপূরণ স্থাপন করা, সংক্রমণের সমস্ত দীর্ঘস্থায়ী নিরাময়ের জন্য।
সন্তানের জন্মদানের জন্য প্রস্তুততার একটি চিহ্নিতকারী হ'ল গ্লাইকেটেড হিমোগ্লোবিনের স্বাভাবিক স্তর।
গর্ভধারণের আগে, গর্ভাবস্থায় এবং প্রসবের সময় নরমোগ্লাইসেমিয়া ডায়াবেটিসে আক্রান্ত মায়ের মধ্যে একটি সুস্থ শিশুর জন্মের পূর্বশর্ত।
রক্তে গ্লুকোজ প্রতি 3-4 ঘন্টা পরিমাপ করা হয়, হাইপার- এবং হাইপোগ্লাইসেমিয়া জরুরিভাবে বন্ধ করা হয়। কোনও শিশুর সময়মতো ডায়াবেটিক ভ্রোপ্যাথি সনাক্তকরণের জন্য, প্রাথমিক পর্যায়ে অ্যান্টিয়েটাল ক্লিনিকে নিবন্ধন করা প্রয়োজন, সমস্ত নির্ধারিত অধ্যয়ন করা উচিত।
গর্ভাবস্থায়, একজন মহিলার নিয়মিত শুধুমাত্র স্ত্রীরোগ বিশেষজ্ঞকেই নয়, ওষুধের ডোজটি সামঞ্জস্য করতে একটি এন্ডোক্রিনোলজিস্টও নিয়মিত যান visit
ডায়াবেটিক ফেটোপ্যাথি: বর্তমান প্রমাণ

অন্যান্য অন্তঃস্রাবের রোগের তুলনায় গর্ভবতী মহিলার ডায়াবেটিস ভ্রূণের পক্ষে সবচেয়ে বড় বিপদ ডেকে আনে। নবজাতকের ডায়াবেটিক ভ্রোপ্যাথি ... এই জাতীয় শিশুর সর্বদা বিশেষ মনোযোগ প্রয়োজন।
গর্ভবতী মায়ে রক্তের গ্লুকোজ বৃদ্ধি শিশুর বিকাশে নেতিবাচকভাবে প্রভাবিত করে। আধুনিক চিকিত্সার সমস্ত কৃতিত্ব সত্ত্বেও এই গোষ্ঠীতে অসুস্থতা এবং মৃত্যুর হার বেশি রয়েছে।
এমন ‘নায়ক’ জন্মের আনন্দে?
রোগবিজ্ঞানের বিকাশের দিকে পরিচালিত উপাদানগুলি:
- গর্ভবতী মহিলার রক্তে গ্লুকোজের উচ্চ ঘনত্ব,
- হরমোন পুনর্গঠন,
- প্ল্যাসেন্টার কার্যকরী অপ্রতুলতা।
বাচ্চাটি তার মায়ের সাথে ঘনিষ্ঠভাবে জড়িত
প্ল্যাসেন্টার মাধ্যমে গ্লুকোজ শিশুর রক্তে প্রবেশ করে। অ্যামিনো অ্যাসিডের সক্রিয় পরিবহনও চলছে। ইনসুলিন প্ল্যাসেন্টা অতিক্রম করে না।
গর্ভাবস্থার প্রথম 12 সপ্তাহে, ভ্রূণের অগ্ন্যাশয় সম্পূর্ণরূপে কাজ করতে সক্ষম হয় না। এই পিরিয়ডটি অনাগত সন্তানের বিকাশের জন্য খুব গুরুত্বপূর্ণ। অত্যধিক উচ্চ গ্লুকোজ ঘনত্বের ফলে ত্রুটি (হৃদয়, মেরুদণ্ড, স্নায়ুতন্ত্র) গঠন হতে পারে।
12 তম সপ্তাহ থেকে, ভ্রূণের অগ্ন্যাশয় উচ্চ রক্তে শর্করার প্রতিক্রিয়া হিসাবে সক্রিয়ভাবে ইনসুলিন উত্পাদন শুরু করে। এটি অগ্ন্যাশয় হাইপারট্রফি বাড়ে। ফলাফল জীবনের প্রথম দিনগুলিতে নবজাতকদের মধ্যে মারাত্মক এবং দীর্ঘায়িত হাইপোগ্লাইসেমিয়ার প্রবণতা।
হরমোন এবং বিপাকীয় ব্যাধি ম্যাক্রোসোমিয়া (ভ্রূণের দেহের ওজন বৃদ্ধি) গঠনের দিকে পরিচালিত করে। লেসিথিন সংশ্লেষও ব্যাহত হয়, যা নবজাতকের শ্বাসযন্ত্রের ব্যাধি বিকাশে গুরুত্বপূর্ণ ভূমিকা পালন করে।
গর্ভকালীন ডায়াবেটিস
এটি গর্ভাবস্থার 20 সপ্তাহ পরে বিকশিত হয়। প্লাসেন্টা ল্যাক্টোসোম্যাটোট্রপিন তৈরি করে, একটি হরমোন যা পেরিফেরাল টিস্যুগুলির ইনসুলিনের সংবেদনশীলতা হ্রাস করে। গর্ভাবস্থায় স্থূলত্ব বা বড় ওজন বেড়ে যাওয়া মহিলারা ভোগেন। বোঝা বংশগতিও গুরুত্বপূর্ণ।
গর্ভকালীন ডায়াবেটিস মেলিটাস সহ গর্ভবতী মহিলাদের ভ্রূণের ভ্রূণপ্যাথি 25% ক্ষেত্রে ঘটে। নবজাতকের অবস্থা খুব কমই গুরুতর।
ডায়াবেটিসের সাথে গর্ভাবস্থা এবং প্রসবের জটিলতা
ধ্রুব পর্যবেক্ষণ গুরুত্বপূর্ণ।
- ডায়াবেটিস মেলিটাসের জটিলতার অগ্রগতি (নেফ্রোপ্যাথি, রেটিনোপ্যাথি),
- প্রাথমিক গর্ভপাত,
- মারাত্মক গেসটোসিস,
- হাইপারটেনশন (প্রায়শই প্রিক্ল্যাম্পসিয়া এবং এক্লাম্পসিয়া বাড়ে),
- polyhydramnios,
- ভ্রূণের দীর্ঘস্থায়ী ভ্রূণের হাইপোক্সিয়া,
- রোগ প্রতিরোধ ক্ষমতা হ্রাস সহ দ্বিতীয় সংক্রমণ (কোলপাইটিস, পাইলোনেফ্রাইটিস),
- একটি নবজাতকের মধ্যে জন্মের আঘাত (শিশুর বড় ওজনের কারণে),
- অস্ত্রোপচার সরবরাহের উচ্চ ঝুঁকি (সিজারিয়ান বিভাগ) এবং পোস্টোপারেটিভ জটিলতা,
- স্থির জন্ম, ত্রুটি
- প্রায়শই অকাল জন্ম হয়।
ফেটোপ্যাথি বিকল্প
ক্ষতির ডিগ্রির উপর নির্ভর করে, প্যাথলজিকাল সিন্ড্রোম বিভিন্ন উপায়ে নিজেকে প্রকাশ করে।
ক্লিনিকাল প্রকাশগুলির তীব্রতা গর্ভাবস্থার সময় মায়ের রোগের ফর্ম এবং তার অবস্থার ক্ষতিপূরণের ডিগ্রির উপর নির্ভর করে। টাইপ 1 ডায়াবেটিস বিশেষত বিপজ্জনক।
- হাইপোপ্লাস্টিক বিকল্প। এটি ভাস্কুলার জটিলতা (নেফ্রোপ্যাথি, রেটিনোপ্যাথি) সহ গুরুতর ডায়াবেটিস মেলিটাসের বৈশিষ্ট্য। প্লেসেন্টার ছোট জাহাজের পরাজয়ের একটি পরিণতি, যা অপুষ্টির দিকে পরিচালিত করে। প্রায়শই অন্তঃসত্ত্বা ভ্রূণের মৃত্যু, অপুষ্টি, জন্মগত ত্রুটি রয়েছে।
- হাইপারট্রফিক বিকল্প। এটি উচ্চ হাইপারগ্লাইসেমিয়ার একটি পটভূমির বিরুদ্ধে বিকাশ করে তবে উচ্চারণযোগ্য ভাস্কুলার জটিলতা ছাড়াই। একটি দৈহিক ওজনের একটি অপরিণত শিশুর জন্ম হয়।
চরিত্রগত লক্ষণ
| macrosomia | সন্তানের একটি বড় দেহের ওজন (পূর্ণ-মেয়াদী গর্ভাবস্থায় 4 কেজি উপরে) sub subcutaneous টিস্যুর পরিমাণ বৃদ্ধি। এটি ঘাড়, ট্রাঙ্ক এবং হাতের চর্বিগুলিতে চর্বিযুক্ত ভাঁজগুলির গঠনের দ্বারা উদ্ভাসিত হয় প্রায়শই নবজাতকের ওজন 5 কেজি বা তার বেশি (দৈত্য ফল) পৌঁছে যায়। | দৈত্য |
| উপস্থিতি বৈশিষ্ট্য | এর মধ্যে রয়েছে: |
- চাঁদ আকৃতির মুখ (যেমন দীর্ঘকাল ধরে গ্লুকোকোর্টিকয়েডস পাওয়া রোগীদের মধ্যে),
- ছোট ঘাড়
- "সাঁতার" চোখ
- অনুপাত লঙ্ঘন: দীর্ঘ শরীর, প্রশস্ত কাঁধ, সংক্ষিপ্ত অঙ্গ।
- পাণ্ডুর,
- নীল রঙের রঙিন ত্বকের রঙের সাথে লালচে রঙের,
- hypertrichosis,
- পেশী স্বন এবং শারীরবৃত্তীয় প্রতিচ্ছবি হ্রাস।
- শ্বাসকষ্ট
- সহায়তার পেশীগুলি শ্বাস প্রশ্বাসের অভিনয় (নাকের ডানাগুলির "খেলুন", আন্তঃকোষীয় স্থান এবং স্ট্রেনামের প্রত্যাহার) এর ক্রিয়াকলাপে অংশ নেওয়া,
- সাইয়্যানসিস।
কখনও কখনও গুরুতর শ্বাসযন্ত্রের ব্যর্থতা বিকাশ ঘটে।
- নাইস্ট্যাগমাস, "ভাসমান" চক্ষু চলাচল,
- কাঁপানো কাঁপুনি
- শিশুর আরও উত্তেজনা অলসতার দ্বারা প্রতিস্থাপিত হয়,
- সায়ানোসিস, এপনিয়া,
- বাধা হতে পারে।
ঘন ঘন প্যাথলজি
ডায়াবেটিক এম্ব্রুওফেটোপ্যাথি বাচ্চাদের মধ্যেও পাওয়া যায়:
- জন্মগত ত্রুটি। সর্বাধিক প্রচলিত: হার্টের ত্রুটিগুলি (ইন্টারভেন্ট্রিকুলার সেপটাল ত্রুটি, দুর্দান্ত জাহাজের স্থানান্তর, ওপেন অর্টিক নালী), কেন্দ্রীয় স্নায়ুতন্ত্র (অ্যানেসেফ্লাই), ফাটা ঠোঁট এবং তালু, কিডনির ত্রুটি রয়েছে।
- ক্যালসিয়াম এবং ম্যাগনেসিয়াম রক্তের মাত্রা হ্রাস। এটি বর্ধিত উত্তেজনা, শ্বাসযন্ত্রের ব্যাধি বাড়ে। খিঁচুনির কারণ হতে পারে।
- পলিসিথেমিয়া হল একটি প্যাথোলজিকাল সিনড্রোম যা লাল রক্ত কোষ এবং হিমোগ্লোবিনের বৃদ্ধি দ্বারা চিহ্নিত করা হয়। দীর্ঘস্থায়ী স্ট্রেসের প্রতিক্রিয়াতে লাল রক্ত কোষের বর্ধিত গঠন দ্বারা এটি ব্যাখ্যা করা হয়। ক্লিনিক্যালি ক্রিমসনের ত্বকের রঙ, কার্ডিওভাসকুলার এবং শ্বাসকষ্টজনিত ব্যাধি দ্বারা উদ্ভাসিত।
- জন্ডিস। পলিসিথেমিয়ার সাথে, "অতিরিক্ত" লোহিত রক্ত কণিকা ভেঙে রক্তে বিলিরুবিনের মাত্রা বৃদ্ধি পায়। আকারে অপরিচ্ছন্নতার কারণে যকৃতের মলত্যাগের ক্রিয়াকলাপের অভাবও গুরুত্বপূর্ণ। বিলিরুবিন ত্বকে জমা হয়। রক্তে উচ্চ ঘনত্বের সময় এটি রক্ত-মস্তিষ্কের বাধা প্রবেশ করে এবং মস্তিষ্কের ক্ষতির কারণ হতে পারে।
- জন্মের জখম (সেফলোহোম্যাটমাস, কলারবোন ফ্র্যাকচার)। ভ্রূণের বিশাল আকারের পরিণতি। 5 কেজির বেশি ওজনের বাচ্চার জন্ম অস্ত্রোপচার প্রসবের পরেও অসুবিধা তৈরি করে।
- কেন্দ্রীয় স্নায়ুতন্ত্রের পেরিনেটাল ক্ষয়ক্ষতি। এটি পরবর্তীকালে মোটর দক্ষতা গঠনে বিলম্বের দ্বারা প্রকাশিত হয়।
- বর্ধিত প্লীহা এবং লিভার
আইকটারিক ত্বকের দাগ
মাদার ডায়াবেটিস স্ক্রিনিং পরিকল্পনা
প্রাণঘাতী জটিলতা প্রতিরোধে সহায়তা করে।
- শারীরিক পরামিতিগুলির পরিদর্শন এবং মূল্যায়ন (বৃদ্ধির ওজন এবং পরিমাপ)।
- রক্তের সম্পূর্ণ গণনা, হিমোগ্লোবিন এবং হেমোটোক্রিটের সংকল্প।
- আপনার হার্টের হার এবং শ্বাসকষ্ট ট্র্যাক করুন।
- রক্তের গ্যাসের মূল্যায়ন (প্রাথমিক পর্যায়ে শ্বাসযন্ত্রের ব্যাধিগুলি সনাক্ত করতে সহায়তা করে)।
- বায়োকেমিস্ট্রি: বিলিরুবিন, ইলেক্ট্রোলাইটস।
- জন্ম থেকে প্রতি দুই ঘন্টা পরে রক্তে গ্লুকোজ নিয়ন্ত্রণ করে।
- হার্ট এবং পেটের অঙ্গগুলির আল্ট্রাসাউন্ড।
- শ্বাসযন্ত্রের ব্যাধিগুলির ক্ষেত্রে, বুকের এক্স-রে নির্দেশিত হয়।
ডায়াবেটিসে আক্রান্ত মায়ের কাছ থেকে নবজাতকের পরীক্ষা সর্বদা জরুরিভাবে চালানো হয়! এই জন্য, শিশু একটি বিশেষায়িত বিভাগে স্থানান্তরিত হয়।
সবচেয়ে ছোট জন্য নিরীক্ষণ
বাচ্চাকে কীভাবে সাহায্য করবেন?
নবজাতকের ডায়াবেটিক ভ্রোপ্যাথির জন্মের পরপরই চিকিত্সার যত্ন নেওয়া প্রয়োজন।
- পর্যাপ্ত তাপমাত্রা শর্ত। এই সমস্যাযুক্ত সমস্ত বাচ্চা তাপীয়করণ ব্যবস্থার অপরিপক্কতার কারণে তাপকে খারাপভাবে ধরে রাখে। কখনও কখনও একটি ইনকিউবেটর প্রয়োজন হয়।
- শ্বাসযন্ত্রের ব্যাধিগুলির ক্ষেত্রে অক্সিজেন থেরাপি ব্যবহার করা হয়। গুরুতর শ্বাসযন্ত্রের ব্যর্থতায় যান্ত্রিক বায়ুচলাচল প্রয়োজন।
- রক্তে সুগারকে সাধারণকরণ করুন। যদি মায়ের গুরুতর ডায়াবেটিস মেলিটাস থাকে তবে রক্ত পরীক্ষার ফলাফলের জন্য অপেক্ষা না করেই জন্মের পরপরই 10% গ্লুকোজের একটি সংক্রমণ শুরু হয়।
- বৈদ্যুতিন ব্যাঘাতের সংশোধন। ইনফিউশন থেরাপি ক্যালসিয়াম এবং ম্যাগনেসিয়ামের প্রতিদিনের প্রয়োজনীয়তা এবং সেইসাথে এই রোগীর তাদের অভাব বিবেচনায় নেওয়া হয়।
- জন্ডিসের নিরাময়ে ফোটোথেরাপি ব্যবহার করা হয়।
- জন্মগত ত্রুটি সনাক্তকরণের ক্ষেত্রে, তাদের শল্য চিকিত্সা সংশোধন করা হয়। শিশুর স্থিতিশীলতার পরে।
নার্সিং ইনকিউবেটর ফুসফুসের কৃত্রিম বায়ুচলাচল ডিভাইস শিরা প্রশাসনের প্রয়োজনীয় গতি নিশ্চিত করবে
প্রতিরোধমূলক ব্যবস্থাগুলির মধ্যে গর্ভবতী মহিলাকে পর্যবেক্ষণ করা, ডায়াবেটিসের চিকিত্সা এবং সনাক্তকরণ অন্তর্ভুক্ত।
ডায়াবেটিক ফেনোপ্যাথি। এই কি
ডায়াবেটিক ফেটোপ্যাথি (বা এম্বিওফেটোপ্যাথি) একটি ভ্রূণের প্যাথলজি যা যদি গর্ভাবস্থায় মা ডায়াবেটিসে ভোগেন এবং তার রক্তে শর্করার পরিমাণ ক্রমাগত বেশি থাকে তবে বিকাশ ঘটে।
ডিএফ হ'ল অনাগত সন্তানের অঙ্গে (অগ্ন্যাশয়, কিডনি, ভাস্কুলার সিস্টেম) এর অঙ্গপ্রতিষ্ঠিত ক্রিয়াকলাপ দ্বারা চিহ্নিত করা হয়।
গর্ভাবস্থায় যদি ভ্রূণে ভ্রূণপ্যাথি নির্ণয় করা হয় তবে এটি সিজারিয়ান বিভাগের জন্য একটি ইঙ্গিত।
অনুকূল সরবরাহ অনেকগুলি বিষয়ের উপর নির্ভর করে:
- ডায়াবেটিসের ধরণ
- ডায়াবেটিস জটিলতা
- নির্বাচিত ধরণের চিকিত্সা (ড্রাগ বা না),
- সঠিক গর্ভাবস্থা ব্যবস্থাপনা
- ডায়াবেটিসের ক্ষতিপূরণ ডিগ্রি।
যদি গর্ভাবস্থায় চিনির স্তরটি প্রয়োজনীয় স্তরে বজায় থাকে তবে জটিলতা দেখা দেবে না। যদি গ্লুকোজের মাত্রা পর্যবেক্ষণ না করা হয় তবে হাইপারগ্লাইসেমিয়া ভবিষ্যতের ভ্রূণের স্বাস্থ্যের উপর বিরূপ প্রভাব ফেলবে এবং তফসিলের আগেই এটি সন্তানের জন্ম দেয়।
ডায়াবেটিক ফেটোপ্যাথির লক্ষণ
প্যাথলজির প্রধান লক্ষণগুলি:
- ভ্রূণের শরীরের অতিরিক্ত ফ্যাট,
- ভ্রূণের অনুপাতহীন আকার,
- ম্যাক্রোসোমিয়া (ভ্রূণের ওজন 4 কেজির বেশি),
- উন্নয়ন প্রতিবন্ধী,
- সময়মতো বিতরণ,
- শ্বাসযন্ত্রের ব্যর্থতা
- কার্ডিওম্যাগালি (ভ্রূণের অভ্যন্তরীণ অঙ্গ - কিডনি এবং লিভারের বৃদ্ধি),
- ভ্রূণের প্যাসিভিটি।
ঘন ঘন ক্ষেত্রে দেখা যায় যখন ভ্রূণের মাথাটি তার কাঁধের চেয়ে অনেক ছোট থাকে। এই ঘটনাটি প্রসবের সময় সমস্যা সৃষ্টি করে এবং বেশিরভাগ ক্ষেত্রে মায়ের জন্য আঘাত ব্যতিরেকে যায় না, কারণ সমস্যা ছাড়াই মাথাটি সরানো হয়, তবে কাঁধ দিয়ে সমস্যাগুলি দেখা দেয়। শুরু করার জন্য - প্রথমে তারা প্রায়শই শিশুর ক্ষতির দিকে ভ্রূণের হাত ছেড়ে দেয়।
Macrosomia
ম্যাক্রোসোমি নবজাতকের ডায়াবেটিক ভ্রূণপ্যাথির একটি বৈশিষ্ট্য, যখন শিশুর ভর এবং উচ্চতা স্বাভাবিকের চেয়ে উল্লেখযোগ্যভাবে বেশি থাকে। ভ্রোপ্যাথির সময়, মা এবং শিশুর মধ্যে উপকারী পদার্থের আদান-প্রদান ব্যাহত হয় এবং ভ্রূণের প্রয়োজনীয় উপাদানগুলির অভাব হয়। ফলস্বরূপ - ভ্রূণের ভর বৃদ্ধি এবং বিভিন্ন প্যাথলজির দিকে দিকের দিকে।
অনুশীলনকারীদের মধ্যে সর্বাধিক প্রচলিত মতামত হ'ল গর্ভাবস্থার প্রথম পর্যায়ে হাইপোইনসুলিনেমিয়া এবং হাইপোগ্লাইসেমিয়ায় বিকাশের ক্ষেত্রে ত্রুটি দেখা দেওয়ার মূল কারণ, পাশাপাশি সহজাত প্রতিকূল কারণগুলি:
আমরা আপনাকে পড়তে পরামর্শ দিই: গর্ভবতী মহিলাদের ডায়াবেটিস
- ভাস্কুলার সমস্যা
- লিপিড বিপাক সমস্যা,
- হায়পক্সিয়া।
ম্যাক্রোসোমিয়ার কারণগুলি:
- দুর্বল গর্ভাবস্থা ব্যবস্থাপনা
- মায়ের গর্ভকালীন ডায়াবেটিস,
- ধরণের 1 এবং টাইপ 2 ডায়াবেটিস পচনশীল।
গর্ভবতী মহিলার রক্তের এক আঠালো সংযোগের ক্ষেত্রে, ভ্রূণের অগ্ন্যাশয়গুলি সাধারণ পরিমাণে ইনসুলিনের একটি অতিরিক্ত পরিমাণ সিক্রেট করতে শুরু করে। বাচ্চাকে সরবরাহ করা খুব বেশি গ্লুকোজ দ্রুত সরিয়ে দেয়, তবে শিশুর স্বাভাবিক বিকাশের জন্য একটি নির্দিষ্ট পরিমাণের প্রয়োজন হয় এবং অতিরিক্ত পরিমাণে সমস্ত ইনসুলিন ফ্যাটতে প্রসেস করা হয়, তাই ভর দিয়ে সমস্যা।
অতএব, যদি গ্লিসেমিয়া স্থাপন না করা হয় তবে এটি অতিরিক্ত ফ্যাটি টিস্যু তৈরির ফলে ভ্রূণের স্বাস্থ্যের উপর বিরূপ প্রভাব ফেলবে এবং শিশুর অভ্যন্তরীণ অঙ্গগুলির পাশাপাশি তার দেহের টিস্যুগুলির স্বাভাবিক গঠনকে জটিল করে তুলবে।
আল্ট্রাসাউন্ড দ্বারা কোন সমস্যাগুলি চিহ্নিত করা যায়?
- প্রতিধ্বনি-নেতিবাচক অঞ্চল (খুলির হাড়ের অঞ্চল, পাশাপাশি নবজাতকের ত্বক),
- ২ য় হেড কনট্যুর (তৃতীয় ত্রৈমাসিকের মধ্যে, আদর্শটি 2 মিমি অবধি, 3 মিলিমিটারের বেশি ইতিমধ্যে প্যাথলজি),
- ডাবল কনট্যুর (নরম টিস্যুগুলি ফুলে যাওয়ার কারণে এবং ভ্রূণের অত্যধিক সাবকুটেনিয়াস ফ্যাটযুক্ত হয়ে থাকে),
- macrosomia,
- শিশুর অনুপাতহীন শরীর,
- polyhydramnios।
ভ্রূণের বায়োফিজিকাল পরীক্ষা
এটি ভ্রূণের মস্তিষ্কের রূপকোষের বিকাশের প্যাথলজগুলি সনাক্ত করতে পরিচালিত হয় - এটি ভ্রূণের ক্ষেত্রে সবচেয়ে কঠিন সনাক্তকরণ fication এই অসুস্থতা নির্ণয়ের জন্য, বিকাশকারী শিশুর মোটর ক্রিয়াকলাপের পাশাপাশি হার্টের ছন্দ এবং এর শ্বাস প্রশ্বাসের গতিবিধি পর্যবেক্ষণ করতে ডাক্তারদের কমপক্ষে 90 মিনিটের প্রয়োজন হবে।
ভ্রূণপ্যাথির সনাক্তকরণের সাথে, শিশুর ঘুম 1 ঘন্টা - 50 মিনিটেরও কম হয়, এটি বেশিরভাগ ভ্রূণ একটি সক্রিয় অবস্থায় থাকার কারণে এটি একটি স্বল্প-মেয়াদী ঘুম হিসাবে বিবেচিত হয়। পঞ্চাশ মিনিট ভ্রূণে ধীরে ধীরে হার্টবিট এবং হার্টের হার লক্ষ্য করার জন্য যথেষ্ট হবে।
ডায়াবেটিক ফেটোপ্যাথি চিকিত্সা
পুরো গর্ভাবস্থায়, একজন মহিলার স্বাধীনভাবে গ্লিসেমিয়া, পাশাপাশি রক্তচাপ নিয়ন্ত্রণ করা প্রয়োজন। প্রয়োজনে ইনসুলিন থেরাপি লিখে দিন। প্রতিরোধের জন্য, একজন মহিলার প্রতিদিন তার চিনি স্তর চেক করা উচিত, সময়কাল পরীক্ষা করা উচিত - প্রতি 3 ঘন্টা (4 ঘন্টার বেশি নয়)। গ্লাইসেমিয়ার স্তর সংশোধন করার জন্য, গ্লুকোজ বা ইনুলিন ব্যবহার করা হয় (হাইপোগ্লাইসেমিয়া এড়ানোর জন্য)
একটি গুরুত্বপূর্ণ বিষয় হ'ল ডায়েট। এটি ভারসাম্যপূর্ণ হওয়া উচিত এবং ভ্রূণের পূর্ণ বিকাশের জন্য প্রয়োজনীয় ভিটামিন এবং মাইক্রোইলিমেন্টগুলি অন্তর্ভুক্ত করা উচিত (আপনি অতিরিক্ত অনুমোদিত ফার্মাসি ড্রাগগুলি নিতে পারেন)।
ডায়েট অনুসরণ করে, কোনও মহিলাকে প্রতিদিন 2800–3200 কিলোক্যালরি গ্রহণের পরিমাণ অতিক্রম করা উচিত নয় এবং আপনার ডাক্তারের পরামর্শকে অবহেলা করবেন না।
পুষ্টি হ'ল ন্যূনতম চর্বিযুক্ত খাবার হওয়া উচিত, প্রসবের কাছাকাছি সময়ে, গর্ভবতী মহিলার ডায়েট অবশ্যই সহজে হজমযোগ্য শর্করাযুক্ত খাবারের সাথে পরিবর্তিত হতে হবে।
প্রসবের সময়
প্রাথমিকভাবে, আল্ট্রাসাউন্ডটি কখন নির্ধারণ করা উচিত যখন সর্বোত্তম বিতরণ সময়কাল উপযুক্ত। গর্ভাবস্থার স্বাভাবিক কোর্সে, কোনও জটিলতা ছাড়াই, 37 সপ্তাহে প্রসব আরও অনুকূল হবে।
যদি ভবিষ্যতের মা বা সন্তানের স্বাস্থ্যের হুমকী বা ক্ষতি হ্রাস করার ঝুঁকি থাকে তবে 36 সপ্তাহের আগে সন্তানের জন্ম প্ররোচিত করবে।
প্রয়োজনে, প্রারম্ভিক তারিখগুলি নির্ধারিত হয়, একটি নিয়ম হিসাবে, যখন মায়ের জীবন 100% হুমকী হয়ে থাকে তখন দুর্ভাগ্যক্রমে, এই জাতীয় ক্ষেত্রে, ভ্রূণের জীবন বাঁচানোর বিষয়ে কোনও আলোচনা হয় না।
এই জাতীয় জটিলতার সাথে এই জাতীয় কঠোর ব্যবস্থা নেওয়া হয়:
- জটিল গেসটোসিস,
- polyhydramnios,
- অ্যাঞ্জিওপ্যাথির উপস্থিতি,
- কিডনি ব্যর্থতা
- ডায়াবেটিস নেফ্রোপ্যাথি,
- একটি ক্রমবর্ধমান শিশুর হাইপোক্সিয়া,
- গর্ভের ভিতরে শিশুর জীবনের প্যাথলজি,
- অবিচ্ছিন্নভাবে হাইপারগ্লাইসেমিয়া ইত্যাদি
প্রসবের সময় গ্লাইসেমিয়া ট্র্যাক করা একটি আবশ্যক এবং আবশ্যক।
জরায়ু প্রাচীর সংকীর্ণ হওয়ার সময়, দেহ বরং একটি বৃহত পরিমাণে গ্লুকোজ গ্রহণ করে এবং রক্তে শর্করার মাত্রা কম হলে, জন্মদানকারী মহিলার প্রায় কোনও শক্তি থাকবে না, যা জন্মকে উল্লেখযোগ্যভাবে জটিল করে তুলবে, এই সময়টিতে সচেতনতা হ্রাস হওয়ার উচ্চ সম্ভাবনা থাকে, বা আরও খারাপ হয় - এর মধ্যে পড়ে হাইপোগ্লাইসেমিক কোমা
বিতরণ সময় 8-10 ঘন্টা অতিক্রম করা উচিত নয়। এই ক্ষেত্রে, অ্যান্টিবায়োটিকের সাথে ড্রাগ চিকিত্সার পরে, সফল ভ্রূণের নিষ্কাশনের একমাত্র বিকল্প সিজারিয়ান বিভাগ।
যদি প্রসবের বিলম্ব হয়, তবে বিশেষজ্ঞরা গর্ভবতী মহিলার মধ্যে কেটোসিডোসিস গঠনের রোধ করার জন্য সোডা এর সমাধানটি ইনজেকশন করা জরুরি বলে মনে করেন।
টক্সিকোসিসের সাথে, প্রসবের সময়, সোডা এনেমা এবং অক্সিজেন ইনহেলেশনগুলির একটি অনিবার্য সমাধান হবে।
যেসব মহিলার জন্ম দেওয়া কোনও মহিলার হাইপোগ্লাইসেমিয়ার লক্ষণ রয়েছে, তাদের অবশ্যই দ্রুত কার্বোহাইড্রেট দিয়ে বন্ধ করা উচিত। সাধারণত এটি চিনির সাথে জল পান করে, প্রতি 100 মিলি পানিতে 1 টেবিল চামচ অনুপাতের মধ্যে, যদি এটি সাহায্য না করে তবে গ্লুকোজ দ্রবণ (5%) শিরা থেকে ড্রপ ইনস্টল করুন।
প্রসবের পরে
হাইপোগ্লাইসেমিয়া এবং এটিজনিত অন্যান্য জটিলতার বিকাশ এড়াতে, জন্ম দেওয়ার পরে আধ ঘন্টা পরে, গ্লুকোজ (5%) এর একটি দ্রবণ নবজাতকের কাছে পরিচালিত হয়। প্রতি 2 ঘন্টা অন্তর, শিশুকে বুকের দুধ খাওয়ানো প্রয়োজন।
এই ঘটনাটি প্রায়শই নবজাতকদের মধ্যে লক্ষ্য করা যায়, এটি মায়ের কাছ থেকে রক্তে গ্লুকোজের স্বাভাবিক নিয়ম বন্ধ করার সাথে জড়িত এবং মায়ের দুধ এই অবস্থাটি প্রতিরোধ করতে সক্ষম, যেহেতু এটি সম্পূর্ণরূপে প্রয়োজনীয় পুষ্টিগুলির সাথে সম্পৃক্ত।
গর্ভাবস্থায় গর্ভকালীন ডায়াবেটিস কীভাবে ঘটে?
মহিলা শরীরে গর্ভাবস্থায়, কেবল কোনও হরমোনীয় তীব্র ঘটনা ঘটে না, পুরো হরমোনাল ঝড় হয় এবং এই ধরনের পরিবর্তনের পরিণতিগুলির মধ্যে একটি হ'ল প্রতিবন্ধী গ্লুকোজ সহনশীলতা - কেউ শক্তিশালী, কেউ দুর্বল। এর অর্থ কী? রক্তে শর্করার মাত্রা বেশি (স্বাভাবিকের উপরের সীমা থেকেও বেশি), তবে ডায়াবেটিস মেলিটাস নির্ণয়ের জন্য এখনও পর্যাপ্ত নয়।
গর্ভাবস্থার তৃতীয় ত্রৈমাসিতে, নতুন হরমোনের পরিবর্তনের ফলে গর্ভকালীন ডায়াবেটিস বিকাশ হতে পারে। তার সংঘটিত হওয়ার প্রক্রিয়াটি নিম্নরূপ: গর্ভবতী মহিলাদের অগ্ন্যাশয় রক্ত অন্যান্য সংখ্যার তুলনায় 3 গুণ বেশি ইনসুলিন তৈরি করে - যাতে রক্তে চিনির মাত্রায় নির্দিষ্ট হরমোনের ক্রিয়াটি ক্ষতিপূরণ দেয়।
যদি তিনি হরমোনের ক্রমবর্ধমান ঘনত্বের সাথে এই ফাংশনটি মোকাবেলা করেন না, তবে গর্ভাবস্থায় গর্ভকালীন ডায়াবেটিসের মতো জিনিস রয়েছে।
গর্ভাবস্থায় গর্ভকালীন ডায়াবেটিসের ঝুঁকির গ্রুপ
কিছু ঝুঁকিপূর্ণ কারণ রয়েছে যা গর্ভাবস্থায় কোনও মহিলার গর্ভকালীন ডায়াবেটিস হওয়ার সম্ভাবনা বাড়ায়। যাইহোক, এই সমস্ত কারণগুলির উপস্থিতি গ্যারান্টি দেয় না যে তবুও ডায়াবেটিস ঘটবে - ঠিক যেমন এই প্রতিকূল কারণগুলির অনুপস্থিতি এই রোগের বিরুদ্ধে 100% সুরক্ষার নিশ্চয়তা দেয় না।
- গর্ভাবস্থার আগে কোনও মহিলার শরীরের অতিরিক্ত ওজন পরিলক্ষিত হয় (বিশেষত যদি ওজনটি 20% বা তার বেশি বেড়ে যায়),
- জাতীয়তা। দেখা যাচ্ছে যে কয়েকটি জাতিগত গোষ্ঠী রয়েছে যেখানে গর্ভকালীন ডায়াবেটিস অন্যদের তুলনায় অনেক বেশি দেখা যায়। এর মধ্যে রয়েছে কৃষ্ণাঙ্গ, হিস্পানিক, স্থানীয় আমেরিকান এবং এশিয়ানরা,
- প্রস্রাব পরীক্ষা থেকে উচ্চ চিনির মাত্রা
- প্রতিবন্ধী গ্লুকোজ সহনশীলতা (যেমন আমরা উল্লেখ করেছি, চিনির মাত্রা স্বাভাবিকের চেয়ে বেশি তবে ডায়াবেটিস নির্ণয়ের জন্য পর্যাপ্ত নয়),
- বংশগতি। ডায়াবেটিস একটি গুরুতর উত্তরাধিকার সূত্রে প্রাপ্ত রোগ, এটির ঝুঁকি বাড়তে থাকে যদি আপনার লাইনের নিকটতম পরিবারের কেউ ডায়াবেটিস ছিলেন,
- বড় (4 কেজির বেশি) সন্তানের পূর্বের জন্ম,
- একটি স্থায়ী সন্তানের আগের জন্ম,
- পূর্ববর্তী গর্ভাবস্থায় আপনার ইতিমধ্যে গর্ভকালীন ডায়াবেটিস ধরা পড়েছে,
- উচ্চ জল, এটি খুব বেশি অ্যামনিয়োটিক জল।
গর্ভকালীন ডায়াবেটিসের নির্ণয়
যদি আপনি ঝুঁকিপূর্ণ গোষ্ঠীর সাথে সম্পর্কিত বেশ কয়েকটি লক্ষণগুলির সাথে নিজেকে খুঁজে পান তবে আপনার ডাক্তারকে এ সম্পর্কে অবহিত করুন - আপনাকে অতিরিক্ত পরীক্ষা করার পরামর্শ দেওয়া যেতে পারে।
কোনও খারাপ জিনিস যদি না পাওয়া যায় তবে আপনি অন্য সমস্ত মহিলার সাথে অন্য একটি বিশ্লেষণও করতে পারেন।
বাকি সবাই এর মধ্য দিয়ে যায় স্ক্রিনিং পরীক্ষা গর্ভাবস্থার 24 থেকে 28 তম সপ্তাহের মধ্যে গর্ভকালীন ডায়াবেটিসের জন্য
এটা কীভাবে হবে? আপনাকে "ওরাল গ্লুকোজ সহনশীলতা পরীক্ষা" নামে একটি বিশ্লেষণ করতে বলা হবে। আপনার 50 গ্রাম চিনিযুক্ত একটি মিষ্টিযুক্ত তরল পান করতে হবে। 20 মিনিটের পরে আরও কম মনোরম মঞ্চ হবে - শিরা থেকে রক্ত নেওয়া।
আসল বিষয়টি হ'ল 30-60 মিনিটের পরে এই চিনিটি দ্রুত শোষিত হয়, তবে স্বতন্ত্র ইঙ্গিতগুলি পৃথক হয় এবং চিকিত্সকরা এটির জন্য আগ্রহী। সুতরাং, তারা মিষ্টি দ্রবণটি বিপাক করতে এবং গ্লুকোজ শুষে নিতে শরীর কতটা সক্ষম তা আবিষ্কার করে।
ইভেন্ট "বিশ্লেষণ ফলাফল" কলামে ফর্মের মধ্যে 140 মিলিগ্রাম / ডিএল (7.7 মিমোল / লি) বা তারও বেশি একটি চিত্র রয়েছে, এটি ইতিমধ্যে উচ্চ স্তর। আপনার জন্য আরও একটি বিশ্লেষণ করা হবে, তবে এবার - বেশ কয়েক ঘন্টা উপবাসের পরে।
গর্ভকালীন ডায়াবেটিসের জন্য চিকিত্সা
ডায়াবেটিস রোগীদের জন্য, খোলামেলাভাবে বলতে গেলে, জীবন চিনি নয় - আক্ষরিক এবং রূপকভাবে উভয়ই। তবে কীভাবে এবং কঠোরভাবে চিকিত্সা নির্দেশাবলী অনুসরণ করেন তা জানলে এই রোগটি নিয়ন্ত্রণ করা যায়।
সুতরাং, গর্ভাবস্থায় হিস্টোলজিকাল ডায়াবেটিস মোকাবেলায় কী সাহায্য করবে?
- ব্লাড সুগার নিয়ন্ত্রণ। এটি দিনে 4 বার করা হয় - খালি পেটে এবং প্রতিটি খাবারের 2 ঘন্টা পরে। আপনার অতিরিক্ত চেকের প্রয়োজনও হতে পারে - খাওয়ার আগে,
- মুত্র। কেটোন মৃতদেহগুলি এতে উপস্থিত হবে না - তারা নির্দেশ করে যে ডায়াবেটিস নিয়ন্ত্রণ করা হয় না,
- ডাক্তার আপনাকে বলবে এমন একটি বিশেষ ডায়েটের সাথে সম্মতি। আমরা নীচে এই প্রশ্নটি বিবেচনা করব,
- ডাক্তারের পরামর্শে যুক্তিসঙ্গত শারীরিক কার্যকলাপ,
- শরীরের ওজন নিয়ন্ত্রণ
- প্রয়োজন অনুযায়ী ইনসুলিন থেরাপি। এই মুহুর্তে, গর্ভাবস্থায়, কেবলমাত্র ইনসুলিনকে অ্যান্টিডায়াবেটিক ড্রাগ হিসাবে ব্যবহার করার অনুমতি দেওয়া হয়,
- রক্তচাপ নিয়ন্ত্রণ।
গর্ভকালীন ডায়াবেটিসের জন্য ডায়েট
যদি আপনি গর্ভকালীন ডায়াবেটিস খুঁজে পেয়ে থাকেন তবে আপনাকে আপনার ডায়েটটি নিয়ে পুনর্বিবেচনা করতে হবে - এই রোগের সফল চিকিত্সার জন্য এটি অন্যতম শর্ত।
সাধারণত, ডায়াবেটিসের শরীরের ওজন হ্রাস করার পরামর্শ দেওয়া হয় (এটি ইনসুলিন প্রতিরোধ ক্ষমতা বাড়াতে সহায়তা করে) তবে গর্ভাবস্থা ওজন হ্রাস করার সময় নয়, কারণ ভ্রূণের প্রয়োজনীয় সমস্ত পুষ্টি গ্রহণ করা উচিত।
সুতরাং, আপনার পুষ্টির মান হ্রাস না করে আপনার খাবারের ক্যালোরির পরিমাণ হ্রাস করা উচিত।
1. ছোট খাবার খান দিনে 3 বার এবং একই সাথে আরও 2-3 বার জলখাবার। খাবার এড়িয়ে যাবেন না! প্রাতঃরাশটি 40-45% কার্বোহাইড্রেট হওয়া উচিত, শেষ সন্ধ্যায় নাস্তায় প্রায় 15-30 জিআর, কার্বোহাইড্রেট থাকা উচিত।
2. ভাজা এবং চিটচিটে এড়িয়ে চলুনপাশাপাশি সহজে হজমযোগ্য কার্বোহাইড্রেটে সমৃদ্ধ খাবার। এর মধ্যে রয়েছে, উদাহরণস্বরূপ, মিষ্টান্ন, পাশাপাশি প্যাস্ট্রি এবং কিছু ফল (কলা, পার্সিমমন, আঙ্গুর, চেরি, ডুমুর)।
এই সমস্ত পণ্যগুলি দ্রুত শোষিত হয় এবং রক্তে শর্করার উত্থান ঘটায়, তাদের কয়েকটি পুষ্টি রয়েছে তবে অনেক ক্যালরি রয়েছে।
তদতিরিক্ত, তাদের উচ্চ গ্লাইসেমিক প্রভাব নিরপেক্ষ করতে, খুব বেশি ইনসুলিন প্রয়োজন, যা ডায়াবেটিসের সাথে একটি অগ্রহণযোগ্য বিলাসিতা।
3. সকালে অসুস্থ বোধ করলে, আপনার বিছানার টেবিলে একটি ক্র্যাকার বা শুকনো নোনতা কুকি রাখুন এবং বিছানা থেকে নামার আগে খান খান। যদি আপনি ইনসুলিনের সাথে চিকিত্সা করা হয় এবং আপনি সকালে অসুস্থ বোধ করেন তবে লো ব্লাড সুগার কীভাবে মোকাবেলা করতে হবে তা নিশ্চিত করুন।
4. তাত্ক্ষণিক খাবার খাবেন না.
তাদের প্রস্তুতির সময় হ্রাস করার জন্য তারা প্রাথমিক শিল্প প্রক্রিয়াকরণ করে, তবে গ্লাইসেমিক সূচক বাড়ানোর ক্ষেত্রে তাদের প্রভাব প্রাকৃতিক অ্যানালগগুলির চেয়ে বেশি।
অতএব, ঝোলা থেকে শুকনো নুডলস, একটি ব্যাগ থেকে "5 মিনিটের মধ্যে" স্যুপ বাদ দিন, তাত্ক্ষণিক দই, এবং ডায়েট থেকে শুকনো শুকনো আলু বরফ করুন।
5. ফাইবার সমৃদ্ধ খাবারগুলিতে মনোযোগ দিন।: সিরিয়াল, চাল, পাস্তা, শাকসবজি, ফলমূল, পুরো শস্যের রুটি।
এটি শুধুমাত্র গর্ভকালীন ডায়াবেটিসযুক্ত মহিলাদের ক্ষেত্রেই সত্য নয় - প্রতিটি গর্ভবতী মহিলাকে প্রতিদিন 20-35 গ্রাম ফাইবার খাওয়া উচিত।
ডায়াবেটিস রোগীদের জন্য ফাইবার এত উপকারী কেন? এটি অন্ত্রকে উদ্দীপিত করে এবং রক্তে অতিরিক্ত ফ্যাট এবং চিনির শোষণকে ধীর করে দেয়। ফাইবার সমৃদ্ধ খাবারেও অনেকগুলি প্রয়োজনীয় ভিটামিন এবং খনিজ থাকে।
6. প্রতিদিনের ডায়েটে স্যাচুরেটেড ফ্যাট 10% এর বেশি হওয়া উচিত নয়। সাধারণভাবে, "লুকানো" এবং "দৃশ্যমান" চর্বিযুক্ত খাবার কম খান eat
সসেজ, সসেজ, সসেজ, বেকন, ধূমপানযুক্ত মাংস, শুয়োরের মাংস, মেষশাবক বাদ দিন। লম্বা মাংসগুলি বেশ পছন্দনীয়: টার্কি, গো-মাংস, মুরগী এবং মাছ। মাংস থেকে সমস্ত দৃশ্যমান চর্বি অপসারণ করুন: মাংস থেকে চর্বি এবং হাঁস-মুরগীর থেকে ত্বক।
মৃদু উপায়ে সবকিছু রান্না করুন: রান্না করুন, বেক করুন, বাষ্প।
7. রান্না মোটাতাজা নয়, এবং উদ্ভিজ্জ তেল, তবে এটি খুব বেশি হওয়া উচিত নয়।
8. প্রতিদিন কমপক্ষে 1.5 লিটার তরল পান করুন (8 চশমা)
9. আপনার দেহের এ জাতীয় চর্বি লাগবে নামার্জারিন, মাখন, মেয়নেজ, টক ক্রিম, বাদাম, বীজ, ক্রিম পনির, সস ইত্যাদি like
10. নিষিদ্ধ ক্লান্ত? এছাড়াও আপনি যে পণ্য করতে পারেন কোন সীমা নেই - এগুলিতে কয়েকটি ক্যালোরি এবং কার্বোহাইড্রেট রয়েছে।
এগুলি শসা, টমেটো, জুচিনি, মাশরুম, মূলা, জুচিনি, সেলারি, লেটুস, সবুজ মটরশুটি, বাঁধাকপি।
এগুলিকে মূল খাবারে বা স্ন্যাকস হিসাবে খাবেন, এটি সালাদ বা সিদ্ধ আকারে ভাল (সাধারণ পদ্ধতিতে বা স্টিমের মধ্যে সিদ্ধ করা)।
11. আপনার শরীরকে ভিটামিন এবং খনিজগুলির পুরো জটিল সরবরাহ করা হয়েছে তা নিশ্চিত করুনগর্ভাবস্থাকালীন প্রয়োজনীয়: আপনার অতিরিক্ত ভিটামিন এবং খনিজ প্রয়োজন কিনা আপনার ডাক্তারের কাছে জিজ্ঞাসা করুন।
যদি ডায়েট থেরাপি সাহায্য না করে, এবং রক্তে সুগার উচ্চ মাত্রায় থেকে যায় বা প্রস্রাবের কেটোন মৃতদেহে চিনির একটি সাধারণ স্তরে ক্রমাগত সনাক্ত হয় - আপনাকে নির্ধারিত করা হবে ইনসুলিন থেরাপি.
ইনসুলিন কেবল ইনজেকশন দ্বারা পরিচালিত হয়, যেহেতু এটি একটি প্রোটিন এবং আপনি যদি এটি ট্যাবলেটগুলিতে আবদ্ধ করার চেষ্টা করেন তবে এটি আমাদের হজম এনজাইমের প্রভাবে পুরোপুরি ধসে পড়বে।
ইনসুলিনের প্রস্তুতির সাথে জীবাণুনাশক যুক্ত করা হয়, তাই ইনজেকশনের আগে অ্যালকোহল দিয়ে ত্বক মুছবেন না - অ্যালকোহল ইনসুলিনকে ধ্বংস করে। স্বাভাবিকভাবেই, আপনাকে ডিসপোজেবল সিরিঞ্জগুলি ব্যবহার করতে হবে এবং ব্যক্তিগত স্বাস্থ্যবিধি নিয়মগুলি পর্যবেক্ষণ করতে হবে। ইনসুলিন থেরাপির অন্যান্য সমস্ত সূক্ষ্মতাগুলি আপনার ডাক্তার দ্বারা জানিয়ে দেওয়া হবে।
গর্ভকালীন ডায়াবেটিস এবং প্রসব
সুসংবাদ: গর্ভকালীন ডায়াবেটিস সাধারণত প্রসবের পরে অদৃশ্য হয়ে যায় - এটি মাত্র 20-25% ক্ষেত্রে ডায়াবেটিসে পরিণত হয়। সত্য, এই রোগ নির্ণয়ের কারণে জন্ম নিজেই জটিল হতে পারে। উদাহরণস্বরূপ, ভ্রূণের ইতিমধ্যে উল্লিখিত অতিরিক্ত ওজনের কারণে শিশুটি পারে খুব বড় জন্মগ্রহণ.
অনেকগুলি সম্ভবত একটি "বীর" পছন্দ করতে পারে তবে সংকোচনের সময় এবং প্রসবের সময় সন্তানের বড় আকারের সমস্যা হতে পারে: এর বেশিরভাগ ক্ষেত্রেই সিজারিয়ান বিভাগ করা হয় এবং প্রসবের ক্ষেত্রে স্বাভাবিকভাবেই শিশুটির কাঁধে আঘাতের ঝুঁকি থাকে।
গর্ভকালীন ডায়াবেটিস সহ শিশুরা নিম্ন স্তরের সাথে জন্মগ্রহণ করা হয় ব্লাড সুগার, তবে এটি কেবল খাওয়ানোর মাধ্যমে স্থিরযোগ্য।
যদি এখনও দুধ না থাকে, এবং কোলস্ট্রাম সন্তানের পক্ষে পর্যাপ্ত না হয় তবে শিশুটিকে চিনির স্তরটিকে স্বাভাবিক মানের তুলনায় বিশেষ মিশ্রণ দিয়ে খাওয়ানো হয়। তদুপরি, চিকিত্সা কর্মীরা নিয়মিতভাবে খাওয়ানোর আগে এবং 2 ঘন্টা পরে গ্লুকোজ স্তর পরিমাপ করে এই সূচকটি পর্যবেক্ষণ করে।
একটি নিয়ম হিসাবে, মা এবং সন্তানের রক্তে শর্করার মাত্রা স্বাভাবিক করার জন্য কোনও বিশেষ ব্যবস্থা গ্রহণের প্রয়োজন হবে না: সন্তানের মধ্যে যেমন আমরা ইতিমধ্যে বলেছি যে খাওয়ানোর কারণে চিনি স্বাভাবিক অবস্থায় ফিরে আসে, এবং মায়ের মধ্যে - প্লাসেন্টা প্রকাশের সাথে, যা "বিরক্তিকর কারণ", কারণ হরমোন উত্পাদন করে।
আপনাকে জন্ম দেওয়ার পরে প্রথমবার অনুসরণ করতে হবে খাবারের জন্য এবং পর্যায়ক্রমে চিনির স্তর পরিমাপ করে তবে সময়ের সাথে সাথে সবকিছু স্বাভাবিক হওয়া উচিত।