ডায়াবেটিক কেটোসিডোসিস
এই নিবন্ধে আপনি শিখতে হবে:
টাইপ 2 ডায়াবেটিস মেলিটাস একটি দীর্ঘস্থায়ী বিপাকীয় রোগ যা প্রতিবন্ধী কার্বোহাইড্রেট বিপাক এবং হাইপারগ্লাইসেমিয়া (উচ্চ রক্তে গ্লুকোজ) এর বিকাশ দ্বারা চিহ্নিত, ইনসুলিন প্রতিরোধের কারণে (হরমোনের প্রতি কোষের সংবেদনশীলতা - ইনসুলিন)। ডায়াবেটিসের সবচেয়ে মারাত্মক জটিলতা হ'ল কেটোসিডোসিস এবং ফলস্বরূপ, কেটোসিডোটিক কোমা।

কেটোএসিডোসিস একটি তীব্র জটিলতা যা নিজেকে হাইপারগ্লাইসেমিয়া, কেটোনেমিয়া (রক্তে কেটোন পদার্থের উপস্থিতি) এবং বিপাকীয় অ্যাসিডোসিস (বিপাকের সময় অ্যাসিড বিক্রিয়া পণ্যগুলির গঠন) হিসাবে প্রকাশ করে। টাইপ 2 ডায়াবেটিসের সাথে এটি বিরল।
ডায়াবেটিক কেটোসিডোসিসের প্রধান কারণগুলির মধ্যে একটি হ'ল ইনসুলিনের পরম ঘাটতি, যা নিম্নলিখিত শর্তের ফলে হতে পারে:
- সংক্রামক রোগ (পাইলোনেফ্রাইটিস, ফ্রন্টাল সাইনোসাইটিস, সাইনোসাইটিস, সাইনোসাইটিস, মেনিনজাইটিস, নিউমোনিয়া)।
- তীব্র রোগ (স্ট্রোক, তীব্র সেরিব্রোভাসকুলার দুর্ঘটনা, মায়োকার্ডিয়াল ইনফারশন, তীব্র প্যানক্রিয়াটাইটিস, তীব্র পর্যায়ে গ্যাস্ট্রিক আলসার, রেনাল ব্যর্থতা, অন্ত্রের বাধা)।
- অগ্ন্যাশয় সঠিক পরিমাণে ইনসুলিন উত্পাদন করে না, রোগী ইনসুলিন ইনজেকশন করতে ভুলে গিয়েছিলেন।
- ইনসুলিনের প্রয়োজনীয়তার ডোজ (শারীরিক ক্রিয়াকলাপ, ডায়েট ব্যর্থতা) বৃদ্ধি পেয়েছে এবং রোগী সঠিক পরিমাণে এটি প্রবেশ করে না।
- ডায়াবেটিক রোগীদের মধ্যে স্ব-বাতিল করা ইনসুলিন।
- ইনসুলিন পাম্পযুক্ত রোগীদের ক্ষেত্রে ক্যাথেটার সংকীর্ণ বা স্থানচ্যুত হওয়ার বিকাশ ঘটে যার মাধ্যমে ইনসুলিন সরবরাহ করা হয়, ডায়াবেটিক কেটোসিডোসিসও হতে পারে।
- অপর্যাপ্ত (ভুল) রক্তে চিনির স্ব-পর্যবেক্ষণ।
- আঘাত, অপারেশন।
- গর্ভাবস্থা।
- আইট্রোজেনিক কারণ (ইনসুলিনের ডোজ নির্ধারণের সময় উপস্থিত চিকিত্সকের ত্রুটি)।

ডায়াবেটিক কেটোসিডোসিসের প্রকাশের জন্য ঝুঁকির কারণগুলি:
- উন্নত বয়স
- মহিলা লিঙ্গ (পুরুষের তুলনায় প্রকাশের ঝুঁকি বেশি),
- তীব্র সংক্রমণ
- প্রথম ডায়াবেটিস মেলিটাস সনাক্ত করা।
টাইপ 2 ডায়াবেটিসে কেটোসিডোসিস টাইপ 1 ডায়াবেটিসে কেটোসিডোসিস থেকে আলাদা নয়, কারণ এটি উভয় ধরণের ডায়াবেটিসেরই পরিণতি। ডায়াবেটিক কেটোসিডোসিসের উদ্ভাস, কারণের উপর নির্ভর করে একদিন থেকে বেশ কয়েক সপ্তাহ সময় সময় নিতে পারে।
ডায়াবেটিক কেটোসিডোসিসের মূল ক্লিনিকাল প্রকাশগুলির মধ্যে রয়েছে:
- পলিউরিয়া (প্রস্রাবের আউটপুট বৃদ্ধি),
- পলিডিপ্সিয়া (তৃষ্ণা),
- ওজন হারাতে
- সিউডোপারিটোনাইটিস - পেটে অ স্থানীয়-ব্যথা, পেরিটোনাইটিসের অনুরূপ, তবে অ্যাসিডীয় বিপাকীয় পণ্যগুলির জমে থেকে উদ্ভূত,
- নিরুদন,
- দুর্বলতা
- বিরক্ত,
- মাথাব্যাথা
- চটকা,
- বমি,
- ডায়রিয়া,
- অ্যাসিটোন এর তীব্র শ্বাস,
- পেশী বাধা
- অস্পষ্ট চেতনা - ডায়াবেটিক কেটোসিডোসিসের একটি গুরুতর ডিগ্রী হিসাবে।
উপরের লক্ষণগুলির উপস্থিতিতে আপনার অবিলম্বে একজন ডাক্তারের সাথে পরামর্শ করা উচিত।
পরীক্ষা করার পরে, ডাক্তার নিম্নলিখিত লক্ষণগুলি সনাক্ত করতে পারেন:
- চামড়ার টান এবং চোখের ঘনত্ব হ্রাস,
- হার্টের হার এবং হার্টের তালের ব্যাঘাত,
- হাইপোটেনশন,
- প্রতিবন্ধী চেতনা।
কেটোসিডোসিসের লক্ষণগুলি এগুলিও হতে পারে: কোনও ব্যক্তির চেতনা হ্রাস এবং শ্বাস প্রশ্বাসের ব্যর্থতা (কুসমল ধরণ অনুসারে)।
কেটোসাইডোসিসের প্রধান অংশটি টাইপ 1 ডায়াবেটিসে লক্ষ্য করা যায়। এটি হরমোন ইনসুলিনের ঘাটতির উপর ভিত্তি করে যখন বিপরীত-হরমোনজনিত হরমোনের (কর্টিসল, গ্লুকাগন, ক্যাটাওলমাইনস) বর্ধিত স্রাবের সাথে মিলিত হয়। ফলস্বরূপ, লিভারে গ্লুকোজের বর্ধমান গঠন রয়েছে, এটি রক্তে শোষণ এবং এর ব্যবহারের জন্য ইনসুলিনের অভাব রয়েছে। এগুলি হাইপারগ্লাইসেমিয়া, গ্লুকোসুরিয়া (প্রস্রাবে গ্লুকোজ) এবং কেটোনেমিয়া বাড়ে।
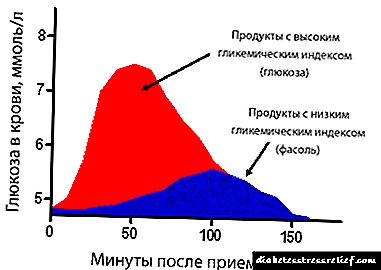
কম কার্বোহাইড্রেট ডায়েটে অন্তর্ভুক্ত রয়েছে:
 প্রতিদিন কার্বোহাইড্রেট গ্রহণের সীমাবদ্ধ করা 10-10 XE (রুটি ইউনিট)। 1 এক্সই কার্বোহাইড্রেটের 10-12 গ্রাম এর সাথে সম্পর্কিত।
প্রতিদিন কার্বোহাইড্রেট গ্রহণের সীমাবদ্ধ করা 10-10 XE (রুটি ইউনিট)। 1 এক্সই কার্বোহাইড্রেটের 10-12 গ্রাম এর সাথে সম্পর্কিত।- হজমযোগ্য কার্বোহাইড্রেট (চিনি, রস, চকোলেট, ফল) ব্যতিক্রম।
- কেটোসিডোসিসের সাথে চিকিত্সার ফলস্বরূপ ইনসুলিন গ্রহণ করার সময়, শর্করা জাতীয় পরিমাণে খাওয়া পরিমাণের গণনা এবং সংশোধন যাতে গ্লুকোজ স্তর যতটা সম্ভব কম হয়ে যায় তখন (হাইপোগ্লাইসেমিয়া) বিপরীত অবস্থার বিকাশ হয় না।
- কম কার্ব পুষ্টি ছাড়াও চর্বি গ্রহণ কমিয়ে আনা জরুরী। এটি প্রচুর পরিমাণে তরল ব্যবহার করা প্রয়োজন।
ডায়াবেটিসে কেটোসিডোসিসের চিকিত্সার সাথে নিম্নলিখিতগুলি জড়িত:
- পুনরুদন।
- হাইপারগ্লাইসেমিয়া সংশোধন।
- ইনসুলিন থেরাপি।
- বৈদ্যুতিন ব্যাধি সংশোধন।
- কেটোসিডোসিস (সংক্রমণ, জখম) বাড়ে এমন রোগগুলির চিকিত্সা।
- রক্তের গ্লুকোজকে 1 বার 1.5-2 ঘন্টা এবং একটি নির্দিষ্ট ফ্রিকোয়েন্সি সহ পর্যালোচনা করা উচিত, যদি প্রয়োজন হয় তবে এর সংশোধন করুন।
- ডিউরেসিস নিয়ন্ত্রণ (মূত্রত্যাগ আটকে এড়াতে), প্রয়োজনে ক্যাথেটারাইজেশন।
- হাসপাতালে থাকাকালীন ইসিজি পর্যবেক্ষণ।
- দিনে কমপক্ষে 2 বার রক্তচাপ এবং হার্টের হারের পরিমাপ।
 রিহাইড্রেশন একটি হাসপাতালে বাহিত হয়, এবং অন্তর্বহীভাবে প্রতি ঘন্টা প্রায় 15-20 মিলি একটি আইসোটনিক সমাধান অন্তর্ভুক্ত করে। রিহাইড্রেশনের সমান্তরালে ইনসুলিন সরবরাহ করা হয়। বর্তমানে, অতি স্বল্প এবং সংক্ষিপ্ত-অভিনয়ের ইনসুলিনের ছোট ডোজের আন্তঃনাল প্রশাসনের ধারণা ব্যবহৃত হয়।
রিহাইড্রেশন একটি হাসপাতালে বাহিত হয়, এবং অন্তর্বহীভাবে প্রতি ঘন্টা প্রায় 15-20 মিলি একটি আইসোটনিক সমাধান অন্তর্ভুক্ত করে। রিহাইড্রেশনের সমান্তরালে ইনসুলিন সরবরাহ করা হয়। বর্তমানে, অতি স্বল্প এবং সংক্ষিপ্ত-অভিনয়ের ইনসুলিনের ছোট ডোজের আন্তঃনাল প্রশাসনের ধারণা ব্যবহৃত হয়।
যদি সংক্রামক রোগগুলি ডায়াবেটিস ক্ষয় হওয়ার আসল কারণ ছিল তবে অ্যান্টিবায়োটিক থেরাপি নির্ধারিত হয়। প্রায়শই, রোগীর অজানা উত্সের জ্বর হয় (দেহের তাপমাত্রা 37 এবং তার উপরে ডিগ্রি), এই ক্ষেত্রে কেটোসিডোসিসের চিকিত্সার নতুন নিয়ম অনুসারে অ্যান্টিবায়োটিকগুলিও নির্ধারিত হয়, যেহেতু রোগীর শারীরিক অবস্থার কারণে এবং সীমাবদ্ধ থাকায় এই ক্ষেত্রে দ্রুত প্রদাহের কেন্দ্রবিন্দু স্থাপন সম্ভব নয়। অনুসন্ধান সময় এবং কারণ নির্ণয়।
এই সমস্ত পদক্ষেপগুলি কেটোসিডোসিসটি দ্রুত মুক্তি দেওয়ার জন্য ডিজাইন করা হয়েছে, এগুলি এন্ডোক্রিনোলজিস্ট, ডায়াবেটোলজিস্ট বা চিকিত্সকদের পরিচালনায় পরিচালিত হয়, এজন্য ডায়াবেটিক কেটোসাইডোসিসের প্রথম লক্ষণ থাকলে বিশেষজ্ঞের সাথে পরামর্শ করা গুরুত্বপূর্ণ।
নিবারণ
ডায়াবেটিস মেলিটাসে কেটোএসিডোসিস মানব জীবনের জন্য একটি বরং বিপজ্জনক, হুমকিস্বরূপ। এই শর্তটি এড়াতে, সবচেয়ে সাশ্রয়ী মূল্যের এবং সহজ উপায় দ্বারা রক্তে শর্করার মাত্রার স্বতন্ত্র নিয়মিত সংকল্প রয়েছে: বাড়িতে স্বতন্ত্র রক্তের গ্লুকোজ মিটার বা পরীক্ষাগার শর্তে একটি জৈব রাসায়নিক রক্ত পরীক্ষা।
উচ্চ গ্লাইসিমিয়া পরিসংখ্যানগুলির সাথে যা ইনসুলিনের সাধারণ ডোজগুলির সাথে হ্রাস পায় না, আপনার যত তাড়াতাড়ি সম্ভব মেডিকেল প্রতিষ্ঠানের সাথে যোগাযোগ করা উচিত। বাড়িতে, দ্রুত বর্ধমান কেটোসিডোসিস এবং রিহাইড্রেশন দূর করতে, আপনাকে প্রতিদিন 4.5-5 লিটার খাওয়ার তরল পরিমাণ বাড়িয়ে তুলতে হবে।
ডায়াবেটিক কেটোসিডোসিস এবং প্রস্রাবে অ্যাসিটনের মধ্যে পার্থক্য কী?
রাশিয়ানভাষী দেশগুলিতে লোকেরা ভাবতে অভ্যস্ত যে প্রস্রাবের অ্যাসিটোন বিপজ্জনক, বিশেষত বাচ্চাদের পক্ষে। প্রকৃতপক্ষে, অ্যাসিটোন শুকনো ক্লিনারগুলিতে দূষকগুলি দ্রবীভূত করতে ব্যবহৃত একটি বাজে গন্ধযুক্ত পদার্থ। তাদের সঠিক মনের কেউই এটি ভিতরে নিয়ে যেতে চাইবে না। তবে অ্যাসিটোন হ'ল বিভিন্ন ধরণের কেটোন দেহ যা মানবদেহে পাওয়া যায়। রক্ত ও প্রস্রাবে তাদের ঘনত্ব বাড়তে থাকে যদি কার্বোহাইড্রেটের (গ্লাইকোজেন) স্টোরগুলি হ্রাস পায় এবং শরীর তার চর্বিযুক্ত মজুতের সাথে খাবারের দিকে স্যুইচ করে। এটি প্রায়শই পাতলা দেহযুক্ত শিশুদের ক্ষেত্রে ঘটে থাকে যারা শারীরিকভাবে সক্রিয়, পাশাপাশি ডায়াবেটিস রোগীদের ক্ষেত্রে যারা কম শর্করাযুক্ত ডায়েট অনুসরণ করেন।
ডিহাইড্রেশন না হওয়া অবধি প্রস্রাবে অ্যাসিটোন বিপজ্জনক নয়। যদি কেটোনগুলির পরীক্ষার স্ট্রিপগুলি প্রস্রাবে অ্যাসিটোন উপস্থিতি দেখায়, তবে এটি ডায়াবেটিসের আক্রান্ত রোগীর নিম্ন-কার্বোহাইড্রেটযুক্ত খাদ্য বাতিল করার ইঙ্গিত নয়। একজন প্রাপ্তবয়স্ক বা ডায়াবেটিস শিশুর ডায়েট অনুসরণ করা উচিত এবং পর্যাপ্ত তরল পান করার যত্ন নেওয়া উচিত। ইনসুলিন এবং সিরিঞ্জগুলি এখন পর্যন্ত আড়াল করবেন না। স্বল্প-কার্বোহাইড্রেট ডায়েটে স্যুইচ করা অনেক ডায়াবেটিস রোগীদের ইনসুলিন ইনজেকশন ছাড়াই তাদের রোগ নিয়ন্ত্রণ করতে দেয়। দশ, তবে এ সম্পর্কে গ্যারান্টি দেওয়া উচিত নয়। সম্ভবত, সময়ের সাথে সাথে, আপনাকে এখনও ছোট মাত্রায় ইনসুলিন ইনজেকশন করতে হবে। প্রস্রাবে অ্যাসিটোন কিডনি বা অন্যান্য অভ্যন্তরীণ অঙ্গগুলির কোনও ক্ষতি করে না, যতক্ষণ না রক্তে শর্করার স্বাভাবিক থাকে এবং ডায়াবেটিসটির তরল ঘাটতি না থাকে। তবে আপনি যদি চিনির উত্থান মিস করেন এবং ইনসুলিনের ইনজেকশনগুলি দিয়ে এটি অভিভূত না করেন, এটি কেটোসিডোসিসের দিকে নিয়ে যেতে পারে, যা সত্যই বিপজ্জনক। নীচে মূত্রের অ্যাসিটোন সম্পর্কে প্রশ্নোত্তর রয়েছে।
প্রস্রাবে অ্যাসিটোন হ'ল কঠোর কম কার্বোহাইড্রেট ডায়েট সহ একটি স্ট্যান্ডার্ড ঘটনা। যতক্ষণ রক্তে শর্করার স্বাভাবিক থাকে এটি ক্ষতিকারক নয়। ইতিমধ্যে কয়েক হাজার ডায়াবেটিস আক্রান্তরা স্ব-কার্বোহাইড্রেট ডায়েট সহ তাদের রোগ নিয়ন্ত্রণ করে। অফিসিয়াল ওষুধ ক্লায়েন্টেল এবং আয় হারাতে চাইছে না, এটি চাকাতে রাখে। মূত্রের অ্যাসিটোন কারও ক্ষতি করতে পারে এমন খবর কখনও আসে নি। যদি হঠাৎ এটি ঘটে থাকে, তবে আমাদের বিরোধীরা তাৎক্ষণিকভাবে প্রতিটি কোণে এটির জন্য চিৎকার শুরু করবে।
ডায়াবেটিক কেটোসিডোসিস কেবল তখনই নির্ণয় করা এবং চিকিত্সা করা উচিত যখন রোগীর ব্লাড সুগার ১৩ মিমি / এল বা তার চেয়ে বেশি হয়। চিনিটি স্বাভাবিক এবং স্বাস্থ্যকর হওয়ার পরেও আপনার বিশেষ কিছু করার দরকার নেই। আপনি যদি ডায়াবেটিসের জটিলতা এড়াতে চান তবে কঠোর লো কার্ব ডায়েট চালিয়ে যান।
কেটোনেস (অ্যাসিটোন) জন্য টেপ স্ট্রিপ দিয়ে রক্ত বা প্রস্রাবের মোটেও পরীক্ষা করবেন না। এই পরীক্ষার স্ট্রিপগুলি বাড়িতে রাখবেন না - আপনি শান্ত থাকবেন। পরিবর্তে, রক্তে শর্করার মিটার দিয়ে প্রায়শই রক্তে শর্করাকে পরিমাপ করুন - সকালে খালি পেটে এবং খাবারের 1-2 ঘন্টা পরেও। চিনি বাড়লে দ্রুত পদক্ষেপ নিন। খাওয়ার পরে চিনি 6.5-7 ইতিমধ্যে খারাপ। ডায়েট বা ইনসুলিন ডোজ পরিবর্তন করা প্রয়োজন, এমনকি যদি আপনার এন্ডোক্রিনোলজিস্ট বলে যে এগুলি দুর্দান্ত সূচক। তদুপরি, আপনার খাওয়ার পরে ডায়াবেটিসে চিনি যদি ওপরে উঠে যায় তবে আপনাকে কাজ করতে হবে।
শিশুদের ডায়াবেটিসের স্ট্যান্ডার্ড চিকিত্সার ফলে রক্তে শর্করার স্পাইক, বিকাশবস্থায় বিলম্ব হয় এবং হাইপোগ্লাইসেমিয়ার ক্ষেত্রেও সম্ভব। দীর্ঘস্থায়ী ভাস্কুলার জটিলতাগুলি পরে দেখা যায় - 15-30 বছর বয়সে। রোগী নিজে এবং তার বাবা-মা এই সমস্যাগুলি মোকাবেলা করবেন, এন্ডোক্রিনোলজিস্ট নয় যারা কার্বোহাইড্রেটগুলির সাথে অতিরিক্ত লোড হওয়া ক্ষতিকারক ডায়েট চাপিয়ে দেয়। কোনও প্রজাতির পক্ষে চিকিত্সকের সাথে একমত হওয়া, শিশুকে স্বল্প-কার্বোহাইড্রেট খাবার খাওয়ানো চালিয়ে যাওয়া সম্ভব। ডায়াবেটিসকে হাসপাতালে যেতে দেবেন না, যেখানে ডায়েট তার পক্ষে উপযুক্ত হবে না। যদি সম্ভব হয় তবে এন্ডোক্রিনোলজিস্ট চিকিত্সা করুন যিনি স্বল্প-কার্বোহাইড্রেট ডায়েটের অনুমোদন দেন।
ডায়াবেটিস রোগীদের জন্য যেমন সবার মতো, প্রচুর পরিমাণে তরল পান করার অভ্যাস বিকাশ করা ভাল। প্রতিদিন 1 কেজি শরীরের ওজনে 30 মিলি জল এবং ভেষজ চা পান করুন। আপনি প্রতিদিনের আদর্শ পান করার পরেই আপনি বিছানায় যেতে পারেন। আপনাকে প্রায়শই টয়লেটে যেতে হবে, সম্ভবত রাতেও। তবে কিডনিগুলি সারা জীবন ব্যবস্থা থাকবে। মহিলারা লক্ষ করেন যে এক মাসের মধ্যে তরল গ্রহণের পরিমাণ ত্বকের চেহারা উন্নত করে। ডায়াবেটিসে আক্রান্ত ব্যক্তিদের সর্দি, বমি এবং ডায়রিয়ার কীভাবে চিকিত্সা করা যায় তা পড়ুন। সংক্রামক রোগগুলি হ'ল মানহীন পরিস্থিতি যার ডায়াবেটিস রোগীদের কেটোসিডোসিস প্রতিরোধের জন্য বিশেষ ক্রিয়া প্রয়োজন।
ডায়াবেটিক কেটোসিডোসিসের বিপদ কী
যদি রক্তের অম্লতা কমপক্ষে কিছুটা বেড়ে যায়, তবে ব্যক্তিটি দুর্বলতা অনুভব করতে শুরু করে এবং কোমায় পড়তে পারেন। ডায়াবেটিক কেটোসিডোসিসের সাথে এটিই ঘটে। এই পরিস্থিতিতে জরুরী চিকিত্সা যত্ন প্রয়োজন, কারণ এটি প্রায়শই মৃত্যুর দিকে পরিচালিত করে।
যদি কোনও ব্যক্তির ডায়াবেটিক কেটোসাইডোসিস হয় তবে এটির অর্থ এই:
- রক্তের গ্লুকোজ উল্লেখযোগ্যভাবে বৃদ্ধি পেয়েছে (> 13.9 মিমি / লি),
- রক্তে কেটোন দেহের ঘনত্ব বাড়ানো হয় (> 5 মিমি / লি),
- পরীক্ষার স্ট্রিপটি প্রস্রাবে কেটোনগুলির উপস্থিতি দেখায়,
- শরীরে অ্যাসিডোসিস ঘটেছিল, অর্থাৎ অ্যাসিড-বেস ভারসাম্যটি অ্যাসিডিটির বৃদ্ধির দিকে চলে গেছে (ধমনী রক্তের পিএইচ। যদি ডায়াবেটিসটি ভালভাবে প্রশিক্ষিত হয় তবে কেটোসিডোসিস হওয়ার সম্ভাবনা কার্যত শূন্য। কয়েক দশক ধরে ডায়াবেটিস হওয়া এবং কখনও ডায়াবেটিস কোমায় পড়ে না যাওয়া পুরোপুরি বাস্তব)।
কেটোসিডোসিসের কারণগুলি
ডায়াবেটিস রোগীদের কেটোসিডোসিস শরীরে ইনসুলিনের ঘাটতি বিকাশ করে। এই অভাবটি টাইপ 1 ডায়াবেটিসে "পরম" বা টাইপ 2 ডায়াবেটিসে "আপেক্ষিক" হতে পারে।
ডায়াবেটিক কেটোসিডোসিস হওয়ার ঝুঁকি বাড়ানোর কারণগুলি:
- ডায়াবেটিসের সাথে সম্পর্কিত রোগগুলি, বিশেষত তীব্র প্রদাহজনক প্রক্রিয়া এবং সংক্রমণ,
- অস্ত্রোপচার
- আঘাত
- ইনসুলিন বিরোধী ওষুধের ব্যবহার (গ্লুকোকোর্টিকয়েডস, ডায়ুরেটিকস, সেক্স হরমোন),
- ইনসুলিনের ক্রিয়া (টিপিকাল অ্যান্টিসাইকোটিকস এবং ড্রাগের অন্যান্য গ্রুপ) এর জন্য টিস্যুগুলির সংবেদনশীলতা হ্রাস করে এমন ওষুধের ব্যবহার,
- গর্ভাবস্থা (গর্ভবতী ডায়াবেটিস)
- টাইপ 2 ডায়াবেটিসের দীর্ঘ কোর্সে ইনসুলিন নিঃসরণ হ্রাস,
- পূর্বে ডায়াবেটিস নেই এমন লোকদের প্যানক্রিয়েটেক্টমি (অগ্ন্যাশয়ের উপর অস্ত্রোপচার)
কেটোসিডোসিসের কারণ হ'ল ডায়াবেটিস রোগীর অনুচিত আচরণ ::
- ইনসুলিন ইনজেকশন বা তাদের অননুমোদিত প্রত্যাহার এড়িয়ে যাওয়া (ডায়াবেটিস চিকিত্সার বিকল্প পদ্ধতি দ্বারা রোগী খুব "বহন"),
- গ্লুকোমিটারের সাথে রক্তে চিনির খুব বিরল স্ব-পর্যবেক্ষণ,
- রোগী জানে বা জানে না, তবে রক্তে গ্লুকোজ মানের উপর নির্ভর করে ইনসুলিনের ডোজ নিয়ন্ত্রণ করার নিয়মগুলি অনুসরণ করে না,
- সংক্রামক রোগের কারণে বা অতিরিক্ত পরিমাণে শর্করা গ্রহণের কারণে ইনসুলিনের বর্ধিত প্রয়োজন ছিল, তবে এটির ক্ষতিপূরণ দেওয়া হয়নি
- ইনজেকশনের মেয়াদোত্তীর্ণ ইনসুলিন বা যা ভুলভাবে সংরক্ষণ করা হয়েছিল,
- অনুপযুক্ত ইনসুলিন ইনজেকশন কৌশল,
- ইনসুলিন সিরিঞ্জ কলম ত্রুটিযুক্ত, কিন্তু রোগী এটি নিয়ন্ত্রণ করে না,
- ইনসুলিন পাম্প ত্রুটিযুক্ত।
ডায়াবেটিক কেটোসিডোসিসের বারবার ক্ষেত্রে আক্রান্ত রোগীদের একটি বিশেষ গ্রুপ যারা আত্মহত্যা করার চেষ্টা করছেন বলে ইনসুলিন ইনজেকশন মিস করেন। বেশিরভাগ ক্ষেত্রে এগুলি টাইপ 1 ডায়াবেটিসযুক্ত যুবতী। তাদের গুরুতর মানসিক সমস্যা বা মানসিক ব্যাধি রয়েছে।
ডায়াবেটিক কেটোসিডোসিসের কারণটি প্রায়শই চিকিত্সা সংক্রান্ত ত্রুটি। উদাহরণস্বরূপ, একটি নতুন নির্ণয় করা টাইপ 1 ডায়াবেটিস মেলিটাস সময়মতো নির্ণয় করা হয়নি। বা ইনসুলিন টাইপ 2 ডায়াবেটিসের জন্য খুব দীর্ঘ সময়ের জন্য বিলম্বিত হয়েছিল, যদিও ইনসুলিন থেরাপির জন্য উদ্দেশ্যমূলক ইঙ্গিত ছিল।
ডায়াবেটিসে কেটোসিডোসিসের লক্ষণ
ডায়াবেটিক কেটোসিডোসিস বিকাশ হয়, সাধারণত কিছু দিনের মধ্যে। কখনও কখনও - 1 দিনেরও কম সময়ে। প্রথমত, ইনসুলিনের অভাবে উচ্চ রক্তে শর্করার লক্ষণগুলি বৃদ্ধি পায়:
- তীব্র তৃষ্ণা
- ঘন ঘন প্রস্রাব,
- শুষ্ক ত্বক এবং শ্লৈষ্মিক ঝিল্লি,
- অব্যক্ত ওজন হ্রাস
- দুর্বলতা।
তারপরে তারা কেটোসিস (কেটোন দেহের সক্রিয় উত্পাদন) এবং অ্যাসিডোসিসের লক্ষণগুলির সাথে যুক্ত হন:
- বমি বমি ভাব,
- বমি,
- মুখ থেকে অ্যাসিটোন গন্ধ,
- অস্বাভাবিক শ্বাস-প্রশ্বাসের ছন্দ - এটি গোলমাল এবং গভীর (কুসমৌল শ্বাস প্রশ্বাস) called
কেন্দ্রীয় স্নায়ুতন্ত্রের হতাশার লক্ষণ:
- মাথাব্যথা,
- বিরক্ত,
- তন্দ্রা,
- তন্দ্রা,
- চটকা,
- প্রাককোমা এবং কেটোসিডোটিক কোমা।
অতিরিক্ত কেটোন দেহগুলি গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টে বিরক্ত করে। এছাড়াও, তার কোষগুলি ডিহাইড্রেটেড হয় এবং তীব্র ডায়াবেটিসের কারণে শরীরে পটাসিয়ামের মাত্রা হ্রাস পায়। এগুলি ডায়াবেটিক কেটোসিডোসিসের অতিরিক্ত লক্ষণগুলির কারণ ঘটায় যা গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের সাথে শল্য চিকিত্সার সমস্যার অনুরূপ। এখানে তাদের একটি তালিকা:
- পেট ব্যথা
- পেটের প্রাচীরটি ধীরস্থির হয়ে ওঠার সময় উত্তেজনাপূর্ণ এবং বেদনাদায়ক হয়,
- পেরিস্টালিসিস হ্রাস হয়।
স্পষ্টতই, আমরা যে লক্ষণগুলি তালিকাভুক্ত করেছি তা হ'ল জরুরি হাসপাতালে ভর্তির ইঙ্গিত। তবে যদি তারা পরীক্ষার স্ট্রিপটি ব্যবহার করে রোগীর রক্তে শর্করার পরিমাপ করতে এবং কেটোন মৃতদেহের জন্য মূত্র পরীক্ষা করতে ভুলে যায় তবে তারা সংক্রামক বা অস্ত্রোপচার বিভাগে ভুল করে হাসপাতালে ভর্তি হতে পারে। এটি প্রায়শই ঘটে।
ডায়াবেটিক কেটোসিডোসিসের নির্ণয়
প্রিহোসপাল পর্যায়ে বা ভর্তি বিভাগে, কেটোন মৃতদেহের জন্য চিনি এবং মূত্রের জন্য দ্রুত রক্ত পরীক্ষা করা হয়। যদি রোগীর প্রস্রাব মূত্রাশয়ে প্রবেশ না করে তবে রক্তের সিরাম কেটসিস নির্ধারণের জন্য ব্যবহার করা যেতে পারে। এই ক্ষেত্রে, প্রস্রাবে কীটোনগুলি নির্ধারণের জন্য সিরামের একটি ফোঁটা একটি পরীক্ষার স্ট্রিপে রাখা হয়।
কোনও রোগীর কেটোসিডোসিসের ডিগ্রি স্থাপন করা এবং ডায়াবেটিসের কী জটিলতা কেটোসিডোসিস বা হাইপারোস্মোলার সিনড্রোম তা খুঁজে বের করা দরকার? নিম্নলিখিত সারণি সাহায্য করে।
ডায়াবেটিক কেটোসিডোসিস এবং হাইপারোস্মোলার সিন্ড্রোমের জন্য ডায়াগনস্টিক মানদণ্ড
| ইন্ডিকেটর | ডায়াবেটিক কেটোসিডোসিস | হাইপারসমোলার সিনড্রোম | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| সহজ | ব্যাপরে | ভারী | ||||||||||
| রক্তের প্লাজমাতে গ্লুকোজ, মিমোল / লি | > 13 | > 13 | > 13 | 30-55 | ||||||||
| ধমনী পিএইচ | 7,25-7,30 | 7,0-7,24 | 7,3 | |||||||||
| সিরাম বাইকার্বোনেট, মেক / এল | 15-18 | 10-15 | 15 | |||||||||
| মূত্রনালী কেটোন মৃতদেহ | + | ++ | +++ | সনাক্তযোগ্য বা কয়েকটি নয় | ||||||||
| সিরাম কেটোন দেহ | + | ++ | +++ | সাধারণ বা কিছুটা উন্নত | ||||||||
| আয়নিক পার্থক্য ** | > 10 | > 12 | > 12 | রোগীকে তাত্ক্ষণিকভাবে প্রতি ঘন্টা 1 লিটার হারে এনসিএল লবণের 0.9% দ্রবণ ইনজেকশন শুরু করতে হবে এবং স্বল্প-অভিনয় ইনসুলিনের 20 আইইউ অন্তঃসত্ত্বিকভাবে ইনজেকশন করতে হবে। যদি রোগীর ডায়াবেটিক কেটোসিডোসিসের একটি পর্যায় থাকে তবে চেতনা রক্ষা করা হয়, কোনও গুরুতর কম্বারবডিটি নেই, তবে এটি এন্ডোক্রিনোলজিকাল বা থেরাপিউটিক বিভাগে পরিচালনা করা যেতে পারে। অবশ্যই, এই বিভাগগুলির কর্মীরা যদি জানেন যে কী করা দরকার। ডায়াবেটিক কেটোসিডোসিস ইনসুলিন থেরাপিকেটোএসিডোসিস রিপ্লেসমেন্ট ইনসুলিন থেরাপি একমাত্র চিকিত্সা যা শরীরের প্রক্রিয়াগুলিকে বাধা দিতে পারে ডায়াবেটিসের এই জটিলতার বিকাশের দিকে পরিচালিত করে। ইনসুলিন থেরাপির লক্ষ্য হ'ল সিরাম ইনসুলিনের মাত্রা 50-100 এমসিইউ / এমএল বাড়ানো। এই জন্য, "সংক্ষিপ্ত" ইনসুলিন প্রতি ঘন্টার 4-10 ইউনিট অব্যাহত প্রশাসন, প্রতি ঘন্টা গড়ে 6 ইউনিট। ইনসুলিন থেরাপির জন্য এই জাতীয় ডোজগুলিকে "লো ডোজ" রেজিমেন্ট বলা হয়। তারা কার্যকরভাবে চর্বিগুলির ভাঙ্গন এবং কেটোন মৃতদেহের উত্পাদন দমন করে, যকৃতের দ্বারা রক্তে গ্লুকোজ নিঃসরণকে বাধা দেয় এবং গ্লাইকোজেন সংশ্লেষণে অবদান রাখে। সুতরাং, ডায়াবেটিক কেটোসিডোসিসের বিকাশের ব্যবস্থার মূল লিঙ্কগুলি নির্মূল করা হয়। একই সময়ে, "কম-ডোজ" রেজিমিনে ইনসুলিন থেরাপি জটিলতার একটি কম ঝুঁকি বহন করে এবং "উচ্চ-ডোজ" রেজিমেন্টের চেয়ে রক্তে শর্করার আরও ভাল নিয়ন্ত্রণের অনুমতি দেয়। একটি হাসপাতালে ডায়াবেটিক কেটোসিডোসিস আক্রান্ত রোগী অবিচ্ছিন্নভাবে অন্তঃসত্ত্বা ইনফিউশন আকারে ইনসুলিন গ্রহণ করেন। প্রথমত, স্বল্প-অভিনয়ের ইনসুলিনটি 0.15 পাইস / কেজি ওজনের "লোডিং" ডোজটিতে অন্তঃসত্ত্বাভাবে বোলাস (ধীরে ধীরে) দ্বারা পরিচালিত হয়, গড়ে এটি 10-12 পাইকগুলি হয়। এর পরে, রোগী একটি ইনফুসোমেটের সাথে সংযুক্ত থাকে যাতে তিনি প্রতি ঘণ্টায় 5-8 ইউনিট বা 0.1 ইউনিট / ঘন্টা / কেজি হারে ক্রমাগত ইনফিউশন দিয়ে ইনসুলিন পান। প্লাস্টিকে, ইনসুলিনের সংশ্লেষণ সম্ভব। এটি প্রতিরোধ করতে, সমাধানটিতে হিউম্যান সিরাম অ্যালবামিন যুক্ত করার পরামর্শ দেওয়া হয়। ইনফিউশন মিশ্রণটি প্রস্তুত করার জন্য নির্দেশাবলী: 20% অ্যালবামিনের 50 মিলি বা রোগীর রক্তের 1 মিলি "সংক্ষিপ্ত" ইনসুলিনের 50 ইউনিট যুক্ত করুন, তারপরে 0.9% ন্যাকএল স্যালাইন ব্যবহার করে মোট ভলিউম 50 মিলিতে আনুন। ইনফুসোম্যাট অনুপস্থিতিতে হাসপাতালে শিরা ইনসুলিন থেরাপিএখন আমরা শিরা ইনসুলিন থেরাপির জন্য বিকল্প বিকল্প বর্ণনা করি, যদি কোনও ইনফুসোমেট না থাকে। সংক্ষিপ্ত-অ্যাক্টিং ইনসুলিন প্রতি ঘন্টা একবার অন্তঃসত্ত্বা দ্বারা বুলাস দ্বারা চালিত করা যেতে পারে, খুব ধীরে ধীরে, একটি সিরিঞ্জ দিয়ে ইনফিউশন সিস্টেমের মাড়িতে। ইনসুলিনের উপযুক্ত একক ডোজ (উদাহরণস্বরূপ, 6 ইউনিট) 2 মিলি সিরিঞ্জে পূরণ করা উচিত, এবং তারপরে 0.9% ন্যাকএল লবণ সমাধান সহ 2 মিলি পর্যন্ত যোগ করুন। এ কারণে, সিরিঞ্জের মিশ্রণের পরিমাণ বেড়ে যায় এবং আস্তে আস্তে ইনসুলিন ইনজেকশন করা সম্ভব হয় 2-3 মিনিটের মধ্যে। রক্তে শর্করাকে কম করার জন্য "সংক্ষিপ্ত" ইনসুলিনের ক্রিয়াটি 1 ঘন্টা অবধি স্থায়ী হয়। সুতরাং, প্রতি ঘন্টা 1 বার প্রশাসনের ফ্রিকোয়েন্সি কার্যকর বলে বিবেচিত হতে পারে। কিছু লেখক এ জাতীয় পদ্ধতির পরিবর্তে প্রতি ঘন্টা 6 ইউনিটে ইন্ট্রামাসকুলারালি "সংক্ষিপ্ত" ইনসুলিন ইনজেকশনের পরামর্শ দেন। তবে এমন কোনও প্রমাণ নেই যে এই ধরনের দক্ষতার দৃষ্টিভঙ্গি শিরা প্রশাসনের চেয়ে খারাপ আর হবে না। ডায়াবেটিক কেটোসিডোসিস প্রায়শই প্রতিবন্ধী কৈশিক সংবহন সঙ্গে থাকে, যা ইনসুলিন শোষণকে জটিল করে তোলে, ইন্ট্রামাস্কুলারালি পরিচালনা করা হয় এবং আরও সাবকুটনেটিভভাবে আরও জটিল করে তোলে। একটি স্বল্প দৈর্ঘ্যের সুই ইনসুলিন সিরিঞ্জের সাথে সংহত করা হয়েছে। তাকে প্রায়শই ইনট্রামাসকুলার ইনজেকশন দেওয়া অসম্ভব। রোগী এবং চিকিত্সা কর্মীদের আরও অসুবিধাগুলি রয়েছে তা উল্লেখ করার প্রয়োজন নেই। সুতরাং, ডায়াবেটিক কেটোসিডোসিসের চিকিত্সার জন্য, ইনসুলিনের অন্তঃসত্ত্বা প্রশাসনের পরামর্শ দেওয়া হয়। ইনসুলিন কেবলমাত্র ডায়াবেটিক কেটোসিডোসিসের একটি হালকা পর্যায় সহ সাবস্কুটনে বা ইন্ট্রামাসকুলারালি পরিচালনা করা উচিত, যদি রোগী গুরুতর অবস্থায় না থাকে এবং নিবিড় যত্ন ইউনিট এবং নিবিড় যত্নে থাকার প্রয়োজন না হয়। ইনসুলিন ডোজ সামঞ্জস্য"সংক্ষিপ্ত" ইনসুলিনের ডোজ রক্তে চিনির বর্তমান মানগুলির উপর নির্ভর করে সামঞ্জস্য করা হয়, যা প্রতি ঘণ্টায় পরিমাপ করা উচিত। যদি প্রথম ২-৩ ঘন্টা রক্তে গ্লুকোজের মাত্রা হ্রাস না করে এবং তরলযুক্ত শরীরের স্যাচুরেশনের হার পর্যাপ্ত হয় তবে ইনসুলিনের পরবর্তী ডোজ দ্বিগুণ করা যেতে পারে। একই সময়ে, রক্তে চিনির ঘনত্ব প্রতি ঘন্টা 5.5 মিমি / লিটারের চেয়ে দ্রুত হ্রাস করা যায় না। অন্যথায়, রোগী বিপজ্জনক সেরিব্রাল এডিমা অনুভব করতে পারে। এই কারণে, যদি রক্তে শর্করার হ্রাসের হার প্রতি ঘন্টা নীচে থেকে 5 মিমি / লিটারে পৌঁছে যায় তবে ইনসুলিনের পরবর্তী ডোজ অর্ধেক হয়ে যায়। এবং যদি এটি প্রতি ঘন্টায় 5 মিমি / লিটার অতিক্রম করে, তবে রক্তে শর্করার নিয়ন্ত্রণ অব্যাহত রেখে পরবর্তী ইনসুলিন ইনজেকশনটি সাধারণত এড়িয়ে যায়। যদি, ইনসুলিন থেরাপির প্রভাবের অধীনে, রক্তে চিনি প্রতি ঘন্টা 3-4 মিমোল / লিটারের চেয়ে ধীরে ধীরে হ্রাস পায়, এটি ইঙ্গিত দিতে পারে যে রোগী এখনও ডিহাইড্রেটড বা কিডনির কার্যকারিতা দুর্বল হয়ে পড়েছে। এ জাতীয় পরিস্থিতিতে আপনার রক্ত সঞ্চালিত রক্তের পরিমাণকে পুনরায় মূল্যায়ন করতে হবে এবং রক্তে ক্রিয়েটিনিনের মাত্রা বিশ্লেষণ করতে হবে। হাসপাতালে প্রথম দিনেই, রক্তে শর্করাকে 13 মিমোল / এল এর বেশি না হ্রাস করার পরামর্শ দেওয়া হচ্ছে এই স্তরে পৌঁছে গেলে 5-10% গ্লুকোজ অন্তর্ভুক্ত থাকে। প্রতি 20 গ্রাম গ্লুকোজের জন্য, শর্ট ইনসুলিনের 3-4 ইউনিট অন্তরমে অন্ত্রের মধ্যে ইনজেকশনের ব্যবস্থা করা হয়। 10% এর 200 মিলি বা 5% দ্রবণের 400 মিলিতে 20 গ্রাম গ্লুকোজ থাকে contains গ্লুকোজ কেবল তখনই চালিত করা হয় যদি রোগী নিজে থেকে খাবার গ্রহণ করতে অক্ষম হয় এবং ইনসুলিনের ঘাটতি প্রায় দূর হয়। গ্লুকোজ অ্যাডমিনিস্ট্রেশন হ'ল ডায়াবেটিক কেটোসাইডোসিসের জন্য চিকিত্সা নয়। এটি হাইপোগ্লাইসেমিয়া প্রতিরোধের পাশাপাশি অস্থিরতা (দেহে তরলগুলির স্বাভাবিক ঘনত্ব) বজায় রাখার জন্য সঞ্চালিত হয়। ডায়াবেটিক কেটোসিডোসিস - এটি কী?ডায়াবেটিক কেটোসিডোসিস হ'ল ডায়াবেটিসের একটি বিপজ্জনক জটিলতা, যা ডায়াবেটিক কোমা বা এমনকি মৃত্যুর কারণ হতে পারে। এটি তখন ঘটে যখন দেহ শক্তির উত্স হিসাবে চিনির (গ্লুকোজ) ব্যবহার করতে পারে না, কারণ দেহে পর্যাপ্ত হরমোন ইনসুলিন থাকে না বা থাকে না। গ্লুকোজের পরিবর্তে, দেহ শক্তি পুনরায় পূরণের উত্স হিসাবে ফ্যাট ব্যবহার শুরু করে। ফ্যাটটি নষ্ট হয়ে গেলে কেটোন নামক একটি বর্জ্য শরীরে জমা হতে শুরু করে এবং এটি বিষাক্ত করে poison প্রচুর পরিমাণে কেটোনগুলি শরীরের জন্য বিষাক্ত। ডায়াবেটিক কেটোসিডোসিসের জন্য জরুরি চিকিত্সা যত্ন এবং চিকিত্সার অভাবে অপরিবর্তনীয় পরিণতি হতে পারে।
টাইপ 1 ডায়াবেটিস মেলিটাসের রোগীরা সাধারণত এই রোগে আক্রান্ত হন, বিশেষত শিশুরা এবং কিশোর-কিশোরীদের দুর্বল ক্ষতিপূরণ ডায়াবেটিস মেলিটাস রয়েছে। টাইপ 2 ডায়াবেটিসে কেটোসিডোসিস তুলনামূলকভাবে বিরল। ডায়াবেটিসযুক্ত শিশুরা বিশেষত কেটোসিডোসিসের জন্য সংবেদনশীল। কেটোসিডোসিসের চিকিত্সা সাধারণত হাসপাতালে, হাসপাতালের সেটিংয়ে ঘটে। তবে আপনি যদি তার সতর্কতা লক্ষণগুলি জানেন তবে আপনি হাসপাতালে ভর্তি এড়াতে পারবেন এবং নিয়মিতভাবে আপনার প্রস্রাব এবং কেটোনের জন্য রক্ত পরীক্ষা করতে পারেন। যদি সময়মতো কেটোসিডোসিস নিরাময় না হয় তবে কেটোসিডোটিক কোমা দেখা দিতে পারে। কেটোসিডোসিসের কারণগুলিডায়াবেটিক কেটোসিডোসিস গঠনের নিম্নলিখিত কারণগুলি পৃথক করা যায়: 1) প্রথম সনাক্ত করা ইনসুলিন-নির্ভর টাইপ 1 ডায়াবেটিস মেলিটাসের সাথে, রোগীর অগ্ন্যাশয় বিটা কোষগুলি অন্তঃসত্ত্বা ইনসুলিন উত্পাদন বন্ধ করে দেয়, ফলে রক্তে শর্করার পরিমাণ বাড়ায় এবং শরীরে ইনসুলিনের অভাব সৃষ্টি করে কারণেই কেটোসিডোসিস হতে পারে। 2) ইনসুলিন ইনজেকশনগুলি নির্ধারিত হলে, ইনফুল ইনসুলিন থেরাপি (ইনসুলিনের খুব ছোট ডোজ নির্ধারিত হয়) বা চিকিত্সার নিয়ম লঙ্ঘনের কারণে (ইনজেকশনগুলি এড়িয়ে যাওয়ার সময়, মেয়াদ শেষ হওয়া ইনসুলিন ব্যবহার করে) কেটোসিডোসিস হতে পারে। তবে বেশিরভাগ ক্ষেত্রে ডায়াবেটিক কেটোসিডোসিসের কারণ হ'ল ইনসুলিন নির্ভর ডায়াবেটিস মেলিটাস রোগীদের ইনসুলিনের প্রয়োজনের তীব্র বৃদ্ধি:
ইনসুলিনের সাবকুটেনিয়াস প্রশাসনে কীভাবে স্যুইচ করবেনশিরা ইনসুলিন থেরাপি দেরি করা উচিত নয়। যখন রোগীর অবস্থার উন্নতি হয়, রক্তচাপ স্থিতিশীল হয়, রক্তে সুগার 11-12 মিমি / এল এবং পিএইচ> 7.3 এর বেশি কোনও স্তরে বজায় থাকে - আপনি ইনসুলিনের সাবকুটেনিয়াস প্রশাসনে যেতে পারেন। প্রতি 4 ঘন্টা 10-10 ইউনিট একটি ডোজ দিয়ে শুরু করুন। এটি ব্লাড সুগার নিয়ন্ত্রণের ফলাফল অনুসারে সামঞ্জস্য করা হয়। "শর্ট" ইনসুলিনের অন্তঃসত্ত্বা প্রশাসন প্রথম সাবকুটেনাস ইনজেকশনের পরে আরও 1-2 ঘন্টা অব্যাহত থাকে, যাতে ইনসুলিনের ক্রিয়াতে কোনও বাধা না ঘটে। ইতিমধ্যে subcutaneous ইনজেকশনের প্রথম দিনে, প্রসারিত-অভিনয় ইনসুলিন একসাথে ব্যবহার করা যেতে পারে। এর প্রাথমিক ডোজ 10 বার ইউনিট দিনে 2 বার হয়। কীভাবে এটি সংশোধন করা যায় সে সম্পর্কে "ইনসুলিন প্রশাসনের জন্য ডোজ গণনা এবং প্রযুক্তি" নিবন্ধে বর্ণিত হয়েছে। ডায়াবেটিক কেটোসিডোসিসে রিহাইড্রেশন - ডিহাইড্রেশন নির্মূলইতিমধ্যে থেরাপির প্রথম দিনেই রোগীর শরীরে কমপক্ষে অর্ধেক তরল ঘাটতি পূরণ করার জন্য প্রচেষ্টা করা প্রয়োজন। এটি রক্তে শর্করাকে হ্রাস করতে সহায়তা করবে, কারণ কিডনির রক্ত প্রবাহ পুনরুদ্ধার হবে এবং শরীর প্রস্রাবের অতিরিক্ত গ্লুকোজ অপসারণ করতে সক্ষম হবে। রক্তের সিরামে সোডিয়ামের প্রাথমিক স্তরটি যদি স্বাভাবিক (= 150 মেগা / লি) হয় তবে 0.45% এর ন্যাকএল ঘনত্বের সাথে হাইপোটোনিক দ্রবণটি ব্যবহার করুন। এর প্রশাসনের হার 1 লিটার 1 ম ঘন্টা, দ্বিতীয় এবং তৃতীয় ঘন্টা প্রতিটি 500 মিলি, তারপরে 250-500 মিলি / ঘন্টা হয়। একটি ধীর রিহাইড্রেশন হার এছাড়াও ব্যবহৃত হয়: প্রথম 4 ঘন্টা 2 লিটার, পরের 8 ঘন্টা আরও 2 লিটার, তারপর প্রতি 8 ঘন্টা 1 লিটার। এই বিকল্পটি দ্রুত বাইকার্বনেট স্তরগুলি পুনরুদ্ধার করে এবং অ্যানিয়োনিক পার্থক্য দূর করে। রক্তের প্লাজমাতে সোডিয়াম এবং ক্লোরিনের ঘনত্ব কম যায়। যে কোনও ক্ষেত্রে, তরল ইনজেকশনের হার কেন্দ্রীয় শিরাযুক্ত চাপ (সিভিপি) এর উপর নির্ভর করে সামঞ্জস্য করা হয়। এটি যদি 4 মিমি কমের চেয়ে কম হয়। আর্ট। - প্রতি ঘন্টা 1 লিটার, যদি এইচপিপি 5 থেকে 12 মিমি একক হয়। আর্ট। - প্রতি ঘন্টায় 0.5 লিটার, 12 মিমি বর্গের উপরে। আর্ট। - প্রতি ঘন্টা 0.25-0.3 লিটার। যদি রোগীর উল্লেখযোগ্য ডিহাইড্রেশন হয়, তবে প্রতি ঘন্টাের জন্য আপনি একটি ভলিউমে তরলটি প্রবেশ করতে পারেন যা 500-1000 মিলি থেকে বেশি নয় প্রস্রাবের পরিমাণের চেয়ে বেশি হয়। কীভাবে তরল ওভারলোডকে রোধ করা যায়কেটোসাইডোসিস থেরাপির প্রথম 12 ঘন্টা ইনজেকশনে মোট পরিমাণ তরল রোগীর দেহের ওজনের 10% এর বেশি নয়। তরল ওভারলড পালমোনারি শোথের ঝুঁকি বাড়ায়, তাই সিভিপিকে পর্যবেক্ষণ করা উচিত। যদি রক্তে সোডিয়ামের পরিমাণ বেড়ে যাওয়ার কারণে যদি কোনও হাইপোটোনিক দ্রবণ ব্যবহার করা হয়, তবে এটি একটি ছোট ভলিউমে পরিচালিত হয় - প্রতি ঘন্টা প্রায় 4-14 মিলি / কেজি। যদি রোগীর হাইপোভোলমিক শক থাকে (রক্ত সঞ্চালন রক্তের পরিমাণ হ্রাসের কারণে সিস্টোলিক "উপরের" রক্তচাপটি দৃ mm়ভাবে 80 মিমি এইচজি বা সিভিপি 4 মিমি কমের চেয়ে কম থাকে), তবে কোলয়েডগুলি (ডেক্সট্রান, জেলটিন) প্রবর্তনের পরামর্শ দেওয়া হয়। কারণ এই ক্ষেত্রে, 0.9% ন্যাকএল সলিউশন প্রবর্তন রক্তচাপকে স্বাভাবিক করতে এবং টিস্যুগুলিতে রক্ত সরবরাহ পুনরুদ্ধার করতে যথেষ্ট নাও হতে পারে। শিশু এবং কৈশোরবস্থায়, ডায়াবেটিক কেটোসিডোসিসের চিকিত্সার সময় সেরিব্রাল শোথের ঝুঁকি বাড়ায়। তাদের 1 ঘন্টার মধ্যে 10-20 মিলি / কেজি হারে ডিহাইড্রেশন দূর করতে তরল ইনজেকশন দেওয়ার পরামর্শ দেওয়া হয়। থেরাপির প্রথম 4 ঘন্টা চলাকালীন, প্রদত্ত তরলটির মোট ভলিউম 50 মিলি / কেজি অতিক্রম করা উচিত নয়। বৈদ্যুতিন ব্যাঘাতের সংশোধনডায়াবেটিক কেটোসিডোসিসের প্রায় 4-10% রোগীর ভর্তি হওয়ার পরে হাইপোক্লিমিয়া হয়, অর্থাৎ শরীরে পটাসিয়ামের ঘাটতি রয়েছে। তারা পটাশিয়াম প্রবর্তনের মাধ্যমে চিকিত্সা শুরু করে এবং রক্তের প্লাজমাতে পটাসিয়াম কমপক্ষে ৩.৩ মেগা / লিটার না হওয়া পর্যন্ত ইনসুলিন থেরাপি স্থগিত করা হয়। যদি বিশ্লেষণ হাইপোকলেমিয়া দেখায়, তবে এটি পটাসিয়ামের যত্ন সহকারে প্রশাসনের জন্য একটি ইঙ্গিত, এমনকি যদি রোগীর মূত্রের আউটপুট দুর্বল বা অনুপস্থিত (অলিগুরিয়া বা অ্যানুরিয়া) থাকে। এমনকি রক্তে পটাসিয়ামের প্রাথমিক স্তরটি যদি সাধারণ সীমার মধ্যে ছিল তবে ডায়াবেটিক কেটোসিডোসিসের চিকিত্সার সময় এটির সুস্পষ্ট হ্রাস আশা করতে পারে। সাধারণত এটি পিএইচ এর স্বাভাবিককরণ শুরু হওয়ার 3-4 ঘন্টা পরে পর্যবেক্ষণ করা হয়। কারণ ইনসুলিনের প্রবর্তন, ডিহাইড্রেশন দূরীকরণ এবং রক্তে চিনির ঘনত্ব হ্রাস হওয়ার সাথে সাথে পটাসিয়াম কোষগুলিতে গ্লুকোজের সাথে একত্রে প্রচুর পরিমাণে সরবরাহ করা হবে, পাশাপাশি প্রস্রাবে বের হয়। এমনকি রোগীর প্রাথমিক পটাসিয়ামের স্তর স্বাভাবিক থাকলেও ইনসুলিন থেরাপির প্রথম থেকেই পটাসিয়ামের অবিচ্ছিন্ন প্রশাসন পরিচালিত হয়। একই সময়ে, তারা 4 থেকে 5 মেগা / লিটার পর্যন্ত প্লাজমা পটাসিয়াম মানগুলিকে টার্গেট করার আকাঙ্ক্ষা করে। তবে আপনি প্রতিদিন 15-20 গ্রাম পটাসিয়ামের বেশি প্রবেশ করতে পারবেন না। আপনি যদি পটাশিয়াম প্রবেশ না করেন তবে হাইপোক্যালিমিয়ার প্রবণতা ইনসুলিন প্রতিরোধের বৃদ্ধি করতে পারে এবং রক্তে শর্করাকে স্বাভাবিককরণ প্রতিরোধ করতে পারে। রক্তের প্লাজমাতে পটাসিয়ামের স্তরটি যদি অজানা থাকে তবে ইনসুলিন থেরাপি শুরু হওয়ার 2 ঘন্টা পরে বা একসাথে 2 লিটার তরল দিয়ে পটাসিয়ামের পরিচিতি শুরু হয় না begins এই ক্ষেত্রে, ইসিজি এবং মূত্র আউটপুট (ডিউরেসিস) এর হার পর্যবেক্ষণ করা হয়। ডায়াবেটিক কেটোসিডোসিসে পটাশিয়াম প্রশাসনের হার *
* টেবিলটি "ডায়াবেটিস" বইয়ের উপর ভিত্তি করে তৈরি। তীব্র এবং দীর্ঘস্থায়ী জটিলতা ”এড। আই.আই.দেডোভা, এম.ভি. শেস্তাকোভা, এম, ২০১১ ডায়াবেটিক কেটোসিডজে, ফসফেট প্রশাসন ব্যবহারিক নয় কারণ এটি চিকিত্সার ফলাফলগুলিতে উন্নতি করে না। সেখানে ইঙ্গিতগুলির একটি সীমিত তালিকা রয়েছে যেখানে পটাসিয়াম ফসফেট 20-30 মেগা / লি আধান পরিমাণে নির্ধারিত হয়। এর মধ্যে রয়েছে:
যদি ফসফেটগুলি পরিচালনা করা হয় তবে রক্তে ক্যালসিয়ামের মাত্রা নিয়ন্ত্রণ করা প্রয়োজন, কারণ এটির অত্যধিক পতনের ঝুঁকি রয়েছে। ডায়াবেটিক কেটোসিডোসিসের চিকিত্সায়, ম্যাগনেসিয়ামের স্তরগুলি সাধারণত সংশোধন করা হয় না। অ্যাসিডোসিস নির্মূলঅ্যাসিডোসিস হ'ল অ্যাসিডিটি বৃদ্ধির দিকে অ্যাসিড-বেস ব্যালেন্সে পরিবর্তন। ইনসুলিনের ঘাটতির কারণে কেটোন দেহগুলি তীব্রভাবে রক্ত প্রবাহে প্রবেশ করলে এটি বিকশিত হয়। পর্যাপ্ত ইনসুলিন থেরাপির সাহায্যে কেটোন মৃতদেহের উত্পাদন দমন করা হয়। ডিহাইড্রেশন নির্মূল পিএইচকে স্বাভাবিককরণেও ভূমিকা রাখে, কারণ এটি কিডনি সহ রক্তের প্রবাহকে স্বাভাবিক করে তোলে যা কেটোনেস নির্গত করে। এমনকি রোগীর মারাত্মক অ্যাসিডোসিস থাকলেও, সাধারণ পিএইচের কাছাকাছি বাইকার্বোনেটের ঘনত্ব কেন্দ্রীয় সিস্টেমে দীর্ঘ সময় ধরে থাকে। এছাড়াও সেরিব্রোস্পাইনাল তরল (সেরিব্রোস্পাইনাল ফ্লুইড) এ রক্তের রক্তরসের তুলনায় কেটোন দেহের স্তর অনেক কম বজায় থাকে। ক্ষারকোষ প্রবর্তন বিরূপ প্রভাব হতে পারে:
প্রমাণিত যে সোডিয়াম বাইকার্বোনেট নিয়োগ ডায়াবেটিক কেটোসিডোসিস রোগীদের মৃত্যুর হার হ্রাস করে না। অতএব, এর প্রবর্তনের জন্য সূচকগুলি উল্লেখযোগ্যভাবে সংকীর্ণ হয়েছে। নিয়মিত সোডা ব্যবহার দৃ strongly়ভাবে নিরুৎসাহিত করা হয়। এটি কেবলমাত্র 7.0 এরও কম রক্তের পিএইচ বা 5 মিমি / এল এর কম মানের স্ট্যান্ডার্ড বাইকার্বোনেট পরিচালিত হতে পারে বিশেষত যদি ভাস্কুলার ধসে বা অতিরিক্ত পটাসিয়াম একই সময়ে পালন করা হয় যা জীবন হুমকিস্বরূপ। 9.৯- of.০ এর পিএইচ-তে, 4 গ্রাম সোডিয়াম বাইকার্বোনেট চালু করা হয় (1 ঘন্টার মধ্যে ধীরে ধীরে ধীরে ধীরে 2% দ্রবণের 200 মিলি)। যদি পিএইচ আরও কম হয় তবে 8 গ্রাম সোডিয়াম বাইকার্বোনেট চালু করা হয় (2 ঘন্টার মধ্যে একই 2% দ্রবণের 400 মিলি)। রক্তে পিএইচ এবং পটাসিয়ামের মাত্রা প্রতি 2 ঘন্টা নির্ধারিত হয়। যদি পিএইচ 7.0 এর কম হয় তবে প্রশাসনের পুনরাবৃত্তি করা উচিত। যদি পটাসিয়ামের ঘনত্ব 5.5 মেক / এল এর চেয়ে কম হয় তবে সোডিয়াম বাইকার্বোনেট প্রতি 4 গ্রামের জন্য অতিরিক্ত 0.75-1 গ্রাম পটাসিয়াম ক্লোরাইড যুক্ত করতে হবে। যদি অ্যাসিড-বেস অবস্থার সূচকগুলি নির্ধারণ করা সম্ভব না হয় তবে কোনও ক্ষার "অন্ধভাবে" প্রবর্তন হওয়ার ঝুঁকি সম্ভাব্য সুবিধার চেয়ে অনেক বেশি। মদ্যপানের জন্য বা মলদ্বারে (মলদ্বার মাধ্যমে), রোগীদের কাছে পানীয় সোডা সমাধান সমাধান করার পরামর্শ দেওয়া হয় না। ক্ষারীয় খনিজ জল খাওয়ারও দরকার নেই। যদি রোগী নিজে থেকে পান করতে সক্ষম হন তবে অচিহ্নযুক্ত চা বা প্লেইন জল করবে। অবিচ্ছিন্ন নিবিড় ক্রিয়াকলাপপর্যাপ্ত শ্বাসযন্ত্রের ফাংশন সরবরাহ করা উচিত। 11 কেপিএ (80 মিমিএইচজি) এর নীচে পিও 2 দিয়ে অক্সিজেন থেরাপি নির্ধারিত হয়। প্রয়োজনে রোগীকে কেন্দ্রীয় ভেনাস ক্যাথেটার দেওয়া হয়। চেতনা হ্রাস হওয়ার ক্ষেত্রে - পেটের বিষয়বস্তুগুলির ক্রমাগত উচ্চাকাঙ্ক্ষা (পাম্পিং) এর জন্য একটি গ্যাস্ট্রিক নল স্থাপন করুন। জলের ভারসাম্যের একটি নিখুঁত ঘন্টা নির্ধারণের জন্য মূত্রাশয়টিতে একটি ক্যাথেটারও প্রবেশ করানো হয়। থার্মোবসিস প্রতিরোধের জন্য হেপারিনের ছোট ছোট ডোজ ব্যবহার করা যেতে পারে। এর জন্য ইঙ্গিতগুলি:
ইমিরিকাল অ্যান্টিবায়োটিক থেরাপি অবশ্যই নির্ধারণ করা উচিত, এমনকি যদি সংক্রমণের ফোকাস না পাওয়া যায় তবে শরীরের তাপমাত্রা উন্নত হয়। কারণ ডায়াবেটিক কেটোসিডোসিসযুক্ত হাইপারথার্মিয়া (জ্বর) এর অর্থ সর্বদা সংক্রমণ। বাচ্চাদের মধ্যে ডায়াবেটিক কেটোসিডোসিসবাচ্চাদের ডায়াবেটিক কেটোসিডোসিসটি প্রায়শই প্রথম সময়ে ঘটে যদি তারা সময় মতো টাইপ 1 ডায়াবেটিস সনাক্ত করতে অক্ষম হন। এবং তারপরে কেটোসিডোসিসের ফ্রিকোয়েন্সি নির্ভর করে যে কোনও তরুণ রোগীর ডায়াবেটিসের চিকিত্সা কত সাবধানতার সাথে করা হবে। যদিও শিশুদের কেটোসিডোসিসটি traditionতিহ্যগতভাবে টাইপ 1 ডায়াবেটিসের লক্ষণ হিসাবে দেখা গেছে তবে এটি টাইপ 2 ডায়াবেটিসের কিছু কিশোরদের মধ্যেও বিকাশ হতে পারে। ডায়াবেটিসে আক্রান্ত স্পেনীয় বাচ্চাদের মধ্যে এবং বিশেষত আফ্রিকান আমেরিকানদের মধ্যে এই ঘটনাটি সাধারণ। টাইপ 2 ডায়াবেটিসযুক্ত আফ্রিকান-আমেরিকান কিশোর-কিশোরীদের নিয়ে একটি গবেষণা চালানো হয়েছিল। দেখা গেছে যে প্রাথমিক নির্ণয়ের সময় তাদের 25% কে কেটোসিডোসিস ছিল। পরবর্তীকালে, তাদের টাইপ 2 ডায়াবেটিসের একটি ক্লিনিকাল চিত্র ছিল। বিজ্ঞানীরা এখনও এই ঘটনার কারণ খুঁজে বের করতে পারেননি। শিশুদের মধ্যে ডায়াবেটিক কেটোসিডোসিসের লক্ষণ ও চিকিত্সা সাধারণত বড়দের ক্ষেত্রে একই হয়। যদি অভিভাবকরা তাদের সন্তানের যত্ন সহকারে নিরীক্ষণ করেন, তবে তিনি ডায়াবেটিস কোমায় পড়ার আগে তাদের পদক্ষেপ নেওয়ার সময় পাবে। ইনসুলিন, স্যালাইন এবং অন্যান্য ওষুধের ডোজ দেওয়ার সময়, চিকিত্সক শিশুর শরীরের ওজনের জন্য সামঞ্জস্যতা তৈরি করবেন। সাফল্যের মানদণ্ডডায়াবেটিক কেটোসিডোসিসের সমাধানের (সফল চিকিত্সা) মানদণ্ডগুলির মধ্যে রক্তের শর্করার মাত্রা 11 মিমি / এল বা তার চেয়ে কম, পাশাপাশি অ্যাসিড-বেস অবস্থার তিনটি সূচকের মধ্যে কমপক্ষে দু'জনের সংশোধন অন্তর্ভুক্ত। এখানে এই সূচকগুলির একটি তালিকা রয়েছে:
শিশু এবং বয়স্কদের মধ্যে কেটোসিডোসিসের লক্ষণ এবং লক্ষণডায়াবেটিক কেটোসিডোসিসের লক্ষণগুলি সাধারণত 24 ঘন্টার মধ্যে বিকাশ লাভ করে।
ডায়াবেটিক কেটোসিডোসিসের প্রাথমিক লক্ষণগুলি (লক্ষণগুলি) নিম্নরূপ:
নিম্নলিখিত লক্ষণগুলি পরে প্রদর্শিত হতে পারে:
ডায়াবেটিক কেটোসিডোসিসের ক্লিনিকাল ছবি: ব্লাড সুগার 13.8-16 মিমি / এল এবং উচ্চতর গ্লাইকোসুরিয়া (প্রস্রাবে চিনির উপস্থিতি) কেটোনেমিয়া (প্রস্রাবে কেটোনগুলির উপস্থিতি) 0.5-0.7 মিমি / এল বা আরও বেশি কেটোনুরিয়া (অ্যাসেটোনুরিয়া) এর উপস্থিতি হ'ল কেটোন দেহের প্রস্রাবে উচ্চারণ হয়, যথা অ্যাসিটোন।
কেটোসিডোসিসের জন্য প্রাথমিক চিকিত্সারক্তে কেটোনসের মাত্রা বৃদ্ধি ডায়াবেটিস রোগীর পক্ষে অত্যন্ত বিপজ্জনক। আপনার সাথে সাথেই একজন ডাক্তারকে কল করা উচিত:
প্রস্রাবে কেটোনেস থাকলে স্ব-medicষধি না খাওয়া, উচ্চ রক্তে শর্করার মাত্রা রাখা হয়, এক্ষেত্রে চিকিত্সা প্রতিষ্ঠানের অংশ হিসাবে চিকিত্সা করা জরুরি। উচ্চ রক্তের গ্লুকোজের সাথে সংযুক্ত উচ্চ কেটোনেস মানে আপনার ডায়াবেটিস নিয়ন্ত্রণের বাইরে চলে যায় এবং আপনাকে অবিলম্বে ক্ষতিপূরণ দিতে হবে। কেটোসিস এবং ডায়াবেটিক কেটোসিডোসিসের চিকিত্সাকেটোসিস হ'ল ডায়াবেটিক কেটোসিডোসিসের একটি হার্বিংগার, তাই এটির চিকিত্সাও প্রয়োজন। ডায়েটে চর্বি সীমিত। এটি প্রচুর পরিমাণে ক্ষারীয় তরল (ক্ষারীয় খনিজ জল বা সোডা সহ জলের দ্রবণ) পান করার পরামর্শ দেওয়া হয়। ওষুধগুলির মধ্যে, মিথেনিন, এসেনশিয়াল, এন্টারোসবারেন্টস, এন্টারোডিসিস দেখানো হয় (5 গ্রাম 100 মিলি গরম পানিতে দ্রবীভূত হয় এবং 1-2 ডোজে মাতাল হয়)। যদি কেটোসিস অব্যাহত থাকে, আপনি সংক্ষিপ্ত ইনসুলিনের ডোজ কিছুটা বাড়িয়ে তুলতে পারেন (একজন ডাক্তারের তত্ত্বাবধানে)। কেটোসিস সহ, কোকারবক্সিলাস এবং স্প্লেনিনের ইন্ট্রামাসকুলার ইনজেকশনটির একটি সাপ্তাহিক কোর্স নির্ধারিত হয়। ডায়াবেটিক কেটোসিডোসিসে বিকশিত হওয়ার সময় না পেলে সাধারণত কেটসিসটি চিকিৎসকের তত্ত্বাবধানে বাড়িতেই চিকিত্সা করা হয়। ক্ষয়জনিত ডায়াবেটিস মেলিটাসের স্পষ্ট দৃশ্যমান লক্ষণগুলির সাথে মারাত্মক কেটোসিস সহ রোগীর হাসপাতালে ভর্তি করা প্রয়োজন। উপরের চিকিত্সা ব্যবস্থার পাশাপাশি, রোগী ইনসুলিনের একটি ডোজ সমন্বয় করে, প্রতিদিন সাধারণ ইনসুলিনের 4-6 ইনজেকশন পরিচালনা করতে শুরু করেন। ডায়াবেটিক কেটোসিডোসিসে ইনফিউশন থেরাপি (ড্রপারস) নির্ধারণ করতে হবে - রোগীর বয়স এবং অবস্থা বিবেচনায় রেখে আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ (স্যালাইন সলিউশন) ড্রপওয়াইজ পরিচালিত হয়। সর্বাধিক বিভাগের এন্ডোক্রিনোলজিস্ট লাজারেভা টি.এস. ভিডিওটি দেখুন: ডযবটক ketoacidosis DKA ক? - DiaBiteSize (এপ্রিল 2024). | ||||||||

 প্রতিদিন কার্বোহাইড্রেট গ্রহণের সীমাবদ্ধ করা 10-10 XE (রুটি ইউনিট)। 1 এক্সই কার্বোহাইড্রেটের 10-12 গ্রাম এর সাথে সম্পর্কিত।
প্রতিদিন কার্বোহাইড্রেট গ্রহণের সীমাবদ্ধ করা 10-10 XE (রুটি ইউনিট)। 1 এক্সই কার্বোহাইড্রেটের 10-12 গ্রাম এর সাথে সম্পর্কিত।
 কেটোসিডোসিসের চিকিত্সায়, আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ ব্যবহৃত হয়।
কেটোসিডোসিসের চিকিত্সায়, আইসোটোনিক সোডিয়াম ক্লোরাইড দ্রবণ ব্যবহৃত হয়।