কোনও শিশু যদি তার প্রস্রাবে অ্যাসিটোন বাড়িয়ে তোলে তবে কী করবেন: কারণ, চিকিত্সা, প্রতিরোধ
10 মিনিট ল্যুবভ ডব্রেটসোভা 1552 পোস্ট করেছেন

সন্তানের প্রস্রাবে অ্যাসিটোন হ'ল (কেটোনুরিয়া বা এসিটোনুরিয়া) মোটামুটি সাধারণ অবস্থা। এটি স্বাস্থ্যকর বাচ্চাদের মধ্যে অস্থায়ী বিপাকীয় ব্যাঘাতের পটভূমির বিপরীতে এবং বিভিন্ন তীব্রতার দীর্ঘস্থায়ী রোগের সংক্রমণের কারণে (উদাহরণস্বরূপ, ডায়াবেটিস মেলিটাস) উভয়ই বিকাশ করতে পারে।
একই সময়ে, কেটোনুরিয়া সৃষ্টিকারী কারণগুলির এটিওলজি নির্বিশেষে, এই অবস্থা শিশুর শরীরের জন্য অত্যন্ত বিপজ্জনক। সময়মতো এবং পর্যাপ্ত চিকিত্সা যত্ন ব্যতীত প্যাথলজিকাল উদ্ভাসগুলি কোমা এবং এমনকি মৃত্যুর আগ পর্যন্ত দ্রুত বাড়ানো যেতে পারে।
বাচ্চাদের মধ্যে এসিটোনুরিয়ার সংক্রমণের প্রক্রিয়া The
সন্তানের প্রস্রাবের এলিভেটেড অ্যাসিটোনটি অ্যাসিটোনেমিয়া (কেটোসিডোসিস) এর ফলস্বরূপ ঘটে - রক্তে কেটোন দেহ (অ্যাসিটোন, অ্যাসেটোসেটিক এবং বিটা-হাইড্রোক্সিবিউট্রিক অ্যাসিড) জমা হয়। রক্তে কেটোনগুলির ঘনত্বের বৃদ্ধির সাথে কিডনিগুলি বিষাক্ত প্রভাব হ্রাস করার জন্য তাদের শরীর থেকে নিবিড়ভাবে সরাতে শুরু করে। অতএব, প্রস্রাবে, কেটোন মৃতদেহের একটি বর্ধিত সামগ্রী লক্ষ্য করা যায়, যা ক্লিনিকালগুলির চেয়ে এসিটেনুরিয়াকে পরীক্ষাগার শর্তগুলিতে বোঝায়।
পরের দিকের দৃষ্টিকোণ থেকে অ্যাসিটোনুরিয়া অ্যাসিটোনিমিয়ার একটি পরিণতি। বাচ্চাদের ক্ষেত্রে, এই জাতীয় ব্যাধিগুলি প্রায়শই এই কারণে ঘটে যে কিছু অঙ্গগুলির এখনও তাদের বুনিয়াদি কার্য সম্পাদন করার জন্য পর্যাপ্ত বিকাশের সময় হয়নি। কেটোনুরিয়ার বিকাশের পুরো চিত্রটি বোঝার জন্য, কোথায় এবং কীভাবে অ্যাসিটোন রক্ত প্রবাহে প্রবেশ করে এবং কেন বাচ্চাদের প্রতি কেন্দ্রীভূততা বাড়ানো বিপজ্জনক তা জেনে রাখা গুরুত্বপূর্ণ। সাধারণত, সন্তানের প্রস্রাবে অ্যাসিটোন থাকা উচিত নয়।
বিপাকীয় ব্যাধিগুলির মধ্যে কেটোনস মধ্যবর্তী হিসাবে উপস্থিত হয় - যখন গ্লুকোজ প্রোটিন এবং লিপিড (ফ্যাট) দ্বারা সংশ্লেষিত হয়। গ্লুকোজ (চিনি) মানব দেহের শক্তির প্রধান উত্স। এটি খাদ্য গ্রহণের মধ্যে থাকা সহজে হজমযোগ্য কার্বোহাইড্রেট থেকে সংশ্লেষিত হয়। পর্যাপ্ত পরিমাণে শক্তি সঞ্চয় ছাড়া, কোষগুলি স্বাভাবিকভাবে কাজ করতে পারে না (বিশেষত স্নায়ু এবং পেশী টিস্যুগুলির জন্য)।
এর অর্থ হ'ল যদি, কোনও কারণে রক্তে গ্লুকোজ উপাদানগুলি হ্রাস পায় তবে দেহ লিপিড এবং প্রোটিন ভেঙে তার নিজস্ব মজুদ থেকে পেতে বাধ্য হয়। এই প্রক্রিয়াটি প্যাথলজিকাল এবং একে গ্লুকোনোজেনেসিস বলে। প্রোটিন এবং লিপিডস বিচ্ছিন্ন হওয়ার ফলে বিষাক্ত কেটোন দেহগুলি ব্যবহার করার জন্য দেহের পর্যাপ্ত ক্ষমতা সহ, তাদের রক্তে জমা হওয়ার সময় নেই।

অ্যাসিটোন টিস্যুগুলিতে ক্ষতিকারক যৌগগুলিতে জারণ করা হয় এবং তারপরে প্রস্রাব এবং মেয়াদোত্তীর্ণ বায়ু দিয়ে মানব শরীর থেকে সরানো হয়। যেসব ক্ষেত্রে কেটোন দেহগুলি শরীরের ব্যবহার ও নির্মূলের চেয়ে দ্রুত গঠন করে, তাদের বিষাক্ত প্রভাব সমস্ত সেলুলার কাঠামোর জন্য বিপজ্জনক। প্রথমত, স্নায়ুতন্ত্র (বিশেষত মস্তিষ্কের টিস্যু) এবং পাচনতন্ত্র ক্ষতিগ্রস্থ হয় - নেশার কারণে গ্যাস্ট্রোইনটেস্টাইনাল মিউকোসা (গ্যাস্ট্রিক ট্র্যাক্ট) বিরক্ত হয়, যা বমি বমি করে।
এই ধরনের লঙ্ঘনের ফলে, শিশুরা প্রচুর তরল হ্রাস করে - প্রস্রাব, বমি এবং শ্বাস-প্রশ্বাসের বায়ু দিয়েও lose এটি আরও বিপাকীয় ব্যাধি এবং অ্যাসিড রক্তের পরিবেশে পরিবর্তনের কারণ হয়, অন্য কথায় বিপাকীয় অ্যাসিডোসিস হয়। পর্যাপ্ত চিকিত্সা যত্নের অভাব কোমায় বাড়ে এবং শিশু কার্ডিওভাসকুলার ব্যর্থতা বা ডিহাইড্রেশনে মারা যেতে পারে।
বাচ্চাদের কেনেটোরিয়া বিকাশ করতে পারে, সেই সাথে এই অবস্থার প্রধান লক্ষণগুলিও বাবা-মার পক্ষে জানা গুরুত্বপূর্ণ। এটি তাদের প্যাথলজির প্রাথমিক প্রকাশগুলি সনাক্ত করতে এবং এটিকে নির্মূল করার জন্য যথাযথ ব্যবস্থা গ্রহণে সময়মতো সহায়তা করবে। সুতরাং, রক্তে কেটোনেস বৃদ্ধির মূল কারণগুলি এবং তাই বাচ্চাদের প্রস্রাবে নিম্নরূপ রয়েছে।
রক্তের গ্লুকোজ ঘনত্ব হ্রাস:
- ডায়েটে সহজে হজমযোগ্য কার্বোহাইড্রেটের অভাব - খাবারের মধ্যে দীর্ঘস্থায়ী বিরতি সহ, ভারসাম্যহীন বা কঠোর ডায়েট,
- অপর্যাপ্ত এনজাইম বা তাদের দক্ষতার সাথে যুক্ত কার্বোহাইড্রেট প্রসেসিংয়ের কার্যকারিতা হ্রাস,
- শরীরে চিনির ব্যবহার বৃদ্ধি - জখম, অপারেশন, স্ট্রেস, দীর্ঘস্থায়ী রোগের সংক্রমণ, সংক্রমণ, মানসিক এবং শারীরিক চাপ stress
প্রোটিন এবং চর্বিযুক্ত খাবারের সাথে অত্যধিক পরিমাণে গ্রহণ বা গ্যাস্ট্রোইনটেস্টাইনাল ডিসঅফংশনের কারণে, যার ফলে তাদের প্রসেসিং ব্যাহত হয়। এটির জন্য গ্লুকোনোজেনেসিসের অবলম্বন করে প্রোটিন এবং লিপিডগুলির নিবিড়ভাবে ব্যবহারের জন্য শর্ত তৈরি করতে হবে। ডায়াবেটিস মেলিটাস একটি পৃথক কারণ হিসাবে দাঁড়িয়ে থাকে যা এসিটোন দেহের উচ্চ সামগ্রীর দিকে পরিচালিত করে, যাকে ডায়াবেটিক কেটোসিডোসিস বলা হয়।
ইনসুলিনের অভাবের ফলস্বরূপ এ জাতীয় প্যাথলজি বিকাশ লাভ করে, যখন অগ্ন্যাশয়ের কর্মহীনতার কারণে কোনও স্বাভাবিক বা উন্নত গ্লুকোজ স্তর শোষণ করতে পারে না। এটি লক্ষ করা উচিত যে দীর্ঘ সময় ধরে শিশুকে পর্যবেক্ষণ করা তাপমাত্রায়, রক্ত এবং প্রস্রাবে অ্যাসিটনের মাত্রা বৃদ্ধি প্রায়শই লক্ষ করা যায়। নীচে বিভিন্ন বয়সের বাচ্চাদের জন্য রক্তে রক্তের সাধারণ গ্লুকোজ মানগুলির একটি সারণী রয়েছে।
| বয়স | আদর্শ সূচক (মিমোল / লি) |
| 1 বছর পর্যন্ত | 2,8-4,4 |
| 1 বছর | 3,3-5 |
| 2 বছর | |
| ৩ বছর | |
| 4 বছর | |
| 5 বছর | |
| 6 বছর | 3,3-5,5 |
| 8 বছর | |
| 10 বছর বা তার বেশি বয়সী |
শৈশবকালে অ্যাসিটোনেমিয়া প্রায়শই একটি নির্দিষ্ট জটিল লক্ষণ দ্বারা উদ্ভূত হয়, যাকে অ্যাসিটোন সঙ্কট (একে) বলা হয়। যদি এই ধরনের শর্তগুলি দুই বা ততোধিক বার পুনরাবৃত্তি করা হয়, তবে অ্যাসিটোনমিক সিন্ড্রোম (এএস) এর নির্ণয়টি প্রতিষ্ঠিত হয়। রক্তে অ্যাসিটোন বৃদ্ধির কারণগুলির উপর নির্ভর করে প্রাথমিক এবং মাধ্যমিক AS বিচ্ছিন্ন হয়।
পরবর্তীকালে রোগগুলির ফলে যেমন বিকাশ ঘটে:
- সংক্রামক প্রকৃতির প্যাথলজগুলি, যা উচ্চ জ্বর এবং বমি দ্বারা চিহ্নিত করা হয় (ফ্লু, টনসিলাইটিস, এসএআরএস, অন্ত্রের সংক্রমণ),
- সোমেটিক (গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্ট, লিভার, কিডনি, থাইরোটক্সিকোসিস, রক্তাল্পতা, ডায়াবেটিস মেলিটাস ইত্যাদি রোগ),
- ট্রমা, সার্জিকাল হস্তক্ষেপের কারণে গুরুতর জখম।
প্রাথমিক এএস বেশিরভাগ নিউরো আর্থ্রাইটিক ডায়াথিসিস (এনএডি) আক্রান্ত শিশুদের মধ্যে দেখা যায়, যাকে ইউরিক অ্যাসিডও বলা হয়। এনএডি একটি রোগ হিসাবে বিবেচিত হয় না - এটি সংবিধানের বিকাশে এক ধরণের অসঙ্গতি, এর সাথে পরিবেশগত প্রভাবগুলির প্যাথলজিকাল প্রতিক্রিয়াগুলির সংক্রমণের একটি প্রবণতা রয়েছে।
এই বিচ্যুতি, অতিরিক্ত উত্তেজনাপূর্ণতা, প্রোটিন-লিপিড বিপাকের পরিবর্তন এবং এনজাইমের ঘাটতিও পরিলক্ষিত হয়। একটি নিয়ম হিসাবে, ইউরিক অ্যাসিড ডায়াথিসিস সহ শিশুদের উচ্চারিত পাতলা, গতিশীলতা এবং উচ্চ উত্তেজনাপূর্ণতা দ্বারা চিহ্নিত করা হয়। তদুপরি, তারা বৌদ্ধিক বিকাশে প্রায়শই তাদের সমবয়সীদের চেয়ে এগিয়ে থাকে।
তাদের আবেগের অবস্থা বরং অস্থির এবং প্রায়শই এনিউরিসিস (অনিয়ন্ত্রিত মূত্রত্যাগ) এবং তোড়জোড়ের সাথে মিলিত হয়। এনএডি আক্রান্ত শিশুদের বিপাকীয় প্রক্রিয়াগুলির প্যাথলজিকাল পরিবর্তনগুলি জয়েন্টগুলি এবং হাড়ের পাশাপাশি তলপেটে বেদনাদায়ক ব্যথা করে। কিছু বাহ্যিক প্রভাব ইউকে অ্যাসিড ডায়াথিসিস সহ একটি শিশুকে একে উস্কে দিতে পারে:
- ভারসাম্যহীন বা অনুপযুক্ত ডায়েট,
- নার্ভাস স্ট্রেস, ভয়, বেদনা,
- অতিরিক্ত ইতিবাচক আবেগ
- দীর্ঘ সূর্যের এক্সপোজার
- শারীরিক ক্রিয়াকলাপ।
শিশুরা প্যাথলজি বিকাশের ক্ষেত্রে সবচেয়ে বেশি সংবেদনশীল কেন?
নন্ডিয়াব্যাটিক কেটোসিডোসিস এমন একটি প্যাথলজি যা মূলত 1 বছর থেকে 11-13 বছর বয়সী শিশুদের মধ্যে দেখা যায়। প্রকৃতপক্ষে, সমস্ত লোক, বয়স নির্বিশেষে, সংক্রমণ এবং অন্যান্য রোগের সংস্পর্শে আসে এবং বিভিন্ন আঘাতও পায়। তবে একই সময়ে, প্রাপ্তবয়স্কদের মধ্যে কেটোনিমিয়া এবং এর পরিণতিতে কেটোনুরিয়া একটি নিয়ম হিসাবে, পচনশীল পর্যায়ে ডায়াবেটিস মেলিটাসের জটিলতা হিসাবেই দেখা দেয়।
অধ্যয়নের ফলস্বরূপ, এটি প্রমাণিত হয়েছিল যে এই ঘটনাটি শিশুর দেহের শারীরবৃত্তীয় বৈশিষ্ট্যগুলির কারণে, যা কেটোসাইডোসিসের বিকাশের জন্য প্ররোচিত কারণ হয়ে ওঠে।
- প্রথমত, শিশুটি সক্রিয়ভাবে প্রচুর পরিমাণে বৃদ্ধি এবং চলমান, যার জন্য একজন প্রাপ্তবয়স্কের তুলনায় উল্লেখযোগ্যভাবে আরও বেশি শক্তি প্রয়োজন।
- বাচ্চাদের ক্ষেত্রে গ্লাইকোজেন আকারে পর্যাপ্ত গ্লুকোজ স্টোর তৈরি হয় না, তবে প্রাপ্তবয়স্কদের মধ্যে এর পরিমাণ শরীরকে শান্তভাবে বিরূপ মুহুর্তের জন্য অপেক্ষা করতে দেয়।
- শৈশবে, এনজাইমগুলির একটি শারীরবৃত্তীয় ঘাটতি থাকে যা কেটোন দেহের ব্যবহারের প্রক্রিয়া সরবরাহ করে।
বেশিরভাগ ক্ষেত্রে, অ্যাসিটোনমিক সিনড্রোমের এপিসোডগুলি প্রায় 12 বছর বয়সে বয়ঃসন্ধির শুরুতে শিশুটিকে বিরক্ত করা বন্ধ করে দেয়।
এসিটোনুরিয়ার লক্ষণ
এই অবস্থার লক্ষণগুলি খুব দ্রুত বৃদ্ধি পেতে পারে এবং কিছু ক্ষেত্রে এমনকি দ্রুতও হতে পারে। প্রায়শই এটি ঘটে:
- ঘন ঘন অদম্য বমি বমিভাব, বিশেষত তরল বা কোনও খাবার গ্রহণের প্রতিক্রিয়া হিসাবে,
- একটি স্পাস্টিক প্রকৃতির পেটে ব্যথা,
- শরীরের তাপমাত্রা বেড়ে
- যকৃতের বৃদ্ধি
ডিহাইড্রেশন এবং নেশার লক্ষণগুলিও রয়েছে - ত্বকের শুষ্কতা এবং ম্লানতা, প্রস্রাবের পরিমাণ কমে যাওয়া, দুর্বলতা, একটি জিভযুক্ত জিহ্বা এবং গালে একটি ব্লাশ। তারপরে কেন্দ্রীয় স্নায়ুতন্ত্রের ক্রিয়াকলাপে কোনও ব্যাঘাতের লক্ষণ দেখা দিতে পারে - কেটোনিমিয়ার প্রাথমিক পর্যায়ে একটি উত্তেজনা থাকে যা দ্রুত দুর্বলতা, অলসতা, তন্দ্রা দ্বারা প্রতিস্থাপিত হয়। এই অবস্থাটি কোমায় পরিণত হতে পারে এবং কিছু ক্ষেত্রে খিঁচুনি সিনড্রোম বিকাশ লাভ করে।
তবে সন্তানের বাবা-মা এবং আত্মীয়রা যে প্রথম লক্ষণটি মনোযোগ দেবেন তা হ'ল অবশ্যই মুখ থেকে অ্যাসিটনের গন্ধ, পাশাপাশি বমি এবং মূত্র থেকে। কেটোন দেহের গন্ধটি বেশ অদ্ভুত - এটিতে একটি মিষ্টি-মিষ্টি-টকযুক্ত সুগন্ধযুক্ত ফল পাওয়া যায় more
গন্ধটি খুব জোরালো এবং অবিলম্বে সন্তানের সাথে যোগাযোগের পরে সনাক্ত করা যায় তবে কখনও কখনও এটি সবেমাত্র অনুধাবনযোগ্য, এমনকি যদি শিশুর অবস্থা বেশ গুরুতর হয় এবং এসিটোনিয়ার বেশিরভাগ লক্ষণ মুখে থাকে।
প্রস্রাবের বিশ্লেষণে কেটোনুরিয়া লক্ষ করা যায়, রক্তের জৈব রসায়নে গ্লুকোজ এবং ক্লোরাইডের ঘনত্ব হ্রাস, কোলেস্টেরল এবং লাইপোপ্রোটিনের স্তর বৃদ্ধি, অ্যাসিডোসিস হয়। এই ক্ষেত্রে, সাধারণ রক্ত পরীক্ষায় এরিথ্রোসাইটস (ইএসআর) এর রক্তের অবক্ষেপণের হার এবং লিউকোসাইটের সংখ্যা বৃদ্ধি বৃদ্ধি নির্ধারণ করা হবে। যখন মাধ্যমিক AS হয়, অন্তর্নিহিত রোগের লক্ষণগুলি সত্য কেটোনেমিয়ার লক্ষণগুলিতে যোগদান করে।
আপনি বিশেষ পরীক্ষার স্ট্রিপগুলি ব্যবহার করে বাড়িতে কেটোনুরিয়া নির্ধারণ করতে পারেন। স্ট্রিপটি প্রস্রাবের সাথে জীবাণুমুক্ত পাত্রে নামিয়ে আনা হয় এবং তারপরে ফলাফলের ছায়াটিকে প্যাকেজে প্রয়োগ করা রঙ স্কেলের সাথে তুলনা করা হয়। কেটোনেস স্তরটি কিছুটা অতিক্রম করা হলে, এর রঙ গোলাপী হয় এবং উচ্চ হারের সাথে আভাটি বেগুনির কাছাকাছি চলে আসে।
কীভাবে প্রস্রাব থেকে কেটোনেস সরিয়ে ফেলা যায়
যখন অ্যাসিটোনেমিয়ার লক্ষণগুলি প্রথমবারের মতো উপস্থিত হয়, যার অর্থ এসিটোনুরিয়াও থাকে, অবশ্যই আপনাকে অবশ্যই ডাক্তারকে নিমন্ত্রণ করতে হবে বা পরামর্শের জন্য কোনও ক্লিনিকে যেতে হবে। রোগীর অবস্থার তীব্রতার উপর নির্ভর করে বহিরাগত রোগীদের চিকিত্সা বা হাসপাতালে ভর্তি করার পরামর্শ দেওয়া হবে। যদি শিশুর সুস্থতা বাড়িতে থেরাপির অনুমতি দেয় তবে তার শরীরের বিষাক্ততা থেকে মুক্তি পেতে বাবা-মাকে কী করতে হবে তা চিকিত্সক চিকিত্সা দিয়ে বিশদভাবে ব্যাখ্যা করবেন।
শিশুদের মধ্যে যখন এই জাতীয় রোগ নির্ধারণ করা হয় তখন স্বজনরা প্রায়শই বাড়িতে তাড়াতাড়ি প্রকাশ করে with এবং কেবলমাত্র বিশেষ পরিস্থিতিতে তারা যোগ্য চিকিত্সা যত্ন নিতে অবলম্বন করে, যার মধ্যে শরীরের একটি সম্পূর্ণ অধ্যয়ন পরিচালনা করা এবং জটিল থেরাপির অ্যাপয়েন্টমেন্ট অন্তর্ভুক্ত থাকে। থেরাপিউটিক পদক্ষেপগুলি দুটি দিকগুলিতে বিকশিত হয় - অ্যাসিটোন থেকে দ্রুত প্রত্যাহার এবং গ্লুকোজ স্তর পুনরায় পূরণ করা।
গ্লুকোজের অভাব পরিপূরক করতে বাচ্চাদের একটি মিষ্টি পানীয় দেওয়া হয়। এটি চা, তাদের শুকনো ফলগুলির কমপোট, 5% গ্লুকোজ দ্রবণ, পাশাপাশি রেজিড্রন জল-লবণের সমাধান হতে পারে। বমি কমাতে, শিশুকে প্রতি কয়েক মিনিটে এক চা চামচ থেকে জল দেওয়া হয়। অ্যাসিটোন অপসারণ করার জন্য, একটি ক্লিনজিং এনিমা শিশুদের জন্য করা হয় (কখনও কখনও এমনকি একটি নির্দিষ্ট ফ্রিকোয়েন্সি সহ কিছুটা হলেও), এবং টক্সিন-অপসারণ ড্রাগগুলি - এন্টারোসোবারেন্টসও নির্ধারিত হয়। এর মধ্যে নিম্নলিখিতগুলি অন্তর্ভুক্ত রয়েছে: এন্টারোসেল, পলিসরব, স্মেট্তা।
প্রচুর পরিমাণে জল খেলে প্রস্রাবের পরিমাণ বেড়ে যায়, যা কেটোনের ঘনত্বকে হ্রাস করতে সহায়তা করে। অতএব, সাধারণ সিদ্ধ বা ক্ষারীয় খনিজ জলের পাশাপাশি মিষ্টি পানীয়গুলি, পাশাপাশি ধানের ঝোলের সাথে মিষ্টি পানীয়গুলি বিকল্প করার সময় অনুকূল প্রভাবটি লক্ষ্য করা যায়। সুপরিচিত শিশু বিশেষজ্ঞ এবং শীর্ষস্থানীয় কোমারোভস্কি যুক্তি দেখিয়েছেন যে প্রত্যেককে বাচ্চাকে খাওয়ার জন্য জোর করার প্রয়োজন নেই, তবে তিনি যাতে ক্ষুধার্ত না হন সেদিকে খেয়াল রাখা উচিত।
যদি শিশু খাদ্য অস্বীকার না করে তবে তারপরে তাকে সহজে হজমযোগ্য কার্বোহাইড্রেট খাবারগুলি দেওয়া ভাল - তরল ওটমিল বা সোজি পোরিজ, কাঁচা আলু, উদ্ভিজ্জ স্যুপ, বেকড আপেল। রোগীর একটি কঠিন অবস্থার সাথে, তারা হাসপাতালে ভর্তি হয় এবং আধান থেরাপি চালায়, যা বোঝায় চিকিত্সা সমাধানগুলি শিরাপথে ড্রপ করে।
নিবারণ
একে'র লক্ষণগুলি শিশুকে ছাঁটাই করার পরে, পরিস্থিতি তৈরি করা প্রয়োজন যাতে এই অবস্থাটি পুনরায় না ঘটে does যদি কেটোনুরিয়া প্রথমবার ধরা পড়ে, তবে শিশু বিশেষজ্ঞ চিকিত্সা রক্ত এবং প্রস্রাবের বিশদ নির্ণয়ের পরামর্শ দেবেন এবং অগ্ন্যাশয় এবং লিভারের একটি আল্ট্রাসাউন্ড লিখে রাখবেন will যদি এই ধরনের সংকটগুলি ঘন ঘন ঘটে থাকে তবে শিশুর জীবনধারা সংশোধন করা উচিত এবং তার ডায়েটের প্রধান উপাদানগুলি পর্যালোচনা করা উচিত।
কেটোনুরিয়ায় আক্রান্ত শিশুদের জন্য পর্যাপ্ত ঘুম এবং বিশ্রামের পাশাপাশি তাজা বাতাসের নিয়মিত এক্সপোজার খুব গুরুত্বপূর্ণ। এনএডি সহ বাচ্চাদের টিভি দেখার সীমাবদ্ধ করা দরকার এবং কম্পিউটারে চালানোর অনুমতি নেই। অতিরিক্ত মানসিক চাপ এবং সক্রিয় ক্রীড়া প্রশিক্ষণ অবাঞ্ছিত। এই জাতীয় শিশুদের জন্য সেরা বিকল্পটি পুলটিতে নিয়মিত পরিদর্শন হবে।
ধ্রুবক ডায়েট সম্পর্কে ভুলে যাবেন না, যা সম্পূর্ণরূপে খাবারের সীমাবদ্ধ করে, যা কেটোন দেহের ঘনত্বকে বাড়িয়ে তোলে। এটি ফ্যাটযুক্ত মাংস, শক্তিশালী ঝোল, ধূমপানযুক্ত মাংস, আচারযুক্ত খাবার ইত্যাদি is পরিমিতরূপে সহজে হজমযোগ্য শর্করাযুক্ত ডায়েটে উপস্থিত থাকতে হবে - চিনি, মধু, ফল, জাম, মাধ্যমিক অ্যাসিটোনেমিয়া সিন্ড্রোমের সাথে (যখন উদাহরণস্বরূপ, প্রতিটি এআরভিআই রোগের সাথে সংকটগুলি বিকাশ হয়), কেবলমাত্র এই রোগের চিকিত্সা করা প্রয়োজন নয়, প্রয়োজনীয় পরিমাণে চিনির প্রবর্তনের সাথে বর্ধিত মদ্যপানের ব্যবস্থাটিও যত্ন সহকারে পর্যবেক্ষণ করতে হবে।
কীভাবে দেহে অ্যাসিটোন তৈরি হয়?
খাওয়ার সময় শর্করাগুলি গ্লুকোজ ভেঙে অন্ত্রের রক্ত প্রবাহে শোষিত হয়। জৈব যৌগগুলির একটি অংশ শক্তি প্রকাশের সাথে কোষ দ্বারা শোষিত হয় এবং দ্বিতীয়টি গ্লাইকোজেনে রূপান্তরিত হয় এবং লিভারের টিস্যুতে জমা হয়। মারাত্মক শক্তি খরচ - চাপ, ক্লান্তিকর শারীরিক কাজ - গ্লাইকোজেন আবার রক্ত প্রবাহে প্রবেশ করে।
বেশিরভাগ লোকের মধ্যে, লিভারের উচ্চতর সংশ্লেষ ক্ষমতা থাকে, তাই শক্তির মজুদ দীর্ঘকাল ধরে চলে না। তবে ছোট বাচ্চাদের 17-20%-তে, লিভার টিস্যু কেবলমাত্র অল্প পরিমাণে গ্লাইকোজেন জমে থাকে। এবং যদি এটি নিঃশেষ হয়ে যায় তবে লিপিড (চর্বি) একটি শক্তি সংস্থান হিসাবে ব্যবহার করা শুরু করে। এগুলি বিভক্ত হয়ে গেলে অ্যাসিটোন বা কেটোন দেহ উপস্থিত হয়। যদি বিপাকীয় পণ্যগুলি দীর্ঘ সময় রক্ত থেকে অপসারণ না করা হয় তবে সন্তানের সুস্থতা আরও খারাপ হয়।
অ্যাসিটোন বমি রিসেপ্টরগুলিকে বিরক্ত করে, অদম্য বমি বোধ করে। ডিহাইড্রেশন কেবল কার্বোহাইড্রেটের ঘাটতিকে বাড়িয়ে তোলে যার ফলস্বরূপ শরীরে অ্যাসিটনের ঘনত্ব বৃদ্ধি পায়।
প্রস্রাবে অ্যাসিটনের আদর্শ
কেটোন দেহগুলি বিপাকীয় পণ্য যা লিভারের টিস্যু দ্বারা সিক্রেট হয়। তারা বিপাকের সাথে জড়িত, লিপিডগুলি থেকে শক্তি মুক্তি করে। এর মধ্যে রয়েছে:
- বিটা হাইড্রোক্সিবিউট্রিক এসিড,
- Acetone,
- অ্যাসিটোসেটিক অ্যাসিড
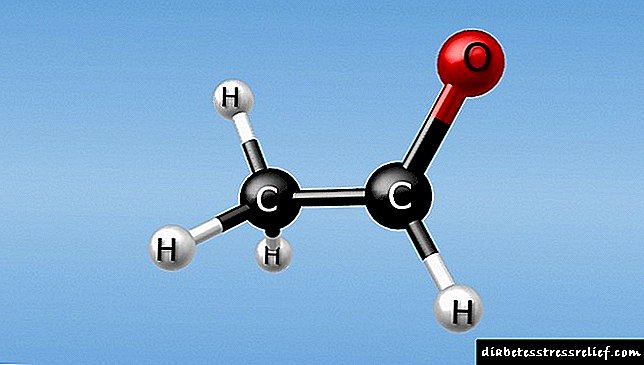 অ্যাসিটোন হ'ল ফ্যাট কোষগুলির একটি ভাঙ্গন পণ্য। এটি রক্তে খুব অল্প পরিমাণে গঠিত হয়।
অ্যাসিটোন হ'ল ফ্যাট কোষগুলির একটি ভাঙ্গন পণ্য। এটি রক্তে খুব অল্প পরিমাণে গঠিত হয়।অতএব, একটি সাধারণ ইউরিনালাইসিসের (ওএএম) চলাকালীন শুধুমাত্র অ্যাসিটোন জাতীয় চিহ্নগুলি সনাক্ত করা হয়। প্রতিদিনের প্রস্রাবে এর স্তরটি 0.01-0.03 গ্রামের বেশি হয় না।
কেন বাচ্চার কেটোন বৃদ্ধি হয়?
যদি অ্যাসিটোন শিশুর শরীরে সনাক্ত হয় তবে এর অর্থ অ্যামিনো অ্যাসিড বা লিপিডের বিনিময় প্রতিবন্ধক is ক্রিয়ামূলক অপরিচ্ছন্নতার কারণে, পাচনতন্ত্রটি ক্ষতিকারক। অপুষ্টি সহ, 5% বাচ্চারা বিপাকীয় অসুবিধাগুলি অনুভব করে। যদি সন্তানের শরীরে কার্বোহাইড্রেট না থাকে তবে লিপিড বিপাক সক্রিয় হয়। যখন ফ্যাটটি ভেঙে যায়, প্রচুর অ্যাসিটোন তৈরি হয়, যা বিষক্রিয়ার দিকে পরিচালিত করে।
অ্যাসিটোন বৃদ্ধির মূল কারণ:
- খাবারের সাথে অপর্যাপ্ত গ্লুকোজ গ্রহণ,
- ডায়েটে লিপিডের প্রাধান্য,
- অন্ত্রে কার্বোহাইড্রেট এর malabsorption,
- শিশুদের মধ্যে অপুষ্টি,
- একটি কঠোর ডায়েট অনুসরণ
- পাচনতন্ত্রের ব্যাকটিরিয়া বা প্রদাহজনক ক্ষত,
- নিরুদন।
প্রস্রাবে অ্যাসিটনের মাত্রা বৃদ্ধি জল-ইলেক্ট্রোলাইট ভারসাম্য লঙ্ঘন, পাচনতন্ত্রের একটি প্যাথলজিকাল প্রভাব এবং সন্তানের স্নায়ুতন্ত্রের সাথে সাথে হয়।
কেটোনসের সামগ্রীতে পরিবর্তন কখনও কখনও রোগের প্রকাশ হয়:
- গ্যাস্ট্রোএন্টারাটাইটিস,
- হিমোলিটিক রক্তাল্পতা,
- মস্তিষ্কের টিউমার
- thyrotoxicosis,
- সংক্রামক টক্সিকোসিস,
- ইটসেনকো-কুশিং রোগ,
- পচনশীল ডায়াবেটিস,
- হেপাটোসেলুলার কার্সিনোমা,
- রক্ত ক্যান্সার (লিউকেমিয়া)।
অ্যাসিটোনুরিয়া ট্রিগার করে এমন উপাদানগুলির মধ্যে রয়েছে:
- অতিরিক্ত মানসিক-মানসিক চাপ,
- এআরভিআই এর ঘন ঘন পুনরায় সংবেদন,
- সিএনএস,
- গেলেও সেটা অতিরিক্ত খাওয়া
- ভিটামিন এবং খনিজ ঘাটতি,
- মাংস অপব্যবহার।
৮০% ক্ষেত্রে নবজাতকের শরীরে অ্যাসিটোন বৃদ্ধির মাত্রা মায়ের দেরিতে টক্সিকোসিসের সাথে জড়িত।
 নিউরো আর্থ্রাইটিক ডায়াথিসিস আক্রান্ত শিশুদের মধ্যে ঝুঁকিপূর্ণ গোষ্ঠী অন্তর্ভুক্ত থাকে, কারণ তারা যকৃতে স্নায়ুতন্ত্র এবং গ্লাইকোজেন স্টোরগুলি দ্রুত হ্রাস করতে পারে।
নিউরো আর্থ্রাইটিক ডায়াথিসিস আক্রান্ত শিশুদের মধ্যে ঝুঁকিপূর্ণ গোষ্ঠী অন্তর্ভুক্ত থাকে, কারণ তারা যকৃতে স্নায়ুতন্ত্র এবং গ্লাইকোজেন স্টোরগুলি দ্রুত হ্রাস করতে পারে।
এলিভেটেড অ্যাসিটোন এর লক্ষণ
কম বয়সী গ্রুপের 20% শিশুদের মধ্যে সিরামের অ্যাসিটোন বর্ধিত পরিমাণ পাওয়া যায়। একটি বিপাকীয় ব্যাধি নেশার লক্ষণ এবং মুখ থেকে একটি বৈশিষ্ট্যযুক্ত গন্ধ দ্বারা নির্দেশিত হয়।
কোনও শিশুতে কীভাবে এসিটোনুরিয়া নির্ধারণ করবেন:
- ২-৩ দিনের বেশি বমি করা,
- ত্বকের নিস্তেজ
- পেশী দুর্বলতা
- জ্বর,
- প্রস্রাবের কম আউটপুট
- নার্ভাস উত্তেজনা
- পেটে ব্যথা কাটা
- ডায়রিয়া বা কোষ্ঠকাঠিন্য
- ক্ষুধা হ্রাস
- জিহ্বায় সাদা লেপ,
- ঘুমের ব্যাঘাত
- বিরক্ত।
সিস্টেমেটিক সঞ্চালনে অ্যাসিটোনগুলির বর্ধিত সামগ্রী বিষক্রিয়া বাড়ে, সন্তানের সুস্বাস্থ্যের একটি অবনতি ঘটায়। বিরক্তি আছে, পেশী বাধা আছে, জ্বর আছে।
 নেশার সাথে অ্যাসিটোন বডিগুলির মাত্রা বৃদ্ধি হয়। ফলস্বরূপ, কেন্দ্রীয় স্নায়ুতন্ত্র বিঘ্নিত হয়, বমি কেন্দ্রগুলি বিরক্ত হয়। অতএব, সন্তানের কোনও ক্ষুধা নেই, বমি বন্ধ হয় না।
নেশার সাথে অ্যাসিটোন বডিগুলির মাত্রা বৃদ্ধি হয়। ফলস্বরূপ, কেন্দ্রীয় স্নায়ুতন্ত্র বিঘ্নিত হয়, বমি কেন্দ্রগুলি বিরক্ত হয়। অতএব, সন্তানের কোনও ক্ষুধা নেই, বমি বন্ধ হয় না।
উচ্চ মূত্রের কেটোনেস কেন বিপজ্জনক
দেহে অ্যাসিটোন জমে অ্যাসিটোনমিক সিনড্রোম দ্বারা পরিপূর্ণ, যা নিজেকে প্রকাশ করে:
- lacrimation,
- জ্বর,
- ট্যাকিকারডিয়া,
- অবিরাম বমি বমি ভাব
- মারাত্মক ডিহাইড্রেশন
- ঘুমের ব্যাঘাত
- স্নায়বিক ব্যাধি
- arrhythmia।
আপনি যদি সমস্যাটি উপেক্ষা করেন তবে লিভার আকারে বেড়ে যায় (হেপাটোমেগালি)। অ্যাসিটোনমিক সিনড্রোমের একটি গুরুতর কোর্সযুক্ত রোগীদের ক্ষেত্রে মেনিনজিয়াল লক্ষণগুলি উপস্থিত হয় - অঙ্গগুলির অনাকাঙ্ক্ষিত নমনীয়তা, জরায়ুর পেশীগুলির টান।
গবেষণাগার গবেষণা
কোনও শিশুতে অ্যাসিটোন ওএএম অনুযায়ী নির্ধারিত হয়। পরীক্ষার মূল উদ্দেশ্য হ'ল প্রস্রাবে কেটোন অ্যান্টিবডিগুলির পরিমাণ সনাক্ত করা। ফলাফলের ত্রুটিগুলি বাদ দিতে, তারা পরীক্ষাগারে বায়োমেটরি সরবরাহ করার 2 দিন আগে রোগ নির্ণয়ের জন্য প্রস্তুত করে।
ওএএম এর জন্য প্রস্তুতি:
- অধ্যয়নের 2 দিন আগে, চর্বিযুক্ত ও রঙিন খাবারগুলি খাদ্য থেকে বাদ দেওয়া হয়,
- হরমোনীয় ওষুধ এবং খাদ্যতালিকাগত পরিপূরকগুলি অস্বীকার করুন,
- মনস্তাত্ত্বিক মানসিক চাপ এবং শারীরিক পরিশ্রম এড়ান।
মূত্র সংগ্রহ করার সময়, নিম্নলিখিত নিয়মগুলি অবশ্যই বিবেচনা করা উচিত:
- ঘুম থেকে ওঠার পরে সংগৃহীত কেবলমাত্র সকালে প্রস্রাব বায়োমেটরিয়াল হিসাবে ব্যবহৃত হয়,
- বায়োম্যাটরির বেড়ার সামনে, যৌনাঙ্গে নিরপেক্ষ সাবান দিয়ে ধুয়ে দেওয়া হয়,
- প্রস্রাবের প্রথম অংশটি (40 মিলি) পাস হয়ে যায়, এবং মাঝারি (60-100 মিলি) একটি প্লাস্টিকের পাত্রে সংগ্রহ করা হয়।
জৈব রাসায়নিক উপাদান সংগ্রহের ধারক অবশ্যই ত্বকে স্পর্শ করবে না।
 সংগৃহীত তরল সংগ্রহের 1-2 ঘন্টার মধ্যে পরীক্ষাগারে স্থানান্তরিত হয়।
সংগৃহীত তরল সংগ্রহের 1-2 ঘন্টার মধ্যে পরীক্ষাগারে স্থানান্তরিত হয়।
এসিটোনুরিয়ার কারণ নির্ধারণের জন্য, অতিরিক্ত অধ্যয়নগুলি নির্ধারিত হয়:
- ক্লিনিকাল রক্ত পরীক্ষা
- রক্তের গ্লুকোজ পরীক্ষা
- মূত্রতন্ত্রের আল্ট্রাসাউন্ড,
- মস্তিষ্কের সিটি স্ক্যান।
ডায়াগনস্টিক ফলাফল অনুযায়ী, ডাক্তার রোগটি মেনিনজাইটিস, অন্ত্রের সংক্রমণ, সেরিব্রাল শোথ থেকে পৃথক করে।
হোম অ্যাসেটোনুরিয়া পরীক্ষা
সন্তানের শরীরে অ্যাসিটোন সামগ্রীটি পরীক্ষা করতে, কোনও ফার্মাসিতে টেস্ট স্ট্রিপ কিনতে এটি যথেষ্ট। কেটোন বডির সংস্পর্শে এলে রঙটি পরিবর্তিত করে এটি একটি রিএজেন্টের সাথে আবদ্ধ হয়। এসিটোনুরিয়ার ডিগ্রি একটি স্কেলে নির্ধারিত হয়:
- 0.5 মিমি / লি অবধি - অনুপস্থিত
- 5 মিমোল / এল - হালকা
- গড় ৪.০ মিমি / লিটারের বেশি নয়
- 10 মিমি / লি - ভারী।
যদি প্রচুর অ্যাসিটোন থাকে তবে আপনাকে শিশুরোগ বিশেষজ্ঞের সাথে অ্যাপয়েন্টমেন্ট করতে হবে। চিকিত্সার চিকিত্সার কার্যকারিতা নিরীক্ষণের জন্য বাড়িতে সূচক স্ট্রিপগুলি ব্যবহার করার পরামর্শ দেন।
কীটোন স্তর কীভাবে কম করবেন
মাঝারি অ্যাসিটোনুরিয়া সহ, হাসপাতালে ভর্তি প্রয়োজন হয় না। ওএএম এর তথ্যের ভিত্তিতে চিকিত্সার পদ্ধতিটি ডাক্তার দ্বারা নির্ধারিত হয়। চিকিত্সার মূল লক্ষ্যগুলির মধ্যে রয়েছে:
- দেহে অ্যাসিটোন পরিমাণ হ্রাস,
- কার্বোহাইড্রেট এবং লিপিড বিপাক পুনরুদ্ধার,
- যকৃতের কার্যকারিতা স্বাভাবিককরণ।
অ্যাসিটোনমিক সিন্ড্রোম প্রতিরোধের জন্য, একটি ডায়েট, ড্রাগ থেরাপি এবং ফিজিওথেরাপির পরামর্শ দেওয়া হয়।
অন্ত্র lavage
কোনও শিশুকে নিরাময় করার জন্য, দেহে অ্যাসিটোন সামগ্রী হ্রাস করা প্রয়োজন। ক্লিনিজিং এনিমা ব্যবহারের জন্য ইঙ্গিতগুলি হ'ল:
- বমি,
- আলগা মল
- দুর্বলতা
- ক্ষুধার অভাব
- জ্বর।
এনিমা স্থাপনের বৈশিষ্ট্যগুলি:
- একটি ওয়াশিং তরল হিসাবে সোডিয়াম বাইকার্বোনেটের দ্রবণ ব্যবহার করে,
- প্রবর্তনের আগে, অ্যানিমা বা নাশপাতি এর টিপ পেট্রোলিয়াম জেলি দিয়ে তৈলাক্ত হয়,
- রাবারের টিপ মলদ্বারে 3.5-5 সেন্টিমিটার গভীরতায় isোকানো হয়,
- মলদ্বারে 150-500 মিলি তরল ইনজেকশন করা হয় (ভলিউম শিশুর বয়সের উপর নির্ভর করে),
- এনিমা প্রসারিত না করে, টিপটি মলদ্বার থেকে সাবধানে সরানো হয়।
 পদ্ধতিটি প্রতিদিন 1 বার সঞ্চালিত হয় তবে কেবল শিশু বিশেষজ্ঞের পরামর্শে।
পদ্ধতিটি প্রতিদিন 1 বার সঞ্চালিত হয় তবে কেবল শিশু বিশেষজ্ঞের পরামর্শে।যদি শিশু প্রস্রাবে অ্যাসিটোন উন্নত করে থাকে তবে আমার কী করা উচিত?
সমস্যাটি হ'ল যথাযথ থেরাপির অনুপস্থিতিতে এই অবস্থাটি কেবল নিজেই মারাত্মক হতে পারে না, তবে অন্যান্য রোগগুলির মধ্যে জটিলতাও হতে পারে, উদাহরণস্বরূপ, ডায়াবেটিসের সাথে।
অতএব, যদি অ্যাসিটোনমিক সংকটের লক্ষণগুলি প্রথমবারের জন্য উপস্থিত হয়, আপনার অবিলম্বে একজন শিশু বিশেষজ্ঞের সাথে দেখা করা উচিত।
তিনি এই সিন্ড্রোমের বিকাশের কারণগুলি নির্ধারণ করবেন এবং এর তীব্রতার জন্য যথাযথ অ্যাপয়েন্টমেন্ট করবেন (চিকিত্সা রোগী হতে পারে)। তবে বেশিরভাগ ক্ষেত্রে, যদি শিশুটি আগে প্রস্রাবে কেটোন মৃতদেহগুলি সনাক্ত করে এবং অভিভাবকরা সুপারভাইজারের কাছ থেকে অনুমতি পেয়ে থাকেন তবে বাড়িতে চিকিত্সা করা সম্ভব।
আপনি সতর্কতা হারাতে পারবেন না, কারণ হাসপাতালে ভর্তি হওয়া প্রয়োজন:

- ক্রমবর্ধমান লক্ষণগুলির উপস্থিতি সহ (খিঁচুনি, ব্যথা, বমি বমিভাব, জ্বর, চেতনা হ্রাস),
- যদি নিজে থেকে শিশুকে পান করা অসম্ভব,
- যত্ন শুরু থেকে 24 ঘন্টা পরে উন্নতির অভাবে।
যাইহোক, একটি হাসপাতালে এবং বাড়িতে চিকিত্সার দুটি প্রধান দিক রয়েছে: শরীর থেকে কেটোনেস দ্রুত নির্মূলকরণের সুবিধা এবং সঠিক পরিমাণে গ্লুকোজের ধ্রুবক গ্রহণের ব্যবস্থা করা।
অ্যাসিটোন (মূত্র বিশ্লেষক) এর পরীক্ষার স্ট্রিপগুলি ব্যবহার করে বাচ্চার অবস্থা ক্রমাগত পর্যবেক্ষণ করা প্রয়োজন, যা ফার্মাসিতে সর্বত্র বিক্রি হয়। উদাহরণস্বরূপ, মাঝারি তীব্রতা: 4 থেকে 10 মিমি / এল।
কেটোন স্তর কমিয়ে দেওয়ার ওষুধ



ওষুধের ব্যবহারের সাথে থেরাপি এবং ডিটক্সিফিকেশন ব্যবস্থাগুলির পছন্দ হ'ল ডাক্তারের অগ্রগতি।
অভিভাবকরা ভুলভাবে আচরণ করছেন, যারা স্থিতিশীল অবস্থায় ব্যবহারের জন্য এবং মেডিকেল কর্মীদের তত্ত্বাবধানে স্বাধীনভাবে ওষুধের ডোজ নির্ধারণ করে গণনা করেন।
বাড়িতে, চিকিত্সকের সাথে পরামর্শের পরে সীমিত পরিমাণে ওষুধ দেওয়া সম্ভব pre
সুতরাং, বিষাক্ত পচে যাওয়া পণ্যগুলি শোষণ এবং অপসারণের মাধ্যমে আবদ্ধ করার উদ্দেশ্যে, সর্বজনীন এন্টারোসোবারেন্টগুলি ব্যবহার করা হয়: অ্যাক্টিভেটেড কার্বন, পলিসর্ব, এন্টারোজেল gel
বমি বমি শিশুকে পান করতে দেয় না এবং আরও বেশি শরীরের পানির সরবরাহকে হ্রাস করে। বমি প্রক্রিয়া স্থগিতকরণ একটি অ্যান্টিমেটিক এজেন্টের ইনজেকশন করতে পারে, যা অবস্থা স্থিতিশীল করতে সহায়তা করবে। প্রায়শই নির্ধারিত থাকে তেসেরকাল।

এরপরে, লবণের ভারসাম্য পুনরুদ্ধার করুন। এটি করার জন্য, বাচ্চাদের লবণের সাথে উপায়ের প্রস্তাব দেওয়া হয়: রেজিড্রন, গ্লুকোসোলান, ওরাপিট। আপনি পানীয়ের জন্য একটি গ্লুকোজযুক্ত সমাধান প্রস্তাব করতে পারেন, উদাহরণস্বরূপ, একটি 40% গ্লুকোজ দ্রবণ।
অ্যাম্বুলেন্সে আসার আগে অ্যান্টিস্পাসোমডিক্স এবং প্রয়োজনে অ্যান্টিপাইরেটিক ড্রাগগুলি ব্যবহার করাও সম্ভব।
অ্যান্টিমেটিক্স তার চেহারাটির কারণ নিরাময় করে না!
ডায়েট দিয়ে কীভাবে অ্যাসিটোন সরিয়ে ফেলবেন?

এসিটোনিমিয়ার জন্য একটি বিশেষ ডায়েটের ব্যবহারকে দুটি পর্যায়ে ভাগ করা যায়।
প্রথম - তীব্র সময়কালে, একটি সোডা দ্রবণ দিয়ে অন্ত্রগুলি ধুয়ে দেওয়ার পরে, প্রতি 10 মিনিটে মিষ্টিযুক্ত তরল ব্যবহার করা।
মিষ্টি চা, অ-কার্বনেটেড এবং অগ্রাধিকারযুক্ত ক্ষারীয় খনিজ জলের (চিনি মুক্ত), ফল পানীয়, প্লেইন সিদ্ধ জল এই উদ্দেশ্যে উপযুক্ত। প্রস্রাবের প্রস্রাবের পরিমাণ বাড়ানোর জন্য এটি প্রয়োজনীয়, যা পরিবর্তে কেটোনেসগুলি সরাতে সহায়তা করে।
এই সমস্যার মুখোমুখি হওয়া পিতামাতার পর্যালোচনা রয়েছে যা ইঙ্গিত করে যে এই সময়ের মধ্যে এটি পেপসি-কোলার কেটোন মৃতদেহের স্তরকে ভালভাবে হ্রাস করে। যাইহোক, চিকিত্সকরা এ সম্পর্কে সংশয়বাদী এবং দাবি করেন যে কোনও মিষ্টি পানীয়ের একই রকম প্রভাব পড়বে, মূল বিষয়টি হ'ল শিশু এটি প্রচুর পরিমাণে পান করে।

এরপরে, জল দিয়ে ক্র্যাকার এবং ওটমিলটি সাবধানে প্রবেশ করুন। ডায়েটির দ্বিতীয় পর্যায়ে হ'ল পুনরায় সংক্রমণ রোধের জন্য ডায়েটিশিয়ানদের সাথে একত্রিত করা পদ্ধতির সাথে সম্মতি।
কেটজেনিক পণ্যগুলি ডায়েট থেকে বাদ দেওয়া হয়: ঝোল, চর্বিযুক্ত মাংস এবং মাছ, ধূমপানযুক্ত মাংস, অফাল, ক্রিম, টিনজাত খাবার, মাশরুম, কোকো পণ্য, সোরেল, মেয়োনিজ, কফি।
এমনকি চিনিযুক্ত সোডাস, সুবিধামত খাবার, ক্র্যাকার এবং চিপসের বাচ্চাদের মেনুতে মাঝে মধ্যে উপস্থিতি বিপজ্জনক। যতটা সম্ভব প্রাণী উত্সের চর্বি সীমাবদ্ধ করুন, তবে বাদামের মতো শাকসবজি অল্প পরিমাণে রেখে দিন।

ডায়েট প্রস্তুত করার উপর জোর দেওয়া উচিত সিরিয়ালের উপর
ডায়েটের ভিত্তি এই জাতীয় পণ্যগুলি থেকে তৈরি করা উচিত: আলু, সিরিয়াল, গমের পণ্য, ডিম, দুধ, কেফির, দই, শাকসবজি এবং ফল (টমেটো এবং কমলা বাদে)।
আপনি সম্পূর্ণরূপে হজমযোগ্য কার্বোহাইড্রেট ছেড়ে দিতে পারবেন না, তাই মেনুতে মধু, জাম, কম ফ্যাটযুক্ত মাফিন এবং কুকিজ, মার্শম্লোজ, জেলি অন্তর্ভুক্ত রয়েছে। শাসন ব্যবস্থাটি এমনভাবে সংগঠিত করা উচিত যাতে খাবারের মধ্যে বিরতি 3 ঘন্টার বেশি না হয়।
বাচ্চাদের ডায়েটরি নিষেধাজ্ঞার কারণে শিশু বিশেষজ্ঞরা শীতের মৌসুমে ভিটামিন থেরাপি কোর্সের প্রয়োজনীয়তার উপর জোর দেন।
লোক প্রতিকার সহ চিকিত্সা

ডায়াবেটিস এই প্রতিকার থেকে ভয় পায়, আগুনের মতো!
আপনার শুধু আবেদন করা দরকার ...

আমাদের ভুলে যাওয়া উচিত নয় যে traditionalতিহ্যবাহী ওষুধের অস্ত্রাগারেও এমন সমস্ত উপায় রয়েছে যা সমস্ত সম্ভাব্য সহায়তা সরবরাহ করতে পারে।
এই জাতীয় তরলগুলি দ্রুত অ্যাসিটোনিমিয়া থেকে মুক্তি পেতে সহায়তা করবে: সাদা চেরির রস, ক্যামোমিল ইনফিউশন, শুকনো ফলের ঝোল (অগত্যা কিসমিস সহ)।
প্রতি 10 মিনিটে এগুলি ছোট চুমুকের মধ্যে মাতাল করা উচিত। প্রচুর এবং ঘন ঘন মদ্যপান প্রস্রাব বৃদ্ধি করবে যার অর্থ শরীর দ্রুত পরিষ্কার হয় cle তদুপরি, এই তহবিলগুলি এসিটোনটির স্বতন্ত্র গন্ধ প্রদর্শিত হওয়ার পরিবর্তে প্রতিরোধের জন্য ব্যবহার করা যেতে পারে।
মধু এবং লেবুর রসযুক্ত পানীয়গুলিও ভালভাবে কাজ করেছে, কারণ তাদের একটি নির্দিষ্ট ক্ষারীয় প্রভাব রয়েছে।

কিসমিসের সাথে কম্বেট অ্যাসিটোনুরিয়ার বিরুদ্ধে লড়াইয়ে সহায়তা করে
যেসব শিশুদের অ্যাসিটোন, সুদৃ stress় চা, ভ্যালেরিয়ান এবং লেবু বালামের ডিককশনগুলির বিকাশের কারণ হিসাবে স্ট্রেস বা কোনও দৃ strong় আবেগ রয়েছে তাদের জন্য হার্বাল স্নানগুলি ছাড়ের সময় প্রতিরোধের জন্য নির্ধারিত হয়।
সাধারণভাবে, traditionalতিহ্যবাহী এবং সরকারী medicineষধ একমত যে ঝুঁকিতে থাকা বাচ্চাদের প্রতিদিনের নিয়ম মেনে চলা উচিত যা বিপাকীয় সিস্টেমে সবচেয়ে ইতিবাচক প্রভাব ফেলে।

প্রতিদিনের শাসন ব্যবস্থায় নিম্নলিখিত উপাদানগুলি অন্তর্ভুক্ত করা উচিত:
- পরিমিত তবে নিয়মিত অনুশীলন,
- অচল পদচারণ
- কমপক্ষে 8 ঘন্টা ঘুম,
- সুষম পুষ্টি
- জল চিকিত্সা।
অবস্থা আরও খারাপ হলে লোক প্রতিকার নিয়ে পরীক্ষা করবেন না।
ডঃ কোমারোভস্কি এর টিপস
ডাঃ কোমারোভস্কি জোর দিয়ে বলেছেন যে বাচ্চাদের অ্যাসিটোন বিপাকের একটি বৈশিষ্ট্য। আপনি যদি সারাংশটি বুঝতে পারেন তবে এটি স্পষ্ট হয়ে যায় যে মুখ থেকে বৈশিষ্ট্যযুক্ত গন্ধের ক্ষেত্রে কী করা দরকার।
প্রাথমিক চিকিত্সা বা তরল অবস্থায় গ্লুকোজ, পাশাপাশি কিসমিসে প্রাথমিক চিকিৎসা is সময় মতো শরীরে গ্লুকোজ প্রবেশ করলে বমিভাব এড়ানো যায়। অ্যাসিটোনমিক বমি শুরু হওয়ার ক্ষেত্রে, একটি অ্যান্টিমেটিক ইনজেকশন তৈরি করা উচিত এবং এই সময়ে শিশুকে সর্বোচ্চ জল দেওয়া উচিত।
গুরুত্বপূর্ণ প্রতিরোধমূলক ব্যবস্থা:
- পশুর চর্বি সীমাবদ্ধতা,
- প্রচুর মিষ্টি পানীয়,
- নিকোটিনামাইড গ্রহণ (একটি ভিটামিন যা গ্লুকোজ বিপাকের সঠিক নিয়ন্ত্রণের জন্য দায়ী)
এছাড়াও, সংকটগুলিতে সহায়তা করার জন্য ডক্টর কমারভস্কি গ্লুকোজ ট্যাবলেট এবং ফ্রুক্টোজ সংরক্ষণের পরামর্শ দেন।
যে কোনও পরিশ্রম, মানসিক চাপ এবং রোগের সাথে সেগুলি প্রতিরোধমূলকভাবে গ্রহণ করা উচিত।
ডাঃ কোমারোভস্কি জোর দিয়ে বলেছেন যে অ্যাসিটোন ধরা পড়লে ডায়াবেটিস বাদ দেওয়া উচিত, যেহেতু রক্তে পর্যাপ্ত পরিমাণে গ্লুকোজ থাকে তবে এটি শোষণ করা যায় না।
দরকারী ভিডিও
ডাঃ কোমারোভস্কি যদি সন্তানের প্রস্রাবে অ্যাসিটোন থাকে তবে কী করতে হবে তা জানান:
সুতরাং, রক্ত এবং প্রস্রাবে অ্যাসিটোন বিষয়বস্তুর আদর্শ থেকে একটি বিচ্যুতি সনাক্তকরণ বিপাকের গ্লুকোজ নিয়ন্ত্রণের লঙ্ঘন নির্দেশ করে। অ্যাসিটোনমিক সিনড্রোমের বিকাশ রোধ করা যেতে পারে। পিতামাতার সবচেয়ে ভাল কৌশল হ'ল শিশুরোগ বিশেষজ্ঞের সাথে প্রাথমিক পরীক্ষা করার কারণগুলি সনাক্ত করতে এবং পুনরায় সংক্রমণ রোধে ব্যবস্থা গ্রহণ করা।
অ্যাসিটোন প্রতিরোধের মধ্যে বাচ্চাদের গ্লুকোজের উত্স এবং বর্ধিত মদ্যপানের ব্যবস্থা করা উচিত। আন্তঃআকালীন সময়ে গুরুত্বপূর্ণ ভূমিকা একটি সঠিক ডায়েট, মনস্তাত্ত্বিক রাষ্ট্রের সমন্বয়সাধন এবং জীবনধারা দ্বারাও বাজানো হয় যা সাধারণভাবে শিশুর সুস্থ বিকাশে অবদান রাখে।
ঘন ঘন মদ্যপান
বাড়িতে বাচ্চাদের অ্যাসিটোন চিকিত্সার সাথে পান করা জড়িত। জল-ইলেক্ট্রোলাইট ভারসাম্য পুনরুদ্ধার এবং ডিহাইড্রেশন রোধ করতে, পানীয় হিসাবে ব্যবহার করুন:
- মধু বা চিনি দিয়ে দুর্বল চা,
- ফল compotes
- ভেষজ decoctions
যদি বমি বমি দ্বারা শিশুকে কষ্ট দেওয়া হয় তবে ইলেক্ট্রোলাইট এবং কার্বোহাইড্রেট - রেজিড্রন, হাইড্রোভিট, ওরসোল, বৈদ্যুতিন সহ গুঁড়ো দিন। লিভারটি পুনরুদ্ধার করতে, শিশুকে ক্ষারীয় খনিজ জল দেওয়ার পরামর্শ দেওয়া হয়।
ডায়েট থেরাপি একটি শিশুর মধ্যে অ্যাসিটোনমিক সিনড্রোম প্রতিরোধের সবচেয়ে কার্যকর পদ্ধতি। গ্লুকোজের অভাব পূরণ করার জন্য, হজমযোগ্য কার্বোহাইড্রেটগুলি ডায়েটে প্রবর্তিত হয়:
প্রোটিন উপাদান, লিপিড এবং অ্যামিনো অ্যাসিডযুক্ত পণ্যগুলির ব্যবহার সীমিত। চিকিত্সার সময়, নিম্নলিখিতটি মেনু থেকে বাদ দেওয়া হয়:
- মাছ
- মাংসের ঝোল
- মাংস ধূমপান
- ফাস্টফুড
- বাজে জিনিস,
- চর্বিযুক্ত মাংস
শিশুদের মধ্যে এসিটোনুরিয়া সহ, এটি বুকে প্রয়োগের ফ্রিকোয়েন্সি বাড়ানো প্রয়োজন। যদি শিশুটি কৃত্রিম খাওয়ানোতে থাকে তবে গ্লুকোজের একটি উচ্চ সামগ্রীর সাথে অ্যান্টিফ্লাক্স মিশ্রণ ব্যবহার করুন।
ওষুধ এবং enterosorbents
ড্রাগ থেরাপি নেশা এবং প্রতিবন্ধী লিভারের কার্যকারিতা দূর করার লক্ষ্যে। এসিটোনুরিয়ার সাথে নিম্নলিখিত গ্রুপের ওষুধ ব্যবহার করা হয়:
- অ্যান্টিমেটিক্স (ডম্পেরিডোন, তেসেরকাল) - বমিভাব এবং বমিভাব দূর করে,
- শ্যাডেটিভস (গ্লাইসিন, অটোমোসেটিন) - স্নায়ুতন্ত্রের উপর শান্ত প্রভাব ফেলে, উদ্বেগ এবং বিরক্তি হ্রাস করে,
- antispasmodics (Drospa forte, No-shpa) - স্পাস্টিক পেটে ব্যথা বন্ধ করুন।
মারাত্মক নেশায় আক্রান্ত শিশুদের ইনফিউশন থেরাপি দেওয়া হয়। এতে নুনের প্রস্তুতি এবং গ্লুকোজ অন্তর্বর্তী প্রশাসন জড়িত।
যকৃতের অবস্থার উন্নতি করতে, উদ্ভিজ্জ হেপাটোপ্রোটেক্টর - হফিটল, আর্টিকল, হলোসাস ইত্যাদি ব্যবহার করা হয়। হাইপোভিটামিনোসিসের লক্ষণগুলির জন্য, মাল্টিভিটামিন এজেন্টদের সুপারিশ করা হয় - মালটিভিট, সুপ্রাডিন কিডস, ভিট্রাম, পিকোভিট, আভিট। টক্সিনগুলি দ্রুত অপসারণের জন্য, সরবেন্ট ব্যবহার করা হয় - পলিসরব পলিফ্পেন, ফিল্ট্রাম, এন্টারোসেল। ক্ষারীয় জলের সাথে গলে প্রস্রাবের টক্সিন নির্মূলের গতি বাড়ায়।
কত বছর বয়সে অ্যাসিটোন স্তর বাড়তে পারে?
অল্প বয়সী বাচ্চাদের 17-20 %তে সিরাম অ্যাসিটোন বেশি পরিমাণে দেখা দেয়। পরিসংখ্যান অনুসারে, প্রথমবারের মতো, এসিটোনুরিয়া 2-3 বছরের মধ্যে নিজেকে প্রকাশ করে। 6-7 বছর বয়সী বাচ্চাদের মধ্যে কেটোন দেহের ঘনত্ব তীব্রভাবে বৃদ্ধি পায় যা গ্যাস্ট্রোইনটেস্টাইনাল ট্র্যাক্টের পুনর্গঠনের সাথে জড়িত।
বয়ঃসন্ধি দ্বারা - 11-13 বছর - বেশিরভাগ শিশুদের মধ্যে অ্যাসিটোনুরিয়ার লক্ষণগুলি অদৃশ্য হয়ে যায়। যদি অ্যাসিটোনটির মাত্রা কিছুটা বাড়ায় তবে এটি কম পুষ্টির কারণে বিপাকীয় ব্যাধি নির্দেশ করে।
 90% ক্ষেত্রে শিশুদের মধ্যে কেটোনের সংখ্যার ওঠানামা অপুষ্টিজনিত কারণে।
90% ক্ষেত্রে শিশুদের মধ্যে কেটোনের সংখ্যার ওঠানামা অপুষ্টিজনিত কারণে।