ডায়াবেটিস রোগীদের নির্দিষ্ট কিডনি ক্ষতি, এটি ডায়াবেটিক নেফ্রোপ্যাথি: পর্যায়ক্রমে শ্রেণিবিন্যাস এবং তাদের বৈশিষ্ট্যযুক্ত লক্ষণগুলি
ডায়াবেটিক নেফ্রোপ্যাথি (ডিএন) হ'ল ডায়াবেটিসের একটি নির্দিষ্ট কিডনি ক্ষতি, সাথে নোডুলার বা ছড়িয়ে পড়া গ্লোমারুলোস্ক্লেরোসিস গঠন হয়, এর টার্মিনাল পর্যায়গুলি দীর্ঘস্থায়ী রেনাল ব্যর্থতার বৈশিষ্ট্যযুক্ত।
বিশ্বজুড়ে, এনএএম এবং ফলস্বরূপ দীর্ঘস্থায়ী রেনাল ব্যর্থতা টাইপ 1 ডায়াবেটিস রোগীদের মৃত্যুর প্রধান কারণ হ'ল টাইপ 2 ডায়াবেটিস রোগীদের ক্ষেত্রে সিআইডি-র পরে মৃত্যুর দ্বিতীয় প্রধান কারণ এনআই। ইউএসএ এবং জাপানে, এনএএম সমস্ত কিডনি রোগের মধ্যে (35-45%) প্রথম স্থান অধিকার করে, ইউরোপীয় দেশগুলিতে গ্লোমোরুলোনফ্রাইটিস, পাইলোনেফ্রাইটিস, পলিসিস্টিক কিডনি রোগ ইত্যাদির মতো প্রাথমিক রেনাল রোগগুলি স্থানচ্যুত করে " মহামারী "এনএএম কম হুমকীযুক্ত, তবে রেনাল ব্যর্থতার এক্সট্রাকোরোরিয়াল চিকিত্সার প্রয়োজনের 20-25% স্তরে অবিচ্ছিন্নভাবে ধরে রাখা হয়েছে। রাশিয়ায় ডায়াবেটিসে আক্রান্ত রোগীদের টার্মিনাল ক্রনিক রেনাল ব্যর্থতার (ইএসআরডি) পর্যায়ে সহায়তা করার বিষয়টি অত্যন্ত তীব্র।
২০০২ সালে ডায়াবেটিস রোগীদের স্টেট রেজিস্টার অনুসারে, রাশিয়ার 89 অঞ্চল ও অঞ্চলের মধ্যে কেবল 18 টিই রিনাল ব্যর্থতার চিকিত্সার জন্য প্রতিস্থাপনের পদ্ধতিতে ডায়াবেটিস রোগীদের কমপক্ষে আংশিকভাবে সরবরাহ করে: কিডনি প্রতিস্থাপনের একক কেন্দ্রে হিমোডায়ালাইসিস, কম প্রায়ই পেরিটোনাল ডায়ালাইসিস হয়। ২০০২ সালে দীর্ঘস্থায়ী রেনাল ব্যর্থতায় আক্রান্ত রোগীদের রুশ নিবন্ধ অনুসারে, রাশিয়ায় মাত্র ৫-7% ডায়ালাইসিস সাইটগুলি ডায়াবেটিস রোগীদের দ্বারা অধিষ্ঠিত হয়, যদিও এই রোগীদের ডায়ালাইসিস থেরাপির আসল প্রয়োজন ইউরোপের উন্নত দেশগুলির মধ্যে নিকৃষ্ট নয়।
ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাস
2000 সালে রাশিয়ার স্বাস্থ্য মন্ত্রনালয় দ্বারা অনুমোদিত এনএএম এর আধুনিক শ্রেণিবদ্ধকরণ অনুসারে, এর নিম্নলিখিত ধাপগুলি পৃথক করা হয়েছে:
- ইউআইএ স্টেজ,
- কিডনিতে সংরক্ষিত নাইট্রোজেন মলমূত্র ফাংশন সহ স্টেজ পিইউ,
- দীর্ঘস্থায়ী রেনাল ব্যর্থতা।
ইউআইএ পর্যায়টি 30 থেকে 300 মিলিগ্রাম / দিন (বা 20 থেকে 200 মিলিগ্রাম / মিলি পর্যন্ত সকালে প্রস্রাবের অংশে অ্যালবামিনের ঘনত্ব) দ্বারা মূত্রথলির অ্যালবামিনের নির্গমন দ্বারা চিহ্নিত করা হয়। এই ক্ষেত্রে, গ্লোম্যারুলার পরিস্রাবণ হার (জিএফআর) স্বাভাবিক সীমার মধ্যে থেকে যায়, কিডনির নাইট্রোজেন মলত্যাগের ক্রিয়া স্বাভাবিক থাকে, রক্তচাপের মাত্রা সাধারণত টাইপ 1 ডায়াবেটিসে স্বাভাবিক থাকে এবং টাইপ 2 ডায়াবেটিসে বৃদ্ধি পেতে পারে যদি সময়মত চিকিত্সা শুরু করা হয় তবে কিডনিতে ক্ষতির এই পর্যায়ে যেতে পারে বিপরীত হতে।
স্টেজ পিইউ 300 মিলিগ্রাম / দিন বা প্রোটিন 0.5 গ্রাম / দিনের বেশি প্রস্রাবের সাথে অ্যালবামিনের নির্গমন দ্বারা চিহ্নিত করা হয়। একই সময়ে, জিএফআর একটি অবিচ্ছিন্ন হ্রাস 10-12 মিলি / মিনিট / বছর হারে শুরু হয় এবং অবিরাম উচ্চ রক্তচাপ বিকাশ ঘটে। 30% রোগীদের মধ্যে পি ইউ এর সাথে একটি ক্লাসিক নেফ্রোটিক সিন্ড্রোম রয়েছে 3.5 গ্রাম / প্রতিদিনের চেয়ে বেশি, হাইপোলোবুমিনিমিয়া, হাইপারকলেস্টেরোলেমিয়া, হাইপারটেনশন, নিম্নতর অংশগুলির শোথ একই সময়ে, সিরাম ক্রিয়েটিনিন এবং ইউরিয়া স্বাভাবিক মানগুলির মধ্যে থাকতে পারে। ডিএন এর এই পর্যায়ে সক্রিয় চিকিত্সা দীর্ঘকাল ধরে জিএফআর এর প্রগতিশীল হ্রাস রোধ করতে পারে, দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূত্রপাতকে বিলম্বিত করে।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে 89 মিলি / মিনিট / 1.73 এম 2 (দীর্ঘস্থায়ী রেনাল প্যাথলজি কে / ডিওকিউআইয়ের স্তরগুলির শ্রেণিবদ্ধকরণ) এর নীচে জিএফআর হ্রাস দ্বারা নির্ণয় করা হয়। একই সময়ে, প্রোটিনুরিয়া সংরক্ষণ করা হয়, সিরাম ক্রিয়েটিনিন এবং ইউরিয়ার স্তর বৃদ্ধি পায়। উচ্চ রক্তচাপের তীব্রতা বাড়ছে। 15 মিলি / মিনিট / 1.73 এম 2 এর কম জিএফআর হ্রাসের সাথে, ইএসআরডি বিকাশ করে যা জীবনের সাথে বেমানান এবং রেনাল রিপ্লেসমেন্ট থেরাপির প্রয়োজন হয় (হেমোডায়ালাইসিস, পেরিটোনাল ডায়ালাইসিস বা কিডনি প্রতিস্থাপন)।
ডিএন এর বিকাশের প্রক্রিয়া
ডায়াবেটিক কিডনিজনিত ক্ষয়ক্ষতির বিকাশের প্রধান প্রক্রিয়াগুলি বিপাকীয় এবং হেমোডাইনামিক কারণগুলির প্রভাবের সাথে যুক্ত।
| বিপাকীয় | হাইপারগ্লাইসেমিয়া হাইপারলিপিডেমিয়া |
| hemodynamic | ইন্ট্রাকুবুলার হাইপারটেনশন এজি |
হাইপারলিপিডেমিয়া ডায়াবেটিক নেফ্রোপ্যাথির অগ্রগতির জন্য আরেকটি বিপাকীয় উপাদান। জে। এফ। মুরহেড এবং জে ডায়মন্ড নেফ্রোস্ক্লেরোসিস (গ্লোমারুলোস্ক্লেরোসিস) গঠনের এবং ভাস্কুলার অ্যাথেরোস্ক্লেরোসিসের বিকাশের ব্যবস্থার মধ্যে একটি সম্পূর্ণ উপমা স্থাপন করেছিলেন। অক্সিডাইজড এলডিএল গ্লোমোরুলার কৈশিকগুলির ক্ষতিগ্রস্থ এন্ডোথেলিয়ামের মধ্য দিয়ে প্রবেশ করে, ফেনা কোষ গঠনের সাথে মেসাঙ্গিয়াল কোষ দ্বারা ধরা হয়, যার চারপাশে কোলাজেন ফাইবারগুলি গঠন শুরু হয়।
ডায়াবেটিক নেফ্রোপ্যাথির অগ্রগতির একটি হাইড্রোমাইনামিক ফ্যাক্টর হ'ল ইনট্রাসটেলার হাইপারটেনশন (রেনাল গ্লোমারুলির কৈশিকগুলিতে উচ্চ জলবাহী চাপ) ডায়াবেটিসে কিডনি প্যাথলজিতে "হাইড্রোলিক স্ট্রেস" এর ভূমিকা সম্পর্কে অনুমানটি 1980 এর দশকে টি। হোস্টেটেটার এবং ভি। এম। ব্রেনার দ্বারা প্রথম প্রবর্তিত হয়েছিল এবং পরবর্তীতে পরীক্ষামূলক এবং ক্লিনিকাল স্টাডিতে নিশ্চিত হয়ে যায়। ডায়াবেটিসে কিডনির গ্লোমিরুলিতে এই "হাইড্রোলিক স্ট্রেস" গঠনের কারণ কী তা এখনও স্পষ্ট হয়ে যায়নি এই প্রশ্নের উত্তর পাওয়া গেল - রেনাল এএসডি-র উচ্চ ক্রিয়াকলাপ, রেনাল এটি -২ এর উচ্চ ক্রিয়াকলাপ। এই ভ্যাসোঅ্যাকটিভ হরমোনই হ'ল ডায়াবেটিসে কিডনির টিস্যুতে প্রতিবন্ধী কাঠামোগত কাঠামোগত পরিবর্তনগুলিতে প্রতিবন্ধী এবং অন্তর্হীন হেমোডাইনামিক্সের বিকাশে মুখ্য ভূমিকা পালন করে।
হাইপারটেনশন, ডায়াবেটিক কিডনিজনিত ক্ষতির কারণে দ্বিতীয়বার উত্থাপিত, পরবর্তী পর্যায়ে রেনাল প্যাথলজির অগ্রগতির সবচেয়ে শক্তিশালী ফ্যাক্টর হয়ে ওঠে, এর ক্ষতিকারক প্রভাবগুলির শক্তি বিপাকীয় উপাদানগুলির (হাইপারগ্লাইসেমিয়া এবং হাইপারলিপিডেমিয়া) প্রভাবের চেয়ে বহুগুণ বেশি।
ডায়াবেটিক নেফ্রোপ্যাথির 5 টি পর্যায়
ডায়াবেটিসের জটিলতাগুলি বিশেষ উদ্বেগের বিষয়। ডায়াবেটিক নেফ্রোপ্যাথি (গ্লোমরুলার মাইক্রোঞ্জিওপ্যাথি) হ'ল ডায়াবেটিসের একটি দেরীতে জটিলতা যা প্রায়শই মারাত্মক এবং ডায়াবেটিস রোগীদের 75% ক্ষেত্রে ঘটে।
ডায়াবেটিক নেফ্রোপ্যাথি থেকে মরণত্ব টাইপ 1 ডায়াবেটিসে প্রথম এবং টাইপ 2 ডায়াবেটিসে দ্বিতীয়টি হয়, বিশেষত যখন জটিলতা কার্ডিওভাসকুলার সিস্টেমে থাকে।
এটি আকর্ষণীয় যে নেফ্রোপ্যাথি 10 বছরের কম বয়সী বাচ্চাদের তুলনায় টাইপ 1 ডায়াবেটিস পুরুষ এবং কিশোরদের মধ্যে অনেক বেশি বিকাশ লাভ করে।
জটিলতার বৈশিষ্ট্য
ডায়াবেটিক নেফ্রোপ্যাথিতে কিডনি, ধমনী, আর্টেরিওলস, গ্লোমারুলি এবং নলকূপের জাহাজগুলি আক্রান্ত হয়। প্যাথলজি একটি বিঘ্নিত কার্বোহাইড্রেট এবং লিপিড ভারসাম্য সৃষ্টি করে। সর্বাধিক সাধারণ ঘটনাটি হ'ল:
রোগের ইতিহাসে ডায়াবেটিক নেফ্রোপ্যাথি জটিলতার পর্যায়ে নির্দিষ্টকরণের সাথে ক্রনিক কিডনি ডিজিজ (সিকেডি) হিসাবে নির্ণয় করা হয়।
ডায়াবেটিস মেলিটাসের প্যাথলজিতে আইসিডি -10 (10 ম সংশোধনের রোগের আন্তর্জাতিক শ্রেণিবিন্যাস) অনুযায়ী নিম্নলিখিত কোড রয়েছে:
ডায়াবেটিক নেফ্রোপ্যাথি: লক্ষণ, পর্যায়, চিকিত্সা

ডায়াবেটিক নেফ্রোপ্যাথির বিপদটি দীর্ঘস্থায়ীভাবে রেনাল আর্কিটেকটনিকগুলি পরিবর্তন করে, প্যাথলজি দীর্ঘদিন ধরে চিকিত্সাগতভাবে নিজেকে প্রকাশ করে না এমন কারণে ঘটে।
প্রায়শই অভিযোগগুলি ইতিমধ্যে টার্মিনাল পর্যায়ে উপস্থিত হয়, যখন রোগটি রক্ষণশীল থেরাপির জন্য অযোগ্য হয়
ডায়াবেটিক নেফ্রোপ্যাথি বিশেষত এই রোগের প্রাগনোসিস এবং ডায়াবেটিস মেলিটাসের জন্য প্রাণঘাতী জটিলতার জন্য সবচেয়ে নেতিবাচক।
রেনাল টিস্যুতে ক্ষতির এই রূপটি হ'ল উন্নত দেশগুলিতে কিডনি প্রতিস্থাপনের মূল কারণ, টাইপ 1 ডায়াবেটিসের 30-50% রোগী এবং টাইপ 2 ডায়াবেটিসে আক্রান্ত 15-25% রোগীদের মধ্যে দেখা যায়।
রোগের পর্যায়গুলি
1983 সাল থেকে, ডায়াবেটিক নেফ্রোপ্যাথির পর্যায় অনুযায়ী শ্রেণিবিন্যাস মোগেনসেন অনুসারে করা হয়েছে।
টাইপ 1 ডায়াবেটিসের জটিলতা আরও ভালভাবে বোঝা যায়, যেহেতু প্যাথলজি সংঘটিত হওয়ার সময়টি বেশ নির্ভুলভাবে নির্ধারণ করা যেতে পারে।
ডায়াবেটিক নেফ্রোপ্যাথি সহ কিডনিতে পরিবর্তন
জটিলতার ক্লিনিকাল ছবিতে প্রথমে কোনও উচ্চারিত লক্ষণ নেই এবং রেনাল ব্যর্থতার সূত্রপাত না হওয়া অবধি বহু বছর ধরে রোগীর তার উপস্থিতি লক্ষ্য করে না।
প্যাথলজি নিম্নলিখিত পদক্ষেপ।
1. কিডনি হাইপারফংশন
এটি আগে বিশ্বাস করা হয়েছিল যে টাইপ 1 ডায়াবেটিস সনাক্তকরণের 5 বছর পরে গ্লোমেরুলার মাইক্রোজিওপ্যাথি বিকাশ লাভ করে। যাইহোক, আধুনিক ওষুধটি গ্লোমেরুলিকে প্রভাবিত করার মুহুর্ত থেকেই প্যাথলজিকাল পরিবর্তনের উপস্থিতি সনাক্ত করা সম্ভব করে। বাহ্যিক লক্ষণগুলি পাশাপাশি এডিমেটাস সিনড্রোম অনুপস্থিত। এই ক্ষেত্রে, প্রস্রাবে প্রোটিন স্বাভাবিক পরিমাণে থাকে এবং রক্তচাপের উল্লেখযোগ্য বিচ্যুতি থাকে না।
গ্লাইসেমিয়ার স্তর যদি 13-14 মিমি / এল এর উপরে উঠে যায় তবে পরিস্রাবণের হারে রৈখিক হ্রাস ঘটে।
যখন ডায়াবেটিস ভাল ক্ষতিপূরণ হয়, জিএফআর স্বাভাবিক করে তোলে।
যদি টাইপ 1 ডায়াবেটিস মেলিটাস সনাক্ত হয়, যখন ইনসুলিন থেরাপি বিলম্বের সাথে নির্ধারিত হয়, কিডনিতে অপরিবর্তনীয় পরিবর্তন এবং ক্রমাগত বর্ধিত পরিস্রাবণ হার সম্ভব হয়।
2. কাঠামোগত পরিবর্তন
এই সময়টি উপসর্গ দ্বারা প্রদর্শিত হয় না। প্রক্রিয়াটির প্রথম পর্যায়ে অন্তর্নিহিত প্যাথলজিকাল লক্ষণগুলি ছাড়াও কিডনির টিস্যুতে প্রাথমিক কাঠামোগত পরিবর্তনগুলি লক্ষ্য করা যায়:
৩. ডায়াবেটিক নেফ্রোপ্যাথি
ডায়াবেটিক নেফ্রোপ্যাথির চূড়ান্ত সুপ্ত পর্যায়ের প্রতিনিধিত্ব করে। কার্যত কোনও বিশেষ লক্ষণ নেই। মঞ্চের কোর্সটি স্বাভাবিক বা কিছুটা উন্নত এসসিএফই এবং রেনাল রক্ত সঞ্চালনের সাথে ঘটে occurs অতিরিক্ত:
মাইক্রোঅ্যালবামিনুরিয়ার চতুর্থ বা পর্যায় (30-300 মিলিগ্রাম / দিন) ডায়াবেটিস শুরুর 5 বছর পরে পালন করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথির প্রথম তিনটি পর্যায়ে চিকিত্সা করা যায় যদি সময়মত চিকিত্সা হস্তক্ষেপ সরবরাহ করা হয় এবং রক্তে শর্করার সংশোধন করা হয়। পরে, কিডনির কাঠামো পুরোপুরি পুনরুদ্ধার করতে leণ দেয় না এবং চিকিত্সার লক্ষ্য হবে এই অবস্থাটি রোধ করা। উপসর্গের অভাবে পরিস্থিতি আরও বেড়েছে। প্রায়শই সংকীর্ণ ফোকাস (কিডনি বায়োপসি) এর পরীক্ষাগার পদ্ধতি অবলম্বন করা প্রয়োজন।
৪. মারাত্মক ডায়াবেটিক নেফ্রোপ্যাথি
মঞ্চটি ডায়াবেটিস শুরুর 10-15 বছর পরে নিজেকে প্রকাশ করে। এটি স্ট্রবেরি পরিস্রাবণের হার 10-15 মিলি / মিনিটে হ্রাস দ্বারা চিহ্নিত করা হয়। প্রতি বছর, রক্তনালীগুলির গুরুতর ক্ষতির কারণে।প্রোটিনুরিয়ার প্রকাশ (300 মিলিগ্রাম / দিনের বেশি) এই সত্যটির অর্থ হ'ল প্রায় গ্লোমেরুলির প্রায় 50-70% স্ক্লেরোসিস হয় এবং কিডনিতে পরিবর্তনগুলি অপরিবর্তনীয় হয়ে যায়। এই পর্যায়ে, ডায়াবেটিক নেফ্রোপ্যাথির উজ্জ্বল লক্ষণগুলি উপস্থিত হতে শুরু করে:
অতিরিক্ত প্রস্রাবের প্রোটিন মলত্যাগ এবং রক্তের মাত্রা হ্রাস ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণ।
রক্তে প্রোটিনের অভাব প্রোটিন যৌগিক সহ নিজস্ব উত্সগুলির প্রক্রিয়াজাতকরণ দ্বারা ক্ষতিপূরণ হয়, যা প্রোটিনের ভারসাম্যকে স্বাভাবিক রাখতে সহায়তা করে। দেহের আত্ম-ধ্বংস ঘটে। রোগী ওজন নাটকীয়ভাবে হারাতে থাকে, তবে এডমা বৃদ্ধির কারণে এই সত্যটি খুব বেশি নজরে আসে না। মূত্রবর্ধকগুলির সাহায্য অকার্যকর হয়ে যায় এবং তরল প্রত্যাহারটি પંચার দ্বারা বাহিত হয়।
প্রোটিন্যুরিয়ার পর্যায়ে প্রায় সব ক্ষেত্রেই রেটিনোপ্যাথি পর্যবেক্ষণ করা হয় - চোখের পাত্রে জলবাহী রোগের প্যাথলজিকাল পরিবর্তন ঘটে যার ফলস্বরূপ রেটিনার রক্ত সরবরাহ ব্যাহত হয়, এর ডাইস্ট্রোফি, অপটিক অ্যাট্রোফি এবং ফলস্বরূপ, অন্ধত্ব দেখা দেয়। বিশেষজ্ঞরা রেনাল রেটিনাল সিনড্রোমের মতো এই রোগতাত্ত্বিক পরিবর্তনগুলি পৃথক করে।
প্রোটিন্যুরিয়ার সাথে হৃদরোগের বিকাশ ঘটে।
5. উরেমিয়া। রেনাল ব্যর্থতা
মঞ্চটি জাহাজ এবং দাগের সম্পূর্ণ স্ক্লেরোসিস দ্বারা চিহ্নিত করা হয়। কিডনির অভ্যন্তরীণ স্থান শক্ত হয়ে যায়। জিএফআরতে একটি ড্রপ রয়েছে (10 মিলি / মিনিটেরও কম)। প্রস্রাব এবং রক্ত পরিশোধন বন্ধ হয়ে যায়, রক্তে বিষাক্ত নাইট্রোজেনাস স্ল্যাগের ঘনত্ব বৃদ্ধি পায়। প্রদর্শিত:
4-5 বছর পরে, মঞ্চটি তাপের মধ্যে চলে যায়। এই অবস্থাটি অপরিবর্তনীয়।
দীর্ঘস্থায়ী রেনাল ব্যর্থতা যদি অগ্রসর হয় তবে ড্যান-জ্যাব্রোডি ঘটনাটি সম্ভব, রোগীর অবস্থার মধ্যে একটি কাল্পনিক উন্নতি দ্বারা চিহ্নিত। ইনসুলিনেজ এনজাইমের হ্রাসকৃত ক্রিয়াকলাপ এবং ইনসুলিনের বিলম্বিত কিডনি নির্গমন হাইপারগ্লাইসেমিয়া এবং গ্লুকোসোরিয়া প্ররোচিত করে।
ডায়াবেটিস শুরুর 20-25 বছর পরে, রেনাল ব্যর্থতা দীর্ঘস্থায়ী হয়। দ্রুত বিকাশ সম্ভব:
নিদানবিদ্যা
ডায়াবেটিক নেফ্রোপ্যাথি সনাক্তকরণের জন্য বার্ষিক পরীক্ষা রোগীদের জন্য করা উচিত:
প্রাথমিকভাবে, বিশেষজ্ঞ রোগীর সাধারণ অবস্থা বিশ্লেষণ করে এবং ডায়াবেটিসের সংক্রমণের ধরণ, ধাপ এবং সময়ও প্রতিষ্ঠা করেন।
ডায়াবেটিক নেফ্রোপ্যাথির প্রাথমিক সনাক্তকরণই সফল চিকিত্সার মূল চাবিকাঠি। এই উদ্দেশ্যে, ডায়াবেটিসের ডায়াবেটিক নেফ্রোপ্যাথি স্ক্রিনিং প্রোগ্রাম ব্যবহার করা হয়। এই প্রোগ্রামের সাথে সামঞ্জস্য রেখে জটিলতার নির্ণয়ের জন্য, মূত্রের একটি সাধারণ ক্লিনিকাল বিশ্লেষণ পাস করা প্রয়োজন। যখন প্রোটিনুরিয়া সনাক্ত করা হয়, যা অবশ্যই বারবার অধ্যয়ন দ্বারা নিশ্চিত হওয়া উচিত, ডায়াবেটিক নেফ্রোপ্যাথি দিয়ে রোগ নির্ণয় করা হয়, প্রোটিন্যুরিয়ার স্টেজ এবং উপযুক্ত চিকিত্সার পদ্ধতি নির্ধারিত হয়।
প্রোটিনুরিয়া অনুপস্থিত থাকলে মাইক্রোব্ল্যামিনুরিয়া জন্য মূত্র পরীক্ষা করা হয়। প্রাথমিক পদ্ধতিতে নির্ণয়ের সাথে এই পদ্ধতিটি বেশ সংবেদনশীল। প্রস্রাবে প্রোটিন সামগ্রীর আদর্শটি 30 মিলিগ্রাম / দিনের বেশি হওয়া উচিত নয়। মাইক্রোব্ল্যামিনুরিয়া সহ, অ্যালবামিনের সামগ্রীটি 30 থেকে 300 মিলিগ্রাম / দিন পর্যন্ত হয়, যা কিডনিতে প্যাথলজিকাল পরিবর্তনগুলির সূচনা নির্দেশ করে।–-১২ সপ্তাহের জন্য তিনবার প্রস্রাব পরীক্ষা করা হয় এবং একটি অ্যালবামিন স্তর সনাক্ত করা গেলে রোগ নির্ণয়টি "ডায়াবেটিক নেফ্রোপ্যাথি, মাইক্রোব্ল্যামিনুরিয়া স্টেজ" করা হয় এবং এর নির্মূলের জন্য সুপারিশ দেওয়া হয়।
রোগ নির্ণয়ের বিষয়টি স্পষ্ট করার জন্য, এটি প্রয়োজনীয়:
ডায়াবেটিক নেফ্রোপ্যাথির শেষ পর্যায়গুলি আরও অনেক সহজে নির্ণয় করা হয়। নিম্নলিখিত লক্ষণগুলি তাদের মধ্যে সহজাত:
কিডনি যক্ষ্মা, দীর্ঘস্থায়ী পাইলোনেফ্রাইটিস, তীব্র এবং দীর্ঘস্থায়ী গ্লোমারুলোনফ্রাইটিস ইত্যাদির সাথে ডায়াবেটিক নেফ্রোপ্যাথির স্বতন্ত্র নির্ণয়
কখনও কখনও বিশেষজ্ঞরা কিডনি বায়োপসি অবলম্বন করেন। প্রায়শই, এই ডায়াগোনস্টিক পদ্ধতিটি নিম্নলিখিত ক্ষেত্রে ব্যবহৃত হয়:
কিডনি বায়োপসি আল্ট্রাসাউন্ড নিয়ন্ত্রণে সঞ্চালিত
প্রতিটি পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা আলাদা।
জাহাজ এবং কিডনিতে প্যাথলজিকাল পরিবর্তনগুলি রোধ করার জন্য ডায়াবেটিস প্রতিষ্ঠিত হওয়ার মুহুর্ত থেকে পর্যাপ্ত প্রতিরোধমূলক চিকিত্সার প্রথম এবং দ্বিতীয় পর্যায়ে। শরীরে সুগার একটি স্থিতিশীল স্তর ওষুধের সাহায্যেও বজায় থাকে যা এর স্তর হ্রাস করে।
মাইক্রোয়্যালবামিনুরিয়ার পর্যায়ে, রক্তচাপের পাশাপাশি রক্তের গ্লুকোজকে স্বাভাবিক করা চিকিত্সার লক্ষ্য।
বিশেষজ্ঞরা অ্যাঞ্জিওটেনসিন-কনভার্টিং এনজাইম ইনহিবিটার (এসিই ইনহিবিটার): এনালাপ্রিল, লিসিনোপ্রিল, ফসিনোপ্রিল। এই ওষুধগুলি রক্তচাপকে স্থিতিশীল করে, কিডনির কার্য স্থিতিশীল করে। দীর্ঘস্থায়ী প্রভাবযুক্ত ওষুধগুলি, যা দিনে একবারের বেশি গ্রহণ করা হয় না, এটি সবচেয়ে বেশি চাহিদা রয়েছে in
একটি ডায়েটও নির্ধারিত হয় যেখানে প্রোটিনের আদর্শটি রোগীর ওজনের 1 কেজি প্রতি 1 মিলিগ্রামের বেশি হওয়া উচিত নয়।
অপরিবর্তনীয় প্রক্রিয়াগুলি রোধ করতে কিডনি প্যাথলজির প্রথম তিনটি পর্যায়ে গ্লাইসেমিয়া, ডিসলাইপিডেমিয়া এবং রক্তচাপকে কঠোরভাবে নিয়ন্ত্রণ করা প্রয়োজন।
প্রোটিনুরিয়ার পর্যায়ে, এসি ইনহিবিটারগুলির সাথে ক্যালসিয়াম চ্যানেল ব্লকারদেরও নির্ধারিত করা হয়। তারা মূত্রবর্ধক (ফুরোসেমাইড, লাসিক্স, হাইপোথিয়াজাইড) এবং মদ্যপানের সাহায্যে শোথের সাথে লড়াই করে। আরও কঠোর ডায়েট অবলম্বন করুন। এই পর্যায়ে চিকিত্সার লক্ষ্য রেনাল ব্যর্থতা রোধে রক্তচাপ এবং রক্তে গ্লুকোজকে স্বাভাবিক করা।
ডায়াবেটিক নেফ্রোপ্যাথির শেষ পর্যায়ে, চিকিত্সাটি মৌলিক। রোগীর ডায়ালাইসিস (টক্সিন থেকে রক্ত পরিশোধন। একটি বিশেষ ডিভাইস ব্যবহার করে) বা কিডনি প্রতিস্থাপনের প্রয়োজন।
ডায়ালাইজার আপনাকে টক্সিনের রক্ত পরিষ্কার করতে দেয়
ডায়াবেটিক নেফ্রোপ্যাথির পুষ্টি হ'ল ডায়াবেটিকের সর্বোত্তম স্বাস্থ্য বজায় রাখতে কম প্রোটিন, ভারসাম্যপূর্ণ এবং প্রয়োজনীয় পুষ্টিগুলির সাথে সম্পৃক্ত হওয়া উচিত। কিডনিতে প্যাথলজিকাল প্রক্রিয়ার বিভিন্ন পর্যায়ে, বিশেষ নিম্ন-প্রোটিন ডায়েট 7 পি, 7 এ এবং 7 বি ব্যবহার করা হয়, যা জটিল জটিল রোগের চিকিত্সার অন্তর্ভুক্ত রয়েছে।
ডাক্তারের সাথে পরামর্শের পরে, বিকল্প পদ্ধতি ব্যবহার করা সম্ভব। তারা একটি স্বাধীন চিকিত্সা হিসাবে কাজ করতে পারে না, তবে ড্রাগ ড্রাগের থেরাপিটি পুরোপুরি পরিপূরক করে:
প্রতিরোধমূলক ব্যবস্থা
নিম্নলিখিত নিয়মগুলি ডায়াবেটিক নেফ্রোপ্যাথি এড়াতে সহায়তা করবে, যা ডায়াবেটিসের মুহুর্ত থেকে অবশ্যই পালন করা উচিত:
- আপনার দেহের চিনির স্তর পর্যবেক্ষণ করুন।
- কিছু ক্ষেত্রে ওষুধ দিয়ে রক্তচাপকে সাধারণ করুন।
- এথেরোস্ক্লেরোসিস প্রতিরোধ করুন।
- একটি ডায়েট অনুসরণ করুন।
আমাদের অবশ্যই ভুলে যাওয়া উচিত নয় যে ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি দীর্ঘ সময়ের জন্য নিজেকে প্রকাশ করে না এবং কেবলমাত্র চিকিৎসকের কাছে নিয়মিত পদ্ধতিতে দেখা এবং পরীক্ষাগুলি পাস করা অপরিবর্তনীয় পরিণতি এড়াতে সহায়তা করবে।
1 ম পর্যায় - হাইফারফিউশনিয়াল হাইপারট্রফি:
এটি ইতিমধ্যে ডায়াবেটিস শুরুর সময় সনাক্ত করা হয় (প্রায়শই 1 টাইপ করুন) এবং কিডনির গ্লোমোরুলির আকার বাড়ার সাথে রয়েছে। এটি হাইপারপারফিউশন, হাইফারফিল্ট্রেশন এবং নরমোমবুবিনুরিয়া (30 মিলিগ্রাম / দিনের কম) দ্বারা চিহ্নিত করা হয়। ইনসুলিন থেরাপির সময় কিছু ক্ষেত্রে সনাক্ত হওয়া মাইক্রোব্ল্যামিনুরিয়া বিপরীত হয়। সিএফ গতি বেশি, তবে এটি বিপরীতমুখীও।
২ য় পর্যায় - প্রাথমিক কাঠামোগত পরিবর্তনের পর্যায়:
এখনও কোনও ক্লিনিকাল প্রকাশ নেই। এটি ডায়াবেটিস শুরুর বেশ কয়েক বছর পরে গঠিত হয় এবং এটি গ্লোমেরুলার বেসমেন্ট ঝিল্লি ঘন হওয়া এবং ম্যাসাঞ্জিয়ামের পরিমাণে বৃদ্ধি দ্বারা চিহ্নিত করা হয়।
এই পর্যায়টি হাইপারফিল্ট্রেশন এবং নরমোমবুবিনুরিয়া (30 মিলিগ্রাম / দিনের কম) দ্বারা প্রকাশিত 5 বছর অবধি স্থায়ী হতে পারে। ডায়াবেটিসের ক্ষয় এবং শারীরিক পরিশ্রমের সাথে মাইক্রোব্ল্যামিনুরিয়া সনাক্ত করা যায়। সিএফের গতি উল্লেখযোগ্যভাবে বৃদ্ধি পেয়েছে।
চতুর্থ পর্যায় - চিকিত্সকভাবে প্রকাশিত:
রেনাল ব্যর্থতা এবং উরেমিয়া বিকাশ ঘটে। মঞ্চটি খুব কম সিএফ রেট (প্রতি মিনিটে 30 মিলির কম) দ্বারা চিহ্নিত করা হয়, মোট বিচ্ছুরক বা নোডুলার গ্লোমারুলোস্ক্লেরোসিস। দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে, হাইপারগ্লাইসেমিয়া, গ্লাইকোসুরিয়া হিসাবে ডায়াবেটিসের এমন প্রকাশগুলি উল্লেখযোগ্যভাবে হ্রাস করা যায়। ইনসুলিনের প্রয়োজনীয়তা হ্রাস এবং প্রস্রাবের উতসরণের হার (জুব্রোড-ড্যান ঘটনা) হ্রাসের কারণে হ্রাস পায়। রক্তের ক্রিয়েটিনিন 2 বারের বেশি বৃদ্ধি পাওয়ার সাথে, এরিথ্রোপয়েটিন সংশ্লেষণ হ্রাসের কারণে রক্তাল্পতা বিকাশ ঘটে। নেফ্রোটিক সিন্ড্রোম অগ্রসর হয়, হাইপারটেনশন কার্যত অ্যান্টিহাইপারটেনসিভ ড্রাগগুলি সংশোধন করে না। ক্রিয়েটিনিনের মাত্রা 5-6 গুণ বাড়ার সাথে সাথে ডিস্পেপটিক সিনড্রোম এবং ইউরিমের সমস্ত লক্ষণ দেখা যায়। পরবর্তী কিডনি প্রতিস্থাপনের সাথে পেরিটোনাল বা প্রোগ্রাম হেমোডায়ালাইসিসের সাহায্যে রোগীর আরও জীবন সম্ভব। বর্তমানে, ডায়াবেটিক নেফ্রোপ্যাথির ক্লিনিকাল পর্যায়েগুলির শ্রেণিবদ্ধকরণ প্রয়োগ করা হয়েছে (রাশিয়ার স্বাস্থ্য মন্ত্রকের গাইডলাইন, 2002)।
ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়:
ডায়াবেটিক নেফ্রোপ্যাথির তিনটি স্তর রয়েছে।
Chronic দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে (রক্ষণশীল, টার্মিনাল)।
মাইক্রোব্ল্যামিনুরিয়ার পর্যায়টি প্রতিদিন 30 থেকে 300 মিলিগ্রাম পর্যন্ত প্রস্রাবে প্রস্রাবে অ্যালবামিনের নির্গমন বৃদ্ধি দ্বারা প্রকাশ করা উচিত; একটি নিয়মিত ইউরিনালাইসিসের সময় কোনও প্রোটিন সনাক্ত করা যায় না। চিকিত্সা: এমনকি সাধারণ রক্তচাপ, ডিসপ্লাইপিডেমিয়া সংশোধন, প্রাণী প্রোটিনের সীমাবদ্ধতা (শরীরের ওজনের 1 কেজি প্রতি 1 গ্রামের বেশি নয়) এমনকি এসিই প্রতিরোধকরা।
প্রোটিনুরিয়ার স্টেজটি ইতিমধ্যে একটি রুটিন ইউরিনালাইসিসের সময় সনাক্ত হওয়া প্রোটিনের উপস্থিতির আকারে প্রকাশিত হয়। একই সময়ে, সিএফ-র হ্রাস এবং রক্তচাপ বৃদ্ধি লক্ষ্য করা যায়। চিকিত্সা: এসিই প্রতিরোধকারীরা 120/75 মিমি আরটি-র বেশি নয় রক্তচাপ বজায় রাখে। আর্ট। ডিসলিপিডেমিয়ার সংশোধন, প্রাণী প্রোটিনের সীমাবদ্ধতা (দেহের ওজনের 1 কেজি প্রতি 0.8 গ্রামের বেশি নয়)।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার স্তরটি কেবল তখনই নির্ধারিত হয় যখন 120 মিমোল / লি (যা 1.4 মিলিগ্রামের সমান) এর বেশি ক্রিয়েটিনাইন স্তরের বৃদ্ধি রোগীর রক্তে নির্ধারিত হয়। একই সময়ে, 30 মিলি / মিনিটের নীচে সিএফের হার হ্রাস, পাশাপাশি রক্তের ইউরিয়া স্তরের বৃদ্ধি নির্ধারিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা:
• এসিই ইনহিবিটারগুলি (ক্রিয়েটিনিন বাড়ানোর সাথে সাথে 3 টি আদর্শের চেয়ে বেশি নয়) + দীর্ঘ-অভিনয়কারী ক্যালসিয়াম বিরোধী (নিফেডিপাইন রিটার্ড, অ্যামলডোপাইন, ল্যাক্সিপাইন) 120/75 মিমি আরটি এর নীচে রক্তচাপ রক্ষণাবেক্ষণ সহ। আর্ট।,
Animal প্রাণীর প্রোটিনের খাদ্য গ্রহণের সীমাবদ্ধতা (শরীরের ওজনের 1 কেজি প্রতি 0.6 গ্রামের বেশি নয়),
Am অ্যামিনো অ্যাসিডের কেটো এনালগগুলি প্রতিদিন 14-16 গ্রাম,
Mg 7 মিলিগ্রাম / কেজি দৈহিক ওজনের খাবারের সাথে ফসফেটের সীমাবদ্ধতা
Diet ডায়েটরি ক্যালসিয়াম এবং ক্যালসিয়াম লবণের ওষুধের কারণে প্রতিদিন কমপক্ষে 1,500 মিলিগ্রাম ক্যালসিয়াম গ্রহণ বেড়েছে, ভিটামিন ডি (কেবল সক্রিয় ফর্মটি ক্যালসিট্রিয়ল),
Ry এরিথ্রোপয়েটিন ড্রাগের সাথে রক্তাল্পতার চিকিত্সা,
হাইপারক্লেমিয়া সহ - লুপ ডায়ুরেটিকস,
• হেমোডায়ালাইসিস (ইঙ্গিতগুলি: সিএফ - 15 মিলি / মিনিটেরও কম, রক্ত ক্রিয়েটিনিন - 600 মিমোল / এল এর বেশি)।
রোগের প্রথম 5 বছরের মধ্যে দুর্বল ডায়াবেটিস নিয়ন্ত্রণে নেফ্রোপ্যাথির ঝুঁকি উল্লেখযোগ্যভাবে বৃদ্ধি পায়। গ্লাইসেমিয়ার যত্ন সহকারে পর্যবেক্ষণের মাধ্যমে, ইনট্রেন্রাল হেমোডাইনামিক্স এবং রেনাল ভলিউমের স্বাভাবিককরণ সম্ভব। এসিই ইনহিবিটারগুলির দীর্ঘমেয়াদী ব্যবহার এতে অবদান রাখতে পারে। স্থিতিশীলকরণ এবং নেফ্রোপ্যাথির অগ্রগতি ধীর করা সম্ভব। প্রোটিন্যুরিয়ার উপস্থিতি কিডনিতে একটি উল্লেখযোগ্য ধ্বংসাত্মক প্রক্রিয়া নির্দেশ করে, যার মধ্যে প্রায় 50-75% গ্লোমোরুলি ইতিমধ্যে স্ক্লেরয়েজ হয়, এবং রূপক এবং কার্যকরী পরিবর্তনগুলি অপরিবর্তনীয় হয়ে পড়েছে। প্রোটিনুরিয়ার সূচনা হওয়ার পরে, সিএফের হার প্রতি মাসে 1 মিলি / মিনিট, প্রতি বছর প্রায় 10 মিলি / মিনিট হারে ক্রমান্বয়ে হ্রাস পাচ্ছে। প্রোটিনুরিয়ার সূচনা থেকে 7-10 বছর পরে রেনাল ব্যর্থতার চূড়ান্ত পর্যায়ে বিকাশ আশা করা যায়। নেফ্রোপ্যাথির ক্লিনিকাল উদ্ভাসের পর্যায়ে, এর অগ্রগতি ধীর করা এবং রোগের ইউরেমিক পর্যায়ের সূচনাতে বিলম্ব করা খুব কঠিন difficult
ডায়াবেটিক নেফ্রোপ্যাথির এমএইউ-র পর্যায়টি সনাক্ত করতে, প্রয়োগ করুন:
1) মাইক্রোব্ল্যামিনুরিয়া অধ্যয়ন - ইউআইএ (পরীক্ষার স্ট্রিপগুলি "মিক্রাল পরীক্ষা" - হফম্যান লা রোচে),
2) ইমিউনোকেমিক্যাল পদ্ধতি,
3) ডিভাইস "ডিসিএ-2000 +"।
ডায়াবেটিক নেফ্রোপ্যাথির সাথে ডায়েটরি সুপারিশগুলির জন্য আরও সতর্ক মনোভাব প্রয়োজন, যা ডায়াবেটিক নেফ্রোপ্যাটি দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে পৌঁছানো পর্যন্ত এন্ডোক্রিনোলজিস্ট এবং ডায়াবেটিস বিশেষজ্ঞরা দ্বারা সম্পাদিত হয় না। শরীরের ওজনে প্রতি কেজি 1.5 কেজি থেকে বেশি প্রাণীর প্রোটিন গ্রহণের ফলে নেফ্রোটক্সিক প্রভাব থাকতে পারে।
ডায়াবেটিস রোগীদের নির্দিষ্ট কিডনি ক্ষতি, এটি ডায়াবেটিক নেফ্রোপ্যাথি: পর্যায়ক্রমে শ্রেণিবিন্যাস এবং তাদের বৈশিষ্ট্যযুক্ত লক্ষণগুলি
ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিস মেলিটাসের জটিলতার মধ্যে বিশেষত ইনসুলিন-নির্ভর (প্রথম ধরণের) জটিলতার মধ্যে আধিপত্য অর্জন করেছেন। এই গ্রুপের রোগীদের মধ্যে এটি মৃত্যুর প্রধান কারণ হিসাবে স্বীকৃত।
কিডনিতে রূপান্তর রোগের প্রাথমিক পর্যায়ে উদ্ভাসিত হয় এবং রোগের টার্মিনাল (চূড়ান্ত) পর্যায়ে দীর্ঘস্থায়ী রেনাল ব্যর্থতা (সিআরএফ হিসাবে সংক্ষিপ্ত) ছাড়া আর কিছুই নয়।
প্রতিরোধমূলক ব্যবস্থা গ্রহণের সময়, উচ্চ দক্ষ বিশেষজ্ঞের সাথে সময়মতো যোগাযোগ করা, যথাযথ চিকিত্সা এবং ডায়েটিং করা, ডায়াবেটিসে নেফ্রোপ্যাথির বিকাশ যতটা সম্ভব হ্রাস করা এবং দেরি করা যায়।
রোগের শ্রেণিবিন্যাস, যা প্রায়শই বিশেষজ্ঞরা অনুশীলনে ব্যবহার করেন, ডায়াবেটিস মেলিটাসে আক্রান্ত রোগীর কাঠামোগত রেনাল পরিবর্তনের স্তরগুলি প্রতিফলিত করে।
"ডায়াবেটিক নেফ্রোপ্যাথি" শব্দের অর্থ একটি রোগ নয়, তবে ডায়াবেটিস মেলিটাসের দীর্ঘস্থায়ী ফর্মের বিকাশের বিরুদ্ধে রেনাল জাহাজগুলিতে ক্ষতির সাথে যুক্ত বেশ কয়েকটি নির্দিষ্ট সমস্যা রয়েছে: গ্লোমেরুলোস্ক্লেরোসিস, কিডনিতে ধমনীর ধূমপায়ী, তাদের নেক্রোসিস, পাইলোনেফ্রাইটিস ইত্যাদি।
দ্বিতীয় ধরণের (নন-ইনসুলিন-নির্ভর) রোগের রোগীদের ক্ষেত্রে নেফ্রোপ্যাথি কেবল 15-30% ক্ষেত্রে দেখা যায়। দীর্ঘস্থায়ী ডায়াবেটিস মেলিটাসের পটভূমির বিপরীতে বিকাশকারী নেফ্রোপ্যাথি কে গেমোমেরুলোস্ক্লেরোসিসের প্রথম রূপের উপমা অনুসারে কিমেলস্টিল-উইলসন সিনড্রোমও বলা হয় এবং চিকিত্সা ম্যানুয়াল এবং রোগীর রেকর্ডে "ডায়াবেটিক গ্লোমেরুলোস্কেরোসিস" শব্দটি প্রায়শই "নেফ্রোপ্যাথি" এর প্রতিশব্দ হিসাবে ব্যবহৃত হয়।
ডায়াবেটিক নেফ্রোপ্যাথি একটি ধীরে ধীরে অগ্রগতিশীল রোগ, এর ক্লিনিকাল চিত্রটি রোগগত পরিবর্তনের পর্যায়ে নির্ভর করে। ডায়াবেটিক নেফ্রোপ্যাথির বিকাশে, মাইক্রোব্ল্যামিনুরিয়া, প্রোটিনুরিয়া এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার টার্মিনাল পর্যায়ে পৃথক করা হয়।
দীর্ঘ সময়ের জন্য, ডায়াবেটিক নেফ্রোপ্যাথি কোনও বাহ্যিক প্রকাশ ছাড়াই অসম্প্রদায়িক। ডায়াবেটিক নেফ্রোপ্যাথির প্রাথমিক পর্যায়ে কিডনির গ্লোমিরুলির আকার (হাইপফারাকশনাল হাইপারট্রফি) বৃদ্ধি, রেনাল রক্ত প্রবাহ বৃদ্ধি এবং গ্লোমেরুলার পরিস্রাবণের হার (জিএফআর) বৃদ্ধি লক্ষ করা যায়। ডায়াবেটিসের অভিষেকের কয়েক বছর পরে, কিডনির গ্লোমরুলার যন্ত্রপাতিতে প্রাথমিক কাঠামোগত পরিবর্তনগুলি লক্ষ্য করা যায়। গ্লোমেরুলার পরিস্রাবণের একটি উচ্চ মাত্রা অবশেষ, এবং প্রস্রাবে অ্যালবামিনের নির্গমন স্বাভাবিক মানের (30-300 মিলিগ্রাম / দিন বা 20-200 মিলিগ্রাম / মিলি প্রস্রাবের অংশে মিলি) অতিক্রম করে না। রক্তচাপের পর্যায়ক্রমিক বৃদ্ধি লক্ষ্য করা যেতে পারে, বিশেষত শারীরিক পরিশ্রমের সময়। ডায়াবেটিক নেফ্রোপ্যাথি সহ রোগীদের অবনতি রোগের শেষ পর্যায়ে দেখা যায়।
ক্লিনিকভাবে উচ্চারণ ডায়াবেটিক নেফ্রোপ্যাথি টাইপ 1 ডায়াবেটিস মেলিটাসের সাথে 15-20 বছর পরে বিকাশ লাভ করে এবং অবিচ্ছিন্ন প্রোটিনুরিয়া (মূত্রের প্রোটিন স্তর> 300 মিলিগ্রাম / দিন) দ্বারা চিহ্নিত করা হয়, ক্ষতটির অপরিবর্তনীয়তা নির্দেশ করে। রেনাল রক্ত প্রবাহ এবং জিএফআর হ্রাস করা হয়, ধমনী উচ্চ রক্তচাপ ধ্রুবক এবং সংশোধন করা কঠিন হয়ে যায়। নেফ্রোটিক সিন্ড্রোম বিকাশ লাভ করে, হাইপোলেবুমিনিমিয়া, হাইপারকলেস্টেরোলেমিয়া, পেরিফেরিয়াল এবং গহ্বর শোথ দ্বারা প্রকাশিত হয়। রক্তের ক্রিয়েটিনিন এবং রক্তের ইউরিয়ার স্তরগুলি স্বাভাবিক বা কিছুটা উপরে উন্নত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির টার্মিনাল পর্যায়ে কিডনির পরিস্রাবণ এবং ঘনত্বের কার্যগুলিতে তীব্র হ্রাস ঘটে: বিশাল প্রোটিনুরিয়া, কম জিএফআর, রক্তের ইউরিয়া এবং ক্রিয়েটিনিনের উল্লেখযোগ্য বৃদ্ধি, রক্তাল্পতা বৃদ্ধি, গুরুতর শোথ এই পর্যায়ে হাইপারগ্লাইসেমিয়া, গ্লুকোসুরিয়া, এন্ডোজেনাস ইনসুলিনের মূত্রনালীর নির্গমন এবং বহির্মুখী ইনসুলিনের প্রয়োজনীয়তা উল্লেখযোগ্যভাবে হ্রাস করা যায়। নেফ্রোটিক সিন্ড্রোম অগ্রসর হয়, রক্তচাপ উচ্চ মানের কাছে পৌঁছে যায়, ডিস্পেপটিক সিনড্রোম, ইউরেমিয়া এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতা বিপাকীয় পণ্যগুলির দ্বারা শরীরের স্ব-বিষক্রিয়া এবং বিভিন্ন অঙ্গ এবং সিস্টেমের ক্ষতি দ্বারা চিহ্নিত হয়।
প্রথম পর্যায়ের চিকিত্সা III
I-III পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির প্রতিরোধ এবং চিকিত্সার জন্য প্রাথমিক নীতিগুলির মধ্যে রয়েছে:
হাইপারগ্লাইসেমিয়া কিডনিতে কাঠামোগত এবং কার্যকরী পরিবর্তনের জন্য একটি ট্রিগার। দুটি বৃহত্তম গবেষণা - ডিএসটি (ডায়াবেটিস নিয়ন্ত্রণ এবং জটিলতা অধ্যয়ন, 1993) এবং ইউকেপিডিএস (যুক্তরাজ্য প্রসপটিভ ডায়াবেটিস স্টাডি, 1998) - দেখিয়েছিল যে নিবিড় গ্লাইসেমিক নিয়ন্ত্রণের কৌশলগুলি ডায়াবেটিস মেলিটাস 1 এবং 2 রোগীদের মাইক্রোব্ল্যামিনুরিয়া এবং অ্যালবামিনুরিয়ার ফ্রিকোয়েন্সিতে উল্লেখযোগ্য হ্রাস ঘটায়। ম প্রকার। কার্বোহাইড্রেট বিপাকের জন্য সর্বোত্তম ক্ষতিপূরণ, যা ভাস্কুলার জটিলতার বিকাশকে রোধ করতে সহায়তা করে, স্বাভাবিক বা কাছাকাছি-স্বাভাবিক গ্লাইসেমিক মানগুলি এবং HbA1c প্রস্তাব দেয়
ডায়াবেটিক নেফ্রোপ্যাথির জন্য অ্যান্টিহাইপারটেনসিভ থেরাপি
ডায়াবেটিস মেলিটাস রোগীদের চিকিত্সার জন্য অ্যান্টিহাইপারটেনসিভ ড্রাগগুলি নির্বাচন করার সময়, কার্বোহাইড্রেট এবং লিপিড বিপাকের উপর তাদের প্রভাব, ডায়াবেটিস মেলিটাসের অন্যান্য বিচ্যুতি এবং অনর্থক রেনাল ফাংশনের ক্ষেত্রে সুরক্ষার ক্ষেত্রে নেফ্রপ্রোটেক্টিভ এবং কার্ডিওপ্রোটেক্টিভ বৈশিষ্ট্যগুলির উপস্থিতি বিবেচনা করা উচিত।
এসিই ইনহিবিটারগুলি নেফ্রোপ্রোটেক্টিভ বৈশিষ্ট্যগুলি উচ্চারণ করেছে, ইন্ট্রাক্রানিয়াল হাইপারটেনশন এবং মাইক্রোব্যালবুমিনুরিয়ার তীব্রতা হ্রাস করে (ব্রিলিয়ান্ট, ইইউসিএলআইডি, রেইন ইত্যাদি গবেষণা অনুসারে)। সুতরাং, এসিই ইনহিবিটরসগুলিকে কেবল উচ্চমাত্রায় নয়, সাধারণ রক্তচাপের সাথেও মাইক্রো্যালবামিনুরিয়ার জন্য নির্দেশ করা হয়:
এসি ইহিহিবিটরগুলির পাশাপাশি ভেরাপামিল গ্রুপের ক্যালসিয়াম বিরোধীদের নেফ্রোপ্রোটেক্টিভ এবং কার্ডিওপ্রোটেক্টিভ প্রভাব রয়েছে।
ধমনী উচ্চ রক্তচাপের চিকিত্সার ক্ষেত্রে একটি গুরুত্বপূর্ণ ভূমিকা অ্যাঞ্জিওটেনসিন II রিসেপ্টর বিরোধী দ্বারা অভিনয় করা হয়। টাইপ 2 ডায়াবেটিস মেলিটাস এবং ডায়াবেটিক নেফ্রোপ্যাথিতে তাদের নেফ্রোপ্রোটেক্টিভ ক্রিয়াকলাপটি আইআরএমএ 2, আইডিএনটি, রেনাল - তিনটি বড় গবেষণায় দেখানো হয়েছে। এই ওষুধটি এসি ইনহিবিটরসগুলির (বিশেষত টাইপ 2 ডায়াবেটিস রোগীদের ক্ষেত্রে) পার্শ্ব প্রতিক্রিয়াগুলির ক্ষেত্রে নির্ধারিত হয়:
নেফ্রোপ্রোটেক্টর সলোডেক্সাইডাইডের সাথে মিলিত হয়ে এসি ইনহিবিটারগুলি (বা অ্যাঞ্জিওটেনসিন II রিসেপ্টর ব্লকার) ব্যবহার করার পরামর্শ দেওয়া হয়, যা কিডনির গ্লোমারুলির বেসমেন্ট ঝিল্লিগুলির বিকলিত পার্স্যাবিলিটি পুনরুদ্ধার করে এবং প্রস্রাবে প্রোটিনের ক্ষতি হ্রাস করে।
সুলোডেক্সাইড 600 এলইউ ইন্ট্রামাস্কুলারলি প্রতিদিন 2 বার বিরতি, 3 সপ্তাহের সাথে সপ্তাহে 5 দিন 1 দিন, তারপরে দিনে একবার 250 মাসের মধ্যে 2 মাস অন্তর্ভুক্ত।
এই ধরনের চিকিত্সার কোর্সটি বছরে 2 বার প্রস্তাব দেওয়া হয়।
উচ্চ রক্তচাপ সহ, কম্বিনেশন থেরাপি ব্যবহারের পরামর্শ দেওয়া হয়।
ডায়াবেটিক নেফ্রোপ্যাথিতে ডিসপ্লিপিডেমিয়ার থেরাপি
ডায়াবেটিক নেফ্রোপ্যাথী স্টেজ চতুর্থ এবং তদূর্ধের ডায়াবেটিস মেলিটাসের 70% রোগীদের ডাইস্লিপিডেমিয়া হয়। লিপিড বিপাকীয় ব্যাঘাতগুলি সনাক্ত করা হলে (এলডিএল> ২.6 মিমোল / এল, টিজি> ১.7 মিমোল / এল), হাইপারলিপিডেমিয়া সংশোধন (লিপিড-হ্রাসকারী ডায়েট) বাধ্যতামূলক, অপর্যাপ্ত কার্যকারিতা সহ - লিপিড-হ্রাসকারী ওষুধ।
এলডিএল> 3 মিমি / এল দিয়ে স্ট্যাটিনগুলির একটি ধ্রুবক গ্রহণের ইঙ্গিত দেওয়া হয়:
মাইক্রোঅ্যালবামিনুরিয়ার পর্যায়ে বিরক্ত ইন্ট্রাকুবুলার হেমোডাইনামিক্স পুনরুদ্ধার করা প্রাণীর প্রোটিনের ব্যবহার 1 গ্রাম / কেজি / দিন সীমাবদ্ধ করে অর্জন করা যেতে পারে।
হাইপোগোনাদিজমের লিঙ্কের কারণগুলি এখানে
এখানে মূল 5 টি পর্যায় যা ডায়াবেটিক নেফ্রোপ্যাথির সাথে একে অপরকে সহজেই প্রতিস্থাপন করে, যদি আপনি খুব প্রথম দিকে প্রক্রিয়াটিতে হস্তক্ষেপ না করেন:
প্রথম তিনটি ধাপকে অন্যথায় বলা যায় না, কারণ তাদের সাথে কোনও অভিযোগ নেই। কিডনির ক্ষতির উপস্থিতি নির্ধারণের জন্য কেবলমাত্র কিডনি টিস্যুর বিশেষ পরীক্ষাগার পরীক্ষা এবং মাইক্রোস্কোপি চালানো সম্ভব। তবে, এই পর্যায়ে এই রোগটি স্পষ্টভাবে চিহ্নিত করতে সক্ষম হওয়া গুরুত্বপূর্ণ, কারণ পরে এটি ইতিমধ্যে অপরিবর্তনীয় হয়ে পড়ে।
ডায়াবেটিক নেফ্রোপ্যাথি কি
ডায়াবেটিস রোগীদের কিডনির ক্ষতি দেরিতে জটিলতা, এটি উচ্চ রক্তে শর্করার দ্বারা ভাস্কুলার প্রাচীরের ধ্বংসের সাথে যুক্ত। এটি দীর্ঘ সময়ের জন্য অসম্পূর্ণ, এবং অগ্রগতির সাথে সাথে এটি প্রস্রাবের পরিস্রাবণ বন্ধ করে দেয়।
রেনাল ব্যর্থতার বিকাশ ঘটে। বিষাক্ত যৌগগুলির রক্ত পরিষ্কার করার জন্য রোগীদের হেমোডায়ালাইসিস সরঞ্জামের সাথে সংযুক্ত করার প্রয়োজন রয়েছে। এই ধরনের ক্ষেত্রে, রোগীর জীবন কিডনি প্রতিস্থাপনের সম্ভাবনা এবং এর বেঁচে থাকার উপর নির্ভর করে।
এবং ডায়াবেটিসের জন্য মূত্র বিশ্লেষণ সম্পর্কে এখানে আরও রয়েছে।
উন্নয়নের কারণ
ডায়াবেটিসের জটিলতায় বাড়ে প্রধান কারণ হ'ল ব্লাড সুগার। এর অর্থ হ'ল রোগী ডায়েটরি সুপারিশ মেনে চলেন না, তার জন্য ওষুধের একটি কম ডোজ নেন। ফলস্বরূপ, এই ধরনের পরিবর্তনগুলি ঘটে:
- গ্লোমোরুলিতে থাকা প্রোটিনের অণুগুলি গ্লুকোজ (গ্লাইকেশন) এর সাথে একত্রিত হয় এবং তাদের কাজগুলি হারাতে থাকে,
- ভাস্কুলার দেয়াল ধ্বংস হয়,
- জল এবং লবণের ভারসাম্য বিঘ্নিত হয়,
- অক্সিজেন সরবরাহ কমে যায়
- বিষাক্ত যৌগগুলি কিডনির টিস্যুগুলিকে ক্ষতিগ্রস্ত করে এবং ভাস্কুলার ব্যাপ্তিযোগ্যতা বাড়ায় তা জমে।
দ্রুত অগ্রগতির জন্য ঝুঁকিপূর্ণ কারণসমূহ
যদি হাইফারগ্লাইসেমিয়া (উচ্চ গ্লুকোজ) নেফ্রোপ্যাথির জন্য মূল পটভূমি প্রক্রিয়া হয়, তবে ঝুঁকির কারণগুলি তার উপস্থিতি এবং তীব্রতার হার নির্ধারণ করে। সর্বাধিক প্রমাণিত:
- রেনাল প্যাথলজির জন্য বোঝা বংশগতি,
- ধমনী উচ্চ রক্তচাপ: উচ্চ চাপে, শুরুতে, পরিস্রাবণ বৃদ্ধি পায়, প্রস্রাবে প্রোটিনের ক্ষতি বৃদ্ধি পায় এবং তারপরে গ্লোমিরুলির পরিবর্তে দাগের টিস্যু (গ্লোমোরুলোস্ক্লেরোসিস) প্রদর্শিত হয়, কিডনি প্রস্রাব ফিল্টারিং বন্ধ করে দেয়,
- রক্তের লিপিড কম্পোজিশনের লঙ্ঘন, জাহাজে কোলেস্টেরল কমপ্লেক্স জমা হওয়ার কারণে স্থূলত্ব, কিডনিতে চর্বিগুলির সরাসরি ক্ষতিকারক প্রভাব,
- মূত্রনালীর সংক্রমণ
- ধূমপান,
- মাংসের প্রোটিন এবং লবণের পরিমাণ বেশি
- কিডনির কার্যকারিতা খারাপ করে এমন ওষুধের ব্যবহার,
- রেনাল ধমনির অ্যাথেরোস্ক্লেরোসিস,
- অটোনমিক নিউরোপ্যাথির কারণে মূত্রাশয়ের নিম্ন স্বন tone
দেশে এর
কিডনিতে ক্রমবর্ধমান চাপ এবং অতিরিক্ত প্রস্রাবের আউটপুটজনিত কারণে ডায়াবেটিসের একেবারে প্রথম দিকে এটি ঘটে It রক্তে শর্করার ঘনত্বের কারণে কিডনিগুলি এটি দ্রুত শরীর থেকে সরিয়ে দেওয়ার চেষ্টা করে। এর জন্য, গ্লোমোরুলি আকারে বৃদ্ধি পায়, রেনাল রক্ত প্রবাহ, পরিস্রাবণের গতি এবং ভলিউম বৃদ্ধি পায়। এই ক্ষেত্রে, প্রস্রাবে প্রোটিনের চিহ্ন থাকতে পারে। এই সমস্ত প্রকাশগুলি ডায়াবেটিসের পর্যাপ্ত চিকিত্সার সাথে সম্পূর্ণ অদৃশ্য হয়ে যায়।
কিডনির কাঠামোর প্রাথমিক পরিবর্তনের নেফ্রোপ্যাথি
গ্লোমারুলিতে রোগের আত্মপ্রকাশ থেকে 2-4 বছর পরে, বেসমেন্ট ঝিল্লি ঘন হয় (একটি ফিল্টার যা বড় প্রোটিনগুলি ফিল্টার করে) এবং জাহাজগুলির (মেসাঙ্গিয়াম) মধ্যে টিস্যুর পরিমাণ বৃদ্ধি পায়। কোনও লক্ষণ নেই, প্রস্রাব পরিস্রাবণ ত্বরান্বিত হয়, তীব্র শারীরিক পরিশ্রম বা ডায়াবেটিসের ক্ষয় সহ প্রতিদিন 50 মিলিগ্রাম প্রোটিন নির্গত হয় যা স্বাভাবিকের চেয়ে কিছুটা বেশি (30 মিলিগ্রাম)। এই পর্যায়ে নেফ্রোপ্যাথি প্রায় সম্পূর্ণ বিপরীত প্রক্রিয়া হিসাবে বিবেচিত হয়।
Prenefropatiya
রোগটি শুরু হওয়ার পাঁচ বছর পরে এটি শুরু হয়। প্রোটিনের ক্ষতি স্থায়ী হয়ে যায় এবং সারা দিন ধরে 300 মিলিগ্রাম পৌঁছে যায়। প্রস্রাব পরিস্রাবণ সামান্য বৃদ্ধি বা স্বাভাবিকের কাছাকাছি চলেছে। রক্তচাপ বৃদ্ধি পায়, বিশেষত শারীরিক ক্রিয়াকলাপের সাথে। এই পর্যায়ে, রোগীর অবস্থা স্থিতিশীল করা এবং কিডনি আরও ধ্বংস থেকে রক্ষা করা সম্ভব।
টার্মিনাল নেফ্রোপ্যাথি
রোগীদের ক্ষেত্রে মূত্র পরিস্রাবণ এক মিনিটেরও কম সময়ে 30 মিলি বা তারও কম হয় to বিপাকীয় পণ্যগুলির নির্গমন ব্যাহত হয়, বিষাক্ত নাইট্রোজেন যৌগিক (ক্রিয়েটিনিন এবং ইউরিক অ্যাসিড) জমা হয়। এই সময়ের মধ্যে কিডনিতে, কার্যত কোনও কার্যক্ষম টিস্যু থাকে না। ইনসুলিন রক্তে দীর্ঘস্থায়ী হয়, এর उत्सर्जनও হ্রাস পায়, তাই রোগীদের জন্য হরমোনের ডোজ হ্রাস করা উচিত।
কিডনি কম এরিথ্রোপয়েটিন উত্পাদন করে, যা রক্তের রক্ত কণিকা আপডেট করার জন্য প্রয়োজনীয়, রক্তাল্পতা দেখা দেয়। ফোলাভাব এবং উচ্চ রক্তচাপ বাড়ছে। রোগীরা কৃত্রিম রক্ত পরিশোধন - প্রোগ্রাম হেমোডায়ালাইসিসের জন্য সেশনগুলির উপর সম্পূর্ণ নির্ভরশীল হয়ে পড়ে। তাদের কিডনি প্রতিস্থাপন দরকার।
Microalbuminuria
প্রধান লক্ষণ হ'ল 300 মিলিগ্রাম পর্যন্ত প্রোটিন প্রকাশ। যদি রোগী প্রস্রাবের একটি নিয়মিত পরীক্ষাগার পরীক্ষা করে থাকেন তবে এটি আদর্শ দেখাবে। সম্ভবত রক্তচাপের সামান্য বৃদ্ধি, যখন ফান্ডাস পরীক্ষা করে দেখা যায় রেটিনা (রেটিনোপ্যাথি) এর পরিবর্তনগুলি এবং নিম্ন স্তরের সংবেদনশীলতা ব্যাধিগুলি প্রকাশ করে।
Proteinuria
300 মিলিগ্রামেরও বেশি প্রোটিনের বিচ্ছিন্নতা ইতিমধ্যে রুটিন ইউরিনালাইসিসে স্পষ্ট। ডায়াবেটিসে নেফ্রোপ্যাথির একটি বৈশিষ্ট্য হল লাল রক্তকণিকা এবং শ্বেত রক্ত কোষের অভাব (যদি কোনও মূত্রনালীর সংক্রমণ না থাকে)) চাপ দ্রুত বৃদ্ধি পায়। এই পর্যায়ে ধমনী উচ্চ রক্তচাপ উচ্চ রক্তে শর্করার চেয়ে কিডনির ক্ষতির জন্য আরও বিপজ্জনক।
সাধারণত, সমস্ত রোগীদের রেটিনোপ্যাথি থাকে এবং একটি গুরুতর পর্যায়ে থাকে। এই জাতীয় যুগপত পরিবর্তনগুলি (নেফ্রোরেটিনাল সিন্ড্রোম) কিডনিতে অপরিবর্তনীয় প্রক্রিয়া শুরু হওয়ার সময় নির্ধারণের জন্য ফান্ডাস পরীক্ষা করে allow
প্রোটিনুরিয়ার পর্যায়ে এগুলি নির্ণয় করা হয়:
- পেরিফেরাল নিউরোপ্যাথি এবং ডায়াবেটিক পায়ের সিনড্রোম,
- অর্থোস্ট্যাটিক হাইপোটেনশন - বিছানা থেকে নামার সময় চাপ ড্রপ,
- কার্ডিয়াক পেশী ইস্কেমিয়া, এনজাইনা প্যাকটোরিস এমনকি 25-25 বছর বয়সী লোকদের মধ্যেও,
- ব্যথা ছাড়াই অ্যাটিকিকাল মায়োকার্ডিয়াল ইনফার্কশন,
- পেট, অন্ত্র এবং মূত্রাশয়ের মোটর কার্যকলাপ হ্রাস,
- পুরুষত্বহীনতা।
প্রাপ্তবয়স্ক এবং শিশুদের মধ্যে লক্ষণগুলি
বেশিরভাগ ক্ষেত্রে, প্রথম ধরণের ডায়াবেটিস মেলিটাসের সাথে, নেফ্রোপ্যাথির একটি সাধারণ অগ্রগতি শাস্ত্রীয় স্তরগুলি অনুসারে পরিলক্ষিত হয়।প্রস্রাব পরিস্রাবণের প্রাথমিক বৃদ্ধি - দ্রুত এবং প্রচুর পরিমাণে প্রস্রাব সাধারণত রক্তে শর্করার অপর্যাপ্ত নিয়ন্ত্রণের সাথে দেখা দেয়।
তারপরে রোগীর অবস্থা কিছুটা উন্নত হয়, মাঝারি প্রোটিনের ক্ষরণ বজায় থাকে। এই স্তরের সময়কাল গ্লুকোজ, রক্তের কোলেস্টেরল এবং রক্তচাপের সূচকগুলি কতটা কাছাকাছি তার উপর নির্ভর করে। অগ্রগতির সাথে সাথে মাইক্রোব্ল্যামিনুরিয়া প্রোটিনুরিয়া এবং রেনাল ব্যর্থতার দ্বারা প্রতিস্থাপিত হয়।
মূত্রের প্রোটিন পরীক্ষার স্ট্রিপগুলি
দ্বিতীয় ধরণের ডায়াবেটিসে, বেশিরভাগ ক্ষেত্রে কেবল দুটি পর্যায়েই পার্থক্য করা যায় - সুপ্ত এবং সুস্পষ্ট। প্রথমটি লক্ষণগুলির দ্বারা উদ্ভাসিত হয় না, তবে প্রস্রাবের মধ্যে আপনি বিশেষ পরীক্ষাগুলি দিয়ে প্রোটিন সনাক্ত করতে পারেন, এবং তারপরে রোগী ফুলে যায়, চাপ বেড়ে যায় এবং হাইপোটেনসিভ এজেন্টগুলি হ্রাস করা কঠিন।
নেফ্রোপ্যাথির সময়ে বেশিরভাগ রোগী বয়স্ক। অতএব, ক্লিনিকাল ছবিতে ডায়াবেটিসের জটিল জটিলতার লক্ষণ রয়েছে (রেটিনোপ্যাথি, স্বায়ত্তশাসিত ও পেরিফেরাল নিউরোপ্যাথি) পাশাপাশি রোগগুলির এই সময়ের জীবনের বৈশিষ্ট্য - হাইপারটেনশন, এনজিনা পেক্টেরিস, হার্টের ব্যর্থতা। এই ব্যাকগ্রাউন্ডের বিপরীতে, দীর্ঘস্থায়ী রেনাল ব্যর্থতা দ্রুত সম্ভব মারাত্মক ফলাফলের সাথে সেরিব্রাল এবং করোনারি সংবহনগুলির তীব্র ব্যাধিগুলির দিকে পরিচালিত করে।
নেফ্রোপ্যাথির সম্ভাব্য জটিলতা
প্রস্রাবে প্রোটিনের ক্ষতি ছাড়াও কিডনির ক্ষতি অন্যান্য পরিণতির কারণ হয়:
- অ্যানিথ্রোপয়েটিন সংশ্লেষণের কারণে রেনাল অ্যানিমিয়া,
- ক্যালসিয়াম বিপাকের লঙ্ঘনের কারণে অস্টিওডিস্ট্রোফি, ভিটামিন ডি এর সক্রিয় ফর্মের উত্পাদন হ্রাস রোগীদের মধ্যে হাড়ের টিস্যু ধ্বংস হয়, পেশী দুর্বল হয়, হাড় এবং জয়েন্টগুলিতে ব্যথা বিঘ্নিত হয়, ছোটখাটো আঘাতের সাথে ফ্র্যাকচার দেখা দেয়। ক্যালসিয়াম লবণের কিডনি, অভ্যন্তরীণ অঙ্গ, জাহাজ,
- নাইট্রোজেন যৌগের সাথে শরীরের বিষক্রিয়া - ত্বকের চুলকানি, বমি, গোলমাল এবং ঘন ঘন শ্বাস, নিঃশ্বাসিত বাতাসে ইউরিয়ার গন্ধ।
প্যাথলজি বিকাশ
ডায়াবেটিস মেলিটাস দ্বারা প্ররোচিত হাইপারগ্লাইসেমিয়া রক্তচাপের বৃদ্ধির কারণ হয় (বিপি হিসাবে সংক্ষেপিত), যা গ্লোমারুলি দ্বারা সম্পাদিত ফিল্টারিংকে গতি দেয়, নেফ্রনের ভাস্কুলার সিস্টেমের গ্লোমেরুলি, যা কিডনির কার্যকরী উপাদান।
এছাড়াও, অতিরিক্ত পরিমাণে চিনি প্রোটিনগুলির কাঠামোকে সংশোধন করে যা প্রতিটি পৃথক গ্লোমেরুলাস তৈরি করে। এই অসঙ্গতিগুলি গ্লোমিরুলির স্ক্লেরোসিস এবং কঠোর নেফ্রনগুলির পরিধান এবং ফলে ফলস্বরূপ নেফ্রোপ্যাথির দিকে পরিচালিত করে।
আজ অবধি, তাদের অনুশীলনে চিকিত্সকরা প্রায়শই 1983 সালে বিকশিত এবং রোগের একটি নির্দিষ্ট স্তর বর্ণনা করে মোগেনসেন শ্রেণিবিন্যাস ব্যবহার করেন:
- ডায়াবেটিস মেলিটাসের একেবারে প্রাথমিক পর্যায়ে কিডনির হাইফারফংশন হাইপারট্রফি, হাইপার্পারফিউশন এবং কিডনির হাইপারফিলিটির মাধ্যমে নিজেকে প্রকাশ করে,
- গ্লোম্যারুলার বেসমেন্ট ঝিল্লি ঘন হওয়া, মেসাঙ্গিয়ামের সম্প্রসারণ এবং একই হাইপারফিলারেশন সহ কিডনিতে আই-কাঠামোগত পরিবর্তনের উপস্থিতি। এটি ডায়াবেটিসের 2 থেকে 5 বছর সময়কালে উপস্থিত হয়,
- নেফ্রোপ্যাথি শুরু রোগের সূত্রপাতের 5 বছরেরও বেশি আগে এটি শুরু হয় না এবং মাইক্রোব্ল্যামিনুরিয়া (300 থেকে 300 মিলিগ্রাম / দিন) এবং গ্লোমেরুলার পরিস্রাবণ হারের সংক্ষিপ্ত বিবরণ (সংক্ষেপিত জিএফআর) দ্বারা অনুভূত হয়,
- উচ্চারিত নেফ্রোপ্যাথি 10-15 বছরের মধ্যে ডায়াবেটিসের বিরুদ্ধে বিকাশ করে, প্রোটিনুরিয়া, উচ্চ রক্তচাপে হ্রাস পায়, জিএফআর এবং স্ক্লেরোসিস হ্রাস করে, 50 থেকে 75% গ্লোমেরুলিতে আচ্ছাদন করে,
- ইউরেমিয়া ডায়াবেটিসের 15-20 বছর পরে ঘটে এবং এটি নোডুলার বা সম্পূর্ণ, মোট বিচ্ছুরিত গ্লোমেরুলোস্ক্লেরোসিস দ্বারা চিহ্নিত হয়, রেনাল হাইপারফিলার্ট্রেশন হওয়ার আগে জিএফআর হ্রাস পায়। এটি রেনাল গ্লোমেরুলিতে রক্ত প্রবাহকে ত্বকে গতিতে প্রকাশ করে, প্রস্রাবের পরিমাণ এবং অঙ্গ নিজেই আকার বৃদ্ধি করে। 5 বছর অবধি বেঁচে থাকে
- মাইক্রোব্ল্যামিনুরিয়া - প্রস্রাবে অ্যালবামিন প্রোটিনের মাত্রায় সামান্য বৃদ্ধি (30 থেকে 300 মিলিগ্রাম / দিন)। এই পর্যায়ে সময়মত নির্ণয় এবং চিকিত্সা এটি 10 বছর পর্যন্ত বাড়িয়ে দিতে পারে,
- ম্যাক্রোয়্যালবুমিনুরিয়া (ইউআইএ) বা প্রোটিনুরিয়া। এটি পরিস্রাবণের হারে তীব্র হ্রাস, রেনাল রক্তচাপের একটি ঘন ঘন। প্রস্রাবে অ্যালবামিন প্রোটিনের স্তর 200 থেকে 2000 মিলিগ্রাম / বিচ পর্যন্ত হতে পারে। ইউআইএ পর্যায়ের ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিসের সূচনা থেকে 10-15 তম বছরে উপস্থিত হয়,
- উচ্চারিত নেফ্রোপ্যাথি। এটি একটি এমনকি নিম্ন গ্লোমেরুলার পরিস্রাবণ হার (জিএফআর) এবং স্ক্রোলোটিক পরিবর্তনের জন্য রেনাল জাহাজগুলির সংবেদনশীলতা দ্বারা চিহ্নিত করা হয়। রেনাল টিস্যুতে রূপান্তরকরণের 15-20 বছর পরে কেবল এই পর্বটি সনাক্ত করা যায়,
- দীর্ঘস্থায়ী রেনাল ব্যর্থতা (সিআরএফ)। এটি ডায়াবেটিসের সাথে জীবনের 20-25 বছর পরে উপস্থিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির প্রথম 2 টি পর্যায় (রেনাল হাইপ্লিফিল্ট্রেশন এবং মাইক্রোব্ল্যামিনুরিয়া) বাহ্যিক লক্ষণের অভাবে বৈশিষ্ট্যযুক্ত, প্রস্রাবের পরিমাণ স্বাভাবিক থাকে। এটি হ'ল ডায়াবেটিক নেফ্রোপ্যাথির প্রকৃত পর্যায়।
প্রোটিনুরিয়ার পর্যায়ে, রোগের লক্ষণগুলি ইতিমধ্যে বাহ্যিকভাবে প্রদর্শিত হয়:
- ফোলাভাব দেখা দেয় (মুখের ও পায়ে প্রাথমিক ফোলা থেকে শরীরের গহ্বরের ফোলাভাব পর্যন্ত),
- রক্তচাপের তীব্র পরিবর্তন লক্ষ্য করা যায়,
- ওজন এবং ক্ষুধা তীব্র হ্রাস,
- বমি বমি ভাব, তৃষ্ণা,
- অবসন্নতা, ক্লান্তি, তন্দ্রা।
রোগের কোর্সের শেষ পর্যায়ে উপরের লক্ষণগুলি তীব্র হয়, রক্তের ফোটা প্রস্রাবে উপস্থিত হয়, কিডনির জাহাজগুলিতে রক্তচাপগুলি সূচকগুলিতে বৃদ্ধি পায় যা ডায়াবেটিসের জন্য প্রাণঘাতী।
এটির বিকাশের প্রাথমিক প্রারম্ভিক পর্যায়ে একটি অসুস্থর রোগ নির্ণয় করা অত্যন্ত গুরুত্বপূর্ণ, যা কেবল প্রস্রাবে অ্যালবামিন প্রোটিনের পরিমাণ নির্ধারণের জন্য বিশেষ পরীক্ষা পাস করেই সম্ভব।
এটা জানা জরুরী! সময়ের সাথে সাথে চিনির মাত্রাজনিত সমস্যাগুলি পুরো রোগের গোড়ায় ডেকে আনে, যেমন দৃষ্টি, ত্বক এবং চুল, আলসার, গ্যাংগ্রিন এবং এমনকি ক্যান্সারযুক্ত টিউমারগুলির সমস্যাও হতে পারে! লোকেরা তাদের চিনির মাত্রা স্বাভাবিক করার জন্য তিক্ত অভিজ্ঞতা শিখিয়েছে ...
ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিসের বেশিরভাগ কিডনি জটিলতার সাধারণ নাম। এই শব্দটি কিডনিগুলির ফিল্টারিং উপাদানগুলির গ্লোমোরুলি এবং টিউবুলসগুলির পাশাপাশি ডায়াবেটিস ক্ষতগুলির পাশাপাশি তাদের খাওয়ানো জাহাজগুলি বর্ণনা করে।
ডায়াবেটিক নেফ্রোপ্যাথি বিপজ্জনক কারণ এটি রেনাল ব্যর্থতার চূড়ান্ত (টার্মিনাল) পর্যায়ে নিয়ে যেতে পারে। এই ক্ষেত্রে, রোগীর ডায়ালাইসিস বা কিডনি প্রতিস্থাপনের প্রয়োজন হবে।
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের প্রাথমিক মৃত্যু এবং অক্ষমতার অন্যতম সাধারণ কারণ। ডায়াবেটিস কিডনি সমস্যার একমাত্র কারণ থেকে অনেক দূরে। তবে ডায়ালাইসিসের মধ্য দিয়ে যাওয়া এবং ট্রান্সপ্ল্যান্টের জন্য দাতার কিডনিতে লাইনে দাঁড়িয়ে থাকা, সবচেয়ে ডায়াবেটিস। এর একটি কারণ হ'ল টাইপ 2 ডায়াবেটিসের প্রাদুর্ভাবের উল্লেখযোগ্য বৃদ্ধি increase
দ্বিতীয় ধরণের (নন-ইনসুলিন-নির্ভর) রোগের রোগীদের ক্ষেত্রে নেফ্রোপ্যাথি কেবল 15-30% ক্ষেত্রে দেখা যায়। দীর্ঘস্থায়ী ডায়াবেটিস মেলিটাসের পটভূমির বিপরীতে বিকাশকারী নেফ্রোপ্যাথি কে গেমোমেরুলোস্ক্লেরোসিসের প্রথম রূপের উপমা অনুসারে কিমেলস্টিল-উইলসন সিনড্রোমও বলা হয় এবং চিকিত্সা ম্যানুয়াল এবং রোগীর নথিতে "ডায়াবেটিক গ্লোমোরিওলোস্লোরোসিস" শব্দটি প্রায়শই "নেফ্রোপ্যাথি" এর প্রতিশব্দ হিসাবে ব্যবহৃত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির কারণগুলি
ডায়াবেটিক নেফ্রোপ্যাথি রজনাল জাহাজের প্যাথলজিকাল পরিবর্তন এবং কৈশিক লুপের গ্লোমেরুলি (গ্লোমোরুলি) দ্বারা পরিস্রাবণের কার্য সম্পাদন করে। ডায়াবেটিক নেফ্রোপ্যাথির প্যাথোজেনেসিসের বিভিন্ন তত্ত্ব থাকা সত্ত্বেও, এন্ডোক্রিনোলজিতে বিবেচনা করা হয়, এর প্রধান কারণ এবং এর বিকাশের সূচনা লিঙ্কটি হাইপারগ্লাইসেমিয়া। ডায়াবেটিক নেফ্রোপ্যাটি কার্বোহাইড্রেট বিপাক ব্যাধিগুলির দীর্ঘায়িত অপ্রতুল ক্ষতিপূরণের কারণে ঘটে।
ডায়াবেটিক নেফ্রোপ্যাথির বিপাকীয় তত্ত্ব অনুসারে ধ্রুবক হাইপারগ্লাইসেমিয়া ধীরে ধীরে বায়োকেমিক্যাল প্রক্রিয়াগুলিতে পরিবর্তনের দিকে নিয়ে যায়: রেনাল গ্লোমেরুলির প্রোটিন অণুগুলির অ-এনজাইমেটিক গ্লাইকোসিলেশন এবং তাদের কার্যকরী ক্রিয়াকলাপ হ্রাস, ফ্যাটি অ্যাসিডের বিভাজন, অক্সিজেন পরিবহনের গতিপথের ক্রিয়াকলাপের গতিবেগের ক্রিয়াকলাপের ক্রিয়াকলাপকে হ্রাস করে কিডনি টিস্যু, রেনাল ভাস্কুলার ব্যাপ্তিযোগ্যতা বৃদ্ধি।
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশে হেমোডাইনামিক তত্ত্বটি ধমনী উচ্চ রক্তচাপ এবং প্রতিবন্ধী অন্ত্রের রক্ত প্রবাহে প্রধান ভূমিকা পালন করে: আর্টেরিওলগুলি আনা এবং বহন করার সুরে একটি ভারসাম্যহীনতা এবং গ্লোমোরুলির ভিতরে রক্তচাপের বৃদ্ধি। দীর্ঘমেয়াদী উচ্চ রক্তচাপ গ্লোমেরুলিতে কাঠামোগত পরিবর্তনগুলিকে নিয়ে যায়: প্রথমত, তীব্র প্রাথমিক প্রস্রাবের গঠন এবং প্রোটিনের প্রকাশের সাথে হাইপারফিল্ট্রেশন, তারপরে রেনাল গ্লোমেরুলার টিস্যুর সংযোগকারী (গ্লোমারুলোস্ক্লেরোসিস) এর সাথে সম্পূর্ণ গ্লোমেরুলার অবসারণের সাথে প্রতিস্থাপন, তাদের পরিস্রাবণ ক্ষমতা হ্রাস এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশ।
জিনগত তত্ত্বটি ডায়াবেটিক নেফ্রোপ্যাথি জেনেটিক্যালি নির্ধারিত পূর্বনির্ধারিত কারণগুলির সাথে রোগীর উপস্থিতির উপর ভিত্তি করে বিপাক এবং হেমোডাইনামিক ডিসঅর্ডারগুলিতে প্রকাশিত হয়। ডায়াবেটিক নেফ্রোপ্যাথির প্যাথোজেনেসিসে, তিনটি বিকাশ প্রক্রিয়া অংশ নেয় এবং একে অপরের সাথে ঘনিষ্ঠভাবে যোগাযোগ করে।
ডায়াবেটিক নেফ্রোপ্যাথির ঝুঁকিপূর্ণ কারণগুলি হ'ল ধমনী হাইপারটেনশন, দীর্ঘায়িত অনিয়ন্ত্রিত হাইপারগ্লাইসেমিয়া, মূত্রনালীর সংক্রমণ, চর্বি বিকশিত ও অধিক ওজন, পুরুষ লিঙ্গ, ধূমপান এবং নেফ্রোটক্সিক ড্রাগের ব্যবহার।
ওষুধে এই রোগের বিকাশের কারণগুলি তিনটি গ্রুপে বিভক্ত করা হয়েছে: জেনেটিক, হেমোডাইনামিক এবং বিপাকীয়।
প্রথম কারণ হ'ল বংশগত প্রবণতা। একই সময়ে, হাইপারটেনশন, উচ্চ রক্তচাপ, মূত্রনালীর প্রদাহজনিত রোগ, স্থূলত্ব, খারাপ অভ্যাসের অপব্যবহার, রক্তাল্পতা এবং মূত্রনালীর সিস্টেমে একটি বিষাক্ত প্রভাব ফেলে এমন ওষুধের ব্যবহারের সাথে নেফ্রোপ্যাথির বিকাশের ঝুঁকি বেড়ে যায়।
হেমোডায়নামিক কারণগুলির দ্বিতীয় গ্রুপের মধ্যে কিডনিগুলির প্রতিবন্ধী সংবহন অন্তর্ভুক্ত রয়েছে। মূত্রতন্ত্রের অঙ্গগুলিতে পুষ্টিগুলির অপর্যাপ্ত সরবরাহের সাথে প্রস্রাবে প্রোটিনের পরিমাণ বৃদ্ধি পায়, অঙ্গটির কার্যকারিতা ব্যাহত হয়। তারপরে কিডনির সংযোগকারী টিস্যুগুলির একটি অত্যধিক বৃদ্ধি রয়েছে - টিস্যু স্ক্লেরোসিস বিকাশ ঘটে।
তৃতীয় গ্রুপের কারণগুলি হ'ল শরীরে বিপাকীয় প্রক্রিয়াগুলির লঙ্ঘন, যা রক্তে শর্করার বৃদ্ধি করে, যা প্রোটিন এবং হিমোগ্লোবিনকে গ্লাইকেট করে। গ্লুকোজ গ্রহণ এবং কেশন পরিবহন প্রক্রিয়া ব্যাহত হয়।
এই প্রক্রিয়াগুলি কিডনিতে কাঠামোগত পরিবর্তনের দিকে পরিচালিত করে, ভাস্কুলার টিস্যুগুলির ব্যাপ্তিযোগ্যতা বৃদ্ধি পায়, জাহাজগুলির লুমেনে জমা হয়, টিস্যু স্ক্লেরোসিস বিকাশ ঘটে। ফলস্বরূপ, প্রস্রাবের গঠন এবং প্রবাহের প্রক্রিয়া ব্যাহত হয়, রক্তে অবশিষ্ট নাইট্রোজেন জমা হয়।
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের প্রধান কারণ হ'ল হাই প্লাজমা গ্লুকোজ। ভাস্কুলার প্রাচীরের উপর পদার্থের জমা কিছু রোগগত পরিবর্তন ঘটায়:
- স্থানীয় শোথ এবং কিডনিতে গ্লুকোজ বিপাকজাতীয় পণ্য গঠন থেকে উদ্ভূত রক্তনালীগুলির কাঠামোগত পুনঃনির্মাণ, যা রক্তনালীগুলির অভ্যন্তরীণ স্তরগুলিতে জমা হয়।
- গ্লোমেরুলার হাইপারটেনশন নেফ্রনগুলির চাপের ক্রমাগত প্রগতিশীল বৃদ্ধি is
- পডোসাইটের কাজগুলির ব্যাধি, যা রেনাল বডিগুলিতে পরিস্রাবণ প্রক্রিয়া সরবরাহ করে।
- রেনিন-অ্যাঞ্জিওটেনসিন সিস্টেমের সক্রিয়করণ, যা রক্তচাপের বৃদ্ধি রোধ করার জন্য ডিজাইন করা হয়েছে।
- ডায়াবেটিক নিউরোপ্যাথি - পেরিফেরাল স্নায়ুতন্ত্রের আক্রান্ত জাহাজগুলি দাগের টিস্যুতে রূপান্তরিত হয়, তাই সেখানে প্রতিবন্ধী রেনাল ফাংশন রয়েছে।
ডায়াবেটিস আক্রান্ত রোগীদের জন্য নিয়মিত তাদের স্বাস্থ্য পর্যবেক্ষণ করা জরুরী। নেফ্রোপ্যাথি গঠনের দিকে পরিচালিত করে এমন বেশ কয়েকটি ঝুঁকিপূর্ণ কারণ রয়েছে:
- অপর্যাপ্ত গ্লাইসেমিক স্তর নিয়ন্ত্রণ,
- ধূমপান (30 টিরও বেশি সিগারেট / দিনে খাওয়ার ক্ষেত্রে সর্বাধিক ঝুঁকি দেখা দেয়),
- ডায়াবেটিস ইনসুলিন-নির্ভর ধরণের প্রারম্ভিক বিকাশ,
- রক্তচাপ স্থিতিশীল বৃদ্ধি,
- পারিবারিক ইতিহাসে ক্রমবর্ধমান কারণগুলির উপস্থিতি,
- হাইপারকলেস্টেরোলেমিয়া,
- রক্তাল্পতা।
ডায়াবেটিক নেফ্রোপ্যাথি: পর্যায় শ্রেণিবিন্যাস, লক্ষণ, নির্ণয়, চিকিত্সা, প্রতিরোধ
- কিডনিতে সংরক্ষিত নাইট্রোজেন মলমূত্র ফাংশন সহ স্টেজ পিইউ,
ইউআইএ পর্যায়টি 30 থেকে 300 মিলিগ্রাম / দিন (বা 20 থেকে 200 মিলিগ্রাম / মিলি পর্যন্ত সকালে প্রস্রাবের অংশে অ্যালবামিনের ঘনত্ব) দ্বারা মূত্রথলির অ্যালবামিনের নির্গমন দ্বারা চিহ্নিত করা হয়। এই ক্ষেত্রে, গ্লোম্যারুলার পরিস্রাবণ হার (জিএফআর) স্বাভাবিক সীমার মধ্যে থেকে যায়, কিডনির নাইট্রোজেন মলত্যাগের ক্রিয়া স্বাভাবিক থাকে, রক্তচাপের মাত্রা সাধারণত টাইপ 1 ডায়াবেটিসে স্বাভাবিক থাকে এবং টাইপ 2 ডায়াবেটিসে বৃদ্ধি পেতে পারে যদি সময়মত চিকিত্সা শুরু করা হয় তবে কিডনিতে ক্ষতির এই পর্যায়ে যেতে পারে বিপরীত হতে।
স্টেজ পিইউ 300 মিলিগ্রাম / দিন বা প্রোটিন 0.5 গ্রাম / দিনের বেশি প্রস্রাবের সাথে অ্যালবামিনের নির্গমন দ্বারা চিহ্নিত করা হয়। একই সময়ে, জিএফআর একটি অবিচ্ছিন্ন হ্রাস 10-12 মিলি / মিনিট / বছর হারে শুরু হয় এবং অবিরাম উচ্চ রক্তচাপ বিকাশ ঘটে। 30% রোগীদের মধ্যে পি ইউ এর সাথে একটি ক্লাসিক নেফ্রোটিক সিন্ড্রোম রয়েছে 3.5 গ্রাম / প্রতিদিনের চেয়ে বেশি, হাইপোলোবুমিনিমিয়া, হাইপারকলেস্টেরোলেমিয়া, হাইপারটেনশন, নিম্নতর অংশগুলির শোথ
একই সময়ে, সিরাম ক্রিয়েটিনিন এবং ইউরিয়া স্বাভাবিক মানগুলির মধ্যে থাকতে পারে। ডিএন এর এই পর্যায়ে সক্রিয় চিকিত্সা দীর্ঘকাল ধরে জিএফআর এর প্রগতিশীল হ্রাস রোধ করতে পারে, দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূত্রপাতকে বিলম্বিত করে।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার পর্যায়ে 89 মিলি / মিনিট / 1.73 এম 2 (দীর্ঘস্থায়ী রেনাল প্যাথলজি কে / ডিওকিউআইয়ের স্তরগুলির শ্রেণিবদ্ধকরণ) এর নীচে জিএফআর হ্রাস দ্বারা নির্ণয় করা হয়। একই সময়ে, প্রোটিনুরিয়া সংরক্ষণ করা হয়, সিরাম ক্রিয়েটিনিন এবং ইউরিয়ার স্তর বৃদ্ধি পায়।
উচ্চ রক্তচাপের তীব্রতা বাড়ছে। 15 মিলি / মিনিট / 1.73 এম 2 এর কম জিএফআর হ্রাসের সাথে, ইএসআরডি বিকাশ করে যা জীবনের সাথে বেমানান এবং রেনাল রিপ্লেসমেন্ট থেরাপির প্রয়োজন হয় (হেমোডায়ালাইসিস, পেরিটোনাল ডায়ালাইসিস বা কিডনি প্রতিস্থাপন)।
যদি চিকিত্সা না করা হয়, নেফ্রোপ্যাথি ক্রমাগত অগ্রসর হয়। ডায়াবেটিক গ্লোমারুলোস্ক্লেরোসিসের নিম্নলিখিত পর্যায়গুলি রয়েছে:
নেফ্রোপ্যাথির লক্ষণ
ডায়াবেটিক নেফ্রোপ্যাথির ক্লিনিকাল উদ্ভাস এবং পর্যায়ক্রমে শ্রেণিবিন্যাস কিডনির টিস্যুগুলির ধ্বংসের অগ্রগতি এবং রক্ত থেকে বিষাক্ত পদার্থগুলি অপসারণ করার ক্ষমতাকে হ্রাস করে।
প্রথম পর্যায়ে রেনাল ফাংশন দ্বারা চিহ্নিত করা হয় - প্রস্রাব পরিস্রাবণের হার 20-40% বৃদ্ধি পায় এবং কিডনিতে রক্ত সরবরাহ বৃদ্ধি করে। ডায়াবেটিক নেফ্রোপ্যাথির এই পর্যায়ে কোনও ক্লিনিকাল লক্ষণ নেই এবং কিডনিতে পরিবর্তন গ্লাইসেমিয়া স্বাভাবিকের সাথে স্বাভাবিকের সাথে পরিবর্তিত হয়।

দ্বিতীয় পর্যায়ে কিডনির টিস্যুতে কাঠামোগত পরিবর্তনগুলি শুরু হয়: গ্লোমোরুলার বেসমেন্ট ঝিল্লি ঘন হয়ে যায় এবং ক্ষুদ্রতম প্রোটিন অণুর কাছে প্রবেশযোগ্য হয়ে ওঠে। রোগের কোনও লক্ষণ নেই, প্রস্রাবের পরীক্ষাগুলি স্বাভাবিক, রক্তচাপের পরিবর্তন হয় না।
মাইক্রোঅ্যালবামিনুরিয়ার স্টেজের ডায়াবেটিক নেফ্রোপ্যাথি প্রতিদিন 30 থেকে 300 মিলিগ্রাম পরিমাণে অ্যালবামিন প্রকাশের দ্বারা উদ্ভাসিত হয়। টাইপ 1 ডায়াবেটিসে, রোগটি শুরু হওয়ার 3-5 বছর পরে এটি ঘটে এবং টাইপ 2 ডায়াবেটিসে নেফ্রাইটিস প্রথম থেকেই প্রস্রাবে প্রোটিনের উপস্থিতির সাথে থাকতে পারে।
প্রোটিনের জন্য কিডনির গ্লোমারুলির বর্ধিত ব্যাপ্তিযোগ্যতা এই জাতীয় অবস্থার সাথে সম্পর্কিত:
- দরিদ্র ডায়াবেটিসের ক্ষতিপূরণ।
- উচ্চ রক্তচাপ
- উচ্চ রক্তের কোলেস্টেরল।
- মাইক্রো এবং ম্যাক্রোংজিওপ্যাথি।
যদি এই পর্যায়ে, গ্লাইসেমিয়া এবং রক্তচাপের লক্ষ্য সূচকগুলির স্থিতিশীল রক্ষণাবেক্ষণ করা হয়, তবে রেনাল হেমোডাইনামিক্স এবং ভাস্কুলার ব্যাপ্তিযোগ্যতা এখনও স্বাভাবিক অবস্থায় ফিরে আসতে পারে চতুর্থ স্তরটি প্রতিদিন 300 মিলিগ্রামের উপরে প্রোটিনুরিয়া হয় is
এটি 15 বছর অসুস্থতার পরে ডায়াবেটিস রোগীদের মধ্যে ঘটে। প্রতি মাসে গ্লোমেরুয়ালার পরিস্রাবণ হ্রাস পায়, যা 5-7 বছর পরে টার্মিনাল রেনাল ব্যর্থতার দিকে পরিচালিত করে।
এই পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি উচ্চ রক্তচাপ এবং ভাস্কুলার ক্ষতির সাথে যুক্ত।
নেফ্রোটিক সিন্ড্রোমের নির্ণয় রক্ত প্রোটিন এবং উচ্চ কোলেস্টেরল, কম ঘনত্বের লাইপোপ্রোটিনের হ্রাসও প্রকাশ করে।

ডায়াবেটিক নেফ্রোপ্যাথিতে শোথ মূত্রবর্ধক প্রতিরোধী।এগুলি প্রাথমিকভাবে কেবল মুখ এবং নীচের পাতে উপস্থিত হয় এবং তারপরে পেট এবং বুকের গহ্বর, পাশাপাশি পেরিকার্ডিয়াল থলিতে প্রসারিত হয়। রোগীরা দুর্বলতা, বমি বমি ভাব, শ্বাসকষ্ট, হৃদযন্ত্রের ব্যর্থতায় যোগ দেয়।
একটি নিয়ম হিসাবে, ডায়াবেটিক নেফ্রোপ্যাথি রেটিনোপ্যাথি, পলিনিউরোপथी এবং করোনারি হার্ট ডিজিজের সাথে একত্রে ঘটে। অটোনমিক নিউরোপ্যাথি মায়োকার্ডিয়াল ইনফার্কশন, মূত্রাশয়ের অ্যাটনি, অর্থোস্ট্যাটিক হাইপোটেনশন এবং ইরেকটাইল ডিসফংশন একটি বেদনাদায়ক রূপ নিয়ে যায় to এই স্তরটি অপরিবর্তনীয় বলে বিবেচিত হয়, যেহেতু গ্লোমেরুলির 50% এরও বেশি ধ্বংস হয়ে যায়।
ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাস শেষ পঞ্চম স্তরটিকে ইউরেমিক হিসাবে পৃথক করে। দীর্ঘস্থায়ী রেনাল ব্যর্থতা বিষাক্ত নাইট্রোজেনাস যৌগের রক্ত বৃদ্ধি দ্বারা উদ্ভাসিত হয় - ক্রিয়েটিনিন এবং ইউরিয়া, পটাসিয়াম হ্রাস এবং সিরাম ফসফেটের বৃদ্ধি, গ্লোমেরুলার পরিস্রাবণের হার হ্রাস দ্বারা।
নিম্নলিখিত লক্ষণগুলি রেনাল ব্যর্থতার পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির বৈশিষ্ট্য:
- প্রগ্রেসিভ ধমনী উচ্চ রক্তচাপ
- গুরুতর ইডিমেটাস সিনড্রোম।
- শ্বাসকষ্ট, ট্যাকিকার্ডিয়া।
- পালমোনারি শোথের লক্ষণ।
- ডায়াবেটিসে ক্রমাগত গুরুতর রক্তাল্পতা।
- অস্টিওপোরোসিস।
- কিডনি হাইপারফিলারেশন ration এটি রেনাল গ্লোমেরুলিতে রক্ত প্রবাহকে ত্বকে গতিতে প্রকাশ করে, প্রস্রাবের পরিমাণ এবং অঙ্গ নিজেই আকার বৃদ্ধি করে। 5 বছর অবধি বেঁচে থাকে
- মাইক্রোব্ল্যামিনুরিয়া - প্রস্রাবে অ্যালবামিন প্রোটিনের মাত্রায় সামান্য বৃদ্ধি (30 থেকে 300 মিলিগ্রাম / দিন)। এই পর্যায়ে সময়মত নির্ণয় এবং চিকিত্সা এটি 10 বছর পর্যন্ত বাড়িয়ে দিতে পারে,
- ম্যাক্রোয়্যালবুমিনুরিয়া (ইউআইএ) বা প্রোটিনুরিয়া। এটি পরিস্রাবণের হারে তীব্র হ্রাস, রেনাল রক্তচাপের একটি ঘন ঘন। প্রস্রাবে অ্যালবামিন প্রোটিনের স্তর 200 থেকে 2000 মিলিগ্রাম / বিচ পর্যন্ত হতে পারে। ইউআইএ পর্যায়ের ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিসের সূচনা থেকে 10-15 তম বছরে উপস্থিত হয়,
- উচ্চারিত নেফ্রোপ্যাথি। এটি একটি এমনকি নিম্ন গ্লোমেরুলার পরিস্রাবণ হার (জিএফআর) এবং স্ক্রোলোটিক পরিবর্তনের জন্য রেনাল জাহাজগুলির সংবেদনশীলতা দ্বারা চিহ্নিত করা হয়। রেনাল টিস্যুতে রূপান্তরকরণের 15-20 বছর পরে কেবল এই পর্বটি সনাক্ত করা যায়,
- দীর্ঘস্থায়ী রেনাল ব্যর্থতা (সিআরএফ)। এটি ডায়াবেটিসের সাথে জীবনের 20-25 বছর পরে উপস্থিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির ভবিষ্যদ্বাণী ও প্রতিরোধ
ডায়াবেটিস নেফ্রোপ্যাথির জন্য চিকিত্সা ডায়াবেটিসের নির্ণয়ের সাথে সাথেই শুরু করা উচিত। ডায়াবেটিসে নেফ্রোপ্যাথি প্রতিরোধের জন্য সুপারিশগুলির মধ্যে রয়েছে রক্তে শর্করার এবং কোলেস্টেরলের মাত্রা পর্যবেক্ষণ করা, সাধারণ রক্তচাপ বজায় রাখা, ডায়েট অনুসরণ করা এবং অন্যান্য ডাক্তারের পরামর্শের মধ্যে। কম প্রোটিন ডায়েট কেবলমাত্র এন্ডোক্রিনোলজিস্ট এবং নেফ্রোলজিস্ট দ্বারা নির্ধারিত হওয়া উচিত।
ডায়াবেটিক নেফ্রোপ্যাথি এমন একটি রোগ যা ডায়াবেটিসের ফলে কিডনির জটিলতা হিসাবে বিকশিত হয়। এর বিকাশের 5 টি ধাপ রয়েছে। কোর্সের মঞ্চের উপর নির্ভর করে উপযুক্ত চিকিত্সা নির্ধারিত হয়, যা ডায়াবেটিস এবং নেফ্রোপ্যাথির লক্ষণগুলি দূর করার লক্ষ্যে।
ডায়াবেটিক টাইপের নেফ্রোপ্যাথির প্রথম প্রথম পর্যায়ে সময়োপযোগী চিকিত্সা করার জন্য অনুকূল প্রাগনোসিস থাকে। প্রোটিনুরিয়ার বিকাশের সাথে, দীর্ঘস্থায়ী রেনাল ব্যর্থতার আরও অগ্রগতি রোধ করা সম্ভব।
- ক্রমাগত রক্তে গ্লুকোজ স্তর পর্যবেক্ষণ করুন,
- এথেরোস্ক্লেরোসিসের বিকাশ রোধ করুন,
- ডাক্তার দ্বারা নির্ধারিত ডায়েট অনুসরণ করুন
- রক্তচাপকে স্বাভাবিক করার ব্যবস্থা গ্রহণ করুন।
সময়মতো যথাযথ চিকিত্সার সাথে মাইক্রোব্ল্যামিনুরিয়া হ'ল ডায়াবেটিক নেফ্রোপ্যাথির একমাত্র বিপরীত পর্যায়। প্রোটিন্যুরিয়ার পর্যায়ে, রোগের ক্রনিক রেনাল ব্যর্থতার অগ্রগতি রোধ করা সম্ভব, ডায়াবেটিস নেফ্রোপ্যাথির টার্মিনাল পর্যায়ে পৌঁছানো জীবনের সাথে বেমানান একটি অবস্থার দিকে পরিচালিত করে।
বর্তমানে, ডায়াবেটিক নেফ্রোপ্যাথি এবং সিআরএফ এর ফলস্বরূপ বিকাশ হ'ল প্রতিস্থাপন থেরাপি - হেমোডায়ালাইসিস বা কিডনি প্রতিস্থাপনের শীর্ষস্থানীয় সূচক।ডায়াবেটিক নেফ্রোপ্যাথির কারণে সিআরএফ 50 বছরের কম বয়সী টাইপ 1 ডায়াবেটিস রোগীদের মধ্যে 15% মৃত্যুর কারণ হয়ে থাকে।
ডায়াবেটিক নেফ্রোপ্যাথির প্রতিরোধে এন্ডোক্রিনোলজিস্ট-ডায়াবেটোলজিস্ট দ্বারা ডায়াবেটিস মেলিটাস আক্রান্ত রোগীদের নিয়মিত পর্যবেক্ষণ, থেরাপির সময়মতো সংশোধন, গ্লাইসেমিয়া স্তরের স্থির স্ব-পর্যবেক্ষণ, উপস্থিত চিকিত্সকের সুপারিশ মেনে চলা অন্তর্ভুক্ত।
লাইফস্টাইল সংশোধন
নেফ্রোপ্যাথির পর্যায়ে নির্বিশেষে, জীবনযাত্রার পরিবর্তনগুলি সুপারিশ করা হয়। যদিও এটি প্রমাণিত হয় যে এই নিয়মগুলি রেনাল ব্যর্থতার সূত্রপাতকে বিলম্বিত করতে সহায়তা করে এবং আর্থিক ব্যয়ের প্রয়োজন হয় না, বাস্তবে, তারা প্রায় 30% রোগীর দ্বারা পর্যাপ্ত পরিমাণে, প্রায় 15% আংশিকভাবে সঞ্চালিত হয় এবং বাকীগুলি সেগুলি উপেক্ষা করে। নেফ্রোপ্যাথির জন্য প্রাথমিক চিকিত্সা পরামর্শ:
- প্রতিদিন সাধারণ কার্বোহাইড্রেটগুলির মোট পরিমাণ কমাতে 300 গ্রাম এবং স্থূলত্ব এবং দুর্বল ক্ষতিপূরণ সহ - 200 গ্রাম পর্যন্ত,
- ডায়েট থেকে চর্বিযুক্ত, ভাজা এবং মশলাদার খাবারগুলি বাদ দিন, মাংসের খাবার গ্রহণ কমিয়ে দিন,
- ধূমপান এবং অ্যালকোহল ছেড়ে দিন
- শরীরের ওজন স্বাভাবিককরণ অর্জন, মহিলাদের মধ্যে কোমর পরিধি 87 সেমি অতিক্রম করা উচিত নয়, এবং পুরুষদের মধ্যে 100 সেমি,
- সোডিয়াম ক্লোরাইডের সাধারণ চাপে 5 গ্রামের বেশি হওয়া উচিত নয় এবং উচ্চ রক্তচাপের সাথে 3 গ্রাম অনুমোদিত হতে হবে,
- প্রাথমিক পর্যায়ে, খাবারে প্রতিদিন প্রোটিনকে 0.8 গ্রাম / কেজি দৈহিক ওজনের মধ্যে সীমাবদ্ধ করুন এবং রেনাল ব্যর্থতার ক্ষেত্রে, 0 থেকে 0.6 গ্রাম,
- রক্তচাপ নিয়ন্ত্রণ উন্নত করতে আপনার প্রতিদিন দৈনিক ক্রিয়াকলাপের আধ ঘন্টা প্রয়োজন।
ডায়াবেটিক নেফ্রোপ্যাথিতে ভিডিওটি দেখুন:
চিকিত্সা
ইনসুলিনকে কেবলমাত্র হাইপোগ্লাইসেমিক হিসাবে ব্যবহার করতে বা ট্যাবলেটগুলির সাথে সংমিশ্রণে (টাইপ 2 ডায়াবেটিসের জন্য), আপনাকে নিম্নলিখিত সূচকগুলি অর্জন করতে হবে:
- গ্লুকোজ (মিমোল / লি) খালি পেটে 6.5 অবধি এবং 10 অবধি খাওয়ার পরে,
- গ্লাইকেটেড হিমোগ্লোবিন - 6.5-7% পর্যন্ত।
130/80 মিমি আরটিতে রক্তচাপ হ্রাস করা। আর্ট। নেফ্রোপ্যাথি প্রতিরোধের জন্য দ্বিতীয় সবচেয়ে গুরুত্বপূর্ণ কাজ, এবং এর বিকাশের সাথে সাথে সামনেও আসে। উচ্চরক্তচাপের অধ্যবসায়ের ভিত্তিতে রোগীকে নিম্নলিখিত গ্রুপগুলির ওষুধের সাথে সম্মিলিত চিকিত্সার পরামর্শ দেওয়া হয়:
- এসিই ইনহিবিটার (লিসিনোপ্রিল, কাপোটেন),
- অ্যাঞ্জিওটেনসিন রিসেপ্টর বিরোধী ("লোজাপ", "ক্যান্ডেসার"),
- ক্যালসিয়াম ব্লকার (আইসপটিন, ডায়াকর্ডিন),
- রেনাল ব্যর্থতায় ডায়ুরিটিকস ("লাসিক্স", "ট্রিফাস")।
এসি ইনহিবিটরস এবং অ্যাঞ্জিওটেনসিন রিসেপ্টর বিরোধীরা কিডনি এবং রক্তনালীগুলি ধ্বংস থেকে রক্ষা করে এবং প্রোটিনের ক্ষতি হ্রাস করতে পারে। সুতরাং, এগুলি সাধারণ চাপের পটভূমির বিরুদ্ধেও ব্যবহার করার পরামর্শ দেওয়া হয়। রক্তাল্পতা রোগীদের অবস্থা আরও খারাপ করে, হেমোডায়ালাইসিস পদ্ধতিতে তাদের সহনশীলতা। এর সংশোধন করার জন্য, এরিথ্রোপয়েটিন এবং লোহা লবণের পরামর্শ দেওয়া হয়।
ডায়াবেটিসে আক্রান্ত সমস্ত রোগীদের চর্বিযুক্ত মাংসকে হ্রাস করে এবং পশুর চর্বি সীমাবদ্ধ করে কোলেস্টেরল হ্রাস স্বাভাবিক পর্যায়ে অর্জন করতে হবে। অপর্যাপ্ত ডায়েটের ক্ষেত্রে, জোকর এবং অটোরকে সুপারিশ করা হয়।
কিডনি প্রতিস্থাপন এবং এর বৈশিষ্ট্যগুলি
অঙ্গ প্রতিস্থাপনে অভিজ্ঞতা অর্জনের ফলে, প্রতিস্থাপনের পরে রোগীর বেঁচে থাকা উল্লেখযোগ্যভাবে বৃদ্ধি করা সম্ভব। অপারেশনের জন্য সবচেয়ে গুরুত্বপূর্ণ শর্ত হ'ল কিডনির টিস্যু কাঠামোর দ্বারা রোগীর সাথে সামঞ্জস্যপূর্ণ এমন দাতার সন্ধান করা।
একটি সফল ট্রান্সপ্ল্যান্টের পরে, ডায়াবেটিস রোগীদের কিডনিতে শিকড় ধরে যাওয়ার জন্য শরীরের প্রতিরোধের প্রতিক্রিয়া দমন করে এমন ওষুধ গ্রহণ করা উচিত। যখন জীবিত ব্যক্তির (সাধারণত কোনও আত্মীয়) কাছ থেকে কোনও অঙ্গ প্রতিস্থাপন করা হয়, তখন তার কাছ থেকে একটি কিডনি নেওয়া হয়, এবং যদি মৃত ব্যক্তি দাতা হিসাবে কাজ করে তবে অগ্ন্যাশয়ও প্রতিস্থাপন করা হয়।
কিডনি প্রতিস্থাপন
রোগীদের জন্য রোগ নির্ণয়
শেষ পর্যায়ে, যেখানে রেনাল ফাংশন সংরক্ষণ করা এখনও সম্ভব, তা হ'ল মাইক্রোব্যালবুমিনুরিয়া। প্রোটিনুরিয়ার সাথে, আংশিক ফলাফল অর্জন করা হয় এবং দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূত্রপাতের সাথে এটি মনে রাখতে হবে যে এর চূড়ান্ত পর্যায়ে জীবনের সাথে সামঞ্জস্য নয়। হেমোডায়ালাইসিস প্রতিস্থাপন সেশনগুলির পটভূমির বিপরীতে, এবং বিশেষত কিডনি প্রতিস্থাপনের পরে, প্রাগনোসিসটি কিছুটা উন্নত হয়।অভ্যস্ত অঙ্গটি আপনাকে রোগীর আয়ু বাড়িয়ে তুলতে দেয়, তবে তাকে নেফ্রোলজিস্ট, এন্ডোক্রিনোলজিস্টের দ্বারা নিয়মিত পর্যবেক্ষণ প্রয়োজন।
এবং এখানে ডায়াবেটিসের জটিলতা প্রতিরোধ সম্পর্কে আরও রয়েছে।
ডায়াবেটিক নেফ্রোপ্যাটি ডায়াবেটিসের ভাস্কুলার জটিলতা হিসাবে দেখা দেয়। এটি উচ্চ রক্তে শর্করার, এবং ধমনী উচ্চ রক্তচাপের কারণে রক্তে লিপিডের একটি অতিরিক্ত পরিমাণ এবং সহজাত কিডনিজনিত রোগগুলির অগ্রগতিতে অবদান রাখে। মাইক্রোব্ল্যামিনুরিয়ার পর্যায়ে, স্থিতিশীল ক্ষমা লাভ করা যায়, ভবিষ্যতে, প্রোটিনের ক্ষয় বৃদ্ধি পায় এবং রেনাল ব্যর্থতা বিকাশ লাভ করে।
চিকিত্সার জন্য, lifestyleষধগুলি জীবনধারা সংশোধনের পটভূমির বিরুদ্ধে ব্যবহৃত হয়, দীর্ঘস্থায়ী রেনাল ব্যর্থতার সাথে ডায়ালাইসিস এবং কিডনি প্রতিস্থাপনের প্রয়োজন হয়।
ডায়াবেটিসের জন্য প্রস্রাব পরীক্ষা গ্রহণের জন্য প্রতি ছয় মাস অন্তর্ভুক্ত থাকার পরামর্শ দেওয়া হয়। এটি মাইক্রোঅ্যালবামিনুরিয়ার জন্য সাধারণ হতে পারে। কোনও শিশুর সূচকগুলি পাশাপাশি টাইপ 1 এবং টাইপ 2 ডায়াবেটিস অতিরিক্ত রোগ স্থাপনে সহায়তা করবে।
ডায়াবেটিক রেটিনোপ্যাথি ডায়াবেটিস রোগীদের মধ্যে প্রায়শই ঘটে। শ্রেণিবিন্যাস থেকে কোন ফর্মটি চিহ্নিত করা যায় তার উপর নির্ভর করে - প্রসারক বা অ-প্রসারিত - চিকিত্সা নির্ভর করে। কারণগুলি উচ্চ চিনি, ভুল জীবনযাপন। লক্ষণগুলি শিশুদের মধ্যে বিশেষত অদৃশ্য। প্রতিরোধ জটিলতা এড়াতে সহায়তা করবে।
ডায়াবেটিসের জটিলতা তার প্রকার নির্বিশেষে প্রতিরোধ করা হয়। গর্ভাবস্থায় বাচ্চাদের মধ্যে এটি গুরুত্বপূর্ণ। টাইপ 1 এবং টাইপ 2 ডায়াবেটিসে প্রাথমিক এবং মাধ্যমিক, তীব্র এবং দেরীতে জটিলতা রয়েছে।
রক্তে শর্করায় দীর্ঘায়িত ক্রমের কারণে নিম্ন স্তরের ডায়াবেটিক নিউরোপ্যাথি রয়েছে। এর প্রধান লক্ষণগুলি হ'ল ঝোঁক, পা অসাড় হওয়া, ব্যথা। চিকিত্সা বিভিন্ন ধরণের ওষুধ অন্তর্ভুক্ত। আপনি অ্যানেস্টাইটিজ করতে পারেন, এবং জিমন্যাস্টিকস এবং অন্যান্য পদ্ধতিগুলিও সুপারিশ করা হয়।
রোগের অগ্রগতি এবং এর জটিলতাগুলি নিয়ন্ত্রণে রাখতে টাইপ 2 ডায়াবেটিসের ডায়েট প্রয়োজন needed প্রবীণ এবং অল্প বয়স্কদের পুষ্টিতে একটি বিশেষ চিকিত্সার মেনু অন্তর্ভুক্ত থাকে। ডায়াবেটিস যদি উচ্চ রক্তচাপের সাথে থাকে তবে অতিরিক্ত পরামর্শও রয়েছে।
চার্লস, টাইপ 2 ডায়াবেটিস, 5 ম পর্যায় ডায়াবেটিস নেফ্রোপ্যাথি
সম্পর্কের স্থিতি: বিবাহিত
জন্মের স্থান: জাফনা লাকা
চার্লস নামক রোগী পলিডিপসিয়া, পেটুকি, পলিউরিয়া 22 বছর ধরে এবং 10 বছর ধরে প্রোটিনুরিয়ায় ভুগছিলেন। 20 আগস্ট, 2013-তে তিনি আমাদের হাসপাতালে চিকিত্সার জন্য এসেছিলেন।
চিকিত্সার আগে শর্ত। রক্তচাপ 150 80mmHg। হার্ট রেট 70, নিম্ন উভয় ক্ষেত্রেই হালকা ফোসাস এডিমা।
আমাদের হাসপাতালে পরীক্ষা: হিমোগ্লোবিন 82 জি এল, এরিথ্রোসাইটস 2.80 × 1012 এল, সিরাম ক্রিয়েটিনিন 513umol এল, রক্ত ইউরিয়া নাইট্রোজেন 25.4 মিমি এল। ইউরিক অ্যাসিড 732umol এল, রোজা গ্লুকোজ 6.9 মিমি এল, গ্লাইকোসিলাইটেড হিমোগ্লোবিনস 4.56%।
ডায়াগনোসিস: টাইপ 2 ডায়াবেটিস মেলিটাস, স্টেজ 5 ডায়াবেটিক নেফ্রোপ্যাথি, রেনাল অ্যানিমিয়া, রেনাল হাইপারটেনশন, হাইপারিউরিসেমিয়া, ডায়াবেটিক রেটিনোপ্যাথি, ডায়াবেটিক পেরিফেরাল নিউরোপ্যাথি।
আমাদের হাসপাতালে চিকিত্সা। থেরাপির মাধ্যমে শরীর থেকে ট্যাক্সিনগুলি সরিয়ে ফেলুন, যেমন থেরাপি প্ররোচিত করা, ভিতরে চিনিতে medicineষধ গ্রহণ করা, এনিমা ইত্যাদি বিশেষজ্ঞরা রক্তে শর্করাকে নিয়ন্ত্রণে রাখতে, রক্তচাপ কমাতে এবং রক্ত সঞ্চালন উন্নত করতে এবং রোগ প্রতিরোধ ক্ষমতা এবং প্রদাহজনক প্রতিক্রিয়া অবরুদ্ধ করতে কিছু ওষুধ ব্যবহার করেছেন।
চিকিত্সার পরে শর্ত। নিয়মিত চিকিত্সার 33 দিন পরে, তার অবস্থা ভাল নিয়ন্ত্রণ করা হয়েছিল। এবং রক্তচাপ 120 80 মিমিএইচজি, হার্টের হার 76, উভয় নিম্ন প্রান্তে ফোলাভাব নয়, হিমোগ্লোবিন 110 গ্রাম এল, প্রস্রাবের প্রোটিন +, 114 মুমাল ইউরিক অ্যাসিড এল একই সময়ে, আমাদের অভিজ্ঞ নেফ্রোলজিস্টরা তাকে বিশ্রামের দিকে মনোযোগ দেওয়ার, পরিমিত ব্যায়াম গ্রহণের নির্দেশ দেন, কঠোর অনুশীলন এড়ানো, সর্দি-জ্বর, সংক্রমণ রোধ করা, খাদ্যতালিকায় কম পরিমাণে লবণ, চর্বি কম, প্রোটিনের পরিমাণ কম, মশলাদার খাবার এড়ানো, তাজা ফল এবং শাকসব্জী খাওয়া,
প্রিয় রোগী! আপনি পরামর্শ অনলাইন প্রশ্ন জিজ্ঞাসা করতে পারেন। আমরা আপনাকে অল্প সময়ের মধ্যে এটির একটি বিস্তৃত উত্তর দেওয়ার চেষ্টা করব।
ডায়াবেটিক নেফ্রোপ্যাথি কিডনি টিস্যুর একটি ক্ষত যা ডায়াবেটিসের কোর্সকে জটিল করে তোলে। টাইপ 1 ডায়াবেটিসের জন্য আরও সাধারণ, কৈশোরে এই রোগের সূচনা জটিলতার দ্রুত বিকাশের সর্বাধিক ঝুঁকি নির্ধারণ করে। রোগের সময়কাল কিডনি টিস্যুতে ক্ষতির পরিমাণকেও প্রভাবিত করে।
দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশ নাটকীয়ভাবে ডায়াবেটিসের প্রকাশকে পরিবর্তন করে। এটি রোগীর অবস্থার তীব্র অবনতি ঘটায় এটি সরাসরি মৃত্যুর কারণ হতে পারে।
কেবল ধ্রুবক পর্যবেক্ষণ, সময়মত চিকিত্সা এবং এর কার্যকারিতা পর্যবেক্ষণ এই প্রক্রিয়াটির অগ্রগতি কমিয়ে দেয়।
উত্স এবং বিকাশের প্রক্রিয়া
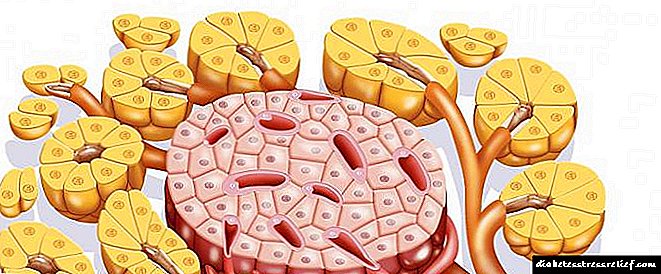
কিডনির ছোট ধমনীতে ক্ষতির কারণে নেফ্রোপ্যাথির প্যাথোজেনেসিস হয়। অভ্যন্তরীণ পৃষ্ঠ (এন্ডোথেলিয়াম) থেকে ভাস্কুলার গ্লোমারুলি (বেসমেন্ট মেমব্রেন) এর ঝিল্লি ঘন হওয়া থেকে পাত্রগুলি coveringেকে এপিথেলিয়ামের বৃদ্ধি রয়েছে। কৈশিকগুলির স্থানীয় সম্প্রসারণ ঘটে (মাইক্রোনেউরিসেমস)। আন্তঃক্যাপিলারি স্পেসগুলি প্রোটিন এবং সুগার (গ্লাইকোপ্রোটিন) এর অণুতে পূর্ণ হয়, সংযোগকারী টিস্যু বৃদ্ধি পায়। এই ঘটনাগুলি গ্লোমারুলোস্ক্লেরোসিসের বিকাশের দিকে পরিচালিত করে।
বেশিরভাগ ক্ষেত্রে, একটি ছড়িয়ে ফর্ম বিকশিত হয়। এটি বেসমেন্ট ঝিল্লি একটি অভিন্ন পুরুত্ব দ্বারা চিহ্নিত করা হয়। প্যাথলজি দীর্ঘ সময় ধরে অগ্রসর হয়, খুব কমই ক্লিনিকালি প্রকাশিত রেনাল ব্যর্থতার গঠনের দিকে পরিচালিত করে। এই প্রক্রিয়াটির একটি স্বতন্ত্র বৈশিষ্ট্য হল এটি কেবলমাত্র ডায়াবেটিস মেলিটাসেই নয়, অন্যান্য রোগেও এর বিকাশ, যা রেনাল জাহাজগুলির (হাইপারটেনশন) ক্ষতির দ্বারা চিহ্নিত হয়।
নোডুলার ফর্মটি কম সাধারণ, টাইপ 1 ডায়াবেটিস মেলিটাসের আরও বেশি বৈশিষ্ট্যযুক্ত, এমনকি রোগের একটি স্বল্প সময়ের সাথে দেখা দেয় এবং দ্রুত অগ্রসর হয়। কৈশিকগুলির একটি সীমাবদ্ধ (নোডুলসের আকারে) ক্ষত পরিলক্ষিত হয়, পাত্রের লুমেন হ্রাস পায় এবং অ্যানিউরিজমের কাঠামোগত পুনর্গঠনের বিকাশ ঘটে। এটি অপরিবর্তনীয় রক্ত প্রবাহের ব্যাঘাত সৃষ্টি করে।
ইন্টারন্যাশনাল ক্লাসিফিকেশন অফ ডিজিজ রিভিশন 10-এ ছড়িয়ে পড়া পরিবর্তনের জন্য, রেনাল টিস্যুর ইনট্রাভাসকুলার স্ক্লেরোসিস এবং কিমেলস্টিল-উইলসন সিনড্রোম নামক একটি নোডুলার বৈকল্পিকের জন্য আলাদা আইসিডি 10 কোড রয়েছে। তবে, এই সিন্ড্রোমের আওতায় traditionalতিহ্যবাহী গার্হস্থ্য নেফ্রোলজি ডায়াবেটিসে কিডনির সমস্ত ক্ষয়কে বোঝায়।
ডায়াবেটিসের সাথে, গ্লোমারুলির সমস্ত কাঠামো প্রভাবিত হয়, যা ধীরে ধীরে কিডনিগুলির মূল কাজ লঙ্ঘনের দিকে পরিচালিত করে - মূত্র পরিস্রাবণ
ডায়াবেটিসে নেফ্রোপ্যাথি মাঝারি আকারের ধমনী জাহাজগুলির ক্ষতির দ্বারাও চিহ্নিত করা হয় যা গ্লোমিরুলিতে রক্ত বহন করে, জাহাজগুলির মধ্যে ফাঁকা স্থানগুলিতে স্ক্লেরোটিক প্রক্রিয়াগুলির বিকাশ ঘটে। রেনাল টিউবুলস, গ্লোমোরুলির মতো, ব্যবহারযোগ্যতা হারাবে। সাধারণভাবে, রক্তের প্লাজমা পরিস্রাবনের লঙ্ঘন ঘটে এবং কিডনির ভিতরে প্রস্রাবের প্রবাহ আরও খারাপ হয়।
প্যাথলজিকাল প্রক্রিয়া বিকাশের পর্যায়গুলি
ডায়াবেটিসে নেফ্রোপ্যাথির শ্রেণিবিন্যাস রেনাল ফাংশনের ক্রমগত অগ্রগতি এবং অবনতি, ক্লিনিকাল প্রকাশ এবং পরীক্ষাগারের পরামিতিগুলির পরিবর্তনের উপর ভিত্তি করে।
ডায়াবেটিক নেফ্রোপ্যাথির পর্যায়:
প্রথম পর্যায়ে রক্তের প্রবাহ বৃদ্ধি হয়, রেনাল নেফ্রনগুলিতে গ্লোমেরুলার আকার বৃদ্ধির পটভূমির বিরুদ্ধে প্রস্রাব পরিস্রাবণ ঘটে। এই ক্ষেত্রে, প্রস্রাবের সাথে কম আণবিক ওজন প্রোটিন (প্রধানত অ্যালবামিন) এর প্রসারণ প্রতিদিনের আদর্শের মধ্যে (30 মিলিগ্রামের বেশি নয়) is
দ্বিতীয় পর্যায়ে, বেসমেন্ট মেমব্রেনের ঘন হওয়া, বিভিন্ন ক্যালিবারের জাহাজগুলির মধ্যে ফাঁকা জায়গায় সংযোজক টিস্যুগুলির সংক্রমণ যুক্ত হয়। প্রস্রাবে অ্যালবামিনের নির্গমন উচ্চ স্তরের রক্তে গ্লুকোজ, ডায়াবেটিস মেলিটাসের ক্ষয় এবং শারীরিক ক্রিয়াকলাপের সাথে আদর্শ ছাড়িয়ে যেতে পারে।
তৃতীয় পর্যায়ে, অ্যালবামিনের দৈনিক প্রকাশে (300 মিলিগ্রাম পর্যন্ত) অবিচ্ছিন্ন বৃদ্ধি ঘটে।
চতুর্থ পর্যায়ে, রোগের ক্লিনিকাল লক্ষণগুলি প্রথম প্রদর্শিত হয়। গ্লোমেরুলিতে মূত্র পরিস্রুত হওয়ার হার হ্রাস শুরু হয়, প্রোটিনুরিয়া নির্ধারিত হয়, অর্থাৎ, দিনে 500 মিলিগ্রামেরও বেশি প্রোটিনের প্রকাশ হয়।
পঞ্চম পর্যায়টি চূড়ান্ত, গ্লোমেরুলার পরিস্রাবণের হার তীব্রভাবে হ্রাস পায় (প্রতি 1 মিনিটে 10 মিলির কম), ছড়িয়ে পড়া বা নোডুলার স্ক্লেরোসিস বিস্তৃত।
রেনাল ব্যর্থতা প্রায়শই ডায়াবেটিসে আক্রান্ত রোগীদের মৃত্যুর প্রত্যক্ষ কারণ হয়ে ওঠে
ক্লিনিকাল প্রকাশের বৈশিষ্ট্য
নেফ্রোপ্যাথির বিকাশের প্রথম তিনটি স্তর কেবল রেনাল স্ট্রাকচারের পরিবর্তনের দ্বারা চিহ্নিত করা হয় এবং এর সুস্পষ্ট লক্ষণগুলি থাকে না, এটি হ'ল এগুলি প্রাক্কলনীয় পর্যায়ে থাকে। প্রথম দুটি পর্যায়ে কোনও অভিযোগ লক্ষ্য করা যায় না। তৃতীয় পর্যায়ে, রোগীর পরীক্ষার সময় রক্তচাপের বৃদ্ধি মাঝে মধ্যে সনাক্ত করা হয়।
চতুর্থ পর্যায়ে একটি বিস্তারিত লক্ষণবিজ্ঞান।
প্রায়শই চিহ্নিত:
ধমনী হাইপারটেনশনের এই ধরণের সাথে, রোগীরা খুব কমই চাপ বাড়তে পারে। একটি নিয়ম হিসাবে, উচ্চ সংখ্যার (180-200 / 110-120 মিমি Hg অবধি) পটভূমির বিপরীতে মাথা ব্যথা, মাথা ঘোরা, সাধারণ দুর্বলতা দেখা যায় না।
ধমনী উচ্চ রক্তচাপের উপস্থিতি নির্ধারণের একমাত্র নির্ভরযোগ্য উপায়, দিনের বেলা চাপের ওঠানামার মাত্রা পর্যায়ক্রমে এটি পরিমাপ বা পর্যবেক্ষণ করা।
শেষ, ইউরেমিক পর্যায়ে পরিবর্তনগুলি কিডনির ক্ষতির ক্লিনিকাল চিত্রেই নয়, ডায়াবেটিস মেলিটাসের সময়ও বিকাশ লাভ করে। রেনাল ব্যর্থতা মারাত্মক দুর্বলতা, ক্ষুধা ক্ষুধা, নেশার সিন্ড্রোম দ্বারা উদ্ভাসিত হয়, চুলকানি ত্বক সম্ভব হয়। শুধু কিডনিই আক্রান্ত হয় না, তবে শ্বাসকষ্ট এবং পাচন অঙ্গগুলিও আক্রান্ত হয়।
রক্তচাপের বৈশিষ্ট্যগতভাবে অবিচ্ছিন্ন বৃদ্ধি, উচ্চারণের শোথ, ধ্রুবক। ইনসুলিনের প্রয়োজনীয়তা হ্রাস পায়, রক্তে শর্করার এবং প্রস্রাবের মাত্রা হ্রাস পায়। এই উপসর্গগুলি রোগীর অবস্থার উন্নতির ইঙ্গিত দেয় না, তবে রেনাল টিস্যুগুলির অপরিবর্তনীয় লঙ্ঘনের কথা বলে, একটি তীব্র নেতিবাচক প্রাক্কলন।
ডায়াবেটিস আক্রান্ত রোগী যদি ধমনী চাপ বাড়তে শুরু করে তবে কিডনির কার্যকারিতা পরীক্ষা করা প্রয়োজন
রেনাল জটিল জটিলতার পদ্ধতির
ডায়াবেটিস মেলিটাস আক্রান্ত রোগীদের কিডনিতে ক্ষতি হওয়ার রোগ নির্ণয় ক্লিনিকাল, পরীক্ষাগার, উপকরণ পদ্ধতি ব্যবহার করে এন্ডোক্রিনোলজিস্ট দ্বারা পরিচালিত হয়। রোগীর অভিযোগগুলির গতিবিদ্যা নির্ধারণ করা হয়, রোগের নতুন প্রকাশ প্রকাশিত হয়, রোগীর অবস্থার মূল্যায়ন হয়। হার্ডওয়্যার স্টাডিজ দ্বারা রোগ নির্ণয়ের বিষয়টি নিশ্চিত করা হয়েছে। প্রয়োজনে একজন নেফ্রোলজিস্টের পরামর্শ নেওয়া হয়।
প্রাথমিক ডায়াগনস্টিক পদ্ধতি:
বায়োপসি একটি অতিরিক্ত পদ্ধতি। কিডনিতে ক্ষতির ধরণ, সংযোজক টিস্যুগুলির প্রসারণের ডিগ্রি, ভাস্কুলার বিছানায় পরিবর্তন আনতে আপনাকে অনুমতি দেয়।
ডায়াবেটিস মেলিটাসে কিডনির ক্ষতির সমস্ত পর্যায়ে একটি আল্ট্রাসাউন্ড স্টাডি তথ্যবহুল, এটি ক্ষতির পরিমাণ এবং রোগগত পরিবর্তনগুলির প্রসার নির্ধারণ করে
পরীক্ষাগার পদ্ধতি দ্বারা জটিলতার প্রথম পর্যায়ে রেনাল প্যাথলজি সনাক্ত করা অসম্ভব, মূত্রের অ্যালবামিনের স্তর স্বাভাবিক। দ্বিতীয়টিতে - কিডনি টিস্যুতে শারীরিক ক্রিয়াকলাপ, জ্বর, রক্তে শর্করার তীব্র বৃদ্ধি সহ ডায়েটারির অসুবিধাগুলির উপর ক্রমবর্ধমান চাপ সহ, সম্ভবত অল্প পরিমাণে অ্যালবামিন ধরা পড়ে। তৃতীয় পর্যায়ে, অবিচ্ছিন্ন মাইক্রোব্ল্যামিনুরিয়া সনাক্ত করা হয় (প্রতিদিন 300 মিলিগ্রাম পর্যন্ত)।
নেফ্রোপ্যাথির চতুর্থ পর্যায়ে রোগীর পরীক্ষা করার সময়, প্রস্রাবের বিশ্লেষণে প্রোটিনের বর্ধিত পরিমাণ (প্রতি দিন 300 মিলিগ্রাম পর্যন্ত), বেমানান মাইক্রোহেম্যাটুরিয়া (প্রস্রাবে লাল রক্ত কোষের উপস্থিতি) প্রকাশিত হয়। রক্তাল্পতা ধীরে ধীরে বিকাশ লাভ করে (লোহিত রক্তকণিকা এবং হিমোগ্লোবিনের মাত্রা হ্রাস), এবং সাধারণ রক্ত পরীক্ষার ফলাফল অনুসারে ইএসআর (এরিথ্রোসাইট সলিটেশন রেট) বৃদ্ধি পায়। এবং রক্ত ক্রিয়েটিনিন স্তরের বৃদ্ধি পর্যায়ক্রমে সনাক্ত করা হয় (একটি জৈব রাসায়নিক গবেষণা দ্বারা)।
শেষ, পঞ্চম পর্যায়টি ক্রিয়েটিনিন বৃদ্ধি এবং গ্লোমের্রুলার পরিস্রাবণের হার হ্রাস দ্বারা চিহ্নিত করা হয়। এটি এই দুটি সূচক যা দীর্ঘস্থায়ী রেনাল ব্যর্থতার তীব্রতা নির্ধারণ করে। প্রোটিনুরিয়া নেফ্রোটিক সিনড্রোমের সাথে মিলে যায়, যা দৈনিক 3 জি-র বেশি প্রকাশের দ্বারা চিহ্নিত হয় রক্তে রক্তাল্পতা বৃদ্ধি পায় এবং প্রোটিনের স্তর (মোট প্রোটিন, অ্যালবামিন) হ্রাস পায়।
থেরাপিউটিক পন্থা
ডায়াবেটিক নেফ্রোপ্যাথির চিকিত্সা শুরু হয় মাইক্রোব্ল্যামিনুরিয়া শুরু হওয়ার সাথে। রক্তচাপ কম হওয়া ওষুধগুলি নির্ধারণ করা প্রয়োজন, তার সংখ্যা নির্বিশেষে। এই সময়কালে, রোগীর এই ধরণের চিকিত্সা কেন প্রয়োজনীয় তা বোঝাতে হবে।
নেফ্রোপ্যাথির প্রাথমিক পর্যায়ে অ্যান্টিহাইপারটেনসিভ থেরাপির প্রভাব:
সুতরাং, গুরুতর ধমনী উচ্চ রক্তচাপের পর্যায়ে অ্যান্টিহাইপারটেনসিভ থেরাপির শুরু, প্রতিদিন 3 গ্রামের বেশি প্রোটিনুরিয়া অসময়ে এবং বিচলিত হয়, রোগের প্রাগনকে উল্লেখযোগ্যভাবে প্রভাবিত করতে পারে না।
কিডনি টিস্যুতে প্রতিরক্ষামূলক প্রভাব রয়েছে এমন ওষুধগুলি লিখে দেওয়ার পরামর্শ দেওয়া সবচেয়ে পরামর্শ দেওয়া হয়। অ্যাঞ্জিওটেনসিন-রূপান্তরকারী এনজাইম (এসিই) এর ইনহিবিটারগুলি সর্বাধিকভাবে এই প্রয়োজনীয়তাগুলি মেটায়, যা প্রাথমিক প্রস্রাবে অ্যালবামিনের পরিস্রাবনকে হ্রাস করে এবং গ্লোমেরুলার জাহাজের চাপকে হ্রাস করে। কিডনিতে বোঝা স্বাভাবিক হয়, যা প্রতিরক্ষামূলক (নেফ্রোপ্রোটেক্টিভ) প্রভাবের কারণ হয়। সর্বাধিক ব্যবহৃত ক্যাপোথ্রিল, এনালাপ্রিল, পেরিণ্ডোপ্রিল।
নেফ্রোপ্যাথির টার্মিনাল পর্যায়ে এই ওষুধগুলি contraindication হয়। রক্তে ক্রিয়েটিনিনের বর্ধিত মাত্রা (300 মিমোল / এল এর উপরে), পাশাপাশি পটাসিয়ামের সামগ্রীতে (5.0-6.0 মিমি / এল এর উপরে) একটি পরিমিত বৃদ্ধিও, যা রেনাল ব্যর্থতার জন্য সাধারণ, এই ওষুধগুলির ব্যবহার নাটকীয়ভাবে রোগীর অবস্থার অবনতি ঘটাতে পারে ।
এছাড়াও ডাক্তারের অস্ত্রাগারে এনজিওটেনসিন II রিসেপ্টর ব্লকার (লসার্টান, ক্যান্ডেসার্টন) রয়েছে। একটি একক সিস্টেম দেওয়া, যা এই গ্রুপগুলির ওষুধগুলির দ্বারা পৃথকভাবে প্রভাবিত হয়, চিকিত্সক স্বতন্ত্রভাবে সিদ্ধান্ত নেন যে কোনটি পছন্দ করা উচিত।
অপর্যাপ্ত প্রভাব সহ, অতিরিক্তভাবে প্রয়োগ করুন:
অনেকগুলি ক্লিনিকাল গাইডলাইন বর্ণনা করে যেগুলি ওষুধগুলি বেছে বেছে বিটা-রিসেপ্টরগুলিকে ব্লক করে ডায়াবেটিস রোগীদের জন্য নিরাপদ। তারা অ-নির্বাচনী বিটা-ব্লকার (প্রোপ্রানলল) প্রতিস্থাপন করেছেন, ডায়াবেটিসে এর ব্যবহার contraindication হয়।
রেনাল ব্যর্থতা, প্রোটিনুরিয়া, ডায়েট চিকিত্সার অংশ হয়ে যায়।
ডায়াবেটিক নেফ্রোপ্যাথি, শাকসব্জী এবং ঝাঁঝালো ফলগুলি ডায়েটে প্রাধান্য পায়, খাবার গ্রহণের ফ্রিকোয়েন্সি দিনে 6 বার অবধি থাকে
রোগীর পুষ্টির প্রয়োজনীয়তা:
ডায়েটে ভোজ্য লবণের পরিমাণ নিয়ন্ত্রণ করা প্রয়োজন, কেবল তরল বিপাক নিয়ন্ত্রণে নয়, কারণ থেরাপির কার্যকারিতার উপর প্রভাবও রয়েছে। যদি লবণের লোড বেশি হয় তবে অ্যান্টিহাইপ্রেসিভ এজেন্টরা নাটকীয়ভাবে তাদের কার্যকারিতা হ্রাস করে।এই ক্ষেত্রে ডোজ বৃদ্ধি এছাড়াও ফলাফল উত্পাদন করে না।
এডিমেটাস সিনড্রোমের বিকাশের সাথে সাথে লুপ ডায়ুরেটিকগুলির একটি অতিরিক্ত ভূমিকা (ফুরোসেমাইড, টরাসেমাইড, ইন্ডাপামাইড) নির্দেশিত হয়।
চিকিত্সকরা উচ্চারিত রেনাল ফাংশন হিসাবে গ্লোমেরুলিতে (10 মিলি / মিনিটেরও কম) ফিল্টারেশন হারে তীব্র হ্রাস বিবেচনা করে এবং প্রতিস্থাপন থেরাপির সিদ্ধান্ত নেন। নির্ধারিত হেমোডায়ালাইসিস, পেরিটোনিয়াল ডায়ালাইসিস বিপাকীয় পণ্যগুলির রক্তকে বিশুদ্ধ করতে, নেশা প্রতিরোধে বিশেষ সরঞ্জামগুলির সাহায্যে সহায়তা করে। তবে টার্মিনাল রেনাল ব্যর্থতার ক্ষেত্রে কেবল কিডনি প্রতিস্থাপনই মূলত সমস্যার সমাধান করতে পারে।
হেমোডায়ালাইসিসের মাধ্যমে, ডায়াবেটিসে কিডনির ক্ষতির টার্মিনাল পর্যায়ে থেরাপি করা হয়, যখন অন্যান্য ধরণের চিকিত্সার সম্ভাবনাগুলি শেষ হয়ে যায়।
নেফ্রোপ্যাথি এবং প্রতিরোধের পদ্ধতিগুলির বিপদ
যদি ডায়াবেটিস নির্দিষ্ট ক্লিনিকাল সিন্ড্রোমযুক্ত একটি রোগ হয়, তবে প্যাথলজিকাল প্রসেসে কিডনি জড়িত থাকার ডিগ্রীটি সনাক্ত করা কঠিন। দীর্ঘ সময়ের জন্য (টাইপ 2 ডায়াবেটিসের সাথে এটি দুই দশক পর্যন্ত হতে পারে), কিডনি ক্ষয়ের কোনও লক্ষণ নেই। কেবলমাত্র উল্লেখযোগ্য প্রোটিন বিচ্ছিন্নতার সাথেই নির্দিষ্ট এডিমা প্রোটিনুরিয়ার পর্যায়ে উপস্থিত হয় এবং রক্তচাপ পর্যায়ক্রমে বৃদ্ধি পায়। হাইপারটেনসিভ সিন্ড্রোম, একটি নিয়ম হিসাবে, রোগীর অবস্থার কোনও অভিযোগ বা পরিবর্তন ঘটায় না। এটি বিপজ্জনক কারণ রক্তচাপ বাড়ানোর ফলস্বরূপ, ভাস্কুলার জটিলতাগুলি বিকাশ করতে পারে: মায়োকার্ডিয়াল ইনফারশন, সেরিব্রোভাসকুলার দুর্ঘটনা, একটি স্ট্রোক পর্যন্ত।
বিপদটি হ'ল রোগী যদি সামান্য ক্ষয় অনুভব না করে বা অনুভব করেন তবে তিনি চিকিত্সকের সাহায্য নেবেন না। ডায়াবেটিস মেলিটাসে, রোগীরা অসুস্থ বোধ করতে অভ্যস্ত হন, রক্তে শর্করায় ও বিপাকীয় পণ্যগুলিতে (কেটোন বডি, অ্যাসিটোন) ওঠানামা দ্বারা এটি ব্যাখ্যা করে।
রেনাল ব্যর্থতার প্রাথমিক পর্যায়ে বিকাশের সাথে সাথে এর প্রকাশগুলি অনর্থক। সাধারণ দুর্বলতা, অস্বস্তি অনুভূতি এবং অস্পষ্ট নেশা ডায়াবেটিস মেলিটাসে বিপাকীয় ব্যাধিগুলির জন্যও দায়ী হতে পারে। উন্নত লক্ষণগুলির সময়কালে, নাইট্রোজেন যৌগগুলির সাথে নেশার উচ্চারণের লক্ষণগুলি উপস্থিত হয় এবং ইউরেমিয়া বিকাশ ঘটে। যাইহোক, এই পর্যায়ে অপরিবর্তনীয় এবং এমনকি ছোটখাটো ড্রাগ সংশোধনের প্রতিক্রিয়া জানানো খুব কঠিন।
সুতরাং, রোগীর সতর্কতা অবিরত পর্যবেক্ষণ এবং পরিকল্পিত পরীক্ষা করা প্রয়োজন, যার কারণে সময় মতো জটিলতা সনাক্ত করা সম্ভব।
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশ এবং অগ্রগতি রোধ করে:
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের পর্যায়:
- আমি মঞ্চ (রেনাল হাইপারফংশন) - গ্লোমোরুলিতে পরিস্রাবণ এবং রক্তচাপ বৃদ্ধি পায়, ফলে কিডনি হাইপারট্রফি হয়। এই পর্যায়ে নেফ্রোপ্যাথির অগ্রগতিতে অগ্রণী ভূমিকা পালন করে।
- দ্বিতীয় পর্যায় (কিডনি টিস্যুতে কাঠামোগত পরিবর্তনগুলি শুরু করে - সাবক্লিনিক্যাল, "নিঃশব্দ") - কাঠামোগত পরিবর্তনগুলি বৈশিষ্ট্যযুক্ত, কৈশিকগুলির বেসমেন্ট ঝিল্লি ঘন হয়। কোনও অ্যালবামিনুরিয়া নেই, কেবল অ্যালবামিনের টুকরোগুলি প্রস্রাবে নির্ধারিত হয় (অ্যালবামিন - "হ্রাস")। সম্ভাব্য ধমনী উচ্চ রক্তচাপ এই পর্যায়টি অ্যালবামিনুরিয়া শুরু হওয়ার আগে গড়ে 5 বছর আগে উপস্থিত হয়।
- III মঞ্চ (শুরু নেফ্রোপ্যাথি, বা মাইক্রোয়্যালবামিনুরিয়ার স্টেজ) - ডায়াবেটিস মেলিটাস প্রতিষ্ঠার মুহুর্ত থেকে 5-15 বছরের ব্যবধানে বিকাশ ঘটে। মাইক্রোয়ালবামিনুরিয়া 50% এরও বেশি রোগীদের মধ্যে ক্ষণস্থায়ী হতে পারে।
- চতুর্থ মঞ্চ (গুরুতর নেফ্রোপ্যাথি, বা ম্যাক্রোয়ালবুমিনিউরিয়া) - ডায়াবেটিস নির্ণয়ের 10-20 বছর পরে বিকাশ ঘটে। এই ধাপটি গ্লোমেরুলার পরিস্রাবণ হার এবং উল্লেখযোগ্য ধমনী উচ্চ রক্তচাপের হ্রাস দ্বারা চিহ্নিত করা হয়।
- ভি পর্যায় (ইউরেমিক, টার্মিনাল) - ডায়াবেটিসের প্রকাশ থেকে 20 বছর ধরে বা প্রোটিনিউরিয়া সনাক্তকরণ থেকে 5 বছরেরও বেশি সময় ধরে নিজেকে প্রকাশ করে। নাইট্রোজেন মলমূত্র ফাংশন এর ব্যাধি, গ্লোওমেরুলার পরিস্রাবণ হ্রাস, উল্লেখযোগ্য ধমনী উচ্চ রক্তচাপ বৈশিষ্ট্যযুক্ত। এই জাতীয় রোগীদের হেমোডায়ালাইসিস, কিডনি প্রতিস্থাপন দেখানো হয়।
হাইপারগ্লাইসেমিয়া হ'ল ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের সূচনামূলক প্রক্রিয়া, পাশাপাশি সাধারণভাবে অ্যাঞ্জিওপ্যাথি। উচ্চ মানের গ্লাইসেমিক নিয়ন্ত্রণ প্যাথলজি বিকাশের ঝুঁকিটিকে উল্লেখযোগ্যভাবে হ্রাস করে।
প্রধান প্রক্রিয়াগুলির মধ্যে হ'ল প্রোটিন গ্লাইকোসিল্যান্সের শেষ পণ্যগুলি সংগ্রহ, গ্লুকোজ বিপাকের হেক্সোসামাইন এবং পলিয়ল পথ সক্রিয়করণ, প্রোটিন কাইনেস সি, বৃদ্ধির কারণগুলি, সাইটোকাইনস এবং অক্সিডেটিভ স্ট্রেস।
পরিবারের সদস্যরা এখন ভিআইএল এবং হেপাটাইটিস পরীক্ষা করবেন
প্যাথোমর্ফোলজিকাল পরিবর্তনগুলি কৈশিকগুলির বেসমেন্ট ঝিল্লি ঘন হওয়া, আন্তঃখিলক স্থানে হাইলিন জমে যাওয়া, অ্যানিউরিজমগুলির উপস্থিতি সহ কৈশিকের বিস্তার, ইন্ট্রাকুবিক হাইপারটেনশন, ডায়াবেটিক গ্লোমোরিস্লোসোসিস হিসাবে বর্ণনা করা হয়। টিউবুলোপ্যাথি এছাড়াও বৈশিষ্ট্যযুক্ত, যা টিউবুলার হাইপারপ্লাজিয়া আকারে নিজেকে প্রকাশ করে, বেসমেন্ট ঝিল্লি ঘন করা, এবং নলাকার কাঠামোতে ইলেক্ট্রোলাইটের পুনঃসংশ্লিষ্ট হয়।
রোগ নির্ণয়ের মানদণ্ড
ডায়াবেটিস নেফ্রোপ্যাথির নির্ণয়টি ডায়াবেটিসের ধরণ, ধাপ এবং সময়কাল বিবেচনা করে প্রতিষ্ঠিত হয়। মাইক্রোব্ল্যামিনুরিয়া, প্রোটিনিউরিয়া এবং অ্যাজোটেমিয়ার উপস্থিতিও মূল্যায়ন করা হয়। প্রাচীনতম এবং সংবেদনশীল পদ্ধতিটি হ'ল মাইক্রোব্ল্যামিনুরিয়া নির্ধারণ। মাইক্রোয়্যালবামিনুরিয়ার মানদণ্ড হ'ল প্রস্রাবে অ্যালবামিনের নির্গমন (30-300 মিলিগ্রাম / দিন) বা 20-200 μg / মিনিট (রাতারাতি প্রস্রাব)।
ডায়াবেটিক নেফ্রোপ্যাথির সঠিক নির্ণয়ের জন্য নিম্নলিখিত অধ্যয়নগুলির প্রয়োজন:
- মাইক্রোব্ল্যামিনুরিয়া নির্ধারণ তিনবার।
- অ্যালবামিনুরিয়ার মূল্যায়ন - প্রস্রাবের একটি সাধারণ বিশ্লেষণ বা প্রতিদিন প্রস্রাবের দ্বারা।
- মূত্রের পলি বিশ্লেষণ।
- ক্রিয়েটিনিন এবং ইউরিয়া মান নির্ধারণ (রক্তের সিরাম), গ্লোমেরুলার পরিস্রাবণ হার।
ডায়াবেটিক নেফ্রোপ্যাথির প্রকাশগুলি সংশোধন করার জন্য নিবিড় গ্লাইসেমিক নিয়ন্ত্রণ এবং রক্তচাপের স্বাভাবিকীকরণ হ'ল মূল বিষয়গুলি এবং এর অগ্রগতি উল্লেখযোগ্যভাবে হ্রাস করে (লক্ষ্য স্তর - HbA1C -
মোগেনসেন শ্রেণিবিন্যাস
আজ অবধি, তাদের অনুশীলনে চিকিত্সকরা প্রায়শই 1983 সালে বিকশিত এবং রোগের একটি নির্দিষ্ট স্তর বর্ণনা করে মোগেনসেন শ্রেণিবিন্যাস ব্যবহার করেন:
- ডায়াবেটিস মেলিটাসের একেবারে প্রাথমিক পর্যায়ে কিডনির হাইফারফংশন হাইপারট্রফি, হাইপার্পারফিউশন এবং কিডনির হাইপারফিলিটির মাধ্যমে নিজেকে প্রকাশ করে,
- গ্লোম্যারুলার বেসমেন্ট ঝিল্লি ঘন হওয়া, মেসাঙ্গিয়ামের সম্প্রসারণ এবং একই হাইপারফিলারেশন সহ কিডনিতে আই-কাঠামোগত পরিবর্তনের উপস্থিতি। এটি ডায়াবেটিসের 2 থেকে 5 বছর সময়কালে উপস্থিত হয়,
- নেফ্রোপ্যাথি শুরু রোগের সূত্রপাতের 5 বছরেরও বেশি আগে এটি শুরু হয় না এবং মাইক্রোব্ল্যামিনুরিয়া (300 থেকে 300 মিলিগ্রাম / দিন) এবং গ্লোমেরুলার পরিস্রাবণ হারের সংক্ষিপ্ত বিবরণ (সংক্ষেপিত জিএফআর) দ্বারা অনুভূত হয়,
- উচ্চারিত নেফ্রোপ্যাথি 10-15 বছরের মধ্যে ডায়াবেটিসের বিরুদ্ধে বিকাশ করে, প্রোটিনুরিয়া, উচ্চ রক্তচাপে হ্রাস পায়, জিএফআর এবং স্ক্লেরোসিস হ্রাস করে, 50 থেকে 75% গ্লোমেরুলিতে আচ্ছাদন করে,
- ইউরেমিয়া ডায়াবেটিসের 15-20 বছর পরে ঘটে এবং নোডুলার বা সম্পূর্ণ, মোট বিচ্ছুরিত গ্লোম্যরুলোস্ক্লেরোসিস দ্বারা চিহ্নিত হয়, রেনাল পরিবর্তনের উপর ভিত্তি করে শ্রেণিবিন্যাসে জিএফআর হ্রাস
ব্যাপকভাবে ব্যবহারিক ব্যবহার এবং চিকিত্সার রেফারেন্স বইগুলিতে কিডনিতে কাঠামোগত পরিবর্তনের উপর ভিত্তি করে ডায়াবেটিক নেফ্রোপ্যাথির পর্যায় অনুযায়ী শ্রেণিবিন্যাসও স্থির করা হয়েছে:
- রেনাল হাইফিলিটারেশন। এটি রেনাল গ্লোমেরুলিতে রক্ত প্রবাহকে ত্বকে গতিতে প্রকাশ করে, প্রস্রাবের পরিমাণ এবং অঙ্গ নিজেই আকার বৃদ্ধি করে। 5 বছর অবধি বেঁচে থাকে
- microalbuminuria - প্রস্রাবে অ্যালবামিন প্রোটিনের মাত্রায় সামান্য বৃদ্ধি (30 থেকে 300 মিলিগ্রাম / দিন পর্যন্ত)। এই পর্যায়ে সময়মত নির্ণয় এবং চিকিত্সা এটি 10 বছর পর্যন্ত বাড়িয়ে দিতে পারে,
- ম্যাক্রোয়্যালবুমিনুরিয়া (ইউআইএ) বা প্রোটিনুরিয়া। এটি পরিস্রাবণের হারে তীব্র হ্রাস, রেনাল রক্তচাপের একটি ঘন ঘন। প্রস্রাবে অ্যালবামিন প্রোটিনের স্তর 200 থেকে 2000 মিলিগ্রাম / বিচ পর্যন্ত হতে পারে। ইউআইএ পর্যায়ের ডায়াবেটিক নেফ্রোপ্যাথি ডায়াবেটিসের সূচনা থেকে 10-15 তম বছরে উপস্থিত হয়,
- উচ্চারিত নেফ্রোপ্যাথি। এটি একটি এমনকি নিম্ন গ্লোমেরুলার পরিস্রাবণ হার (জিএফআর) এবং স্ক্রোলোটিক পরিবর্তনের জন্য রেনাল জাহাজগুলির সংবেদনশীলতা দ্বারা চিহ্নিত করা হয়। রেনাল টিস্যুতে রূপান্তরকরণের 15-20 বছর পরে কেবল এই পর্বটি সনাক্ত করা যায়,
- দীর্ঘস্থায়ী রেনাল ব্যর্থতা (সিআরএফ))। এটি ডায়াবেটিসের সাথে জীবনের 20-25 বছর পরে উপস্থিত হয়।
ডায়াবেটিক নেফ্রোপ্যাথির প্রথম 2 টি পর্যায় (রেনাল হাইপ্লিফিল্ট্রেশন এবং মাইক্রোব্ল্যামিনুরিয়া) বাহ্যিক লক্ষণের অভাবে বৈশিষ্ট্যযুক্ত, প্রস্রাবের পরিমাণ স্বাভাবিক থাকে। এটি হ'ল ডায়াবেটিক নেফ্রোপ্যাথির প্রকৃত পর্যায়। কিছু রোগীদের মধ্যে কেবল মাইক্রোব্ল্যামিনুরিয়া পর্যায়ের শেষে সময়ে সময়ে চাপ বৃদ্ধি লক্ষ্য করা যায়।
প্রোটিনুরিয়ার পর্যায়ে, রোগের লক্ষণগুলি ইতিমধ্যে বাহ্যিকভাবে প্রদর্শিত হয়:
- ফোলাভাব দেখা দেয় (মুখের ও পায়ে প্রাথমিক ফোলা থেকে শরীরের গহ্বরের ফোলাভাব পর্যন্ত),
- রক্তচাপের তীব্র পরিবর্তন লক্ষ্য করা যায়,
- ওজন এবং ক্ষুধা তীব্র হ্রাস,
- বমি বমি ভাব, তৃষ্ণা,
- অবসন্নতা, ক্লান্তি, তন্দ্রা।
রোগের কোর্সের শেষ পর্যায়ে উপরের লক্ষণগুলি তীব্র হয়, রক্তের ফোটা প্রস্রাবে উপস্থিত হয়, কিডনির জাহাজগুলিতে রক্তচাপগুলি সূচকগুলিতে বৃদ্ধি পায় যা ডায়াবেটিসের জন্য প্রাণঘাতী।
এটির বিকাশের প্রাথমিক প্রারম্ভিক পর্যায়ে একটি অসুস্থর রোগ নির্ণয় করা অত্যন্ত গুরুত্বপূর্ণ, যা কেবল প্রস্রাবে অ্যালবামিন প্রোটিনের পরিমাণ নির্ধারণের জন্য বিশেষ পরীক্ষা পাস করেই সম্ভব।
বিকাশের ব্যুৎপত্তি তত্ত্বসমূহ
এটা জানা জরুরী! সময়ের সাথে সাথে চিনির মাত্রাজনিত সমস্যাগুলি পুরো রোগের গোড়ায় ডেকে আনে, যেমন দৃষ্টি, ত্বক এবং চুল, আলসার, গ্যাংগ্রিন এবং এমনকি ক্যান্সারযুক্ত টিউমারগুলির সমস্যাও হতে পারে! লোকেরা তাদের চিনির মাত্রা স্বাভাবিক করার জন্য তিক্ত অভিজ্ঞতা শিখিয়েছে ...
ডায়াবেটিস রোগীদের নেফ্রোপ্যাথির বিকাশের জন্য নিম্নলিখিত ব্যুৎপত্তিগত তত্ত্বগুলি জানা যায়:
- জেনেটিক থিওরিটি কিডনিতে আক্রান্ত হওয়ার মূল কারণটি বংশগত প্রবণতায় দেখে, যেমন ডায়াবেটিস মেলিটাসের ক্ষেত্রে যেমন কিডনিতে ভাস্কুলার ক্ষতির বিকাশ ত্বরান্বিত হয়,
- হেমোডাইনামিক তত্ত্বটি বলে যে ডায়াবেটিস মেলিটাসে হাইপারটেনশন (কিডনিতে রক্তক্ষরণ প্রতিবন্ধকতা) রয়েছে যার ফলস্বরূপ রেনাল নালাগুলি টিস্যু ক্ষতির জায়গায় মূত্র, পতন এবং স্ক্লেরোসিস (দাগ) আকারে গঠিত বিপুল পরিমাণ অ্যালবামিন প্রোটিনের শক্তিশালী চাপ সহ্য করতে পারে না,
- এক্সচেঞ্জ তত্ত্ব, ডায়াবেটিক নেফ্রোপ্যাথির প্রধান ধ্বংসাত্মক ভূমিকা উন্নত রক্তের গ্লুকোজকে দায়ী করা হয়। হঠাৎ "মিষ্টি টক্সিন" -এর বৃদ্ধি থেকে, রেনাল জলবাহীগুলি পরিস্রাবণের কার্যকারিতা সম্পূর্ণরূপে সামলাতে পারে না যার ফলস্বরূপ বিপাকীয় প্রক্রিয়া এবং রক্ত প্রবাহ ব্যাহত হয়, চর্বি জমে এবং সোডিয়াম আয়ন জমা হওয়ার কারণে ফাঁকগুলি সংকীর্ণ হয় এবং অভ্যন্তরীণ চাপ বৃদ্ধি পায় (হাইপারটেনশন)।
ডায়াবেটিস মেলিটাসে কিডনির ক্ষয়টি বিলম্ব করতে কী করতে হবে তা এই ভিডিওটি দেখে আপনি জানতে পারেন:
আজ অবধি, চিকিত্সা পেশাদারদের দৈনন্দিন জীবনে সর্বাধিক প্রচলিত এবং সর্বাধিক ব্যবহৃত হয় হ'ল ডায়াবেটিক নেফ্রোপ্যাথির শ্রেণিবিন্যাস, যার মধ্যে প্যাথলজির বিকাশের নিম্নলিখিত ধাপগুলি অন্তর্ভুক্ত রয়েছে: হাইপারফংশন, প্রাথমিক কাঠামোগত পরিবর্তন, শুরু এবং উচ্চারণ ডায়াবেটিক নেফ্রোপ্যাথি, ইউরেমিয়া।
যতক্ষণ সম্ভব দীর্ঘস্থায়ী রেনাল ব্যর্থতার সূত্রপাতকে বিলম্ব করার জন্য রোগটি তার প্রাথমিক বিকাশের প্রাথমিক পর্যায়ে সময়মতো নির্ণয় করা জরুরী।
ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণ
প্যাথলজিটি হচ্ছে - ধীরে ধীরে অগ্রগতি হয় এবং লক্ষণগুলি রোগের পর্যায়ে নির্ভর করে। নিম্নলিখিত স্তরগুলি পৃথক করা হয়:
- অ্যাসিম্পটমেটিক স্টেজ - ক্লিনিকাল প্রকাশগুলি অনুপস্থিত, তবে, গ্লোমেরুলার পরিস্রাবণের হার বৃদ্ধি প্রতিবন্ধী রেনাল টিস্যু ক্রিয়াকলাপের সূচনা নির্দেশ করে। রেনাল রক্ত প্রবাহ বৃদ্ধি এবং রেনাল হাইপারট্রফি লক্ষ করা যেতে পারে। প্রস্রাবে মাইক্রোঅ্যালবামিনের মাত্রা 30 মিলিগ্রাম / দিনের বেশি নয়।
- প্রাথমিক কাঠামোগত পরিবর্তনের পর্যায় - রেনাল গ্লোমেরুলির কাঠামোর প্রথম পরিবর্তনগুলি প্রদর্শিত হয় (কৈশিক প্রাচীরের ঘন হওয়া, মেসাঙ্গিয়ামের সম্প্রসারণ)। মাইক্রোঅ্যালবামিনের স্তরটি আদর্শ (30 মিলিগ্রাম / দিন) অতিক্রম করে না এবং কিডনিতে এখনও রক্তের প্রবাহ বৃদ্ধি পেয়েছে এবং তদনুসারে, গ্লোমেরুলার পরিস্রাবণ বৃদ্ধি পেয়েছে।
- প্রিনেফ্রোটিক স্টেজ - মাইক্রো্যালবামিনের স্তরটি আদর্শ (30-300 মিলিগ্রাম / দিন) অতিক্রম করে, তবে প্রোটিনুরিয়ার স্তরে পৌঁছায় না (বা প্রোটিনুরিয়ার এপিসোডগুলি তুচ্ছ এবং সংক্ষিপ্ত), রক্ত প্রবাহ এবং গ্লোমেরুলার পরিস্রাবণ সাধারণত স্বাভাবিক, তবে বাড়ানো যেতে পারে। ইতিমধ্যে উচ্চ রক্তচাপের এপিসোডগুলি লক্ষ করা যেতে পারে।
- নেফ্রোটিক স্টেজ - প্রোটিনুরিয়া (প্রস্রাবে প্রোটিন) স্থায়ী হয়। পর্যায়ক্রমে, হেমাটুরিয়া (প্রস্রাবে রক্ত) এবং সিলিন্ড্রোরিয়া লক্ষণীয় হতে পারে। রেনাল রক্ত প্রবাহ এবং গ্লোমেরুলার পরিস্রাবণের হার হ্রাস পেয়েছে। ধমনী উচ্চ রক্তচাপ (রক্তচাপ বৃদ্ধি) অবিরাম হয়ে ওঠে। এডিমা যোগদান করে, রক্তাল্পতা দেখা দেয়, বেশ কয়েকটি রক্তের পরামিতি বৃদ্ধি পায়: ইএসআর, কোলেস্টেরল, আলফা -২ এবং বিটা-গ্লোবুলিনস, বিটালিপোপ্রোটিন। ক্রিয়েটিনিন এবং ইউরিয়া স্তরগুলি কিছুটা উপরে উন্নত বা স্বাভাবিক সীমাতে থাকে।
- নেফ্রস্ক্লোরোটিক স্টেজ (ইউরেমিক) - কিডনির পরিস্রাবণ এবং ঘনত্বের ক্রিয়াগুলি তীব্রভাবে হ্রাস পেয়েছে, যা রক্তে ইউরিয়া এবং ক্রিয়েটিনিনের স্তরে একটি উল্লেখযোগ্য বৃদ্ধি পায়। রক্তের প্রোটিনের পরিমাণ উল্লেখযোগ্যভাবে হ্রাস - উচ্চারিত শোথ তৈরি হয়। প্রস্রাবে প্রোটিনুরিয়া (প্রস্রাবে প্রোটিন), হেমাটুরিয়া (প্রস্রাবে রক্ত), সিলিন্ডারিয়া সনাক্ত করা হয়। রক্তাল্পতা মারাত্মক হয়ে ওঠে। ধমনী উচ্চ রক্তচাপ অধ্যবসায়ী এবং চাপ উচ্চ সংখ্যায় পৌঁছায়। এই পর্যায়ে, রক্তে গ্লুকোজের প্রচুর পরিমাণ সত্ত্বেও, প্রস্রাবে চিনি সনাক্ত করা যায় না। আশ্চর্যজনক যে ডায়াবেটিক নেফ্রোপ্যাথির নেফ্রস্ক্লেরোটিক পর্যায়ে অন্তঃসত্ত্বা ইনসুলিনের অবক্ষয়ের হার হ্রাস পায় এবং প্রস্রাবে ইনসুলিনের নির্গমনও বন্ধ হয়ে যায়। ফলস্বরূপ, এক্সোজেনাস ইনসুলিনের প্রয়োজনীয়তা হ্রাস পায়। রক্তের গ্লুকোজের মাত্রা হ্রাস পেতে পারে। দীর্ঘস্থায়ী রেনাল ব্যর্থতার সাথে এই পর্যায়ে শেষ হয়।